Kết quả bước đầu nút thông động tĩnh mạch cửa trong điều trị bệnh nhân ung thư biểu mô tế bào gan
Thông động tĩnh mạch cửa (APS) trong ung thư
biểu mô tế bào gan là hiện tượng không còn hiếm gặp
trong thực hành lâm sàng hiện nay [1] thường xuất hiện
trong gian đoạn tiến triển, có tiên lượng xấu trong điều
trị cũng như thời gian sống. Tỷ lệ xuất hiện shunt động
tĩnh mạch cửa ở bệnh nhân HCC trong các nghiên cứu
trước đây là 28.8-63.6% [2]. APS có thể gây ra hoặc
làm nặng thêm tình trạng tăng áp lực tĩnh mạch cửa,
bệnh não gan, cũng như đẩy nhanh quá trình xâm lấn
và di căn tế bào ung thư [3], ra APS thường gây phức
tạp và ảnh hưởng nghiêm trọng tới hiệu quả cũng như
an toàn của điều trị HCC [4]. Bởi vậy việc phát hiện,
nhận định, phân loại và điều trị nút tắc APS có vai trò
quan trọng trong điều trị HCC. Ngày nay, với việc không
ngừng cải tiến kỹ thuật dụng cụ cũng như đa dạng hóa
các vật liệu nút mạch, TACE đã trở thành một trong
những phương pháp được lựa chọn hàng đầu trong
điều trị nút APS ở bệnh nhân HCC. Một số nghiên cứu
trên thế giới đã báo cáo về đặc điểm hình ảnh cũng như
hiệu quả nút tắc ở bệnh nhân HCC, tuy nhiên tại Việt
Nam chưa có một báo cáo chính thức nào về vấn đề
này. Do đó chúng tôi thực hiện nghiên cứu này trên 37
bệnh nhân với mục tiêu đánh giá kết quả bước đầu nút
thông động tĩnh mạch cửa trong điều trị bệnh nhân ung
thư biểu mô tế bào gan

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Kết quả bước đầu nút thông động tĩnh mạch cửa trong điều trị bệnh nhân ung thư biểu mô tế bào gan

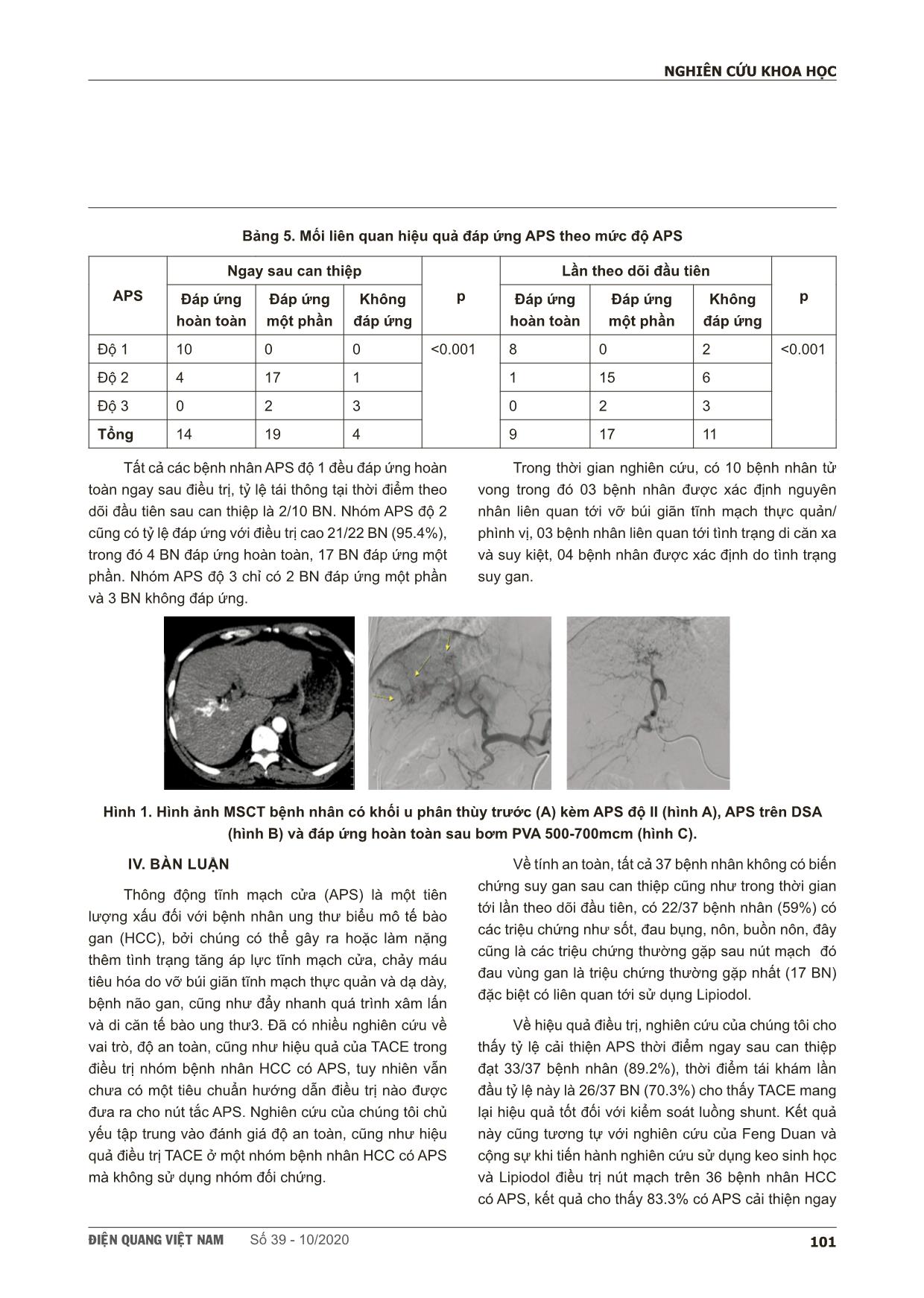
ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 97 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH KẾT QUẢ BƯỚC ĐẦU NÚT THÔNG ĐỘNG TĨNH MẠCH CỬA TRONG ĐIỀU TRỊ BỆNH NHÂN UNG THƯ BIỂU MÔ TẾ BÀO GAN Transarterial embolization for the treatment of arterioportal shunts in patients with hepatocellular carcinoma: a short-term efficacy and safety study Đặng Ngọc Hiếu*, Phạm Minh Thông*, Trịnh Hà Châu*, Lê Văn Khảng*, Vũ Đăng Lưu* * Trung tâm điện quang BV Bạch Mai SUMMARY Advanced stage hepatocellular carcinoma with arterioportal shunts has worse prognosis and limited treatment. Transarterial chemoembolization (TACE) use embolic materials is a safe method and have efficacy in treatment. Aims: The aim of this study is to evaluate safety and efficacy of transarterial chemoembolization (TACE) with use embolic materials for the treatment of hepatocellular carcinoma (HCC) with arterioportal shunts (APS) Materials and Methods: From June 2019 to June 2020, 37 patients who had diagnosis of HCC with major portal vein thrombosis were perfomed TACE with diffrent embolic materials which depend on the level of APSs. The patients were followed after treatment 1 week for the clinical symptom and at 1-3 month after the initial intervention, contrast-enhannced multi slide computed tomography (MSCT) or magnetic resonance image (MRI) or DSA was performed to assess the APS’s treatment efficacy and tumor response by mRECIST and tumor markers (AFP or PIVKA-II). The primary safety endpoint was liver toxicity at 2-5 days and 1 month after intervention. Results: All interventional procedures were successful without any procedure relevant complications. The immediate APS improvement rate was 89.2% (33/37), and the APS improvement rate at first-time follow-up was 70.3% (26/37). Radiologically confirmed complete response (CR), partial response, stable disease, and progressive disease at 1 month after first chemoembolization were observed in 3 (8.1%), 17 (45.9%), 13 (35.1%) và 4 (10.9%) patients, respectively. Conclusions: Transarterial chemoembolization (TACE) use embolic materials is safety and have efficacy in treatmen of arterioportal shunt in patient with hepatocellular carcinoma. Key words: Arterioportal shunts (APS), Transarterial chemoembolization (TACE), Hepatocellular carcinoma (HCC). ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/202098 NGHIÊN CỨU KHOA HỌC I. ĐẶT VẤN ĐỀ Thông động tĩnh mạch cửa (APS) trong ung thư biểu mô tế bào gan là hiện tượng không còn hiếm gặp trong thực hành lâm sàng hiện nay [1] thường xuất hiện trong gian đoạn tiến triển, có tiên lượng xấu trong điều trị cũng như thời gian sống. Tỷ lệ xuất hiện shunt động tĩnh mạch cửa ở bệnh nhân HCC trong các nghiên cứu trước đây là 28.8-63.6% [2]. APS có thể gây ra hoặc làm nặng thêm tình trạng tăng áp lực tĩnh mạch cửa, bệnh não gan, cũng như đẩy nhanh quá trình xâm lấn và di căn tế bào ung thư [3], ra APS thường gây phức tạp và ảnh hưởng nghiêm trọng tới hiệu quả cũng như an toàn của điều trị HCC [4]. Bởi vậy việc phát hiện, nhận định, phân loại và điều trị nút tắc APS có vai trò quan trọng trong điều trị HCC. Ngày nay, với việc không ngừng cải tiến kỹ thuật dụng cụ cũng như đa dạng hóa các vật liệu nút mạch, TACE đã trở thành một trong những phương pháp được lựa chọn hàng đầu trong điều trị nút APS ở bệnh nhân HCC. Một số nghiên cứu trên thế giới đã báo cáo về đặc điểm hình ảnh cũng như hiệu quả nút tắc ở bệnh nhân HCC, tuy nhiên tại Việt Nam chưa có một báo cáo chính thức nào về vấn đề này. Do đó chúng tôi thực hiện nghiên cứu này trên 37 bệnh nhân với mục tiêu đánh giá kết quả bước đầu nút thông động tĩnh mạch cửa trong điều trị bệnh nhân ung thư biểu mô tế bào gan. II. ĐỐI TƯỢNG, PHƯƠNG PHÁP 1. Đối tượng và phương pháp: - Đối tượng: Tiêu chuẩn lựa chọn bệnh nhân: + BN được chẩn đoán xác định ung thư biểu mô tế bào gan theo tiêu chuẩn của Bộ y tế và chưa từng điều trị các phương pháp khác trước đây + BN có chỉ định chụp và nút mạch dưới số hóa xóa nền (DSA) + BN có shunt động tĩnh mạch cửa được can thiệp chụp mạch số hóa xóa nền can thiệp điều trị xác định dưới DSA + Chức năng gan còn tốt, Child – Pugh A hoặc B, thang điểm toàn trạng PTS 1-2, tiểu cầu, đông máu ổn định trước can thiệp. Tiêu chuẩn loại trừ: + Bệnh nhân không có đầy đủ các tiêu chuẩn lựa chọn bệnh nhân trên. + Bệnh nhân từ chối tham gia nghiên cứu. + Bệnh nhân không đi khám lại hoặc mất liên lạc. - Phương pháp nghiên cứu: Nghiên cứu được thiết kế nghiên cứu can thiệp không đối chứng có theo dõi dọc. 2. Kỹ thuật TACE và vật liệu nút mạch: - Chụp mạch chẩn đoán và phân loại APS: Đặt sheath 6F động mạch đùi theo kỹ thuật Seldinger, chụp động mạch gan bằng sonde Yashiro 5Fr hoặc sonde RF 5F qua động mạch thân tạng, đánh giá vị trí, các nhánh mạch nuôi khối u, sau đó chọn lọc nhánh mạch có shunt và nhánh nuôi u bằng microcatheter, thường dùng sonde 2.7Fr (tùy vào từng trường hợp). Tiến hành đánh giá, phân loại APS theo tác giả Kim, APS chia thành các mức độ [5]: + Độ 0: Không có hoặc luồng shunt rất giới hạn ở cấp dưới nhánh hạ phân thùy tĩnh mạch cửa. + Độ 1: Dòng shunt trào vào nhánh phân thùy tĩnh mạch cửa. + Độ 2: Dòng shunt trào vào nhánh chính tĩnh mạch cửa (nhánh thùy) cùng bên. + Độ 3: Dòng shunt trào vào thân chung tĩnh mạch cửa và/hoặc sang bên nhánh chính tĩnh mạch cửa bên đối bên. - Lựa chọn và sử dụng vật liệu nút mạch Thực tế trên thế giới chưa có một hướng dẫn cụ thể nào về việc lựa chọn vật liệu đối với các mức độ shunt, tuy nhiên theo kinh nghiệm của chúng tôi: + APS độ 1: thường sử dụng hoặc kết hợp Lipiodol, các hạt vi cầu tải thuốc kích cỡ nhỏ (<300mcm) trộn hóa chất hoặc các hạt không tải thuốc kích thước nhỏ (200-350mcm). + APS độ 2: thường sử dụng hoặc kết hợp các hạt vi cầu tải thuốc kích cỡ lớn hơn (>300mcm) trộn hóa chất hoặc các hạt không tải thuốc kích cỡ trung bình (350-700mcm) hoặc keo sinh học trộn Lipiodol hoặc Spongel+ Ethanol. ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 99 NGHIÊN CỨU KHOA HỌC + APS độ 3: thường sử dụng hoặc kết hợp các hạt không tải thuốc kích cỡ lớn (750-1000mcm), hoặc dùng keo sinh học nút tắc hoặc có thể kết hợp thả Coils. Phương pháp nút tắc tạm thời bằng Spongel (trộn spongel/ cắt miếng hình trụ) hoặc keo sinh học trộn Lipiodol hoặc Spongel+Ethanol cũng đã được áp dụng nhằm giảm tốc độ di chuyển và kiểm soát tốt hơn APS. Ngoài ra nút nhánh động mạch kết hợp nút tắc tĩnh mạch cửa chứa APS cũng đã được áp dụng và cho thấy hiệu quả bước đầu đối với các APS lớn và khó kiểm soát bằng các vật liệu khác. - Tiến hành chụp mạch sau nút kiểm tra, đánh giá mức độ đáp ứng của APS và nhánh mạch nuôi u. Sau đó có thể thực hiện TACE nút mạch khối u như thông thường ngay sau nút APS hoặc tại thời điểm sau đó 1, 2 hoặc 3 tháng. 3. Theo dõi bệnh nhân: Bệnh nhân được theo dõi ngay sau khi thủ thuật can thiệp kết thúc 2-5 ngày và lần tái khám đầu tiên sau can thiệp (1-3 tháng): - Lâm sàng: các triệu chứng đau bụng, buồn nôn, ăn kém, chướng bụng, liệt ruộtghi nhận các triệu chứng, biến chứng suy gan cấp thời gian nằm viện sau nút mạch. - Xét nghiệm: làm lại xét nghiệm men gan AST, ALT, Bilirubin, tiểu cầu, đông máu cơ bản, AFP, PIVKA-II. - Hình ảnh: thời điểm 1-3 tháng sau can thiệp nút mạch lần đầu, BN được chụp MSCT ổ bụng có tiêm thuốc cản quang đánh giá mức độ đáp ứng APS đối chiếu phim cũ, và đánh giá đáp ứng khối u theo mRECIST. Sau đó tiến hành thực hiện TACE tiếp tục nếu cần, thực hiện liên tục nhiều đợt đến khi không còn dấu hiệu tiến triển hoặc bệnh nhân tử vong hoặc bệnh nhân không chấp nhận thực hiện thủ thuật (từ chối điều trị, chọn phương pháp khác) hoặc tới thời điểm dừng theo dõi đến tháng 8/2020. 4. Xử lý số liệu: thu thập các biến số lưu trữ và xử lý bằng phần mềm SPSS 22. So sánh các đặc điểm về tỷ lệ của nhóm nghiên cứu bảng, kiểm đinh sự khác biệt bằng test chi-square, test Fisher’s. Thời gian sống thêm phân tích theo phương pháp ước lượng thời gian theo sự kiện của Kaplan – Meier. Sử dụng kiểm định Log – rank khảo sát mối quan hệ giữa thời gian sống thêm với các yếu tố tiên lượng. Kết quả được xem là có ý nghĩa thống kê khi p<0.05 với độ tin cậy 95%. III. KẾT QUẢ - Các đặc điểm cơ bản của nhóm bệnh nhân nghiên cứu Bảng 1. Đặc điểm cơ bản của nhóm bệnh nhân Tuổi trung bình 61.1 AFP (ng/ml) AFP <20 2 Giới Nam/Nữ 32/5 AFP 20 - 400 10 Viêm gan B/ Viêm gan C/ Rượu 29/1/2 AFP 400-10000 21 Chigh-Pugh A/B 32/5 AFP ≥10000 4 Bilirubin toàn phần trung bình (umol/l) 22.8±14.5 Men gan (UI/L) AST trung bình 81.1±76.6 Albumin trung bình (g/l) 40.2± 4.9 ALT trung bình 69.3± 91.9 Nhóm 37 bệnh nhân trong nghiên cứu với độ tuổi trung bình là 61.1, hầu hết là nam (32 bệnh nhân chiếm 86.5%); viêm gan B chiếm tỷ lệ lớn 78.4% (29BN), đa số bệnh nhân là xơ gan Chigh-Pugh A (86.5%), nồng độ bình AFP ban đầu của các bệnh nhân là 15255+ 66810 ng/ml trong đó nhóm bệnh nhân AFP từ 400-10.000 ng/ ml chiếm nhiều nhất. - Đặc điểm hình ảnh khối u và APS Bảng 2. Đặc điểm hình ảnh khối u và APS 01 khối / > 01 khối 22/ 15 Đường kính u <5cm 14 Thể thâm nhiễm 6 Đường kính u ≥ 5cm 23 Huyết khối TMC Có/ Không 15/22 APS độ1 / độ2 / độ3 10 / 22 / 5 ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020100 NGHIÊN CỨU KHOA HỌC Bệnh nhân có 01 khối u chiếm đa số 59,5% với phần lớn các khối u kích thước ≥5cm (62.2%), u thể thâm nhiễm có 6 bệnh nhân và 15 bệnh nhân có huyết khối tĩnh mạch cửa (chiếm 40.5%), có 12 bệnh nhân có APS độ 1 (32.4%), 20 bệnh nhân độ 2 (54.1%) và 5 bệnh nhân độ 3 (13.5%). - Hiệu quả tính an toàn can thiệp nút mạch UTBMTBG có APS Bảng 3. Hiệu quả và tính an toàn nút mạch UTBMTBG có APS Số lần can thiệp Can thiệp 1 lần 7 Cải thiện APS Ngay sau can thiệp 33 Can thiệp > 1 lần 30 Thời điểm theo dõi lần đầu 26 Triệu chứng sau nút mạch (22 bệnh nhân) đau bụng 17 Đáp ứng theo mRECIST Hoàn toàn (CR) 3nôn, buồn nôn 11 sốt 13 Một phần (PR) 14 suy gan 0 Ổn định (SD) 18 Có giảm chỉ điểm u 18 Tiến triển (PD) 2 Tính an toàn can thiệp nút APS: 37 bệnh nhân với tổng số 95 lần TACE, bệnh nhân nhiều nhất được thực hiện 5 đợt. Có 22 bệnh nhân (59,5%) có các triệu chứng sau nút mạch như đau bụng, sốt, nôn, các triệu chứng kéo dài thường trong 3-4 ngày, một số ít kéo dài 1 tuần, không có bệnh nhân nào có biến chứng suy gan sau nút mạch. Đáp ứng khối u với điều tri theo tiêu chuẩn mRECIST 17 bệnh nhân có giảm chỉ điểm u 3 bệnh nhân đáp ứng hoàn toàn, 14 bệnh nhân đáp ứng một phần, 18 bệnh nhân tình trạng bệnh ổn định và 2 nhân có tình trạng bệnh tiến triển. Đáp ứng luồng thông APS trong số 37 bệnh nhân tỷ lệ cải thiện luồng shunt thời điểm sau lần can thiệp đầu tiên đạt 33/37 bệnh nhân (89.2%), và thời điểm lần đầu tiên theo dõi (sau 1-3 tháng) là 26/37 bệnh nhân (70.3%). - Tương quan đáp ứng khối u so với mức độ shunt: Bảng 4. Mối liên quan đáp ứng khối u mRECIST theo mức độ APS Loại APS Đáp ứng khối u theo mRECIST p CR PR SD PD Độ 1 3 5 2 0 0.039 Độ 2 0 7 13 2 Độ 3 0 2 3 0 Tổng 3 14 18 2 Tỷ lệ bệnh nhân có khối u đáp ứng sau nút ở nhóm APS độ 1 là cao nhất 8/10 BN (80%) trong khi ở nhóm APS độ 2 là 7/22 (31.8%0 và APS độ 3 là 2/5(40%). - Tương quan hiệu quả nút shunt với mức độ shunt ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 101 NGHIÊN CỨU KHOA HỌC Bảng 5. Mối liên quan hiệu quả đáp ứng APS theo mức độ APS APS Ngay sau can thiệp p Lần theo dõi đầu tiên pĐáp ứng hoàn toàn Đáp ứng một phần Không đáp ứng Đáp ứng hoàn toàn Đáp ứng một phần Không đáp ứng Độ 1 10 0 0 <0.001 8 0 2 <0.001 Độ 2 4 17 1 1 15 6 Độ 3 0 2 3 0 2 3 Tổng 14 19 4 9 17 11 Tất cả các bệnh nhân APS độ 1 đều đáp ứng hoàn toàn ngay sau điều trị, tỷ lệ tái thông tại thời điểm theo dõi đầu tiên sau can thiệp là 2/10 BN. Nhóm APS độ 2 cũng có tỷ lệ đáp ứng với điều trị cao 21/22 BN (95.4%), trong đó 4 BN đáp ứng hoàn toàn, 17 BN đáp ứng một phần. Nhóm APS độ 3 chỉ có 2 BN đáp ứng một phần và 3 BN không đáp ứng. Trong thời gian nghiên cứu, có 10 bệnh nhân tử vong trong đó 03 bệnh nhân được xác định nguyên nhân liên quan tới vỡ búi giãn tĩnh mạch thực quản/ phình vị, 03 bệnh nhân liên quan tới tình trạng di căn xa và suy kiệt, 04 bệnh nhân được xác định do tình trạng suy gan. Hình 1. Hình ảnh MSCT bệnh nhân có khối u phân thùy trước (A) kèm APS độ II (hình A), APS trên DSA (hình B) và đáp ứng hoàn toàn sau bơm PVA 500-700mcm (hình C). IV. BÀN LUẬN Thông động tĩnh mạch cửa (APS) là một tiên lượng xấu đối với bệnh nhân ung thư biểu mô tế bào gan (HCC), bởi chúng có thể gây ra hoặc làm nặng thêm tình trạng tăng áp lực tĩnh mạch cửa, chảy máu tiêu hóa do vỡ búi giãn tĩnh mạch thực quản và dạ dày, bệnh não gan, cũng như đẩy nhanh quá trình xâm lấn và di căn tế bào ung thư3. Đã có nhiều nghiên cứu về vai trò, độ an toàn, cũng như hiệu quả của TACE trong điều trị nhóm bệnh nhân HCC có APS, tuy nhiên vẫn chưa có một tiêu chuẩn hướng dẫn điều trị nào được đưa ra cho nút tắc APS. Nghiên cứu của chúng tôi chủ yếu tập trung vào đánh giá độ an toàn, cũng như hiệu quả điều trị TACE ở một nhóm bệnh nhân HCC có APS mà không sử dụng nhóm đối chứng. Về tính an toàn, tất cả 37 bệnh nhân không có biến chứng suy gan sau can thiệp cũng như trong thời gian tới lần theo dõi đầu tiên, có 22/37 bệnh nhân (59%) có các triệu chứng như sốt, đau bụng, nôn, buồn nôn, đây cũng là các triệu chứng thường gặp sau nút mạch đó đau vùng gan là triệu chứng thường gặp nhất (17 BN) đặc biệt có liên quan tới sử dụng Lipiodol. Về hiệu quả điều trị, nghiên cứu của chúng tôi cho thấy tỷ lệ cải thiện APS thời điểm ngay sau can thiệp đạt 33/37 bệnh nhân (89.2%), thời điểm tái khám lần đầu tỷ lệ này là 26/37 BN (70.3%) cho thấy TACE mang lại hiệu quả tốt đối với kiểm soát luồng shunt. Kết quả này cũng tương tự với nghiên cứu của Feng Duan và cộng sự khi tiến hành nghiên cứu sử dụng keo sinh học và Lipiodol điều trị nút mạch trên 36 bệnh nhân HCC có APS, kết quả cho thấy 83.3% có APS cải thiện ngay ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020102 NGHIÊN CỨU KHOA HỌC sau can thiệp, và tại thời điểm lần đầu tiên theo dõi sau can thiệp tỷ lệ này là 66.6%. Bên cạnh đó, 18/37 bệnh nhân có chỉ điểm u AFP giảm (48.6%), 17/37 bệnh nhân (45.9%) có đáp ứng khối u theo mRECIST sau điều trị. Feng Duan và cộng sự cũng báo cáo kết quả khả quan khi tỷ lệ đáp ứng của khối u là 55.5% và không có biến chứng nghiêm trọng nào liên quan đến TACE sau can thiệp. Từ đó cho thấy TACE mang lại hiệu quả tương đối tốt cho cả nút tắc APS và đáp ứng của khối u HCC. Một ghi nhận từ nghiên cứu chúng tôi cho thấy nhóm BN APS độ 3 có hiệu qủa đáp ứng khối u cũng như cải thiện APS đều thấp nhất trong khi nhóm BN APS độ 1 đáp ứng hoàn toàn APS ngay sau điều trị, và tỷ lệ đáp ứng khối u theo mRECIST cũng là cao nhất trong 3 nhóm (8/10 BN), sự khác biệt này là có ý nghĩa thống kê (p<0.001). Điều này cho thấy mức độ APS có thể ảnh hưởng tới hiệu quả điều trị. Tổng kết lại, mặc dù ghi nhận được tính an toàn và hiệu quả của TACE trong điều trị APS ở bệnh nhân HCC nhưng nghiên cứu của chúng tôi thực hiện trên lượng bệnh nhân ít, chọn mẫu thuận tiện, theo dõi ban đầu trong thời gian ngắn. Vì vậy, cần có nghiên cứu cỡ mẫu lớn hơn, theo dõi dài hơn để có thể đưa ra kết luận đại diện cho quần thể các bệnh nhân UTBMTBG và đưa ra thời gian sống thêm không tiến triển bệnh, thời gian sống thêm toàn bộ. V. KẾT LUẬN Nút mạch hóa chất (TACE) trong điều trị nút thông động tĩnh mạch cửa (APS) ở bệnh nhân ung thư biểu mô tế bào gan (HCC) là phương pháp tương đối an toàn, không có các biến chứng nặng như suy gan và có hiệu quả điều trị, giúp kéo dài thời gian sống thêm. Việc lựa chọn bệnh nhân, phân loại thông động tĩnh mạch cửa, theo dõi điều trị là rất quan trọng. TÀI LIỆU THAM KHẢO 1. Okuda K, Musha H, Yamasaki T, et al. Angiographic demonstration of intrahepatic arterio-portal anastomoses in hepatocellular carcinoma. Radiology. 1977;122(1):53-58. 2. Huang M-S, Lin Q, Jiang Z-B, et al. Comparison of long-term effects between intra-arterially delivered ethanol and Gelfoam for the treatment of severe arterioportal shunt in patients with hepatocellular carcinoma. World J Gastroenterol. 2004;10(6):825. 3. Luo M, Shan H, Jiang Z, Li L, Huang H, Zhang J. Study of the capability of multislice CT to diagnose arterioportal shunt in hepatocellular carcinoma. Chinese J Clin Oncol. 2004;1(5):312-316. 4. Wu H, Zhao W, Zhang J, Han J, Liu S. Clinical characteristics of hepatic Arterioportal shunts associated with hepatocellular carcinoma. BMC Gastroenterol. 2018;18(1):1-6. 5. Yeo JK, Hae GL, Jeong MP, et al. Polyvinyl alcohol embolization adjuvant to oily chemoembolization in advanced hepatocellular carcinoma with arterioportal shunts. Korean J Radiol. 2007;8(4):311-319. doi:10.3348/ kjr.2007.8.4.311 6. Vogl TJ, Nour-Eldin N-E, Emad-Eldin S, et al. Portal vein thrombosis and arterioportal shunts: effects on tumor response after chemoembolization of hepatocellular carcinoma. World J Gastroenterol WJG. 2011;17(10):1267. 7. Duan F, Bai Y, Cui L, Li X, Yan J, Zhu H. Transarterial embolization with N-butyl 2-cyanoacrylate for the treatment of arterioportal shunts in patients with hepatocellular carcinoma. J Cancer Res Ther. 2017;13(4):631. 8. Shi H Bin, Yang ZQ, Liu S, et al. Transarterial embolization with cyanoacrylate for severe arterioportal shunt complicated by hepatocellular carcinoma. Cardiovasc Intervent Radiol. 2013;36(2):412-421. doi:10.1007/ s00270-012-0410-4 ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 103 NGHIÊN CỨU KHOA HỌC TÓM TẮT Ung thư biểu mô tế bào gan (HCC) giai đoạn tiến triển xuất hiện thông động tĩnh mạch cửa (APS) có tiên lượng xấu, điều trị khó khăn. Can thiệp nội mạch qua đường động mạch gan sử dụng các vật liệu nút mạch gây tắc luồng thông là phương pháp điều trị có thể xem xét lựa chọn cho các trường hợp này. Mục tiêu: Đánh giá tính an toàn và hiệu quả bước đầu trong điều trị nút tắc thông động tĩnh mạch cửa ở các bệnh nhân ung thư biểu mô tế bào gan. Đối tượng và phương pháp: 37 bệnh nhân (BN) được chẩn đoán ung thư biểu mô tế bào gan có thông động tĩnh mạch cửa trong thời gian từ tháng 6/2019 đến tháng 6/2020, được nút mạch hóa chất với các vật liệu tùy thuộc vào mức độ phân loại APS. Theo dõi lâm sàng ngay sau điều trị và đánh giá hiệu quả tại thời điểm 1-3 tháng sau điều trị. Đáp ứng khối u được đánh giá bằng tiêu chuẩn đáp ứng khối u đặc cải tiến (mRCIST) và chỉ điểm u. Hiệu quả nút APS được đánh giá dựa vào phim chụp MSCT có tiêm thuốc cản quang, hoặc MRI có tiêm thuốc đối quang từ hoặc kết hợp phim chụp mạch gan số hóa xóa nền (DSA) có đối chiếu phân loại và phim cũ trước điều trị. Tính an toàn được đánh giá qua các xét ngiệm chức năng gan tại thời điểm sau điều trị 2-5 ngày và 1 tháng. Kết quả: Tất cả các thủ thuật can thiệp đều thành công mà không có bất kỳ biến chứng nào liên quan đến thủ thuật. Tỷ lệ cải thiện APS ngay lập tức là 89,2% (33/37 bệnh nhân), và tỷ lệ cải thiện APS ở lần theo dõi đầu tiên là 70.3% (26/37 bệnh nhân). Trên phim chụp MSCT có tiêm thuốc cản quang hoặc MRI có tiêm thuốc đối quang từ hoặc DSA tại thời điểm 1-3 tháng kể từ lần nút mạch đầu tiên tỷ lệ đáp ứng hoàn toàn (CR), đáp ứng một phần (PR), bệnh ổn định (SD) và bệnh tiến triển (PD) của khối u lần lượt là 3 (8.2%), 14 (37.8%), 18 (48.6%) và 2 (5.4%). Kết luận: Nút mạch gây tắc luồng thông động tĩnh mạch cửa (APS) là phương pháp an toàn và có tính hiệu quả cao ở bệnh nhân ung thư biểu mô tế bào gan. Từ khóa: Thông động tĩnh mạch cửa, nút mạch hóa chất, ung thư biểu mô tế bào gan. Người liên hệ: Đặng Ngọc Hiếu, Email: hieuychmu@gmail.com Ngày nhận bài: 29/8/2020. Ngày chấp nhận đăng: 8/9/2020
File đính kèm:
 ket_qua_buoc_dau_nut_thong_dong_tinh_mach_cua_trong_dieu_tri.pdf
ket_qua_buoc_dau_nut_thong_dong_tinh_mach_cua_trong_dieu_tri.pdf

