Báo cáo cập nhật Cấp cứu ngừng tuần hoàn
Nhận biết sớm, kích hoạt nhanh hệ thống phản
ứng khẩn cấp.
• Thực hiện CPR chất lượng cao.
• Hỗ trợ ECMO được lựa chọn cho những BN
nguyên nhân ngưng tim có thể đảo ngược.
• Hạ thân nhiệt có kiểm soát (32-36 oC) ở những
BN còn hôn mê sau khi đã phục hồi được tuần
hoàn tự nhiên ít nhất < 24 h

Trang 1

Trang 2

Trang 3

Trang 4
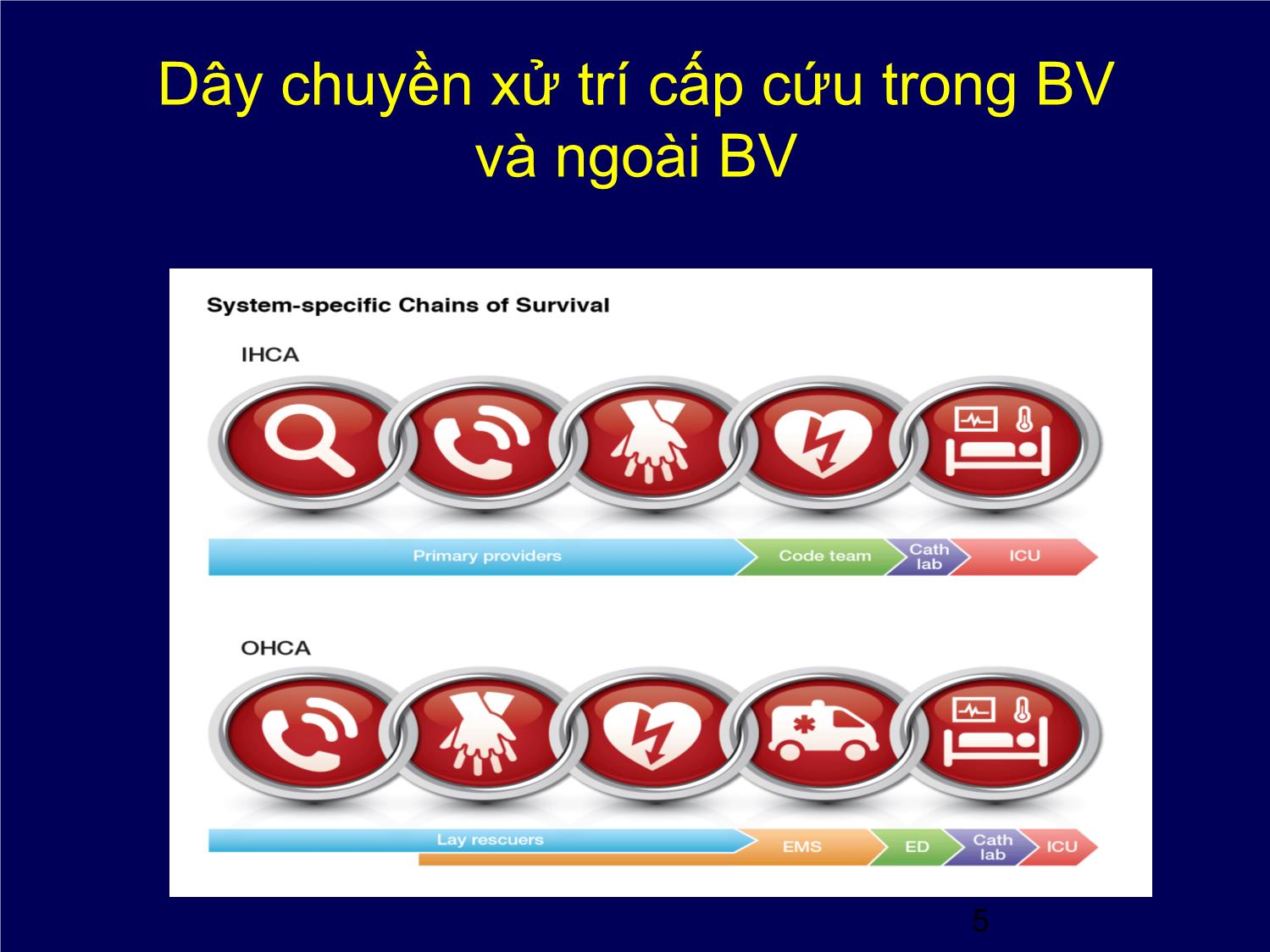
Trang 5

Trang 6

Trang 7
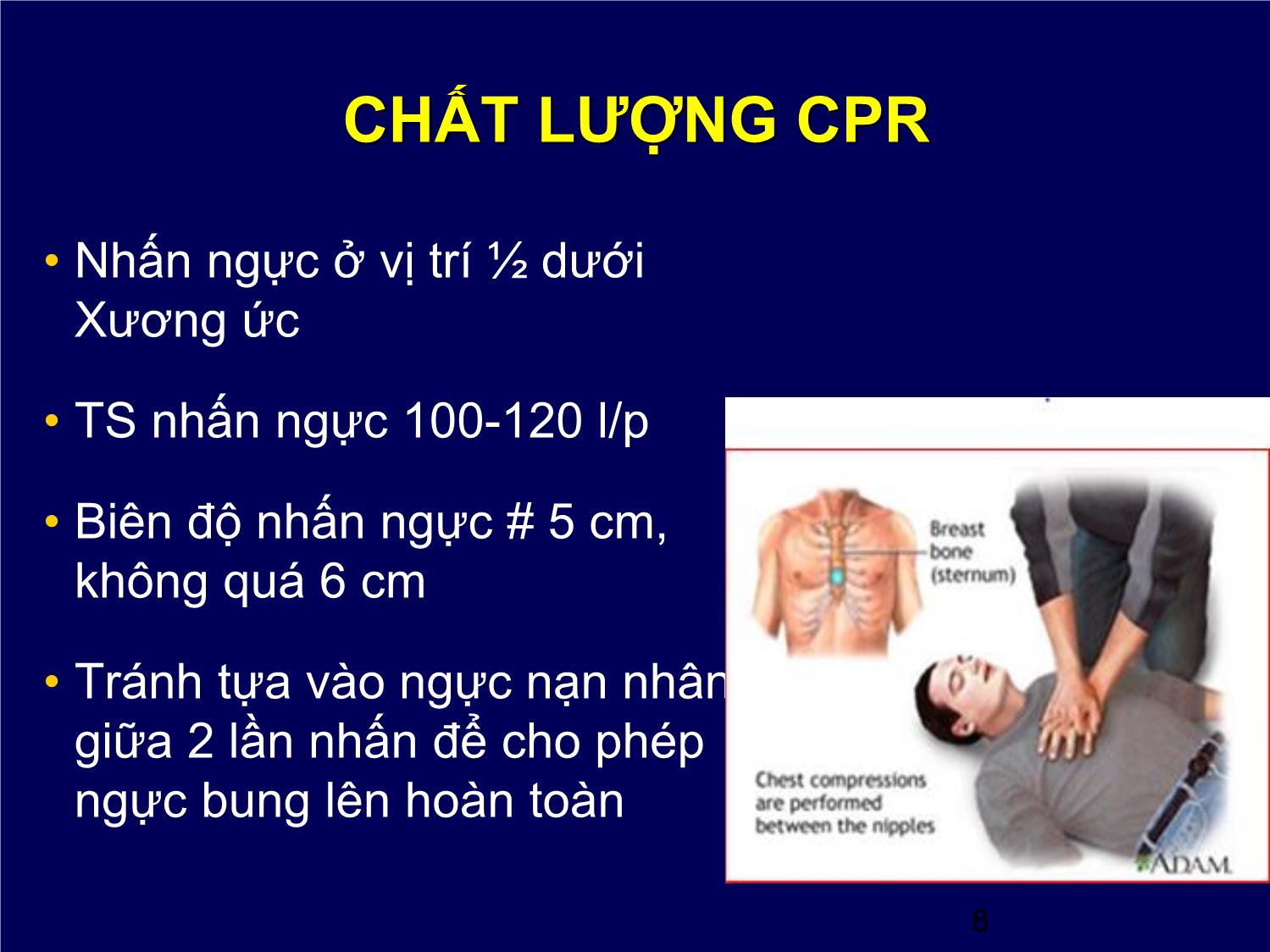
Trang 8

Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Báo cáo cập nhật Cấp cứu ngừng tuần hoàn", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Báo cáo cập nhật Cấp cứu ngừng tuần hoàn

CẬP NHẬT CẤP CỨU NGỪNG TUẦN HOÀN 2015 Khoa HSTC- BV Tim Hà Nội 1 LỊCH SỬ • 1740: Viện hàn lâm khoa học Paris chính thức khuyến cáo thổi ngạt miệng – miệng cho bn đuối nước. • 1903: Dr George Crile báo cáo ca đầu tiên cấp cứu thành công trên người bằng ép tim ngoài lồng ngực. • 1960: HSTP (CPR) chính thức phát triển. Hội TM Hoa Kỳ đề nghị các thầy thuốc làm quen và tiến hành (CPR) trước, sau đó đào tạo cho cộng đồng. Ủy ban Liên lạc Quốc tế về Hồi sinh ILCOR (International Liaison Committee on Resuscitation) • Được thành lập năm 1993. • Nhiệm vụ: nhận diện và xem xét các chứng cứ khoa học về HSTP và cấp cứu tim mạch và tiến đến một sự đồng thuận quốc tế về các khuyến cáo điều trị. • Các khuyến cáo được cập nhật mỗi 5 năm/ lần: 2000 -2005 - 2010 - 2015 3 CẤP CỨU CƠ BẢN (BLS) Phát hiện ngừng tuần hoàn → Gọi hỗ trợ y tế → cấp cứu NTH, ưu tiên ép tim → sốc điện sớm nhất có thể → hồi sinh tim phổi nâng cao → chăm sóc sau hồi sinh tim phổi 4 Dây chuyền xử trí cấp cứu trong BV và ngoài BV 5 HSTP cơ bản (BLS) 6 HSTP cơ bản (BLS) 7 CHẤT LƯỢNG CPR • Nhấn ngực ở vị trí ½ dưới Xương ức • TS nhấn ngực 100-120 l/p • Biên độ nhấn ngực # 5 cm, không quá 6 cm • Tránh tựa vào ngực nạn nhân giữa 2 lần nhấn để cho phép ngực bung lên hoàn toàn 8 CHẤT LƯỢNG CPR • Giảm thiểu khoảng thời gian tạm ngưng nhấn ngực (để giúp thở hoặc sốc điện): ≤ 10 giây. • Bảo đảm phân suất nhấn ngực (chest compression fraction) là thời gian dành cho nhấn ngực / tổng thời gian HSTP ≥ 60%. • Tỉ lệ nhấn ngực / giúp thở là 30:2. • Có thể ngưng nhấn ngực mỗi 2 phút để đánh giá nhịp tim. 9 HSTP cơ bản (BLS) • Khuyến khích thực hiện các chương trình phá rung thất ở nơi công cộng (public-access defibrillation) dành cho những TH ngừng tim ngoài BV (máy AED) • Bắt đầu nhấn ngực lại ngay sau mỗi cú sốc điện. • Nếu có dấu hiện phục hồi tuần hoàn tự nhiên (có huyết áp hoặc EtCO2 tăng nhanh), có thể tạm ngưng ép để đánh giá nhịp tim. 10 Bộ quy tắc ngừng tim (BLS) 11 Bộ quy tắc ngừng tim (BLS) 12 2015 Guidelines Update 13 HSTP nâng cao (ACLS) Tái lập và duy trì tình trạng tái lập tuần hoàn. . Biện pháp thường quy. . Hỗ trợ tuần hoàn ECPR. . Refractory CPR. Bảo vệ não- phòng ngừa tổn thương não thiếu oxy . Đảm bảo áp lực tưới máu não CBP . Hạ thân nhiệt chỉ huy- therapeutic hypothermia. Các biện pháp HS khác: lọc máu, ARDS 14 Emergency ECMO trong NTH kháng trị CS lý thuyết: • ECPR hỗ trợ phục hồi oxy hóa máu và tưới máu tổ chức. • Giúp các BS có thời gian có thể điều trị các tổn thương có thể hồi phục được. Ví dụ : NMCT, nhồi máu phổi, ngộ độc... 15 NTH kháng trị • Với IHCA, tái lập tuần hoàn đạt dưới 10 phút: tiên lượng tốt. • Với OHCA, tiên lượng sống < 2 % nếu chưa tái lập tuần hoàn sau 15 phút. • NTH gọi là kháng trị khi không phục hồi được tuần hoàn sau 15 phút high quality CPR. 16 HSTP nâng cao (ACLS) Sốc điện phá rung thất/nhịp nhanh thất vô mạch: • Máy dạng sóng 2 pha > máy dạng sóng 1 pha. • Năng lượng cú sốc đầu tiên: 150 J (dạng sóng biphasic truncated exponential - BTE), 120 J (dạng sóng rectilinear biphasic - RLB), 360 J (dạng sóng 1 pha). • Sốc điện 1 cú duy nhất giữa các chu kỳ nhấn ngực-giúp thở. 17 HSTP nâng cao (ACLS) • Nếu cú sốc điện đầu tiên thất bại và máy sốc điện có mức năng lượng cao hơn, tăng năng lượng của những cú sốc điện sau. 18 KIỂM SOÁT ĐƯỜNG THỞ- THÔNG KHÍ • KS đường thở bằng dụng cụ trên hầu (supraglottic airways) hoặc ống NKQ. • Đo CO2 khí thở ra theo dõi liên tục vị trí ống NKQ trong HSTP. EtCO2 thấp ( 20 phút có giá trị tiên lượng CPR thất bại. • Thông khí với TS 10 l/p ở người đã được kiểm soát đường thở nâng cao đang được nhấn ngực. 19 THUỐC dùng trong HSTP • Loại vasopressin ra khỏi phác đồ cấp cứu ngừng tuần hoàn 2015 . • Dùng epinephrine liều chuẩn (1 mg tiêm TM mỗi 1-3 phút sau đó giãn cách t/g: 4-6 phút, 7-9 phút). Không dùng epinephrine liều cao. • Trong ngưng tim với nhịp không sốc điện được (vô tâm thu, hoạt động điện vô mạch) dùng epinephrine càng sớm càng tốt. • Không dùng corticosteroid một cách thường qui khi HSTP các TH ngừng tuần hoàn ngoài BV. 20 THUỐC chống RL nhịp trong HSTP • Dùng amiodarone trong trường hợp rung thất/nhịp nhanh thất vô mạch. • Có thể dùng lidocaine xen kẽ với amiodarone trong rung thất/nhịp nhanh thất, xem xét duy trì tiếp sau hồi phục tuần hoàn do VF/ pVT. • Không dùng magnesium một cách thường qui. • Chẹn β có thể cân nhắc dùng sớm sau tái lập tuần hoàn trong rung thất/ NNT vô mạch. 21 CHĂM SÓC SAU NGỪNG TUẦN HOÀN • Chụp mạch vành cấp cứu được khuyến cáo cho tất cả các bệnh nhân có ST chênh; hoặc không có ST chênh nhưng có điện học và huyết động không ổn định nghi ngờ do nguyên nhân tim mạch. • Hạ thân nhiệt (32◦C-36◦C) trong trường hợp bệnh nhân không tỉnh sau khi phục hồi tuần hoàn tự nhiên. Thời gian hạ thân nhiệt trị liệu ≥ 24 giờ. 22 CHĂM SÓC SAU NGỪNG TUẦN HOÀN • Dự phòng và kiểm soát sốt sau ngừng TTM. • Phát hiện và xử trí kịp thời tụt HA ngay sau cấp cứu ngừng tuần hoàn. (tránh để HA tâm thu < 90 và HA TB < 65 mmHg) 23 ĐÁNH GIÁ CHỨC NĂNG TK • Đánh giá khả năng phục hồi chức năng thần kinh sau 72h sau kết thúc hạ thân nhiệt (với nhóm có hạ thân nhiệt), cũng như 72 giờ sau tái lập tuần hoàn (với nhóm không được làm hạ thân nhiệt). • BN tiến triển đến chết não hoặc chết tuần hoàn sau CC ngừng tuần hoàn được xem là người hiến tạng tiềm năng. 24 2015 Guidelines Update • Nhận biết sớm, kích hoạt nhanh hệ thống phản ứng khẩn cấp. • Thực hiện CPR chất lượng cao. • Hỗ trợ ECMO được lựa chọn cho những BN nguyên nhân ngưng tim có thể đảo ngược. • Hạ thân nhiệt có kiểm soát (32-36 oC) ở những BN còn hôn mê sau khi đã phục hồi được tuần hoàn tự nhiên ít nhất < 24 h. 25 26
File đính kèm:
 bao_cao_cap_nhat_cap_cuu_ngung_tuan_hoan.pdf
bao_cao_cap_nhat_cap_cuu_ngung_tuan_hoan.pdf

