Đầu và cổ: So sánh kết quả hóa - Xạ trị đồng thời với cisplatin mỗi 3 tuần và mỗi tuần trong điều trị carcinôm vòm hầu giai đoạn III - IVB
Mục đích nghiên cứu: So sánh kết quả điều trị giữa hai phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần
và mỗi 3 tuần trong điều trị carcinôm vòm hầu giai đoạn III-IVB.
Mục tiêu nghiên cứu: So sánh tỷ lệ các độc tính, tỷ lệ đáp ứng, các tỷ lệ thất bại (tái phát hoặc di căn xa),
và tỷ lệ sống còn ba năm.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu đoàn hệ hồi cứu. Bệnh nhân carcinôm vòm hầu
giai đoạn III-IVB (theo TNM 2010) được điều trị tại Bệnh viện Ung Bướu TP. HCM từ 01/01/2013-30/5/2015
bằng phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần hoặc mỗi 3 tuần.
Kết quả: Về độc tính giảm chức năng thận và độc tính nôn/ói cấp ở nhóm hóa-xạ trị đồng thời với cisplatin
mỗi ba tuần cao hơn nhóm cisplatin mỗi tuần (suy thận: 19,61% so với 1,72%, p=0,008 và nôn/ói (độ 2)
27,45% so với 8,62%, p=0,023), tuy nhiên giảm chức năng thận mạn đều ở mức độ nhẹ và nôn/ói đều nhẹ-
trung bình. Không khác biệt có ý nghĩa thống kê về các độc tính cấp khác giữa hai phác đồ (p>0,05).
Về đánh giá đáp ứng điều trị cả hai nhóm hầu hết là đáp ứng hoàn toàn (Tỷ lệ 93,58% cả hai nhóm).
Trong đó, những trường hợp có chụp CT 6-12 tháng sau điều trị thì cả hai nhóm hầu hết đều đáp ứng hoàn
toàn (Tỷ lệ 90,74% cả hai nhóm).
Tỷ lệ tái phát tại chỗ tại vùng, di căn xa ở nhóm cisplatin mỗi tuần không khác biệt có ý nghĩa thống kê so
với nhóm cisplatin mỗi ba tuần (các tỷ lệ theo thứ tự 6,9%, 8,62%, 10,35% so với 5,88%, 7,84%, 7,84%,
p>0,05). Và không khác biệt có ý nghĩa thống kê về tỷ lệ thời gian sống còn toàn bộ 3 năm giữa phác đồ
cisplatin mỗi tuần (75%) so với phác đồ cisplatin mỗi ba tuần (81%) (p>0,05).
Kết luận: Không khác biệt có ý nghĩa thống kê về các độc tính cấp, các tỷ lệ đáp ứng hoàn toàn, tái phát
tại chỗ tại vùng, di căn xa và tỷ lệ thời gian sống còn toàn bộ 3 năm giữa hai phác đồ. Độc tính giảm chức năng
thận và độc tính nôn/ói cấp ở nhóm hóa-xạ trị đồng thời với cisplatin mỗi ba tuần cao hơn, tuy nhiên giảm chức
năng thận mạn đều ở mức độ nhẹ và nôn/ói đều ở mức độ nhẹ- trung bình.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Đầu và cổ: So sánh kết quả hóa - Xạ trị đồng thời với cisplatin mỗi 3 tuần và mỗi tuần trong điều trị carcinôm vòm hầu giai đoạn III - IVB

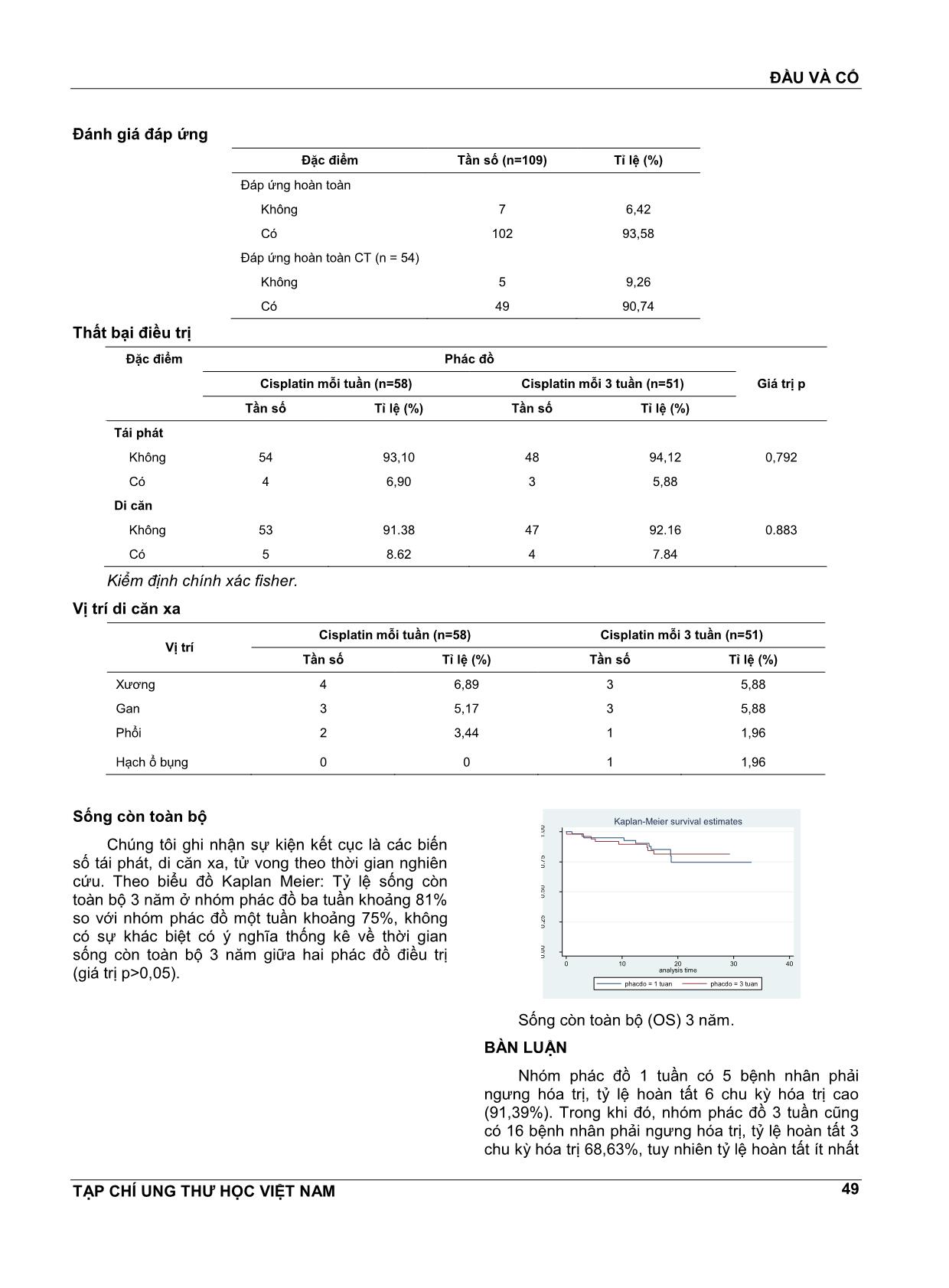
ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 46 SO SÁNH KẾT QUẢ HÓA-XẠ TRỊ ĐỒNG THỜI VỚI CISPLATIN MỖI 3 TUẦN VÀ MỖI TUẦN TRONG ĐIỀU TRỊ CARCINÔM VÒM HẦU GIAI ĐOẠN III-IVB ĐẶNG HUY QUỐC THỊNH1, LÂM ĐỨC HOÀNG2, NGUYỄN THỊ MINH LINH3 TÓM TẮT Mục đích nghiên cứu: So sánh kết quả điều trị giữa hai phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần và mỗi 3 tuần trong điều trị carcinôm vòm hầu giai đoạn III-IVB. Mục tiêu nghiên cứu: So sánh tỷ lệ các độc tính, tỷ lệ đáp ứng, các tỷ lệ thất bại (tái phát hoặc di cĕn xa), và tỷ lệ sống còn ba nĕm. Đối tượng và phương pháp nghiên cứu: Nghiên cứu đoàn hệ hồi cứu. Bệnh nhân carcinôm vòm hầu giai đoạn III-IVB (theo TNM 2010) được điều trị tại Bệnh viện Ung Bướu TP. HCM từ 01/01/2013-30/5/2015 bằng phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần hoặc mỗi 3 tuần. Kết quả: Về độc tính giảm chức nĕng thận và độc tính nôn/ói cấp ở nhóm hóa-xạ trị đồng thời với cisplatin mỗi ba tuần cao hơn nhóm cisplatin mỗi tuần (suy thận: 19,61% so với 1,72%, p=0,008 và nôn/ói (độ 2) 27,45% so với 8,62%, p=0,023), tuy nhiên giảm chức nĕng thận mạn đều ở mức độ nhẹ và nôn/ói đều nhẹ- trung bình. Không khác biệt có ý nghĩa thống kê về các độc tính cấp khác giữa hai phác đồ (p>0,05). Về đánh giá đáp ứng điều trị cả hai nhóm hầu hết là đáp ứng hoàn toàn (Tỷ lệ 93,58% cả hai nhóm). Trong đó, những trường hợp có chụp CT 6-12 tháng sau điều trị thì cả hai nhóm hầu hết đều đáp ứng hoàn toàn (Tỷ lệ 90,74% cả hai nhóm). Tỷ lệ tái phát tại chỗ tại vùng, di cĕn xa ở nhóm cisplatin mỗi tuần không khác biệt có ý nghĩa thống kê so với nhóm cisplatin mỗi ba tuần (các tỷ lệ theo thứ tự 6,9%, 8,62%, 10,35% so với 5,88%, 7,84%, 7,84%, p>0,05). Và không khác biệt có ý nghĩa thống kê về tỷ lệ thời gian sống còn toàn bộ 3 nĕm giữa phác đồ cisplatin mỗi tuần (75%) so với phác đồ cisplatin mỗi ba tuần (81%) (p>0,05). Kết luận: Không khác biệt có ý nghĩa thống kê về các độc tính cấp, các tỷ lệ đáp ứng hoàn toàn, tái phát tại chỗ tại vùng, di cĕn xa và tỷ lệ thời gian sống còn toàn bộ 3 nĕm giữa hai phác đồ. Độc tính giảm chức nĕng thận và độc tính nôn/ói cấp ở nhóm hóa-xạ trị đồng thời với cisplatin mỗi ba tuần cao hơn, tuy nhiên giảm chức nĕng thận mạn đều ở mức độ nhẹ và nôn/ói đều ở mức độ nhẹ- trung bình. Từ khóa: Carcinôm vòm hầu, so sánh hóa-xạ trị đồng thời mỗi tuần so với mỗi 3 tuần. ABSTRACT Comparison of treatment outcomes concurrent chemoradiotherapy with cisplatin per week and every 3 weeks for stage III-IVB nasopharyngeal carcinoma Aim: Comparison of treatment outcomes concurrent chemoradiotherapy with cisplatin per week and every 3 weeks for stage III-IVB nasopharyngeal carcinoma. Objectives: Comparison of rates of toxicities, response rates, failure rates (relapse or distant metastases), 1 TS.BS. Phó Giám đốc - Bệnh viện Ung Bướu TP.HCM 2 Trưởng Khoa Xạ 3 - Bệnh viện Ung Bướu TP.HCM 3 Bác sĩ Điều trị Khoa Xạ 3 - Bệnh viện Ung Bướu TP.HCM ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 47 and three-year survival rates between the two regimens. Material and methods: Retrospective cohort study. Nasopharyngeal carcinoma patients stage III-IVB (TNM 2010) are treated at the Ho Chi Minh City Oncological Cancer Hospital from January 1, 2013 to May 30, 2015 by concurrent chemoradiotherapy with cisplatin per week or every 3 weeks. Results: Renal function toxicity and nausea/ vomiting toxicity in the concurrent chemoradiotherapy group with cisplatin every three weeks were higher than the concurrent chemoradiotherapy with cisplatin per week (renal failure: 19.61% versus 1.72%, p=0.008 and vomiting (grade 2) 27.45% versus 8.62%, p=0.023), but chronic renal function decreased and nausea/ vomiting are mild to moderate. There was no significant difference statistically in the level of toxicity between the two concurrent chemoradiotherapy regimens (p> 0.05). On evaluating the response to treatment of both groups of concurrent chemoradiotherapy regimens, the response was almost complete (the complete response rate was 93.58% for both groups). In those cases, CT scan of the head of the neck during 6-12 months after treatment, both groups were completely satisfied (The complete response rate was 90.74% for both groups). Local recurrence and the distal metastasis rates in the cisplatin per week regimen were not significant difference statistically compared with the cisplatin every three weeks regimen (6.9% 8.62%, 10.35% versus 5.88%, 7.84%, 7.84%, p>0.05). And there was no significant difference statistically in three years survival rates between cisplatin-based concurrent chemoradiotherapy regimens per week (75%) versus every-three-weeks (81%) (p>0.05). Conclussion: There were no significant differences statistically in acute toxicity, complete response rates, local regional recurrence, distant metastases, and 3-years survival rate between the two regimens. Toxicity reduced renal function and toxic nausea/ vomiting in the concurrent chemoradiotherapy with cisplatin every- three-weeks higher, but chronic renal function decreased was mild and nausea/vomiting was mild-medium. Key words: Nasopharyngeal carcinoma, Comparison of concurrent chemoradiotherapy weekly versus every-three-weeks. ĐẶT VẤN ĐỀ Hiện nay, hóa-xạ trị đồng thời là điều trị chuẩn cho các carcinôm vòm hầu giai đoạn tiến xa tại chỗ tại vùng[3]. Tuy nhiên, lựa chọn phác đồ hóa-xạ trị đồng thời mỗi 3 tuần hay mỗi tuần còn là vấn đề bàn cãi. Vì vậy, chúng tôi thực hiện nghiên cứu này nhằm rút kinh nghiệm lựa chọn phác đồ phù hợp cho các trường hợp carcinôm vòm hầu giai đoạn III-IVB của chúng tôi. MỤC TIÊU NGHIÊN CỨU So sánh tỷ lệ các độc tính, đáp ứng, thất bại (tái phát hoặc di cĕn xa), và tỷ lệ sống còn ba nĕm giữa hai phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần và mỗi 3 tuần trong điều trị carcinôm vòm hầu giai đoạn III-IVB tại Bệnh viện Ung Bướu TP. Hồ Chí Minh (01/01/2013-30/5/2015). ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Nghiên cứu đoàn hệ hồi cứu Cách chọn bệnh Bệnh nhân carcinôm vòm hầu giai đoạn III-IVB (theo TNM 2010) điều trị tại Bệnh viện Ung Bướu TP. HCM từ 01/01/2013-30/5/2015 bằng phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần (30mg/m2/tuần x 6 chu kỳ) hoặc với cisplatin mỗi 3 tuần (100mg/m2/3tuần x 3 chu kỳ). Cỡ mẫu Từ kết quả nghiên cứu 0099[4] và tác giả ĐHQ.Thịnh[1] với tỉ lệ hoàn tất chu kỳ hóa trị của nghiên cứu này dự đoán tương đương, với mức ý nghĩa 5%, lực của kiểm định là 90%, tỉ lệ sai biệt dự kiến là 15% thì cỡ mẫu dự kiến được tính theo công thức sau: ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 48 Trong đó: Z: Trị số từ phân phối chuẩn, P1, P2: tỉ lệ cần kiểm định, P=(P1+P2)/2, 1-α: Mức ý nghĩa, 1-β: lực của kiểm định. Qua tính toán Z(1-α/2)=1.96, P1=85%=0.85, P2=70%=0.63, Z(1-β)=1.28, chúng tôi xác định cỡ mẫu dự kiến tối thiểu là n=81 bệnh nhân. Đánh giá độc tính cấp: Tiêu chuẩn CTCAE Đánh giá độc tính muộn: RTOG/ EORTC Đánh giá đáp ứng: Tiêu chuẩn RECIST. Nghiên cứu này: Đánh giá đáp ứng vào thời điểm 6 tháng sau điều trị (LS, soi TMH, CT TMH, SA cổ). Kết thúc nghiên cứu: 30/05/2016 Xử lý số liệu: Phần mềm SPSS 16.0 Viết tắt: CTCAE: Common Terminology Criteria for Adverse Events, RTOG: Radiation Therapy Oncology Group, EORTC: The European Organization for Research and Treatment of Cancer, RECIST: Response Evaluation Criteria in Solid Tumors, PFS: Progression-free survival, OS: Overall survival, LS: Lâm sàng, TMH:Tai mũi họng, SA: Siêu âm. KẾT QUẢ Trong nghiên cứu này có 109 bệnh nhân carcinôm vòm hầu giai đoạn III-IVB, trong đó 58 bệnh nhân (53,21%) được điều trị bằng phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần và 51 bệnh nhân (46,79%) được điều trị bằng phác đồ hóa-xạ trị đồng thời với cisplatin mỗi 3 tuần. Tỷ lệ các độc tính huyết học cấp Đặc điểm Phác đồ Cisplatin mỗi tuần (n=58) Cisplatin mỗi 3 tuần (n=51) Tần số Tỉ lệ (%) Tần số Tỉ lệ (%) Bạch cầu Bình thường 31 53,45 20 39,22 Độ 1-2 26 44,83 29 56,86 Độ 3-4 1 1,72 2 3,92 Giá trị p 0,297 Tiểu cầu Bình thường 34 58,62 36 70,59 Độ 1-2 20 34,48 11 21,57 Độ 3-4 4 6,90 4 7,84 Giá trị p 0,328 Kiểm định chi bình phương. Tỷ lệ độc tính ngoài huyết học cấp Đặc điểm Phác đồ Cisplatin mỗi tuần (n=58) Cisplatin mỗi 3 tuần (n=51) Tần số Tỉ lệ (%) Tần số Tỉ lệ (%) Nôn Bình thường 13 22,41 6 11,76 Độ 1 40 68,97 31 60,78 0,023 Độ 2 5 8,62 14 27,45 Độ 3 0 0 0 0 Suy thận Không 57 98,28 41 80,39 0,008 Có 1 1,72 10 19,61 Kiểm định chi bình phương ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 49 Đánh giá đáp ứng Đặc điểm Tần số (n=109) Tỉ lệ (%) Đáp ứng hoàn toàn Không 7 6,42 Có 102 93,58 Đáp ứng hoàn toàn CT (n = 54) Không 5 9,26 Có 49 90,74 Thất bại điều trị Đặc điểm Phác đồ Giá trị p Cisplatin mỗi tuần (n=58) Cisplatin mỗi 3 tuần (n=51) Tần số Tỉ lệ (%) Tần số Tỉ lệ (%) Tái phát Không 54 93,10 48 94,12 0,792 Có 4 6,90 3 5,88 Di cĕn Không 53 91.38 47 92.16 0.883 Có 5 8.62 4 7.84 Kiểm định chính xác fisher. Vị trí di cĕn xa Vị trí Cisplatin mỗi tuần (n=58) Cisplatin mỗi 3 tuần (n=51) Tần số Tỉ lệ (%) Tần số Tỉ lệ (%) Xương 4 6,89 3 5,88 Gan 3 5,17 3 5,88 Phổi 2 3,44 1 1,96 Hạch ổ bụng 0 0 1 1,96 Sống còn toàn bộ Chúng tôi ghi nhận sự kiện kết cục là các biến số tái phát, di cĕn xa, tử vong theo thời gian nghiên cứu. Theo biểu đồ Kaplan Meier: Tỷ lệ sống còn toàn bộ 3 nĕm ở nhóm phác đồ ba tuần khoảng 81% so với nhóm phác đồ một tuần khoảng 75%, không có sự khác biệt có ý nghĩa thống kê về thời gian sống còn toàn bộ 3 nĕm giữa hai phác đồ điều trị (giá trị p>0,05). 0 .0 0 0 .2 5 0 .5 0 0 .7 5 1 .0 0 0 10 20 30 40 analysis time phacdo = 1 tuan phacdo = 3 tuan Kaplan-Meier survival estimates Sống còn toàn bộ (OS) 3 nĕm. BÀN LUẬN Nhóm phác đồ 1 tuần có 5 bệnh nhân phải ngưng hóa trị, tỷ lệ hoàn tất 6 chu kỳ hóa trị cao (91,39%). Trong khi đó, nhóm phác đồ 3 tuần cũng có 16 bệnh nhân phải ngưng hóa trị, tỷ lệ hoàn tất 3 chu kỳ hóa trị 68,63%, tuy nhiên tỷ lệ hoàn tất ít nhất ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 50 2 chu kỳ hóa trị cũng khá cao 94%. Có thể thấy tỷ lệ này cũng tương tự hay có khi là khá cao khi so sánh với tỷ lệ hoàn tất hóa trị của một số nghiên cứu khác như nghiên cứu RTOG 9117 của tác giả Al-Sarraf[3] sử dụng cisplatin liều cao mỗi 3 tuần đồng thời với xạ trị (70%), nghiên cứu của tác giả Đặng Huy Quốc Thịnh[1] sử dụng cisplatin mỗi tuần có 85,1% hoàn tất đủ 6 chu kỳ. Độc tính Tình trạng nôn Nhóm phác đồ 3 tuần có tỉ lệ nôn ở độ 2 cao hơn (27,45%) so với nhóm phác đồ 1 tuần (8,62%). Nghiên cứu của tác giả Lee (2014) viêm dạ dày (nhóm 3 tuần 13% so với nhóm 1 tuần 15%), và buồn nôn/ ói (nhóm 3 tuần 11% so với nhóm 1 tuần 8%), nhưng khác biệt không có ý nghĩa thống kê[12]. Tình trạng suy thận Tỉ lệ nhóm phác đồ 3 tuần có suy thận cũng chiếm tỉ lệ cao hơn, 19,61%, so với 1,72% ở nhóm phác đồ 1 tuần. Chỉ có một trường hợp suy thận cấp mức độ nhẹ và phục hồi sau một tuần trong nhóm phác đồ 1 tuần. Trong phác đồ 3 tuần có 10 trường hợp suy thận, chiếm tỷ lệ 19,61%, trong đó 7 trường hợp suy thận mức độ nhẹ và phục hồi sau sau 1-5 tháng, tuy nhiên có 3 trường hợp suy thận kéo dài trên 6 tháng nhưng đều ở mức độ nhẹ (giai đoạn 1, creatinine từ 122-130umol/l). Nghiên cứu của tác giả Chan[6] đã sử dụng đa hóa chất đồng thời với xạ trị, hoặc nghiên cứu của tác giả Al-Sarraf[2,3] dùng 3 chu kỳ cisplatin liều cao mỗi 3 tuần đồng thời với xạ trị thì có từ 8-12% bệnh nhân chức nĕng thận bị ảnh hưởng nhưng cũng ở mức độ nhẹ (độ 1-2). Các độc tính cấp khác tương tự giữa hai phác đồ. Nghiên cứu của tác giả Ho[9], Uygun[14] cho thấy độc tính cấp giữa hai nhóm hóa-xạ đồng thời tương tự nhau. Nghiên cứu của tác giả Lee (2014)[12] cũng cho thấy độc tính cấp độ 3-4 tương tự giữa hai nhóm hóa-xạ đồng thời (47,2% s với 39,3%, p=0,443). Nghiên cứu của tác giả Jagdis (2014)[11] độc tính cấp ở nhóm hóa-xạ trị đồng thời mỗi tuần chiếm tỷ lệ thấp hơn so với nhóm hóa-xạ đồng thời mỗi 3 tuần (4% so với 39%, p=0,0003). Đánh giá đáp ứng Nghiên cứu này đánh giá tỷ lệ đáp ứng của bướu nguyên phát ở vòm hầu và hạch cổ vào thời điểm 6-12 tháng sau khi kết thúc điều trị. Đây là thời điểm mà nhiều tác giả như Chang[7], Liu[13] cho rằng phản ánh một cách chính xác nhất đáp ứng sau điều trị. Phương tiện đánh giá bắt buộc bao gồm: khám lâm sàng và chụp CT vùng đầu cổ. Soi vòm hầu và siêu âm vùng cổ sử dụng khi nhận định hình ảnh trên CT còn nhiều lấn cấn hoặc bệnh nhân không chụp CT. Tiêu chuẩn đánh giá dựa trên cách đánh giá của Tổ chức Y tế Thế giới. Thực tế ghi nhận hồ sơ vì một số lý do khách quan chỉ có khoảng 50% bệnh nhận có chụp CT tai mũi họng cản quang sau xạ trị 6-12 tháng nên chúng tôi đưa ra hai khái niệm sau để đánh giá đáp ứng: Đáp ứng hoàn toàn Lâm sàng không có triệu chứng nghi ngờ tái phát, tiến triển hay di cĕn, nội soi tai mũi họng và siêu âm cổ kết quả bình thường, XQ phổi (nếu có) và siêu âm bụng (nếu có) kết quả bình thường. Đáp ứng hoàn toàn CT Lâm sàng không có triệu chứng nghi ngờ tái phát, tiến triển hay di cĕn, CT tai mũi họng cản quang kết quả bình thường, nội soi tai mũi họng (nếu có), siêu âm cổ (nếu có), XQ phổi (nếu có) và siêu âm bụng (nếu có) kết quả bình thường. Thất bại điều trị Tỷ lệ tái phát tại chỗ tại vùng, di cĕn xa gần tương đương ở 2 nhóm phác đồ. Ở cả hai nhóm điều trị, vị trí di cĕn xa thường gặp nhất là xương, kế đến là gan và phổi. Nghiên cứu của tác giả Đặng Huy Quốc Thịnh cũng cho thấy nhóm hóa-xạ đồng thời thường di cĕn xa xương, kế đến là gan, phổi,, tỷ lệ thất bại do tái phát hoặc di cĕn xa 11,2%[1]. Trong y vĕn, sự phân bố vị trí di cĕn xa thường gặp nhất là xương, kế đến là gan và phổi[1,5,10]. Sống còn toàn bộ Không có sự khác biệt về thời gian sống còn toàn bộ ba nĕm giữa hai phác đồ. Nghiên cứu của tác giả Lee và cộng sự (2014) PFS 3 nĕm giữa hai nhóm hóa-xạ trị đồng thời không khác biệt (64,% so với 63,8%, p=0,074)[12]. Nghiên cứu của tác giả Jagdis (2014) cũng tưng tự về OS và PFS 3 nĕm[11]. Hạn chế của nghiên cứu Nghiên cứu hồi cứu dựa vào việc ghi chép hồ sơ nên gần 50% bệnh nhân vì lý do khách quan không được chụp CT vùng tai mũi họng nên đánh giá đáp ứng điều trị chưa thực sự đầy đủ, cũng như không thể chủ động ghi nhận đầy đủ các biến chứng muộn. Thời gian nghiên cứu tương đối ngắn (2-3 nĕm) nên việc đánh giá sống còn không tái phát, di cĕn cũng như biến chứng muộn chưa đầy đủ. KẾT LUẬN So sánh kết quả giữa hai phác đồ hóa-xạ trị đồng thời với cisplatin mỗi tuần và mỗi 3 tuần trong điều trị carcinôm vòm hầu giai đoạn III-IVB được điều trị tại Bệnh viện Ung Bướu TP. HCM từ 01/01/2013-30/5/2015, chúng tôi rút ra một số kết ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 51 luận sau: Không có sự khác biệt có ý nghĩa thống kê về các độc tính cấp, tỷ lệ đáp ứng hoàn toàn, tái phát tại chỗ tại vùng, di cĕn xa và tỷ lệ thời gian sống còn toàn bộ 3 nĕm giữa hai phác đồ. Độc tính giảm chức nĕng thận và độc tính nôn/ói cấp ở nhóm hóa-xạ trị đồng thời với cisplatin mỗi ba tuần cao hơn so với nhóm hóa-xạ trị đồng thời với cisplatin mỗi tuần (suy thận: 19,61% so với 1,72%, p=0,008 và nôn/ói (độ 2) 27,45% so với 8,62%, p=0,023), tuy nhiên giảm chức nĕng thận mạn đều ở mức độ nhẹ và nôn/ói đều ở mức độ nhẹ-trung bình. TÀI LIỆU THAM KHẢO 1. Đặng Huy Quốc Thịnh (2012), “Hóa-xạ trị đồng thời carcinôm vòm hầu giai đoạn tiến xa tại chỗ- tại vùng”, Luận án tiến sĩ y học- Ung thư học. Đại học Y dược TP Hồ Chí Minh. 2. Al-Sarraf M, LeBlanc M, Giri PG, et al (2001) “Superiority of five year survival with chemoradiotherapy vs radiotherapy in patients with locally advanced nasopharyngeal cancer (NPC): Intergroup (0099) (SWOG 8892, RTOG 8817, ECOG 2388) phase III study: final report”. Proc Am Soc Clin Oncol 15: Abstract 905. 3. Al-Sarraf. M (1998) “Chemotherapy versus Radiotherapy in patients with advanced nasopharyngeal cancer: Phase III Randomized Intergroup Study 0099”, Journal of Clinical Oncology, (16), pp. 1310-1317. 4. Bedwineck JM, Perez CA (1987), “Carcinoma of the Nasopharynx”, in: Perez CA, Brady LW, editors, Principles and Practice of Radiation Oncology”, JB Lippincott company, Philadelphia, pp. 479-498. 5. Brockstein BE, Vokes EE, Eisbruch A (2016), “Locally advanced squamous cell carcinoma of the head and neck: Approaches combining chemotherapy and radiation therapy”, UpToDate, Literature review current through: Jun 2016. 6. Chan AT, Ma BY, Lo YM, et al (2004) “Phase II study of neoadjuvant carboplatin and paclitaxel followed by radiotherapy and concurrent cisplatin in patients with locoregionally advanced nasopharyngeal carcinoma: therapeutic monitoring with plasma Epstein-Barr virus DNA”, J Clin Oncol, 22, 5053-3060. 7. Chang JT, Lin CY, Chen TM (2005) “Nasopharyngeal carcinoma with cranial nerve palsy: the importance of MRI for radiotherapy”, Int J Radiat Oncol Biol Phys 63, pp 1354-1360. 8. Chen YP, Guo R, Liu N, Ma J et al (2015), “Efficacy of the Additional Neoadjuvant Chemotherapy to Concurrent Chemoradiotherapy for Patients with Locoregionally Advanced Nasopharyngeal Carcinoma: a Bayesian Network Meta-analysis of Randomized Controlled Trials”, J Cancer, 6(9), 883-892. 9. Ho KF, Swindell R, Brammer CV (2008), “Dose intensity comparison between weekly and 3- weekly cisplatin delivered concurrently with radical radiotherapy for head and neck cancer: a retrospective comparison from New cross hospital, wolverhampton”, UK. Acta Oncol, 47, 1513-1518. 10. Hui EP, Chan ATC, Le QT (2016), “Treatment of early and locoregionally advanced nasopharyngeal carcinoma”, UpToDate, Literature review current through: Jun 2016. 11. Jagdis A, Laskin J, Hao D, Hay J, Wu J, Ho C (2014), “Dose delivery analysis of weekly versus 3-weekly cisplatin concurrent with radiation therapy for locally advanced nasopharyngeal carcinoma (NPC)”, Am J Clin Oncol, 37(1), 63- 69. 12. Lee JY, Lim SH, Yoo KH, Ahn MJ et al (2014), “Comparison of concurrent chemoradiation therapy with 3-weekly versus weekly cisplatin in patients with locally advanced nasopharyngeal cancer: A multicenter randomized phase II noninferiority trial (KCSG-HN10-02)”, Journal of Clinical Oncology, 32(5), 6023, ASCO Annual Meeting Abstracts. 13. Liu MT (2002), “Prognostic factors affecting the outcome of nasopharyngeal carcinoma”, Japanese Journal of Clinical Oncology, 33 (10), pp. 501-508. 14. Uygun K, Bilici A, Karagol H, Uzunoglu S et al (2009), “The comparison of weekly and three- weekly cisplatin chemotherapy concurrent with radiotherapy in patients with previously untreated inoperable non-metastatic squamous cell carcinoma of the head and neck”, Cancer Chemother Pharmacol , 64, 601-605.
File đính kèm:
 dau_va_co_so_sanh_ket_qua_hoa_xa_tri_dong_thoi_voi_cisplatin.pdf
dau_va_co_so_sanh_ket_qua_hoa_xa_tri_dong_thoi_voi_cisplatin.pdf

