Đánh giá kết quả đặt stent điều trị hẹp mạch nội sọ tại trung tâm điện quang bệnh viện Bạch Mai
Đột quỵ não bao gồm chảy máu não và nhồi
máu não, trong đó nhồi máu não chiếm từ 80-85% các
trường hợp. Đây là tình trạng bệnh lý thường gặp ở
người lớn tuổi, phổ biến nhất là những người có tiền
sử bệnh lý tiểu đường, tim mạch, huyết áp hay tăng
cholesterol máu [1], [2]. Ở các nước phát triển, đột quỵ
não là nguyên nhân hàng đầu gây tàn phế và là nguyên
nhân hàng thứ ba gây tử vong hằng năm sau bệnh tim
mạch và ung thư [3]. Tỉ lệ đột quỵ não được dự báo sẽ
tăng lên nhanh chóng và sẽ đạt 1,2 triệu người mắc
mỗi năm vào năm 2025 [4], [5]. Tại Việt Nam, cùng với
mức sống của người dân ngày càng được cải thiện, lối
sống thay đổi theo hướng giảm vận động, tuổi thọ tăng
thì nguy cơ xuất hiện các bệnh lý đột quỵ não, đặc biệt
là nhồi máu não cũng gia tăng.
Bệnh hẹp mạch nội sọ (ICAD) là nguyên nhân
chính gây đột quỵ do thiếu máu cục bộ, với tỷ lệ xuất
hiện cao hơn ở người châu Á, da đen và Tây Ban Nha
so với người da trắng. Các yếu tố nguy cơ quan trọng
đối với hẹp mạch nội sọ bao gồm tuổi, tăng huyết áp,
đái tháo đường và hội chứng chuyển hóa. Bệnh nhân
hẹp mạch nội sọ có nguy cơ đột quỵ hàng năm 10% -
20%, nguy cơ đột quỵ cao hơn ở bệnh nhân hẹp mạch
mức độ nhiều (70 - 99%). Với nguy cơ tái phát đột quỵ
cao ở bệnh nhân hẹp mạch nội sọ có triệu chứng, cần
có chiến lược phòng ngừa thứ phát hiệu quả.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5
Trang 6
Trang 7

Trang 8

Trang 9

Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Đánh giá kết quả đặt stent điều trị hẹp mạch nội sọ tại trung tâm điện quang bệnh viện Bạch Mai

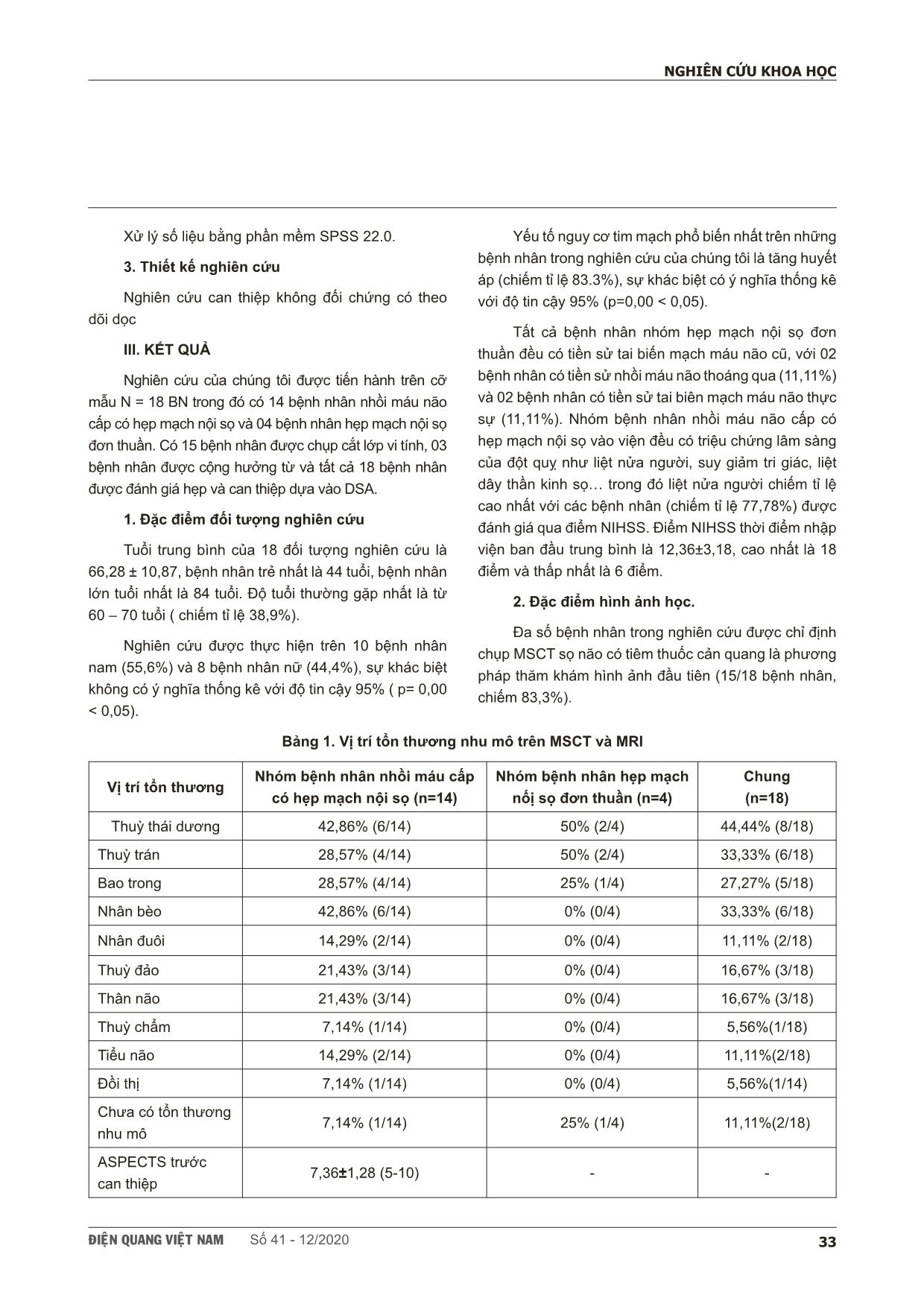
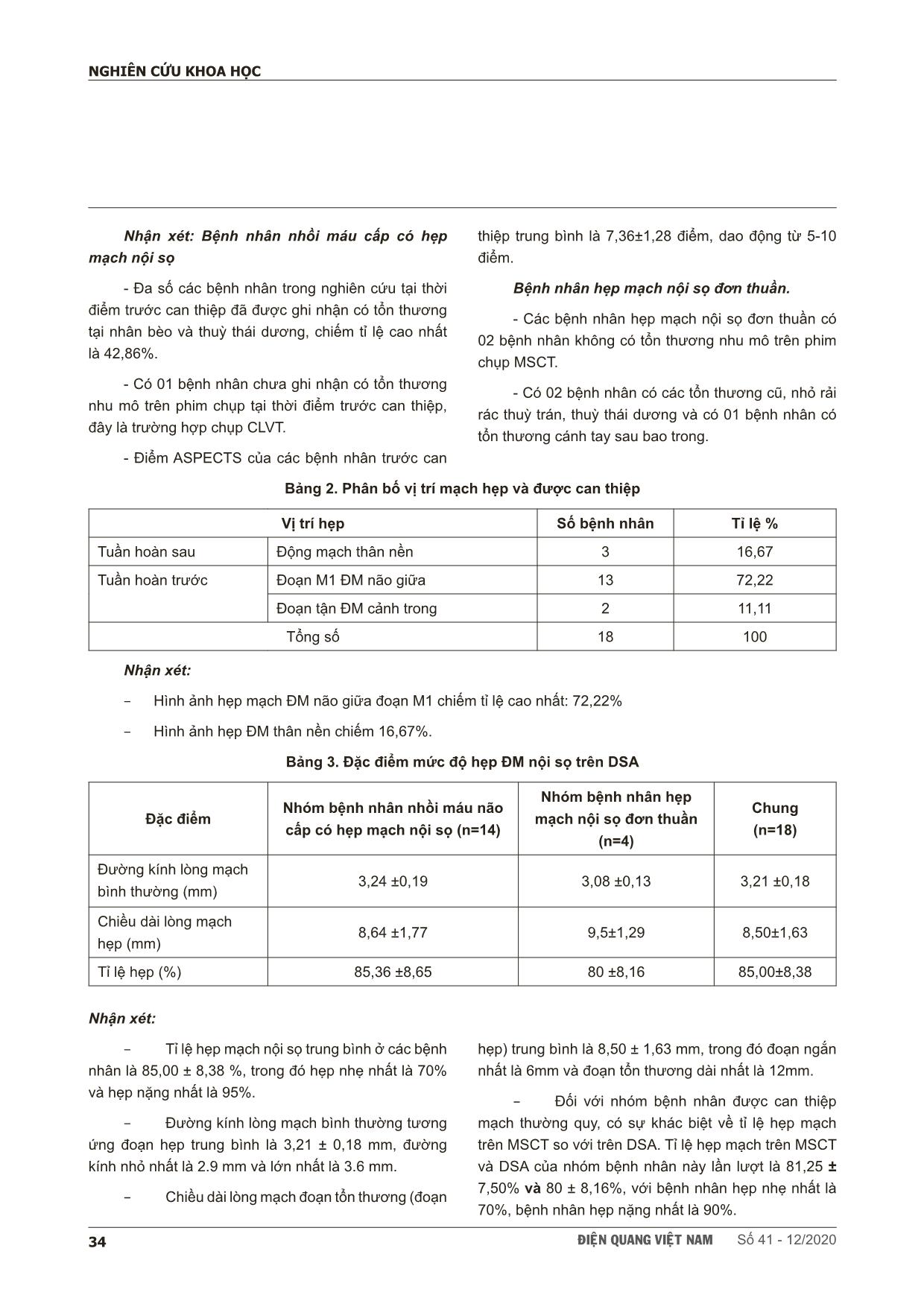
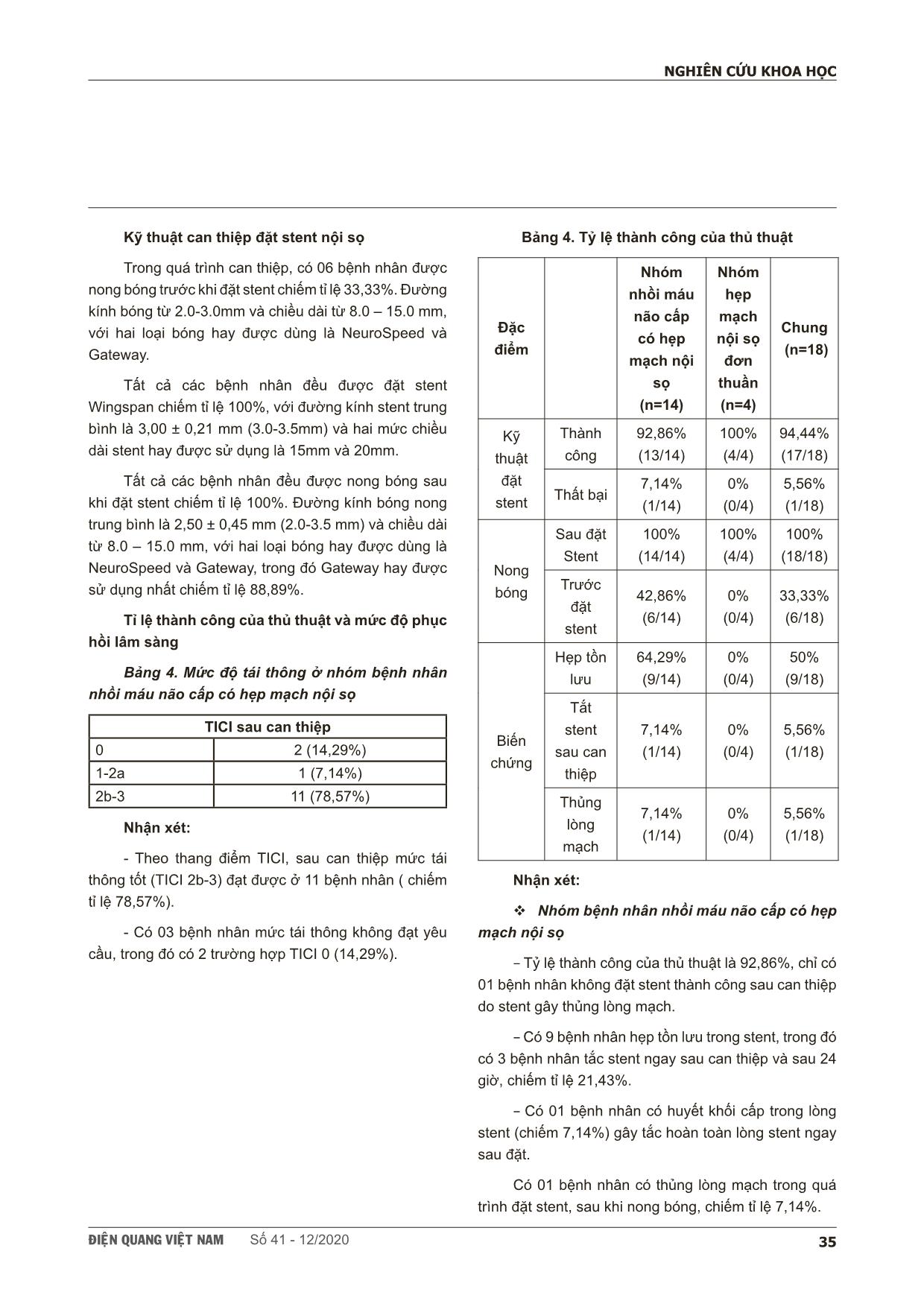
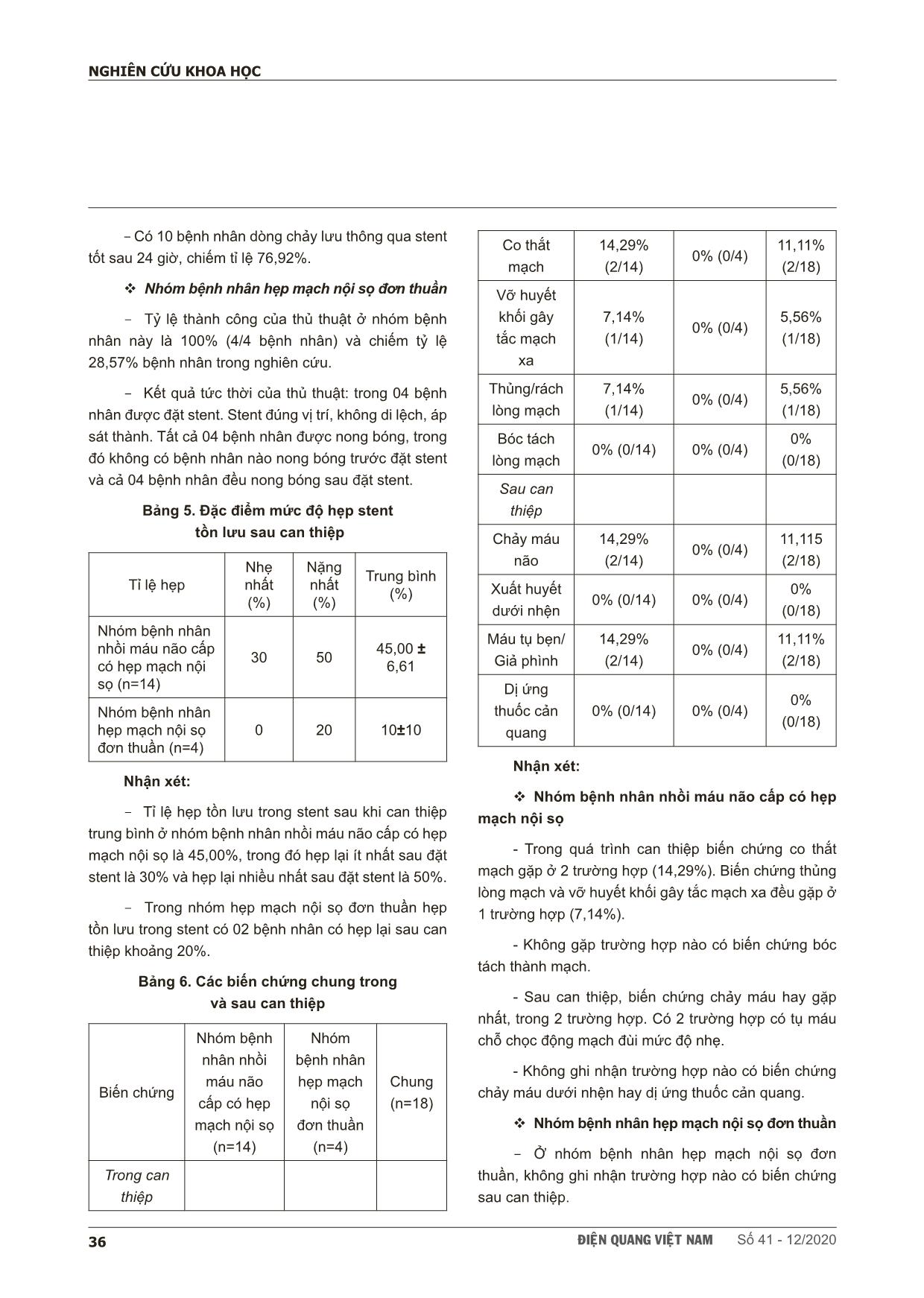
ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/2020 31 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH SUMMARY ĐÁNH GIÁ KẾT QUẢ ĐẶT STENT ĐIỀU TRỊ HẸP MẠCH NỘI SỌ TẠI TRUNG TÂM ĐIỆN QUANG BỆNH VIỆN BẠCH MAI Evaluation the results of the stenting on treatment of intracranial atherosclerosis at Bach Mai Hospital Lê Hoàng Khoẻ*, Vũ Đăng Lưu*,** , Phạm Minh Thông*, Nguyễn Quang Anh*,** Background & Aims: Evaluation the results of the stenting on treatment of Intracranial Atherosclerosis. Methods: A prospective, non-controlled intervention study in intracranial artery stenosis patients with or without symptoms. The patients were indicated for treatment with stent placement from June 2017 to June 2020 at Radiology Center of Bach Mai Hospital. Results: The study was performed on 18 patients, including 14 patients have acute celebral ischemic stroke with intracranial stenosis and 4 patients have simple intracranial stenosis. : The study was performed including 10 men (55.6%) and 8 women (44.4%). The mean age of patients was 66.28 ± 10.87 years. The rate of successful interventions for intracranial artery stenosis was 94.4%. There are 2 patients (11.11%) had acute or immediately post intervention. Symptoms and complications, especially related to intracranial artery stenosis, were observed in 4 patients (22.22%). After an average of 3 months of follow-up, 1 patient died from perforation causing cerebral hemorrhage (5.56%) and 03 patients from stent-obstructive cerebral infarction after intervention (16.67%). Results of clinical recovery after stenting based on mRs scores with mortality, good recovery and slow recovery were 22.22%, 44.45% and 33.33%, respectively. Conclusion: The results of stent treatment for intracranial artery stenosis in our research have a high success rate. The safety of the intervention and post treatment clinical recovery rate are high. Key words: ICAD, PTAS * Trường đại học Y Hà Nội ** Trung tâm điện quang, Bệnh viện Bạch Mai ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/202032 NGHIÊN CỨU KHOA HỌC I. ĐẶT VẤN ĐỀ Đột quỵ não bao gồm chảy máu não và nhồi máu não, trong đó nhồi máu não chiếm từ 80-85% các trường hợp. Đây là tình trạng bệnh lý thường gặp ở người lớn tuổi, phổ biến nhất là những người có tiền sử bệnh lý tiểu đường, tim mạch, huyết áp hay tăng cholesterol máu [1], [2]. Ở các nước phát triển, đột quỵ não là nguyên nhân hàng đầu gây tàn phế và là nguyên nhân hàng thứ ba gây tử vong hằng năm sau bệnh tim mạch và ung thư [3]. Tỉ lệ đột quỵ não được dự báo sẽ tăng lên nhanh chóng và sẽ đạt 1,2 triệu người mắc mỗi năm vào năm 2025 [4], [5]. Tại Việt Nam, cùng với mức sống của người dân ngày càng được cải thiện, lối sống thay đổi theo hướng giảm vận động, tuổi thọ tăng thì nguy cơ xuất hiện các bệnh lý đột quỵ não, đặc biệt là nhồi máu não cũng gia tăng. Bệnh hẹp mạch nội sọ (ICAD) là nguyên nhân chính gây đột quỵ do thiếu máu cục bộ, với tỷ lệ xuất hiện cao hơn ở người châu Á, da đen và Tây Ban Nha so với người da trắng. Các yếu tố nguy cơ quan trọng đối với hẹp mạch nội sọ bao gồm tuổi, tăng huyết áp, đái tháo đường và hội chứng chuyển hóa. Bệnh nhân hẹp mạch nội sọ có nguy cơ đột quỵ hàng năm 10% - 20%, nguy cơ đột quỵ cao hơn ở bệnh nhân hẹp mạch mức độ nhiều (70 - 99%). Với nguy cơ tái phát đột quỵ cao ở bệnh nhân hẹp mạch nội sọ có triệu chứng, cần có chiến lược phòng ngừa thứ phát hiệu quả. Những năm gần đây đã có nhiều nghiên cứu trên thế giới dựa vào lâm sàng và các giá trị hình ảnh học để đánh giá hiệu quả điều trị đặt stent ở những bệnh nhân ICAD. Tuy nhiên, trong nước hiện chưa có đề tài nào nghiên cứu đầy đủ về vai trò và hiệu quả thật sự của phương pháp này, vì vậy, chúng tôi tiến hành nghiên cứu đề tài với mục tiêu đánh giá kết quả đặt stent điều trị hẹp mạch nội sọ tại trung tâm Điện quang Bệnh viện Bạch Mai. II. ĐỐI TƯỢNG - PHƯƠNG PHÁP 1. Đối tượng nghiên cứu Tiêu chuẩn chọn: bệnh nhân được lựa chọn theo theo khuyến cáo điều trị của ASA/AHA 2019. Có hẹp động mạch nội sọ ≥ 70% có hay không có triệu chứng, hoặc hẹp động mạch nội sọ ≥ 50%, có triệu chứng (TIA hoặc nhồi máu não) nhập viện. Bệnh nhân có nhồi máu não cấp được tiến hành lấy huyết khối và được xác định có hẹp mạch nội sọ trong quá trình can thiệp bằng hình ảnh DSA và có xu hướng tắc mạch sau tái thông 5 đến 15 phút. Tiêu chuẩn loại trừ: Những bệnh nhân có dị ứng thuốc cản quang, đang có rối loạn về đông cầm máu, không có đầy đủ thông tin hồ sơ bệnh án hoặc không có khả năng can thiệp (bất thường giải phẫu, mạch xơ vữa nặng..) và những bệnh nhân được xác định hẹp mạch nội sọ nhưng sau lấy huyết khối cấp biến chứng như thủng lòng mạch 2. Quy trình thực hiện và phương pháp nghiên cứu Bệnh nhân có tiền sử hoặc có dấu hiệu lâm sàng của đột quỵ não nhập viên, được chụp mạch cắt lớp, cộng hưởng từ có hình ảnh hẹp động mạch nội sọ hoặc tắc các mạch máu lớn. Đối với nhóm có chỉ định và đồng ý với chỉ định đặt stent điều trị hẹp mạch nội sọ. Quy trình đặt stent động mạch não đoạn nội sọ: Một đường rạch nhỏ được tạo ở sát nếp bẹn. Catheter được đưa vào đường động mạch qua đường rạch, và bác sĩ can thiệp sẽ đẩy đến vị trị hẹp của động mạch nội sọ. Sau khi xác định được vị trí hẹp mạch, động mạch được nong rộng ra để tạo đường đi cho stent. Để thực hiện điều này thì bác sĩ can thiệp sẽ đặt và bơm bóng thông qua catheter tại vị trí bị hẹp. Khi đã nong, bóng được thả xẹp và rút ra. Sau đó stent sẽ được đưa đến vị trí đoạn động mạch cần đặt và được thả, tái lưu thông dòng máu lên não. Khi stent đã được thả, bóng được tiếp tục đưa vào và bơm lên trong lòng stent để giúp stent nở hiệu quả và cố định vào thành động mạch. Sau đó bóng và catheter sẽ được rút. Đường vào qua nếp bẹn, cánh tay hay cổ tay được đóng lại. Stent được giữ trong lòng động mạch để chống hẹp. Nong bóng có thể được thực hiện trước hoặc sau khi stent tuỳ quan đi ... huật và bệnh nhân tử vong vài ngày sau đó do chảy máu nội sọ mức độ nghiêm trọng gây tăng áp lực nội sọ, tụt kẹt nhu mô não Trong nghiên cứu của chúng tôi cũng như các nghiên cứu khác trên thế giới, biến chứng hay gặp là tắc stent sau can thiệp. Tắc stent (ngay sau can thiệp và sau 24 giờ) chủ yếu do hình thành huyết khối trong lòng stent. Tất cả bệnh nhân có tái tắc stent sau can thiệp đều ở có nhồi máu não cấp, không có sự chuẩn bị về việc uống thuốc chống đông như Aspirin và Plavix trước đó 03-05 ngày nên tỷ lệ tái tắc sent khá cao. Mặc dù được bolus 03 viên Aspirin 100mg hoặc 02 viên Ticargelor 90mg bằng đường dạ dày ngay trước can thiệp đặt stent nhưng cũng rất khó để có thể giải quyết được tình trạng tắc stent. Kết quả là nghiên cứu của chúng tôi có 03 bệnh nhân tắc lại stent trong nghiên cứu này (chiếm tỉ lệ 21,43%), trong đó 01 bệnh nhân tắc stent ngay sau đặt và 02 bệnh nhân tắc stent sau 24 giờ. Số bệnh nhân khá tương đồng với số bệnh nhân trong nghiên cứu của Gross [17] (NIHSS và cộng sự với 4/60 bệnh nhân (chiếm tỉ lệ khoảng 7%), do hình thành huyết khối cấp gây tắc stent trong vòng 24 giờ. Điều này cho thấy rằng việc dùng thuốc chống đông đối với các bệnh nhân đặt stent điều tri hẹp mạch nội sọ cấp cứu có thể không có hiệu quả, có khả năng tắc lại stent sau can thiệp khá cao. Một nghiên cứu của Kass-Hout [18] và cộng sự trên 25 bệnh nhân cho thấy rằng các thuốc chống đông kép như Aspirin và Clopidogrel nếu được dùng trước can thiệp một thời gian sẽ có hiệu qủa tốt với can thiệp đặt stent điều trị hẹp mạch nội sọ, giúp giảm thiểu biến chứng tắc stent sau can thiệp. Thời gian gần đây trên thế giới, với hầu hết bệnh nhân được đặt stent nội sọ, chất ức chế glycoprotein IIb/IIIa (GPI) đường động mạch được dùng để giải quyết hoặc ngăn ngừa huyết khối cấp tính trong stent và liên quan đến thuyên tắc do huyết khối. Thông thường, các nghiên cứu trên thế giới thường dùng 5 đến 10 mg abciximab hoặc 0,5 đến 2,0 mg tirofiban, cho thấy hiệu quả rõ rệt trong việc giảm biến chứng huyết khối cấp tính hình thành trong lòng stent [14]. Nhưng hiện tại đây là những loại thuốc mới và giá thành khá cao nên ở Bệnh viện Bạch Mai chưa thể tiến hành đưa các loại thuốc này vào để điều trị cho bệnh nhân nhằm nâng cao hiệu quả và giảm thiểu biến chứng khi đặt stent điều trị hẹp mạch nội sọ. Nhóm bệnh nhân hẹp mạch nội sọ đơn thuần Trong nhóm bệnh nhân này của chúng tôi, không xuất hiện bệnh nhân nào có biến chứng xuất huyết não trong và sau quá trình can thiệp. Kết quả này của chúng tôi thấp hơn so với nghiên cứu SAMMPRIS [8] với tỷ lệ là 4,5% (xuất hiện ở 10/224 bệnh nhân), nghiên cứu THE VISSIT [9] với tỷ lệ 8,6% (xuất hiện ở 5/58 bệnh nhân) và ở nghiên cứu WEAVE [10] cũng có 1 bệnh nhân có biến chứng thủng lòng mạch gây xuất huyết ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/202040 NGHIÊN CỨU KHOA HỌC nội sọ, chiếm tỉ lệ 0,7%. Điều nãy cũng cho thấy rằng tỷ lệ biến chứng chảy máu sau can thiệp đặt stent là không quá cao. Tỷ lệ xuất huyết của chúng tôi thấp hơn các nghiên cứu khác nguyên nhân một phần là do cỡ mẫu của chúng tôi khá bé (N=4) và một phần do trong quá trình can thiệp không có biến chứng thủng hay rách thành mạch xảy ra. Cũng giống như trước can thiệp, sau thủ thuật và tại các lần thăm khám sau 3 tháng, các BN đều mạch được tiến hành hỏi bệnh và đánh giá lâm sàng dựa trên tiêu chuẩn của thang điểm Raskin sửa đổi (mRs). Các bệnh nhân sau điều trị đặt stent trong vòng 01 tháng phục hồi tốt với điểm mRs từ 0-2 điểm. Ở nghiên cứu THE VISSIT [9], điểm mRs xấu (mRs>2) sau quá trình theo dõi 12 tháng là 14/58 bệnh nhân, chiếm tỉ lệ 24,1%. Qua các nghiên cứu trên thế giới đặc biệt là nghiên cứu THE VISSIT có thể thấy rằng tỷ lệ bệnh nhân phục hồi chậm và tử vong (với mRs >2) chiếm tỉ lệ khá cao, cho thấy việc đặt stent điều trị hẹp mạch nội sọ vẫn còn nhiều thách thức và gian nan, đặc biệt là đối với các bệnh nhân có hẹp mạch nội sọ đơn thuần chưa có triệu chứng lâm sàng. Trong các nghiên cứu như THE VISSIT hay SAMMPRIS tỉ lệ tử vong và nhồi máu não xảy ra sau khi can thiệp đặt stent cũng xảy ra khá phổ biến: ở nghiên cứu SAMMPRIS là 33/224 bệnh nhân chiếm tỉ lệ 14,7% trong khi đó ở nghiên cứu THE VISSIT là 14/58 bệnh nhân chiếm tỉ lệ 24,1%. Trong nghiên cứu của chúng tôi không có bệnh nhân nào tử vong hay xuất hiện các triệu chứng lâm sàng của đột quỵ hay TIA từ 1 đến 3 tháng sau can thiệp. Điều này có thể giải thích rằng là do cỡ mẫu của chúng tôi bé (N=4) và tình trạng tử vong hay nhồi máu não xuất hiện sau can thiệp còn phụ thuộc vào nhiều yếu tố khách quan khác như bệnh kèm theo, tuổi, tình trạng lâm sàng bệnh nhân lúc vào viện Nhưng qua các nghiên cứu chúng ta cũng có thể thấy rẳng các biến chứng sau quá trình can thiệp đặt stent nội sọ vẫn chiếm tỉ lệ cao và kỹ thuật đặt stent điều trị hẹp mạch nội sọ vẫn đang là một thách thức đối với các bác sĩ can thiệp nội mạch. Trong nghiên cứu của chúng tôi, biểu hiện lâm sàng của bệnh nhân tại các thời điểm sau can thiệp 3 tháng đều thay đổi so với trước can thiệp. Điều này phù hợp với kết quả chung của nghiên cứu như SAMMPRIS [8], THE VISSIT9 và WEAVE [10] về tỉ lệ biến cố lâm sàng như tử vong, tỉ lệ đột quỵ thực sự hay nhồi máu não thoáng qua (TIA) tại các thời điểm tương ứng. Tái hẹp trong stent theo thời gian Nhóm bệnh nhân nhồi máu cấp có hẹp mạch nội sọ Trong quá trình nghiên cứu, trong số 13/14 bệnh nhân đặt stent thành công ở nhóm này, có 01 bệnh nhân có huyết khối cấp trong lòng mạch, gây tắc stent ngay sau đặt. Có 09 bệnh nhân có hẹp stent sau đặt, trong đó có 02 bệnh nhân tắc stent sau 24 giờ. Cũng như các nghiên cứu khác, kỹ thuật can thiệp đặt stent nội sọ là một kỹ thuật phức tạp, có nhiều yếu tố nguy cơ, đặc biệt đối với những bệnh nhân cao tuổi, có bệnh nền và triệu chứng nhồi máu não do hẹp tắc động mạch nội sọ. Trong nghiên cứu của chúng tôi, ở nhóm bệnh nhân này có 09 bệnh nhân tái hẹp sau đặt stent với tỉ lệ trung bình là 45,00 ± 6,61 %, trong đó hẹp lại ít nhất sau đặt stent là 30% và hẹp lại nhiều nhất sau đặt stent là 50%. Nghiên cứu của chúng tôi cũng có tỉ lệ tái hẹp lớn hơn sau đặt stent so với nghiên cứu THE VISSIT [9] với 10/34 bệnh nhân chiếm tỉ lệ 29,4%, nhưng tỷ lệ hẹp lại ít hơn là từ 30-50% trong khi ở nghiên cứu THE VISSIT [9] chủ yếu hẹp lại từ 50-70%. Qua đó có thể cho thấy rằng đặt stent điều trị hẹp mạch nội sọ là một thách thức với các bác sĩ can thiệp nội mạch do tổn thương hẹp mạch nội sọ với các mảng xơ vữa và đường kính lòng mạch bé là các nguyên nhân chính gây tái hẹp stent sau khi đặt. Nhóm bệnh nhân hẹp mạch nội sọ đơn thuần Trong nhóm bệnh nhân này không có bệnh nhân nào có tái hẹp có ý nghĩa trong thời gian sau can thiệp và sau theo dõi lâm sàng 03 tháng. Trong 04 bệnh nhân, có 02 bệnh nhân stent nở hoàn toàn, ôm sát thành mạch, không có hẹp lòng stent sau khi đặt và nong bóng. Có 02 bệnh nhân hẹp lại khoảng 20% khẩu kính lòng mạch sau đặt stent và nong bóng nhưng không gây triệu chứng lâm sàng và không có biến chứng về thần kinh sau quá trình can thiệp và sau can thiệp 03 tháng. ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/2020 41 NGHIÊN CỨU KHOA HỌC Tại các thời điểm theo dõi, trong nghiên cứu này chúng tôi không thấy trường hợp nào có xảy ra tái tắc trong stent sau 03 tháng ở cả hai nhóm. Tỉ lệ tái tắc stent thấp trong thời gian dưới 1 năm sau can thiệp tương tự với các nghiên cứu của các tác giả khác trên thế giới như THE VISSIT9, WEAVE [10]. Theo nhiều tác giả, các yếu tố ảnh hưởng đến tái hẹp trong stent là: tuổi cao, hút thuốc lá, ĐTĐ, RLLM, chiều dài, kích thước stent, dùng nhiều stent. V. KẾT LUẬN Qua nghiên cứu, chúng tôi nhận thấy mặc dù có một tỉ lệ biến chứng nhất định nhưng kết quả đặt stent điều trị hẹp mạch nội sọ trong nghiên cứu của chúng tôi có tỷ lệ thành công ở mức cao, tính an toàn trong can thiệp và tỷ lệ phục hồi lâm sàng sau can thiệp đều ở mức khá cao, góp phần điều trị và cứu sống bệnh nhân. Ca lâm sàng: Bệnh nhân Hoàng Đình N, 62 tuổi (mã lưu trữ: I63/489) vào viện vì yếu nửa người phải kèm nuốt sặc, NIHSS 14 điểm. MRI có hình ảnh nhồi máu cấp cầu não và bán cầu tiểu não phải (pc-ASPECTS: 7 điểm).DSA có hình ảnh tắc động mạch thân nền. Bệnh nhân được tiến hành can thiệp nội mạch lấy huyết khối cơ học ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/202042 NGHIÊN CỨU KHOA HỌC Can thiệp tái thông mạch máu thành công. Chụp DSA thấy hình ảnh hẹp khít đoạn đầu động mạch thân nền. Dòng chảy chậm và có xu hướng tắc lại sau 10 phút. Có chỉ định đặt stent nội sọ. Sau đặt stent và nong bóng, dòng chảy lưu thông tốt qua động mạch thân nền. Bệnh nhân sau đó phục hồi lâm sàng khá tốt với mRS là 3. TÀI LIỆU THAM KHẢO 1. Tan KS, Wong KS, Venketasubramanian N, (2006),. Setting priorities in Asian stroke research. Neurology Asia. 11: p. 5-11. 2. Lê Đức Hinh, (2010),. Chẩn đoán sớm cơn đột quỵ não. Nội san Hội thần kinh Việt Nam. 6(1): p. 3-7. 3. Bodmer N. Hemorrhagic and Ischemic Stroke: Medical, Imaging, Surgical, and Interventional Approaches, 1st Edition. Acad Radiol. 2013;20(6):792. 4. Mauro MA, Murphy KPJ, Thomson KR, Venbrux AC, Morgan RA. Image-Guided Interventions E-Book: Expert Radiology Series.; 2013. ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/2020 43 NGHIÊN CỨU KHOA HỌC 5. Broderick JP. William M. Feinberg Lecture: Stroke Therapy in the Year 2025: Burden, Breakthroughs, and Barriers to Progress. Stroke. 2004;35(1):205-211. 6. Holmstedt CA, Turan TN, Chimowitz MI. Atherosclerotic intracranial arterial stenosis: risk factors, diagnosis, and treatment. Lancet Neurol. 2013;12(11):1106-1114. 7. Rodgers A, MacMahon S, Gamble G, Slattery J, Sandercock P, Warlow C. Blood pressure and risk of stroke in patients with cerebrovascular disease. The United Kingdom Transient Ischaemic Attack Collaborative Group. BMJ. 1996;313(7050):147. 8. Derdeyn CP, Fiorella D, Lynn MJ, et al. Intracranial Stenting: SAMMPRIS. Stroke. 2013;44(6, Supplement 1):S41-S44. 9. Zaidat OO, Fitzsimmons B-F, Woodward BK, et al. Effect of a Balloon-Expandable Intracranial Stent vs Medical Therapy on Risk of Stroke in Patients With Symptomatic Intracranial Stenosis: The VISSIT Randomized Clinical Trial. JAMA. 2015;313(12):1240. 10. Alexander MJ, Zauner A, Chaloupka JC, et al. WEAVE Trial: Final Results in 152 On-Label Patients. Stroke. 2019;50(4):889-894. 11. Nguyen TN, Zaidat OO, Gupta R, et al. Balloon Angioplasty for Intracranial Atherosclerotic Disease: Periprocedural Risks and Short-Term Outcomes in a Multicenter Study. Stroke. 2011;42(1):107-111. 12. Karanam LSP, Sharma M, Alurkar A, Baddam SR, Pamidimukkala V, Polavarapu R. Balloon Angioplasty for Intracranial Atherosclerotic Disease: A Multicenter Study. J Vasc Interv Neurol. 2017;9(4):29-34. 13. Zhang X, Luo G, Jia B, et al. Differences in characteristics and outcomes after endovascular therapy: A single- center analysis of patients with vertebrobasilar occlusion due to underlying intracranial atherosclerosis disease and embolism. Interv Neuroradiol. 2019;25(3):254-260. 14. Baek J-H, Kim BM, Heo JH, Kim DJ, Nam HS, Kim YD. Outcomes of Endovascular Treatment for Acute Intracranial Atherosclerosis–Related Large Vessel Occlusion. Stroke. 2018;49(11):2699-2705. 15. Fan Y, Li Y, Zhang T, et al. Endovascular therapy for acute vertebrobasilar occlusion underlying atherosclerosis: A single institution experience. Clin Neurol Neurosurg. 2019;176:78-82. 16. Al Kasab S, Almadidy Z, Spiotta AM, et al. Endovascular treatment for AIS with underlying ICAD. J NeuroInterventional Surg. 2017;9(10):948-951. 17. Gross BA, Desai SM, Walker G, Jankowitz BT, Jadhav A, Jovin TG. Balloon-mounted stents for acute intracranial large vessel occlusion secondary to presumed atherosclerotic disease: evolution in an era of supple intermediate catheters. J NeuroInterventional Surg. 2019;11(10):975-978. 18. Kass-Hout T, Winningham M, Kass-Hout O, et al. Clopidogrel plus Aspirin for Symptomatic Intracranial Atherosclerotic Stenosis: A Pilot Study. Interv Neurol. 2016;5(3-4):157-164. TÓM TẮT Mục tiêu: Đánh giá kết quả đặt stent điều trị hẹp mạch nội sọ Đối tượng và phương pháp nghiên cứu: nghiên cứu tiến cứu can thiệp không đối chứng trên các bệnh nhân hẹp mạch nội sọ có hoặc không có triệu chứng và các bệnh nhân nhồi máu não cấp có hẹp mạch nội sọ, có chỉ định điều trị bằng phương pháp can thiệp nội mạch đặt stent trong thời gian từ 6/2017 đến 06/2020 tại Trung tâm điện quang bệnh viện Bạch Mai. ÑIEÄN QUANG VIEÄT NAM Số 41 - 12/202044 NGHIÊN CỨU KHOA HỌC Kết quả: Nghiên cứu được thực hiện trên 18 bệnh nhân gồm 14 bệnh nhân nhồi máu não cấp có hẹp mạch nội sọ và 04 bệnh nhân hẹp mạch nội sọ đơn thuần trong đó có 10 nam (55,6%) và 8 nữ (44,4%) với độ tuổi trung bình 66,28 ± 10,87 tuổi. Tỷ lệ can thiệp đặt stent thành công đoạn hẹp động mạch nội sọ là 94.44%. Biến chứng cấp trong và ngay sau can thiệp gặp ở 2 bệnh nhân (chiếm 11,11%). Các triệu chứng, biến chứng đặc biệt liên quan đến bệnh lý hẹp mạch nội sọ gặp ở 04 bệnh nhân đều thuộc nhóm nhồi máu não cấp có hẹp mạch nội sọ(22,22%). Sau trung bình là 03 tháng theo dõi, 1 bệnh nhân tử vong do thủng lòng mạch gây xuất huyết não (5,56%) và 03 bệnh nhân tử vong do nhồi máu não do tắc stent sau can thiệp(16,67%). Kết quả phục hồi lâm sàng sau đặt stent theo mRs với các mức độ tử vong, phục hồi tốt và phục hồi chậm là 22,22%, 44,45% và 33,33%. Kết luận: Kết quả đặt stent điều trị hẹp mạch nội sọ trong nghiên cứu của chúng tôi có tỷ lệ thành công ở mức cao, tính an toàn trong can thiệp và tỷ lệ phục hồi lâm sàng sau can thiệp đều ở mức khá cao. Từ khóa: Hẹp mạch nội sọ. Đặt stent điều trị hẹp mạch nội sọ. Người liên hệ: Lê Hoàng Khoẻ, Email: lehoangkhoe1012@gmail.com Ngày nhận bài: 9/10/2020. Ngày chấp nhận đăng: 11/11/2020
File đính kèm:
 danh_gia_ket_qua_dat_stent_dieu_tri_hep_mach_noi_so_tai_trun.pdf
danh_gia_ket_qua_dat_stent_dieu_tri_hep_mach_noi_so_tai_trun.pdf

