Nghiên cứu in vitro khảo sát tình trạng gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm protaper quay tay
Nghiên cứu nhằm khảo sát tình trạng
gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm
Protaper quay tay. Đối tượng và phương pháp:
Nghiên cứu in vitro được thực hiện trên 50 ống tủy
gần (bao gồm cả ngoài gần và trong gần) của chân
gần răng cối lớn hàm dưới ở người trưởng thành, chân
răng nguyên vẹn, đã đóng chóp, có ống tuỷ cong
trong khoảng 10º-40º theo phương pháp Schneider
1971. Các ống tủy gần được sửa soạn tới dụng cụ F3
Mỗi bộ protaper sẽ được thao tác cho đến khi có dụng
cụ trong bộ đang thực hiện bị gãy. Số lượng ống tủy
đã được thao tác ở mỗi bộ sẽ được ghi nhận.Răng có
chứa mảnh gãy sẽ được phân tích qua phim Cone
Beam Computed Tomography Scan (CBCT) để xác
định độ dài mảnh gãy, đồng thời xác định tương quan
của mảnh gãy với chóp răng và miệng lỗ tủy. Kết
quả: Số lượng ống tủy được sửa soạn tối đa là
10±2.7 ống tủy. Chiều dài mảnh gãy trung bình là
2.13±1.26mm. Khoảng cách trung bình từ đỉnh mảnh
gãy tới chóp răng là 3.09±1.60mm. Khoảng cách
trung bình từ đầu mảnh gãy tới miệng ống tủy là
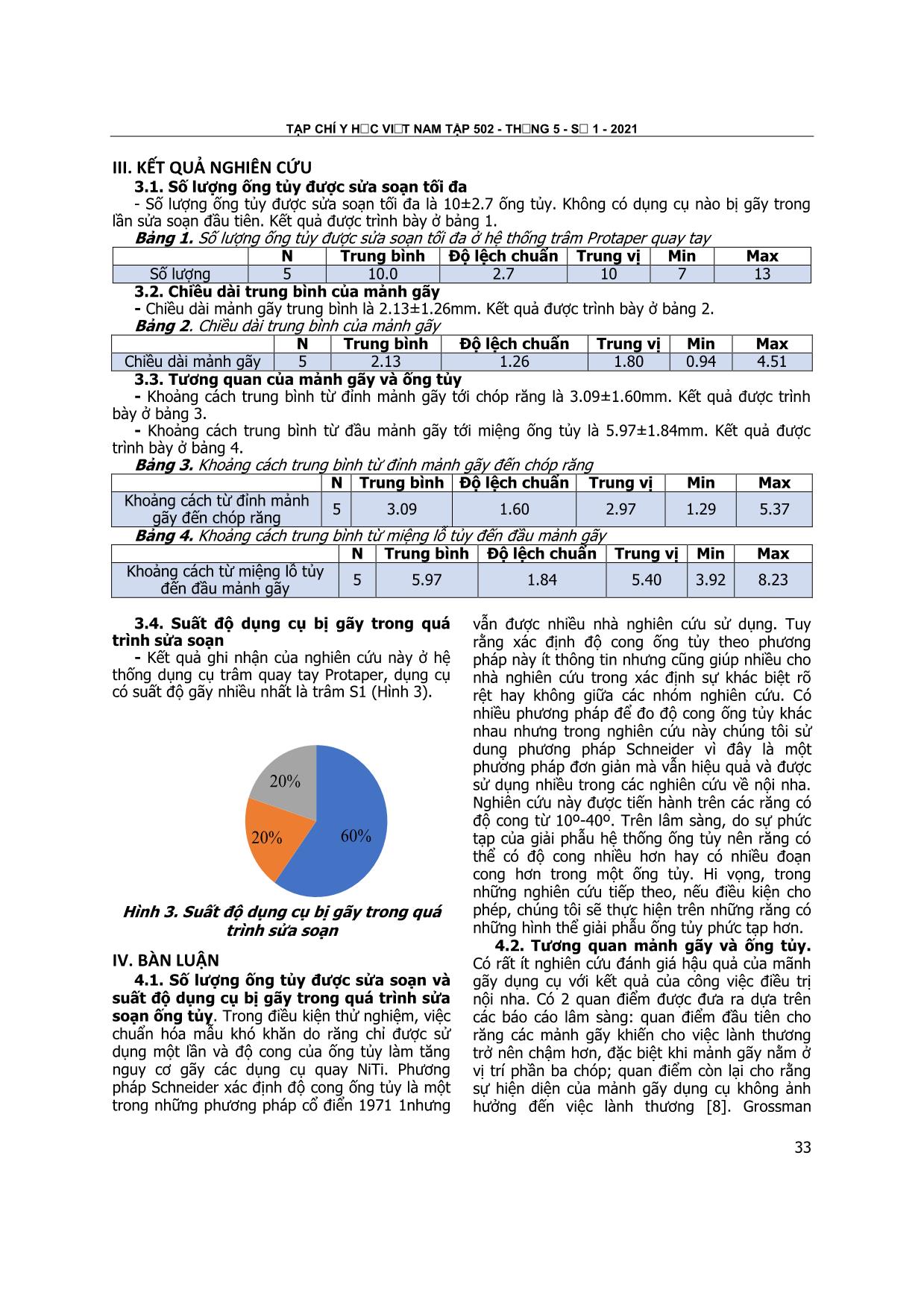
5.97±1.84mm. Dụng cụ có suất độ gãy nhiều nhất là
trâm S1.

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Nghiên cứu in vitro khảo sát tình trạng gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm protaper quay tay

vietnam medical journal n01 - MAY - 2021 30 VER.HCl nhân. Pellet VER.HCl bào chế theo công thức CT 1.12 (300g/mẻ) được sấy ở 50- 55°C/8 giờ, rây chọn và đánh giá giá một số chỉ tiêu khác thu được các kết quả như bảng 11. Bảng 11. Một số tính chất của pellet VER.HCl nhân (n=5; ± SD) Đặc tính Kết quả Hình thức Pellet tròn đều, bề mặt nhẵn, mịn, kích thước 0,8-1,2 mm Khối lượng riêng biểu kiến (g/ml) 0,72± 0,06 Tốc độ chảy (g/s) 0,74± 0,09 Độ mài mòn (%) 0,22± 0,08 Hàm ẩm (%) 2,86±0,11 Hàm lượng VER.HCl trong pellet (%) 38,45±0,57 Tỷ lệ pellet có kích thước 0,8-1,2 mm (%) 77,22±1,10 Độ hòa tan (%): 10 phút 80,76±1,51 20 phút 93,38±1,57 30 phút 97,33±0,90 60 phút 99,91±1,56 Nhận xét: Pellet thu được đem lấy phân đoạn có kích thước trong khoảng 0,8-1,2 mm và đem đánh giá thử độ hòa tan các thời điểm lấy mẫu là: 10, 20, 30 và 60 phút. Pellet VER.HCl nhân bào chế theo phương pháp đùn tạo cầu (CT1.12) thì sau 30 phút VER.HCl nhân gần như đã được giải phóng hoàn toàn, pellet VER.HCl nhân chưa có khả năng kéo dài giải phóng dược chất. Các pellet đạt các chỉ tiêu trên sẽ được sử dụng để bao kiểm soát giải phóng. V. KẾT LUẬN - Đã khảo sát và đánh giá được ảnh hưởng của thành phần công thức đến tính chất của pellet VER.HCl nhân gồm có: Verapamil HCl, Avicel PH102, Lactose, Talc, HPMC E6 và nước tinh khiết. Ảnh hưởng thông số qui trình thiết bị gồm có: Tốc độ tạo cầu và thời gian tạo cầu - Trên cơ sở các kết quả khảo sát ảnh hưởng của các yếu tố đến tính chất của pellet VER.HCl nhân, đã xây dựng được tính chất cho pellet nhân như bảng 11. TÀI LIỆU THAM KHẢO 1. Bộ Y tế (2009), Dược lý học, NXB Giáo dục Việt Nam, Hà Nội, 72-74. 2. Martindale The Complete Drug Reference (2014) Thirty-eighth Edition 1522-1526. 3. BNF 73 (2017) Monograph: Verapamil hydrochloride, Pharmaceutical Press, London, 155-156. 4. Bhalekar M. R., Avari J., Umalkar R. A. (2007), Preparation and in vitro Evaluation of Sustained Release Drug Delivery System for Verapamil HCl, Indian J. Pharm. Sci., 69 (3): 418-422. 5. Nitin D. J., Dipak D. G., Ashish A. H. et al. (2010), Formulation development and evaluation of sustained release pellets of verapamil hcl, International Journal of Pharma Research and Development, 1(11): 1-7. 6. USP 41-NF 36 (2018), Monographs:Verapamil hydrochlorid extended release tablets, 4307-4311. NGHIÊN CỨU IN VITRO KHẢO SÁT TÌNH TRẠNG GÃY DỤNG CỤ TRONG SỬA SOẠN ỐNG TỦY Ở HỆ THỐNG TRÂM PROTAPER QUAY TAY Nguyễn Thu Thủy* TÓM TẮT8 Mục tiêu: Nghiên cứu nhằm khảo sát tình trạng gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm Protaper quay tay. Đối tượng và phương pháp: Nghiên cứu in vitro được thực hiện trên 50 ống tủy gần (bao gồm cả ngoài gần và trong gần) của chân gần răng cối lớn hàm dưới ở người trưởng thành, chân răng nguyên vẹn, đã đóng chóp, có ống tuỷ cong trong khoảng 10º-40º theo phương pháp Schneider 1971. Các ống tủy gần được sửa soạn tới dụng cụ F3. *Đại học Y Dược TP Hồ Chí Minh Chịu trách nhiệm chính: Nguyễn Thu Thủy Email: ntthuy@ump.edu.vn Ngày nhậ bài: 5/3/2021 Ngày phản biện khoa học: 1/4/2021 Ngày duyệt bài: 3/5/2021 Mỗi bộ protaper sẽ được thao tác cho đến khi có dụng cụ trong bộ đang thực hiện bị gãy. Số lượng ống tủy đã được thao tác ở mỗi bộ sẽ được ghi nhận.Răng có chứa mảnh gãy sẽ được phân tích qua phim Cone Beam Computed Tomography Scan (CBCT) để xác định độ dài mảnh gãy, đồng thời xác định tương quan của mảnh gãy với chóp răng và miệng lỗ tủy. Kết quả: Số lượng ống tủy được sửa soạn tối đa là 10±2.7 ống tủy. Chiều dài mảnh gãy trung bình là 2.13±1.26mm. Khoảng cách trung bình từ đỉnh mảnh gãy tới chóp răng là 3.09±1.60mm. Khoảng cách trung bình từ đầu mảnh gãy tới miệng ống tủy là 5.97±1.84mm. Dụng cụ có suất độ gãy nhiều nhất là trâm S1. Kết luận: Khả năng gãy ở hệ thống trâm Protaper quay tay xảy ra khi dụng cụ đã sứa soạn 10±2.7 ống tủy. Không có dụng cụ nào bị gãy trong lần sửa soạn đầu tiên. Dụng cụ có suất độ gãy nhiều nhất là trâm S1. Khi sự cố gãy dụng cụ xảy ra, chiều TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021 31 dài mảnh gãy trung bình là 2.13±1.26mm. Mảnh gãy thường có xu hướng nằm gần về phía chóp răng hơn là phía miệng ống tủy. Từ khóa: Sửa soạn ống tủy, gãy dụng cụ, hệ thống trâm Protaper quay tay SUMMARY AN IN VITRO STUDY ON INSTRUMENT FRACTURE IN PREPARINGDENTAL ROOT CANALS WITH MANUAL PROTAPER SYSTEM Objective: This study aimed to investigate the instrument fracture in preparing root canalswith manual Protaper system. Materials and methods: This in vitro study was carried out on 50 proximal canals (including the buccal-mesial and lingual-mesial canals) of the mesial root of lower molars in adults; the rootswere intact and apically closed, with canal curving in the range 10º-40º according to the Schneider 1971 method. Mesial canals were prepared to the F3 instrument. Each protaper set would be manipulated until the tool in the working set broke down. The number of canals manipulated in each set would be recorded. Tooth containing the fracture were analyzed through Cone Beam Computed Tomography Scan (CBCT) to determine the length of the fracture, and also to investigate the correlation of the fracture with the tip and the canal entrance dimension. Result: The maximum number of prepared canals was 10 ± 2.7 canals. The average fracture length was 2.13 ± 1.26mm. The average distance from the top of the fragment to the tip of the tooth was 3.09 ± 1.60mm. The average distance from the tip of the fragment to the entrance of the canal was 5.97 ± 1.84mm. The instrument with the highest fracture rate was file S1. Conclusions: The possibility of fracture in the manual Protaper file system occurs when the instrument has compiled 10 ± 2.7canals. No tools were broken during first preparation ... n gây nhiều thử thách nhất và tốn nhiều thời gian nhất đối với các bác sĩ lâm sàng. Sự phát triển của khoa học và công nghệ trong nha khoa đã giúp cải tiến và hoàn thiện các loại dụng cụ trong sửa soạn ống tủy.Từ khi ra đời đến nay, hệ thống dụng cụ Nickel- Titanium đã thể hiện nhiều ưu điểm của mình và trở nên rất phổ biến trong thủ thuật nội nha. Hệ thống dụng cụ NiTi được đánh giá có hiệu quả trong việc cải thiện hiệu quả quá trình tạo dạng ống tủy, đặc biệt là với các ống tủy cong[5]. Tuy nhiên, cũng như các dụng cụ khác, hệ thống này cũng không tránh khỏi được các sự cố trong thực hành nha khoa như: gãy dụng cụ, tạo khấc, loe rách chóp, làm thẳng ống tủy, thủng ống tủy, thủng chóp, tạo khuỷu và tắc nghẽn vùng chóp. Trong tất cả các sự cố có thể gặp, gãy dụng cụ là tình huống tạo nhiều áp lực cho các bác sĩ lâm sàng cũng như gây tâm lý lo lắng cho bệnh nhân nhất. Các dụng cụ quay NiTi bị gãy là một thực tế trong lâm sàng nội nha mà các bác sĩ phải đối mặt [6]. Hệ thống dụng cụ NiTi có nhiều sản phẩm khác nhau như: hệ thốngProtaperquay tay và quay máy, hệ thống Protaper Next quay máy. Trong các sản phẩm trên, Protaper quay tay là sản phẩm được các bác sĩ ưa chuộng và ứng dụng nhiều trong lâm sàng. Việc thực hành nội nha với hệ thống trâm Protaper quay tay có nhiều yếu tố nguy cơ dẫn đến sự cố và thất bại trong điều trị nội nha, trong đó gãy dụng cụ là một trong những sự cố thường thấy nhất trên lâm sàng. Với những lý do trên, chúng tôi tiến hành thực hiện nghiên cứu thử nghiệm in vitro: “Nghiên cứu in vitro khảo sát tình trạng gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm Protaper quay tay” với mục tiêu: Khảo sát tình trạng gãy dụng cụ trong sửa soạn ống tủy ở hệ thống trâm Protaper quay tay. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng nghiên cứu Tiêu chuẩn chọn mẫu. Thu thập mẫu nghiên cứu gồm 50 răng cối lớn hàm dưới được nhổ không liên quan đến vấn đề nghiên cứu: • Răng có giải phẫu chân răng bình thường, chân răng nguyên vẹn. Răng đã đóng chóp. • Răng không bị calci hóa và không bị tiêu ngót. • Răng chưa từng nội nha trước đó. Lỗ chóp ống gần (bao gồm cả ống ngoài gần và ống trong gần) không cho phép dụng cụ trâm K số 15 vượt qua. • Răng có ống tủy cong (góc Schneider từ 10- 40°) theo cách đo độ cong của Schneider (1971) [7]. vietnam medical journal n01 - MAY - 2021 32 Hình 1. Cách đo góc Schneider được thể hiện trên một ống tủy [7] Xử lý và chuẩn hóa mẫu. Răng người đã nhổ được xử lý như sau: 2. Rửa sạch dưới vòi nước và ngâm trong Hexanios 2%. 3. Bảo quản trong NaCl 0,9% cho đến khi đủ mẫu. 4. Cạo sạch cao răng và mô còn sót lại trên bề mặt chân răng bằng máy lây cao răng siêu âm và các dụng cụ nạo túi nha chu. - Thiết lập điểm tham chiếu tin cậy để đo chiều dài làm việc. - Lấy tủy sạch bằng trâm gai (Dentsply Maillefer, Ballaigues, Switzerland). - Thăm dò ống tủy với trâm dũa K 08 hoặc 10 (Dentsply Maillefer, Ballaigues, Switzerland). - Tạo đường trượt bằng trâm K số 15 cho tất cả các ống gần. Các răng có lỗ chóp ống gần bị trâm K số 15 vượt qua sẽ bị loại bỏ. - Chiều dài làm việc được xác định bằng cách trừ đi 1 mm từ chiều dài quan sát được trâm 10 ló ra khỏi ống tủy. - Xác định độ cong của ống tủy theo phương pháp Schneider và chọn các mẫu đạt yêu cầu (góc cong từ 10-40°). 2.2. Phương pháp nghiên cứu Thiết kế nghiên cứu: Nghiên cứu invitro, phân tích mẫu. Thiết bị, dụng cụ và vật liệu nghiên cứu - Máy chụp phim CBCT Galaxis (khoa Răng Hàm Mặt – đại học Y Dược Tp. Hồ Chí Minh) - Bộ đồ khám, thước nội nha, dụng cụ bơm rửa, tay khoan, các loại mũi khoan - Bộ ṭrâm dũa K nhiều kích thước 08, 10, 15, 20, 25 (Dentsply – Maillefer, Ballaigues, Switzerland) - 5 bộ Protaper Dentsply quay tay mới hoàn toàn với đầy đủ các dụng cụ SX, S1, S2, F1, F2, F3. - Côn giấy - Chất bôi trơn ống tủy EDTA dạng nhão (Glyde- Dentsply- Maillefer, Ballaigues, Switzerland) - Dung dicḥ bơm rửa NaOCl 2,5% Qui trình thực hiện gồm các bước sau: - 5 bộ Protaper quay tay sẽ được hấp dưới áp suất 2.97 atm (3 bar) dưới nhiệt độ 134°C trong 7 phút - Chuẩn bị răng: thao tác sẽ được thực hiện trên bộ trâm quay tay Protaper với các điều kiện sau: + Sửa soạn ống tủy: ống gần được sửa soạn tới dụng cụ F3 + Mỗi bộ protaper sẽ được thao tác cho đến khi có dụng cụ trong bộ đang thực hiện bị gãy + Sau mỗi răng, dụng cụ sẽ được làm sạch và khử trùng bằng gòn tẩm dung dịch NaOCl 2.5%. - Số lượng ống tủy đã được thao tác ở mỗi bộ sẽ được ghi nhận - Răng có chứa mảnh gãy sẽ được phân tích dưới CBCT để xác định độ dài mảnh gãy, đồng thời xác định tương quan của mảnh gãy với chóp răng và lỗ tủy. Lưu ý: + Thực hiện thao tác đối với dụng cụ đúng theo hướng dẫn của nhà sản xuất. + Sau mỗi lần đổi dụng cụ, bơm rửa ống tủy với 2ml NaOCl 2,5% bằng ống bơm rửa đặt vào ống tủy sâu nhất có thể mà không dùng lực. + Sử dụng 1ml EDTA 17% cho mỗi dụng cụ trong quá trình sửa soạn ống tủy. - Trong quá trình tạo đường trượt, luôn kiểm tra sự thông suốt của ống tủy bằngtrâm dũa K số 08 hay 10. Thấm khô ống tủy đã sửa soạn bằng côn giấy. Tất cả các ống tủy đều được sửa soạn bởi cùng một người theo đúng hướng dẫn của nhà sản xuất. - Chiều dài mảnh gãy dụng cụ và tương quan của nó với ống tủy được xác định trên CBCT theo phương pháp cộng dồn từng đoạn nhỏ theo đoạn cong của ống tủy (Hình 2). A B C Hình 2. Cách xác định chiều dài của mảnh gãy dụng cụ và tương quan của nó với ống tủy A-Xác định vị trí mảnh gãy, B-Xác định chiều dài mảnh gãy, C-Xác định tương quan mảnh gãy và ống tủy 2.3. Phương pháp đánh giá và xử lý thống kê. Các số liệu được nhập vào máy tính và xử lý bằng Excel 2010. TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021 33 III. KẾT QUẢ NGHIÊN CỨU 3.1. Số lượng ống tủy được sửa soạn tối đa - Số lượng ống tủy được sửa soạn tối đa là 10±2.7 ống tủy. Không có dụng cụ nào bị gãy trong lần sửa soạn đầu tiên. Kết quả được trình bày ở bảng 1. Bảng 1. Số lượng ống tủy được sửa soạn tối đa ở hệ thống trâm Protaper quay tay N Trung bình Độ lệch chuẩn Trung vị Min Max Số lượng 5 10.0 2.7 10 7 13 3.2. Chiều dài trung bình của mảnh gãy - Chiều dài mảnh gãy trung bình là 2.13±1.26mm. Kết quả được trình bày ở bảng 2. Bảng 2. Chiều dài trung bình của mảnh gãy N Trung bình Độ lệch chuẩn Trung vị Min Max Chiều dài mảnh gãy 5 2.13 1.26 1.80 0.94 4.51 3.3. Tương quan của mảnh gãy và ống tủy - Khoảng cách trung bình từ đỉnh mảnh gãy tới chóp răng là 3.09±1.60mm. Kết quả được trình bày ở bảng 3. - Khoảng cách trung bình từ đầu mảnh gãy tới miệng ống tủy là 5.97±1.84mm. Kết quả được trình bày ở bảng 4. Bảng 3. Khoảng cách trung bình từ đỉnh mảnh gãy đến chóp răng N Trung bình Độ lệch chuẩn Trung vị Min Max Khoảng cách từ đỉnh mảnh gãy đến chóp răng 5 3.09 1.60 2.97 1.29 5.37 Bảng 4. Khoảng cách trung bình từ miệng lỗ tủy đến đầu mảnh gãy N Trung bình Độ lệch chuẩn Trung vị Min Max Khoảng cách từ miệng lỗ tủy đến đầu mảnh gãy 5 5.97 1.84 5.40 3.92 8.23 3.4. Suất độ dụng cụ bị gãy trong quá trình sửa soạn - Kết quả ghi nhận của nghiên cứu này ở hệ thống dụng cụ trâm quay tay Protaper, dụng cụ có suất độ gãy nhiều nhất là trâm S1 (Hình 3). 60%20% 20% S1 SX F2 Hình 3. Suất độ dụng cụ bị gãy trong quá trình sửa soạn IV. BÀN LUẬN 4.1. Số lượng ống tủy được sửa soạn và suất độ dụng cụ bị gãy trong quá trình sửa soạn ống tủy. Trong điều kiện thử nghiệm, việc chuẩn hóa mẫu khó khăn do răng chỉ được sử dụng một lần và độ cong của ống tủy làm tăng nguy cơ gãy các dụng cụ quay NiTi. Phương pháp Schneider xác định độ cong ống tủy là một trong những phương pháp cổ điển 1971 1nhưng vẫn được nhiều nhà nghiên cứu sử dụng. Tuy rằng xác định độ cong ống tủy theo phương pháp này ít thông tin nhưng cũng giúp nhiều cho nhà nghiên cứu trong xác định sự khác biệt rõ rệt hay không giữa các nhóm nghiên cứu. Có nhiều phương pháp để đo độ cong ống tủy khác nhau nhưng trong nghiên cứu này chúng tôi sử dung̣ phương pháp Schneider vì đây là một phương pháp đơn giản mà vẫn hiệu quả và được sử dụng nhiều trong các nghiên cứu về nội nha. Nghiên cứu này được tiến hành trên các răng có độ cong từ 10º-40º. Trên lâm sàng, do sự phức tạp của giải phẫu hệ thống ống tủy nên răng có thể có độ cong nhiều hơn hay có nhiều đoạn cong hơn trong một ống tủy. Hi vọng, trong những nghiên cứu tiếp theo, nếu điều kiện cho phép, chúng tôi sẽ thực hiện trên những răng có những hình thể giải phẫu ống tủy phức tạp hơn. 4.2. Tương quan mảnh gãy và ống tủy. Có rất ít nghiên cứu đánh giá hậu quả của mãnh gãy dụng cụ với kết quả của công việc điều trị nội nha. Có 2 quan điểm được đưa ra dựa trên các báo cáo lâm sàng: quan điểm đầu tiên cho răng các mảnh gãy khiến cho việc lành thương trở nên chậm hơn, đặc biệt khi mảnh gãy nằm ở vị trí phần ba chóp; quan điểm còn lại cho rằng sự hiện diện của mảnh gãy dụng cụ không ảnh hưởng đến việc lành thương [8]. Grossman vietnam medical journal n01 - MAY - 2021 34 nghiên cứu và phát biểu rằng không có mối liên hệ có ý nghĩa giữa mảnh gãy dụng cụ với sự lành thương của các tổn thương quanh chóp. Còn Spili và cs (2005) đã thực hiện nghiên cứu và cho thấy rằng mảnh gãy dụng cụ thực sự ảnh hưởng có ý nghĩa đến sự lành thương của các tổn thương quanh chóp. Chính sự mâu thuẫn này làm cho các bác sĩ lâm sàng cần được cung cấp thông tin dựa trên những bằng chứng rõ ràng hơn để đánh giá được nguy cơ tiềm ẩn của sự cố này [8]. Kế hoạch khắc phục hậu quả khi gãy dụng cụ xảy ra về cơ bản có 2 hướng là quyết định để lại mảnh gãy hay thực hiện lấy mảnh gãy ra. Điều này phụ thuộc vào vị trí của mảnh gãy như chúng tôi đã trình bày bên trên. V. KẾT LUẬN Khả năng gãy ở hệ thống trâm Protaper quay tay xảy ra khi dụng cụ đã sửa soạn 10±2.7 ống tủy. Không có dụng cụ nào bị gãy trong lần sửa soạn đầu tiên. Dụng cụ có suất độ gãy nhiều nhất là trâm S1. Khi sự cố gãy dụng cụ xảy ra, chiều dài mảnh gãy trung bình là 2.13±1.26mm. Mảnh gãy thường có xu hướng nằm gần về phía chóp răng hơn là phía miệng ống tủy với khoảng cách trung bình từ đỉnh mảnh gãy tới chóp răng là 3.09±1.60mm và khoảng cách trung bình từ đầu mảnh gãy tới miệng ống tủy là 5.97±1.84mm. TÀI LIỆU THAM KHẢO 1. Hoàng Tử Hùng (2014), “Bài mở đầu nội nha”, Giáo trình giảng dạy bộ môn Chữa răng – Nội nha, Đại học Y Dược thành phố Hồ Chí Minh. 2. Đinh Thi ̣Khánh Vân, “Sửa soạn hệ thống ống tủy (Làm sạch và tạo dạng hệ thống ống tủy)”, Giáo trình giảng dạy bộ môn Nội Nha, Đại học Y Dược TPHCM. 3. Berutti Elio, Chiandussi Giorgio, Paolino Salvatore Davide, Scotti Nicola, Cantatore Giuseppe,Castellucci Arnaldo, and Pasqualini Damiano (2012) "Canal Shaping with WaveOne Primary Reciprocating Files and ProTaper System: A Comparative Study."Journal of Endodontics, 38( HYPERLINK " 992399/38/4" \o "Go to table of contents for this volume/issue" 4 ), pp.505-509 4. Bùi Quế Dương (2008), "Nội nha lâm sàng", Nhà xuất bản Y học xuất bản lần thứ 2, tr. 91-107, tr. 155-165 5. Wu Jintao, Lei Gang, , Yan Ming,Yu Yan,Yu Jinhua, and Zhang Guangdong (2011) "Instrument Separation Analysis of Multi-used ProTaper Universal Rotary System during Root Canal Therapy."Journal of Endodontics, 37(6), pp.758-763 6. Varela-Patin˜o Purificacio´n, Iban˜ez- Pa´rraga Adalce, Rivas-Mundin˜a Berta, Cantatore Giuseppe, Otero Luis Xose´, and Martin- Biedma Benjamin (2010) "Alternating versus Continuous Rotation: A Comparative Study of the Effect on Instrument Life."Journal of Endodontics, 36 (HYPERLINK "http:// www.sciencedirect.com/ science/journal/00992399/36/1" \o "Go to table of contents for this volume/issue" 1 ), pp.157-159 7. Schneider S.W. (1971), “A comparision of canal preparation in straight and curved root canals”, Oral Surg Oral Med Oral Pathol, 32(2), pp.271-5. 8. Spili Peter, Parashos Peter, and Messer H. Harold(2005) "The Impact of Instrument Fracture on Outcome of Endodontic Treatment". Journal of Endodontics, 31(12), pp.845-850 TÌNH TRẠNG SÂU RĂNG VĨNH VIỄN Ở TRẺ EM VIỆT NAM NĂM 2019 Nguyễn Thị Hồng Minh*, Trịnh Đình Hải* TÓM TẮT9 Nghiên cứu nhằm xác định tình trạng sâu răng vĩnh viễn ở trẻ em Việt Nam năm 2019, từ đó hoạch định các biện pháp dự phòng sâu răng cho trẻ em trong thời gian tới. Nghiên cứu cắt ngang với cỡ mẫu 8053 trẻ em chia làm 4 lứa tuổi (6 – 8 tuổi, 9 – 11 tuổi, 12-14 tuổi và 15-17 tuổi) được chọn theo phương pháp ngẫu nhiên, phân tầng nhiều giai đoạn từ 14 tỉnh thành đại diện cho cả nước theo các vùng địa lý. Tình trạng sâu răng ở trẻ em được ghi nhận bởi chỉ số răng sâu – mất – trám (DMFT) và chỉ số mặt *Bệnh viện Răng Hàm Mặt TƯ, Hà Nội Chịu trách nhiệm chính: Nguyễn Thị Hồng Minh Email: tradentist@gmail.com Ngày nhận bài: 1/3/2021 Ngày phản biện khoa học: 29/3/2021 Ngày duyệt bài: 2/5/2021 răng sâu – mất – trám (DMFS) theo tiêu chí của Tổ chức Y tế thế giới kết hợp với chỉ số sâu răng sớm của ICIDAS. Kết quả nghiên cứu cho thấy, sâu răng vĩnh viễn xuất hiện sớm và tăng nhanh theo tuổi. Tỷ lệ sâu răng cao nhất ở nhóm tuổi 12 – 15 (43,7%) và trung bình mỗi trẻ có một đến hai răng sâu không được hàn, tỷ lệ răng được điều trị rất thấp. Kết quả này cho thấy cần đẩy mạnh hơn nữa các biện pháp chăm sóc sức khỏe răng miệng cho trẻ em ở mọi lứa tuổi. Từ khóa: Sâu răng vĩnh viễn, trẻ em Việt Nam SUMMARY SITUATION OF CARIES IN PERMANENT DENTITION IN VIETNAMESE CHILDREN IN 2019 The study aims to identify the situation of caries in permanent dentition in Vietnamese children in 2019, thereby planning measures to prevent dental caries for children in the near future. A cross-sectional study with a sample size of 8053 children divided into age
File đính kèm:
 nghien_cuu_in_vitro_khao_sat_tinh_trang_gay_dung_cu_trong_su.pdf
nghien_cuu_in_vitro_khao_sat_tinh_trang_gay_dung_cu_trong_su.pdf

