Kết quả phẫu thuật khâu thủng ổ loét hành tá tràng tại bệnh viện Bạch Mai giai đoạn 2018 - 2019
Thủng ổ loét tá tràng là một trong những bệnh lý ngoại khoa thường gặp, cần mổ cấp cứu. Phẫu thuật nội soi khâu thủng ngày càng phổ biến trên những đối tượng được lựa chọn mang lại kết quả tốt như nằm viện ngắn ngày, ít đau, giảm nguy cơ dính ruột, nhiễm trùng vết mổ. Nghiên cứu nhằm mô tả kết quả mổ nội soi và mổ mở khâu thủng ổ loét tá tràng bằng phương pháp mô tả hồi cứu các bệnh nhân được phẫu thuật tại Bệnh viện Bạch Mai trong 2 năm từ 1/2018 đến 12/2019. Kết quả: 93 bệnh nhân được phẫu thuật gồm 31 ca mổ mở và 62 ca mổ nội soi. Nhóm mổ nội soi, loét non (72,6%), kích thước ổ loét từ 5-10mm (85,5%), khâu đơn thuần (77,3%), đính mạc nối (22,7%). Nhóm mổ nội soi sử dụng ít dịch rửa hơn nhóm mổ mở. Thời gian mổ nội soi là 69,3 ± 20,1 phút, mổ mở là 59,7 ± 5,4 phút. Biến chứng sau mổ chỉ gặp ở nhóm mổ mở gồm 3 nhiễm trùng vết mổ, 1 rò vết khâu thủng và 1 nặng xin về. Thời gian nằm viện nhóm mổ nội soi 6,0 ± 1,1 ngày và nhóm mổ mở 8,5 ± 4,0 ngày. Kết luận: phẫu thuật nội soi là phương pháp điều trị hiệu quả thủng ổ loét hành tá tràng, nằm viện ngắn ngày, không có biến chứng và tử vong

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Kết quả phẫu thuật khâu thủng ổ loét hành tá tràng tại bệnh viện Bạch Mai giai đoạn 2018 - 2019

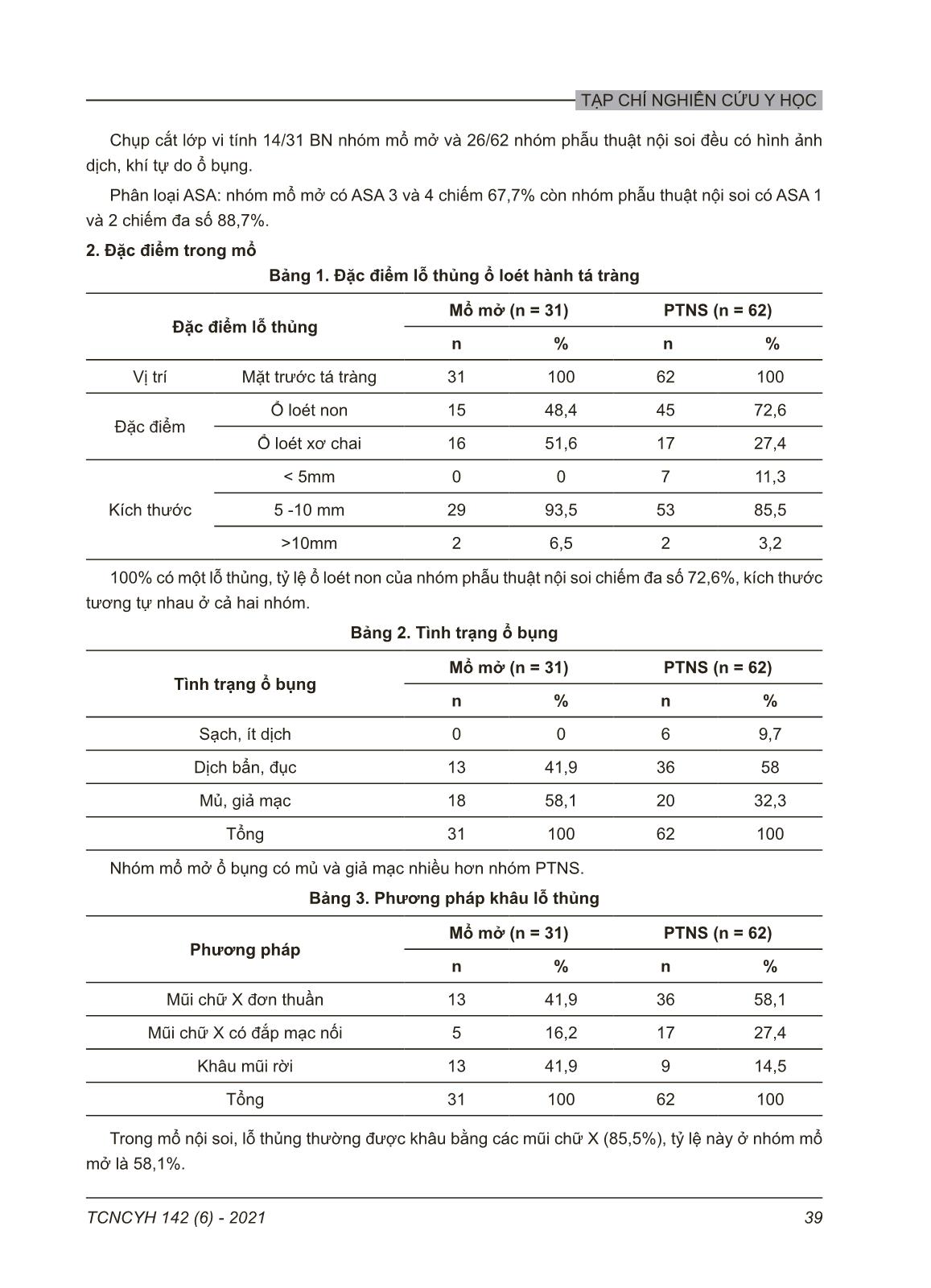
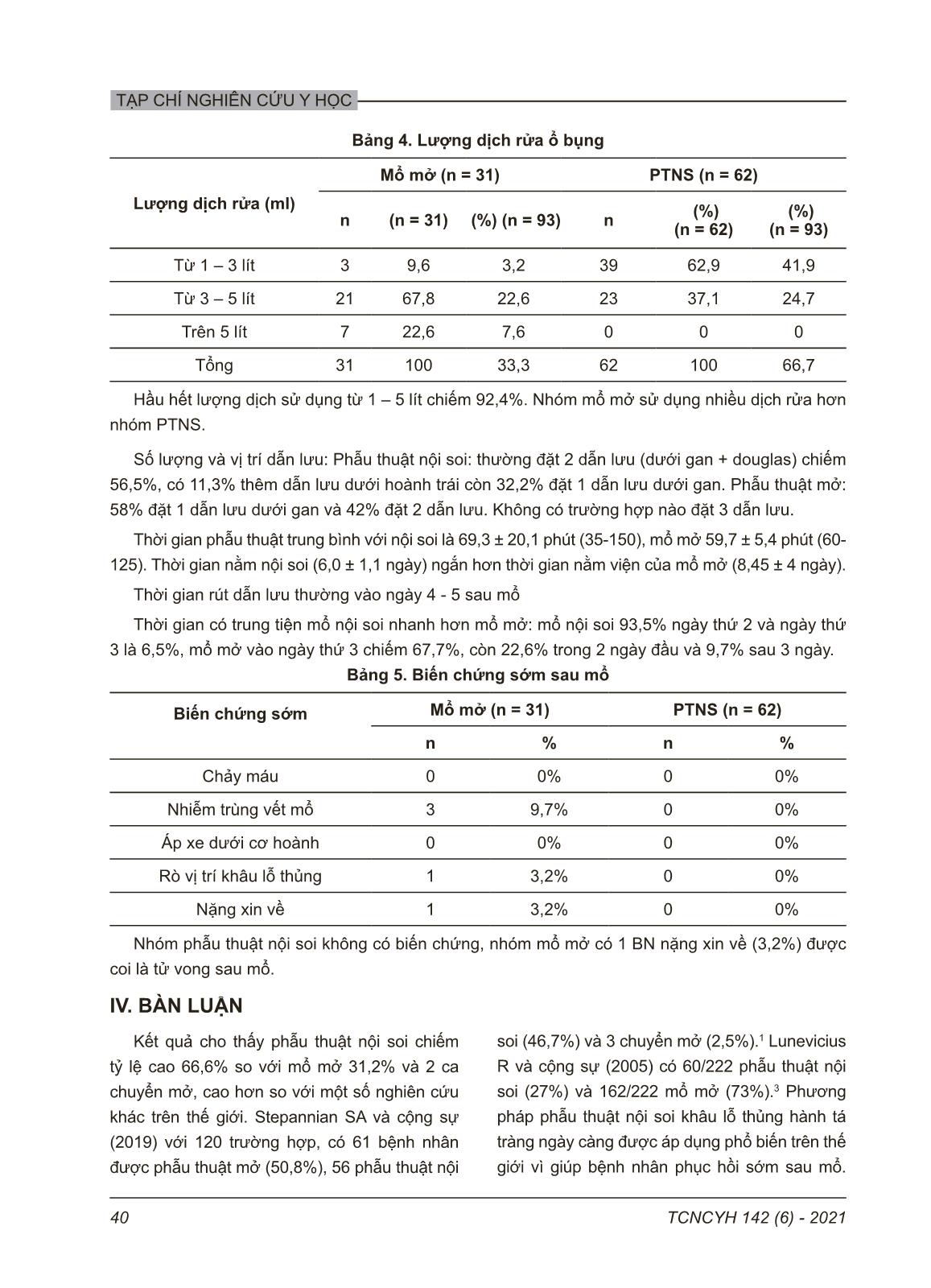
TẠP CHÍ NGHIÊN CỨU Y HỌC 37TCNCYH 142 (6) - 2021 KẾT QUẢ PHẪU THUẬT KHÂU THỦNG Ổ LOÉT HÀNH TÁ TRÀNG TẠI BỆNH VIỆN BẠCH MAI GIAI ĐOẠN 2018-2019 Trần Hiếu Học1,2, Nguyễn Huy Du1 và Trần Quế Sơn1,2, 1Trường Đại học Y Hà Nội 2Bệnh viện Bạch Mai Từ khóa: loét hành tá tràng, thủng ổ loét, phẫu thuật mở, phẫu thuật nội soi. Thủng ổ loét tá tràng là một trong những bệnh lý ngoại khoa thường gặp, cần mổ cấp cứu. Phẫu thuật nội soi khâu thủng ngày càng phổ biến trên những đối tượng được lựa chọn mang lại kết quả tốt như nằm viện ngắn ngày, ít đau, giảm nguy cơ dính ruột, nhiễm trùng vết mổ. Nghiên cứu nhằm mô tả kết quả mổ nội soi và mổ mở khâu thủng ổ loét tá tràng bằng phương pháp mô tả hồi cứu các bệnh nhân được phẫu thuật tại Bệnh viện Bạch Mai trong 2 năm từ 1/2018 đến 12/2019. Kết quả: 93 bệnh nhân được phẫu thuật gồm 31 ca mổ mở và 62 ca mổ nội soi. Nhóm mổ nội soi, loét non (72,6%), kích thước ổ loét từ 5-10mm (85,5%), khâu đơn thuần (77,3%), đính mạc nối (22,7%). Nhóm mổ nội soi sử dụng ít dịch rửa hơn nhóm mổ mở. Thời gian mổ nội soi là 69,3 ± 20,1 phút, mổ mở là 59,7 ± 5,4 phút. Biến chứng sau mổ chỉ gặp ở nhóm mổ mở gồm 3 nhiễm trùng vết mổ, 1 rò vết khâu thủng và 1 nặng xin về. Thời gian nằm viện nhóm mổ nội soi 6,0 ± 1,1 ngày và nhóm mổ mở 8,5 ± 4,0 ngày. Kết luận: phẫu thuật nội soi là phương pháp điều trị hiệu quả thủng ổ loét hành tá tràng, nằm viện ngắn ngày, không có biến chứng và tử vong. Tác giả liên hệ: Trần Quế Sơn Trường Đại học Y Hà Nội Email: [email protected] Ngày nhận: 24/03/2021 Ngày được chấp nhận: 22/04/2021 I. ĐẶT VẤN ĐỀ Thủng là một biến chứng đe dọa tính mạng của bệnh loét dạ dày tá tràng và cần can thiệp phẫu thuật ngay trong hầu hết các trường hợp.1,2 Tỷ lệ thủng ổ loét tá tràng trên thế giới khoảng 3,77-10/100.000 dân/năm. Hiện nay, nhờ những tiến bộ khoa học đáng kể trong lĩnh vực ngoại khoa và hồi sức, tỷ lệ tử vong ở những bệnh nhân thủng ổ loét tá tràng đã giảm còn từ 2,9% đến 9,1%.3,4 Điều trị thủng ổ loét tá tràng trong những thập niên gần đây có nhiều thay đổi. Những hiểu biết về sinh bệnh học của loét hành đã thay đổi thái độ điều trị, phương pháp khâu lỗ thủng ổ loét kèm điều trị nội khoa được áp dụng đối với hầu hết những trường hợp thủng ổ loét tá tràng.1,3 Trong khâu lỗ thủng có hai phương pháp là phẫu thuật nội soi và mổ mở. Mỗi phương pháp lại có các ưu và nhược điểm riêng. Hiện nay với sự phát triển của khoa học kĩ thuật, phẫu thuật nội soi (PTNS) ngày càng được sử dụng rộng rãi trong điều trị thủng ổ loét tá tràng. Tuy nhiên mổ mở cũng có một số ưu điểm như thời gian phẫu thuật ngắn, có thể áp dụng trong hầu hết các trường hợp, đặc biệt là các trường hợp bệnh nhân nặng và có chống chỉ định của phẫu thuật nội soi.4,5,6,7,8 Tại khoa Ngoại Bệnh viện Bạch Mai trong nhiều thập kỷ qua có nhiều nghiên cứu về các phương pháp điều trị thủng ổ loét tá tràng cả về mổ mở cũng như mổ nội soi.9 Phẫu thuật nội soi là phương pháp được áp dụng phổ biến hiện nay, với nhiều ưu điểm như vết mổ nhỏ, thời gian nằm viện ngắn, vết mổ ít đau, người bệnh có nhu động ruột và phục hồi sau mổ sớm hơn. Các bệnh nhân đến Bệnh viện Bạch Mai thường kèm theo nhiều bệnh phối hợp và do vậy, tùy theo tình trạng bệnh nhân, các phẫu thuật viên sẽ áp dụng các phương pháp phẫu TẠP CHÍ NGHIÊN CỨU Y HỌC 38 TCNCYH 142 (6) - 2021 thuật nội soi hay mổ mở khâu lỗ thủng. Nghiên cứu này nhằm đánh giá kết quả phẫu thuật khâu thủng ổ loét hành tá tràng tại Bệnh viện Bạch Mai giai đoạn từ 1/2018 đến 12/2019. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP 1. Đối tượng Bệnh nhân thủng ổ loét tá tràng, được mổ khâu lỗ thủng tại Bệnh viện Bạch Mai từ tháng 1/2018 – tháng 12/2019. Tiêu chuẩn lựa chọn: Các ca bệnh có hồ sơ bệnh án đủ thông tin cần thiết cho nghiên cứu lấy tại phòng lưu trữ hồ sơ Bệnh viện Bạch Mai, được chẩn đoán sau mổ là thủng ổ loét hành tá tràng, được phẫu thuật khâu lỗ thủng bằng phẫu thuật nội soi hoặc mổ mở. Tiêu chuẩn loại trừ: Bệnh nhân có hẹp môn vị kèm theo, không có hồ sơ trên phòng lưu trữ hoặc hồ sơ không có đủ thông tin cần thu thập. 2. Phương pháp Phương pháp nghiên cứu: mô tả hồi cứu, cỡ mẫu thuận tiện. Thu thập thông tin từ bệnh án gốc vào mẫu bệnh án nghiên cứu với các biến số được chia theo nhóm mổ mở (bao gồm cả nội soi thăm dò thấy không thể làm nội soi chuyển mổ mở) và nội soi. Đặc điểm chung bao gồm tuổi và giới tính, tiền sử nội ngoại khoa. Đặc điểm lâm sàng: thời gian từ khi thủng đến khi mổ, dấu hiệu lâm sàng, cận lâm sàng chính (xét nghiệm sinh hóa huyết học, Xquang, siêu âm, cắt lớp vi tính. Kết quả phẫu thuật: thời gian phẫu thuật, tình trạng và kích thước ổ loét thủng, tình trạng ổ bụng, phương pháp khâu lỗ thủng (khâu đơn thuần, mũi rời hay chữ X, có hay không đắp mạc nối), lượng dịch rửa, số lượng và vị trí dẫn lưu, tai biến trong mổ và diễn biến, biến chứng sau mổ. 3. Xử lý số liệu Thông tin được quản lý bằng phần mềm SPSS 20.0 (SPSS Inc., Chicago, IL, USA). Biến định lượng được tính và so sánh dưới dạng X ± SD, thống kê tần số và tỷ lệ phần trăm với các biến ngẫu nhiên. 4. Đạo đức nghiên cứu Thông tin về bệnh tật của bệnh nhân được bảo mật và chỉ được sử dụng cho mục đích nghiên cứu. III. KẾT QUẢ 1. Đặc điểm chung và chẩn đoán Có 93 bệnh nhân gồm 72 nam và 21 nữ (nam/nữ = 3,4/1), tuổi trung bình 53,85 ± 19,35 (16 - 98), có 31 mổ mở (trong đó có 2 nội soi chuyển mở), 62 mổ nội soi. Độ tuổi ≥ 60 tuổi mổ mở chiếm ưu thế với 67,7% còn nhóm PTNS chủ yếu trong độ tuổi lao động (20 – 60) với 67,8%. Bệnh nội khoa kèm theo: nhóm mổ mở có 29/31 BN (93,5%), nhóm phẫu thuật nội soi có tỷ lệ thấp hơn 27/62 (43,5%). Tiền sử viêm loét dạ dày – tá tràng: nhóm mổ mở 16/31 (51,6%) và nhóm nội soi 18/62 (29,0%). Lâm sàng khá điển hình: đau bụng dữ dội đột ngột 66,5%; bụng co cứng toàn bộ nhóm mổ mở 64,5%, nhóm nội soi 61,3% còn lại là co cứng khu trú thượng vị hay ... mở là 58,1%. TẠP CHÍ NGHIÊN CỨU Y HỌC 40 TCNCYH 142 (6) - 2021 Bảng 4. Lượng dịch rửa ổ bụng Lượng dịch rửa (ml) Mổ mở (n = 31) PTNS (n = 62) n (n = 31) (%) (n = 93) n (%)(n = 62) (%) (n = 93) Từ 1 – 3 lít 3 9,6 3,2 39 62,9 41,9 Từ 3 – 5 lít 21 67,8 22,6 23 37,1 24,7 Trên 5 lít 7 22,6 7,6 0 0 0 Tổng 31 100 33,3 62 100 66,7 Hầu hết lượng dịch sử dụng từ 1 – 5 lít chiếm 92,4%. Nhóm mổ mở sử dụng nhiều dịch rửa hơn nhóm PTNS. Số lượng và vị trí dẫn lưu: Phẫu thuật nội soi: thường đặt 2 dẫn lưu (dưới gan + douglas) chiếm 56,5%, có 11,3% thêm dẫn lưu dưới hoành trái còn 32,2% đặt 1 dẫn lưu dưới gan. Phẫu thuật mở: 58% đặt 1 dẫn lưu dưới gan và 42% đặt 2 dẫn lưu. Không có trường hợp nào đặt 3 dẫn lưu. Thời gian phẫu thuật trung bình với nội soi là 69,3 ± 20,1 phút (35-150), mổ mở 59,7 ± 5,4 phút (60- 125). Thời gian nằm nội soi (6,0 ± 1,1 ngày) ngắn hơn thời gian nằm viện của mổ mở (8,45 ± 4 ngày). Thời gian rút dẫn lưu thường vào ngày 4 - 5 sau mổ Thời gian có trung tiện mổ nội soi nhanh hơn mổ mở: mổ nội soi 93,5% ngày thứ 2 và ngày thứ 3 là 6,5%, mổ mở vào ngày thứ 3 chiếm 67,7%, còn 22,6% trong 2 ngày đầu và 9,7% sau 3 ngày. Bảng 5. Biến chứng sớm sau mổ Biến chứng sớm Mổ mở (n = 31) PTNS (n = 62) n % n % Chảy máu 0 0% 0 0% Nhiễm trùng vết mổ 3 9,7% 0 0% Áp xe dưới cơ hoành 0 0% 0 0% Rò vị trí khâu lỗ thủng 1 3,2% 0 0% Nặng xin về 1 3,2% 0 0% Nhóm phẫu thuật nội soi không có biến chứng, nhóm mổ mở có 1 BN nặng xin về (3,2%) được coi là tử vong sau mổ. IV. BÀN LUẬN Kết quả cho thấy phẫu thuật nội soi chiếm tỷ lệ cao 66,6% so với mổ mở 31,2% và 2 ca chuyển mở, cao hơn so với một số nghiên cứu khác trên thế giới. Stepannian SA và cộng sự (2019) với 120 trường hợp, có 61 bệnh nhân được phẫu thuật mở (50,8%), 56 phẫu thuật nội soi (46,7%) và 3 chuyển mở (2,5%).1 Lunevicius R và cộng sự (2005) có 60/222 phẫu thuật nội soi (27%) và 162/222 mổ mở (73%).3 Phương pháp phẫu thuật nội soi khâu lỗ thủng hành tá tràng ngày càng được áp dụng phổ biến trên thế giới vì giúp bệnh nhân phục hồi sớm sau mổ. TẠP CHÍ NGHIÊN CỨU Y HỌC 41TCNCYH 142 (6) - 2021 Nghiên cứu cho thấy hướng phát triển đúng đắn trong kĩ thuật phẫu thuật xử lý tổn thương. Các trường hợp mổ mở của chúng tôi thường do có các bệnh nội khoa kết hợp hoặc do khi phẫu thuật nội soi thấy ổ bụng nhiều dịch đục và giả mạc ở khắp ổ bụng khó xử lý triệt để nên phẫu thuật viên đã quyết định chuyển mổ mở để xử trí tổn thương nhanh chóng hơn, tránh nguy cơ sốc nhiễm trùng, nhiễm độc. Về đặc điểm lỗ thủng ổ loét tá tràng thấy tất cả các bệnh nhân chỉ có một lỗ thủng đơn thuần và đều ở vị trí mặt trước hành tá tràng, không có sự khác biệt trong hai nhóm kỹ thuật. Kết quả này cũng tương tự với nhiều kết quả khác nghiên cứu về thủng ổ loét hành tá tràng như của Trần Mạnh Cường và Trần Bình Giang. 9,10 Nhóm mổ mở có tỷ lệ ổ loét non và xơ chai xấp xỉ nhau (48,4% và 51,6%). Trong khi đó, nhóm mổ nội soi tỷ lệ thủng ổ loét non chiếm 72,6% nhiều hơn thủng ổ loét xơ chai (27,4%). Với 33 ca thủng ổ loét xơ chai thì 19 bệnh nhân được khâu lỗ thủng bằng mũi chữ X có đắp mạc nối và 14 khâu mũi rời. Hầu hết lỗ thủng kích thước 5 – 10mm (29/31 nhóm mổ mở và 53/62 nhóm mổ nội soi), chỉ 4 trường hợp > 10mm và đều được khâu mũi rời (2 mổ mở và 2 mổ nội soi) đều diễn biến ổn định sau mổ. Nguyễn Hữu Trí (2017) với 72 bệnh nhân thì lỗ thủng trung bình 4,1 ± 2,6mm và 98,6% nhỏ hơn 10mm.12 Có thể thấy mặc dù kĩ thuật khó nhưng các phẫu thuật viên có kinh nghiệm vẫn có thể xử trí tốt tổn thương bằng phẫu thuật nội soi. Kinh nghiệm của Siu cũng thường khâu và đính mạc nối khi lỗ thủng lớn.1 Tình trạng ổ bụng nhóm mổ mở có phần nghiêm trọng hơn so với nhóm được PTNS (bảng 2) do bệnh nhân đến muộn hơn, ổ bụng nhiều dịch và giả mạc, và nhất là bụng trướng nhiều nên hạn chế chỉ định PTNS. Việc lựa chọn phương án phẫu thuật đối với từng tổn thương cụ thể là rất quan trọng. Đánh giá đúng tình trạng người bệnh để tiên lượng cuộc mổ, lựa chọn phương pháp điều trị, vừa giúp bệnh nhân được giải quyết tổn thương nhanh chóng lại vừa triệt để, ít để lại các biến chứng sau mổ.1,11 Có sự khác biệt về lượng dịch rửa giữa 2 phương pháp phẫu thuật, trong mổ mở thường sử dụng nhiều hơn. Phẫu thuật nội soi có thể quan sát được rõ các khoang chỉ cần bơm một lượng nước vừa đủ là đã có thể rửa sạch những dịch bẩn nên có thể tiết kiệm dịch rửa hơn so với mổ mở. Thời gian phẫu thuật rất được quan tâm, được đề cập đến trong hầu hết các báo cáo về phẫu thuật khâu lỗ thủng ổ loét da dày - tá tràng. Trong nghiên cứu của chúng tôi thời gian phẫu thuật nội soi trung bình là 69,3 ± 20,1 phút, không có sự chênh lệch nhiều so với nhóm mổ mở 59,7 ± 5,4 phút. Thời gian phẫu thuật nội soi tương đương của Trần Mạnh Cường 62,63 ± 19,43, của Lunevicius R là 76,2 ± 35,3 phút, của Rita Laforgia (2017) là 72 phút.3,4,9 Tác giả Bergamaschi R và CS (1999) thấy mổ mở nhanh hơn mổ nội soi (65 phút so với 92 phút, p < 0,01).13 Phẫu thuật nội soi ngày càng được sử dụng thường quy nên thời gian mổ được rút ngắn nhờ kinh nghiệm của phẫu thuật viên.7,12 Số lượng dịch rửa sử dụng ở nhóm mổ nội soi ít hơn nhóm mổ mở (Bảng 4) vì trong phẫu thuật nội soi khi bơm một lượng nước vào khu trú một vùng rồi hút ra và có thể quan sát được rõ các khoang. Do đó, chỉ cần bơm một lượng nước vừa đủ là đã có thể rửa trôi đi những dịch bẩn. Phẫu thuật nội soi có thể tiết kiệm dịch rửa hơn so với mổ mở. Nguyễn Hữu Trí (2017) cũng có lượng dịch rửa trung bình 1368,3 ± 758,2ml.12 Về vấn đề đặt dẫn lưu ổ bụng có nhiều ý kiến khác nhau, có tác giả không đặt dẫn lưu, có tác giả đặt một dẫn lưu dưới gan, có tác giả đặt hai dẫn lưu dưới gan và Douglas, thậm chí có tác giả còn đặt nhiều vị trí hơn nữa. Katkhouda N và Siu WT chỉ rửa sạch ổ bụng mà không cần TẠP CHÍ NGHIÊN CỨU Y HỌC 42 TCNCYH 142 (6) - 2021 đặt dẫn lưu. 2,11 Nghiên cứu này cho thấy, đối với phẫu thuật mở, các phẫu thuật viên có thể kiểm soát được tổn thương tốt hơn nên số dẫn lưu đặt ít hơn so với mổ nội soi. Có 7 trường hợp sau mổ nội soi phải đặt 3 dẫn lưu là các trường hợp khắp ổ bụng nhiều dịch mủ đục và giả mạc, quá trình rửa ổ bụng có khó khăn, mất nhiều thời gian nên các phẫu thuật viên đã đặt nhiều dẫn lưu để dễ dàng theo dõi diễn biến sau mổ. Thời gian nằm viện của nhóm phẫu thuật nội soi là 6,0 ± 1,1 ngày (4 - 10 ngày) và với phẫu thuật mở là 8,45 ± 4 ngày (4 – 28) cho thấy mổ nội soi giúp người bệnh phục hồi nhanh và có thể trở về với cuộc sống sinh hoạt thường ngày sớm hơn. Hầu hết các tác giả cũng có kết quả và nhận xét tương tự, như của Trần Mạnh Cường có thời gian là 6,65 ± 1,63 ngày, hay của tác giả Nguyễn Hữu Trí là 5,7 ± 1,2 ngày, của Alijiohahi H là 5 ngày.5,9,12 Nghiên cứu của Lanevicius R trên 226 bệnh nhân cho thấy thời gian nằm viện sau PTNS là 7,8 ± 5,3 ngày còn mổ mở là 10,3 ngày.3 Vakayil và cộng sự thực hiện trên 616 bệnh nhân được điều trị thủng ổ loét tá tràng bằng phương pháp nội soi so sánh với nhóm chứng là 5644 bệnh nhân được phẫu thuật mổ mở, kết quả cho thấy bệnh nhân được phẫu thuật nội soi có thời gian nằm viện ngắn hơn, tỷ lệ nhiễm trùng vết mổ, biến chứng và tử vong đều thấp hơn so với nhóm chứng là nhóm được mổ mở.6 Laforgia R và cộng sự với 59 bệnh nhân gồm 38 mổ mở, 21 PTNS thì thời gian nằm viện của phẫu thuật nội soi cũng ngắn hơn (7,5 so 13,1 ngày).4 Nhìn chung tỷ lệ biến chứng sau mổ thấp và chủ yếu gặp ở nhóm mổ mở, thường liên quan đến thể trạng kém hơn, toàn trạng nặng hơn, bệnh nhân đến muộn hơn. Đây cũng là lý do khiến bệnh nhân trong nhóm này không thể áp dụng mổ nội soi được. Chúng tôi ghi nhận có một trường hợp rò tiêu hóa do bục chỗ khâu. Đây là trường hợp có lỗ thủng lớn (> 10 mm), mổ mở và khâu mũi rời. Vào ngày thứ 5 sau mổ, dẫn lưu dưới gan ra dịch tiêu hóa nhưng không có viêm phúc mạc nên bệnh nhân được lưu dẫn lưu, điều trị nội chờ thời gian lành vị trí bị rò. Theo Lenuvicius R thì tỷ lệ rò chỗ khâu trong phẫu thuật nội soi là 6,9% và mổ mở là 2% - là nguyên nhân chính chỉ định mổ lại. Tỷ lệ tử vong là 9% và tất cả đều là các bệnh nhân trong nhóm mổ mở.3 Nghiên cứu của Bergamaschi R có có 2 bệnh nhân tử vong, chiếm tỷ lệ 11,8%.13 Chúng tôi có 1 trường hợp xin về được coi như tử vong thuộc nhóm mổ mở. Phân tích gộp của Quah G.S. thấy không có sự khác nhau về tỷ lệ biến chứng sau mổ giữa 2 nhóm mổ mở và nội soi.8 Nghiên cứu của chúng tôi có kết quả chung khá tốt với tỷ lệ tử vong và biến chứng thấp, nhất là với nhóm mổ nội soi do có sự cân nhắc chọn lựa bệnh nhân phù hợp chỉ định. Nghiên cứu của Tân S dựa trên 549 bệnh nhân (279 PTNS và 270 mổ mở) cho thấy không có sự khác biệt giữa hai phương pháp phẫu thuật này trên một số yếu tố bao gồm tỷ lệ biến chứng sau phẫu thuật, tỷ lệ tử vong và tỷ lệ tái phát.14 Phẫu thuật nội soi đã cho thấy được lợi thế lớn hơn so với mổ mở đó, thời gian trung tiện, ngày nằm viện ít hơn so với mổ mở.7,8 V. KẾT LUẬN Thủng ổ loét hành tá tràng được xử trí cấp cứu bằng phương pháp mổ mở hay mổ nội soi phụ thuộc vào một số yếu tố như tình trạng bệnh nhân đến sớm hay muộn, ổ bụng nhiễm khuẩn và giả mạc nhiều hay ít, cũng như nguy cơ của gây mê hồi sức và phẫu thuật, kỹ năng mổ nội soi. Phẫu thuật nội soi khâu ổ loét hành tá tràng thủng mang lại nhiều lợi ích cho người bệnh khi chỉ định đúng và kỹ năng của phẫu thuật viên tốt với tỷ lệ biến chứng và tử vong thấp. Do vậy, cần cân nhắc để lựa chọn phương pháp điều trị cho thích hợp. TẠP CHÍ NGHIÊN CỨU Y HỌC 43TCNCYH 142 (6) - 2021 Lời cảm ơn Chúng tôi xin chân thành cám ơn các bệnh nhân trong nghiên cứu, các khoa phòng Bệnh viện Bạch mai và Bộ môn Ngoại Trường Đại học Y Hà Nội đã tạo điều kiện cho việc thực hiện nghiên cứu. TÀI LIỆU THAM KHẢO 1. Stepanyan SA, Petrosyan AA, Safaryan HH, et al. Laparoscopic and open repair for perforated duodenal ulcer: single-center expe- rience. Wideochir Inne Tech Maloinwazyjne. 2019: 14(1), 60-69. 2. Siu WT, Leong HT, Law BK, et al. Lap- aroscopic repair for perforated peptic ulcer: a randomized controlled trial. Ann Surg. 2002; 235(3):313-319. 3. Lunevicius R, Morkevicius M. Compar- ison of laparoscopic versus open repair for perforated duodenal ulcers. Surg Endosc. 2005;19(12):1565-1571. 4. Laforgia R, Balducci G, Carbotá tràn- ga G, et al. Laparoscopic and Open Surgical Treatment in Gastroduodenal Perforations: Our Experience. Surg Laparosc Endosc Percutan Tech. 2017;27(2):113-115. 5. Aljohary H, Althani H, Elmabrok G, et al. Outcome of laparoscopic repair of per- forated duodenal ulcers. Singapore Med J. 2013;54(4):216-219. 6. Vakayil V, Bauman B, Joppru K, et al. Surgical repair of perforated peptic ulcers: lap- aroscopic versus open approach. Surg Endosc. 2019;33(1):281-292. 7. Gouta EL, Dougaz W, Khalfallah M, et al. Management of perforated duodenal peptic ulcer treated by suture. Tunis Med. 2018;96(7):424-429. 8. Quah GS, Eslick GD, Cox MR. Laparo- scopic Repair for Perforated Peptic Ulcer Dis- ease Has Betá trànger Outcomes Than Open Repair. J Gastrointest Surg. 2019;23(3):618- 625. 9. Trần Mạnh Cường. Đánh giá kết quả điều trị phẫu thuật nội soi thủng ổ loét hành tá tràng tại bệnh viện Bạch Mai từ năm 2013-2018. Luận văn bác sĩ chuyên khoa II, Đại học Y Hà Nội; 2018. 10. Trần Bình Giang, Lê Việt Khánh, Nguyễn Đức Tiến và cộng sự. Đánh giá khâu lỗ thủng ổ loét dạ dày tá tràng qua soi ổ bụng tại bệnh viện Việt Đức. Tạp chí Y học Việt Nam. 2006:143 – 147. 11. Katkhouda N, Mavor E, Mason RJ, et al. Laparoscopic repair of perforated duodenal ul- cers: outcome and efficacy in 30 consecutive patients. Arch Surg. 1999;134(8):845-848. 12. Nguyễn Hữu Trí. Nghiên cứu ứng dụng phẫu thuật nội soi một cổng khâu lỗ thủng ổ loét tá tràng. Luận án Tiến sỹ y học, Đại học Y Dược Huế; 2017. 13. Bergamaschi R, Marvik R, Johnsen G, et al. Open vs laparoscopic repair of perforated peptic ulcer. Surg Endosc. 1999;13(7):679-682. 14. Tan S, Wu G, Zhuang Q, et al. Laparoscopic versus open repair for perforated peptic ulcer: A meta analysis of randomized controlled trials. Int J Surg. 2016;33 Pt A:124-132. TẠP CHÍ NGHIÊN CỨU Y HỌC 44 TCNCYH 142 (6) - 2021 Summary SURGICAL RESULTS FOR REPAIR OF PERFORATED DUODENAL ULCER AT BACHMAI HOSPITAL Perforation of duodenal ulcers is one of the common diseases that require emergency operation. Laparoscopic treatment is increasingly popular on selected subjects with good results such as short hospital stay, less pain, reduced risk of intestinal adhesions and wound infection. The purpose of this study is to compare the results of laparoscopic surgery and open method to repair perforated duodenal ulcers by retrospective description method of patients at Bach Mai Hospital for 2 years from 1/2018 to 12/2019. Results: from 93 patients, 31 had open operations and 62 laparoscopic surgeries. Patients in the laparoscopic surgery group had premature ulcers (72.6%), ulcer size 5-10mm (85.5%), simple stitches (77.3%), conjunctival attachment (22.7%). The laparoscopic group used less cleaning fluid than the open surgery group. The time for laparoscopic surgery was 69.3 ± 20.1 minutes, open surgery was 59.7 ± 5.4 minutes. Complications after surgery were only seen in the open surgery group, including 3 wound infections, 1 postoperative leak, and 1 serious patient asked to be discharged. Duration of hospital stay in the laparoscopic group was 6.0 ± 1.1 days and the open group was 8.5 ± 4.0 days. Conclusion: laparoscopic surgery is an effective treatment method for duodenal ulcers perforation with a short hospital stay, no complications and death. Keywords: duodenal ulcer, ulcer perforation, open surgery, laparoscopic surgery.
File đính kèm:
 ket_qua_phau_thuat_khau_thung_o_loet_hanh_ta_trang_tai_benh.pdf
ket_qua_phau_thuat_khau_thung_o_loet_hanh_ta_trang_tai_benh.pdf

