Đánh giá các chỉ số cấp liều cho thể tích điều trị và liều chiếu vào các cơ quan nguy cấp của bệnh nhân ung thư thực quản xạ trị kỹ thuật 3d-Crt và vmat có kiểm soát nhịp thở
Mục tiêu: Đối chiếu các chỉ số cấp liều cho thể tích điều trị và liều chiếu vào cơ quan nguy cấp giữa kĩ
thuật 3D-CRT và VMAT tại pha NB nhịn thở ở cuối thì thở ra trong xạ trị tiền phẫu ung thư thực quản.
Phương thức kiểm soát liều tia vào thể tích điều trị khi chiếu xạ bằng việc dựa vào các sai số setup hàng
ngày để nghiên cứu mức mở PTV margin đối với kỹ thuật 4D.
Đối tượng và phương pháp nghiên cứu: Tổng số 10 bệnh nhân ung thư thực quản được chỉ định xạ
trị tiền phẫu từ tháng 1/2019 đến tháng 4/2020 tại bệnh viện ĐKQT Vinmec Times City. Tất cả 10 bệnh
nhân đều được lập kế hoạch tính liều theo 2 kỹ thuật 3D-CRT và VMAT tại pha NB ngừng thở ở cuối thì
thở ra. Tất cả thông số tính liều trên DVH và các sai số setup 2D-KV trên phần mềm OBI được phân tích.
Kết quả: Chỉ số CI của VMAT tốt hơn 3D-CRT (p = 0,009), Chỉ số HI của VMAT thấp hơn 3D-CRT
nhưng không có ý nghĩa thống kê (p = 0,205). Thống kê tính liều vào các cơ quan lân cận giữa 2 kỹ thuật:
đối với phổi V5Gy,V10Gy của 3D-CRT thấp hơn VMAT( P-value lần lượt 0,01 và 0,02), trong khi các chỉ số
quan trọng V20Gy, V30Gy của VMAT tốt hơn (giá trị p lần lượt là 0,03 và 0,00). Đối với tim V5Gy, V10Gy
của 3D-CRT thấp hơn VMAT (P-value lần lượt là 0,014 và 0,03) nhưng đối với V20Gy, V30Gy, V40Gy của
VMAT thấp hơn 3D-CRT (p lần lượt là 0,03, 0,01 và 0,00). Liều vào tủy sống của VMAT cũng thấp hơn
3D-CRT với ý nghĩa thống kê p = 0,00. Dựa vào 230 cặp hình ảnh 2D-KV, sai số cài đặt trung bình theo 3
hướng AP, SI, LR lần lượt là (1,41 ± 1,78mm , (0,88 ± 2,69mm, 1,06 ± 1,36mm)
Kết luận: VMAT cho kết quả tính liều vào PTV cũng như giảm liều chiếu vào các cơ quan nguy cấp
như tim, phổi, tủy sống tốt hơn 3D-CRT. Sai số cài đặt(SM) theo Van-Herk theo 3 hướng AP, SI, LR lần
lượt là 4,8mm, 4,1mm, 3,6mm.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5
Trang 6
Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Đánh giá các chỉ số cấp liều cho thể tích điều trị và liều chiếu vào các cơ quan nguy cấp của bệnh nhân ung thư thực quản xạ trị kỹ thuật 3d-Crt và vmat có kiểm soát nhịp thở

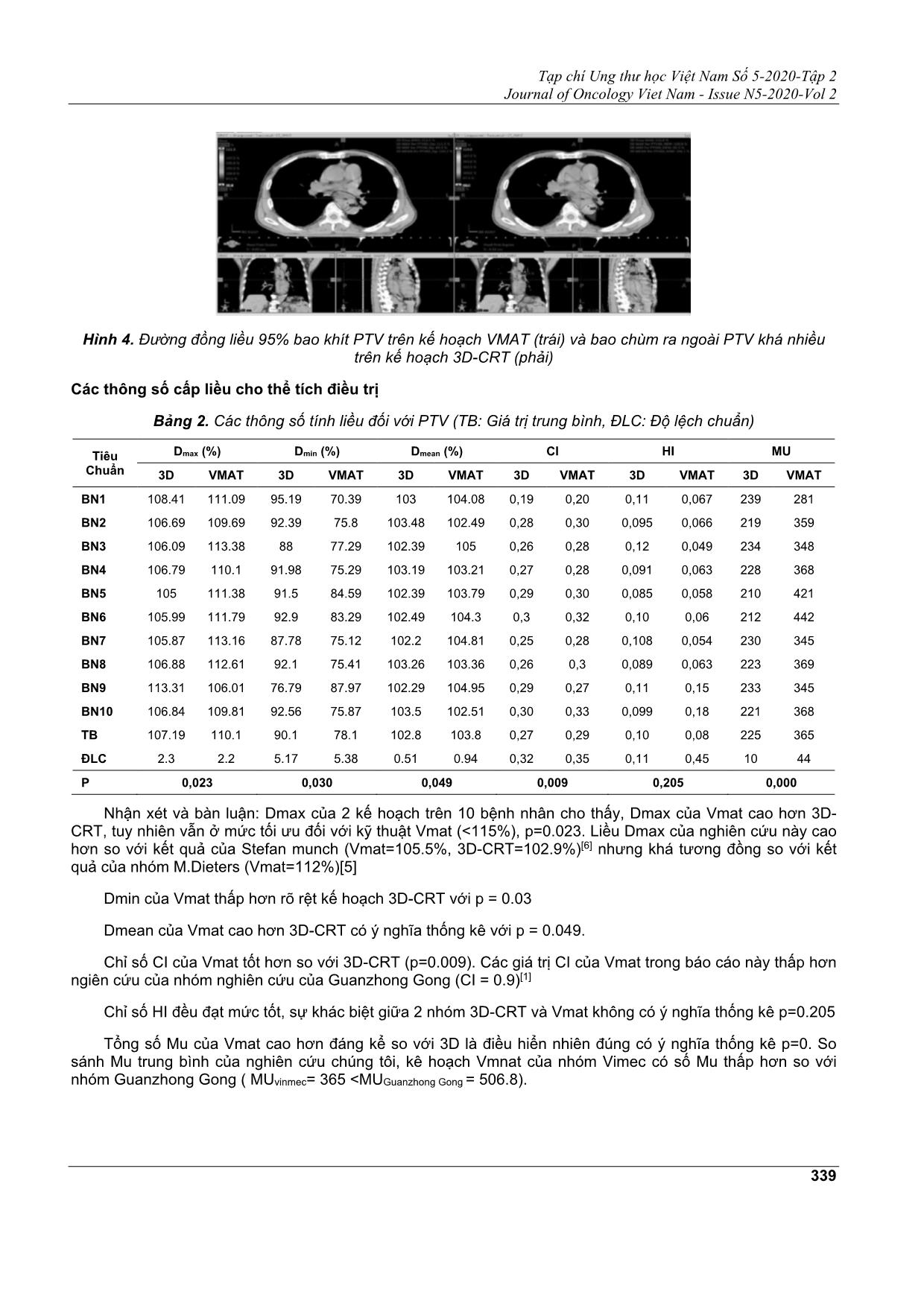
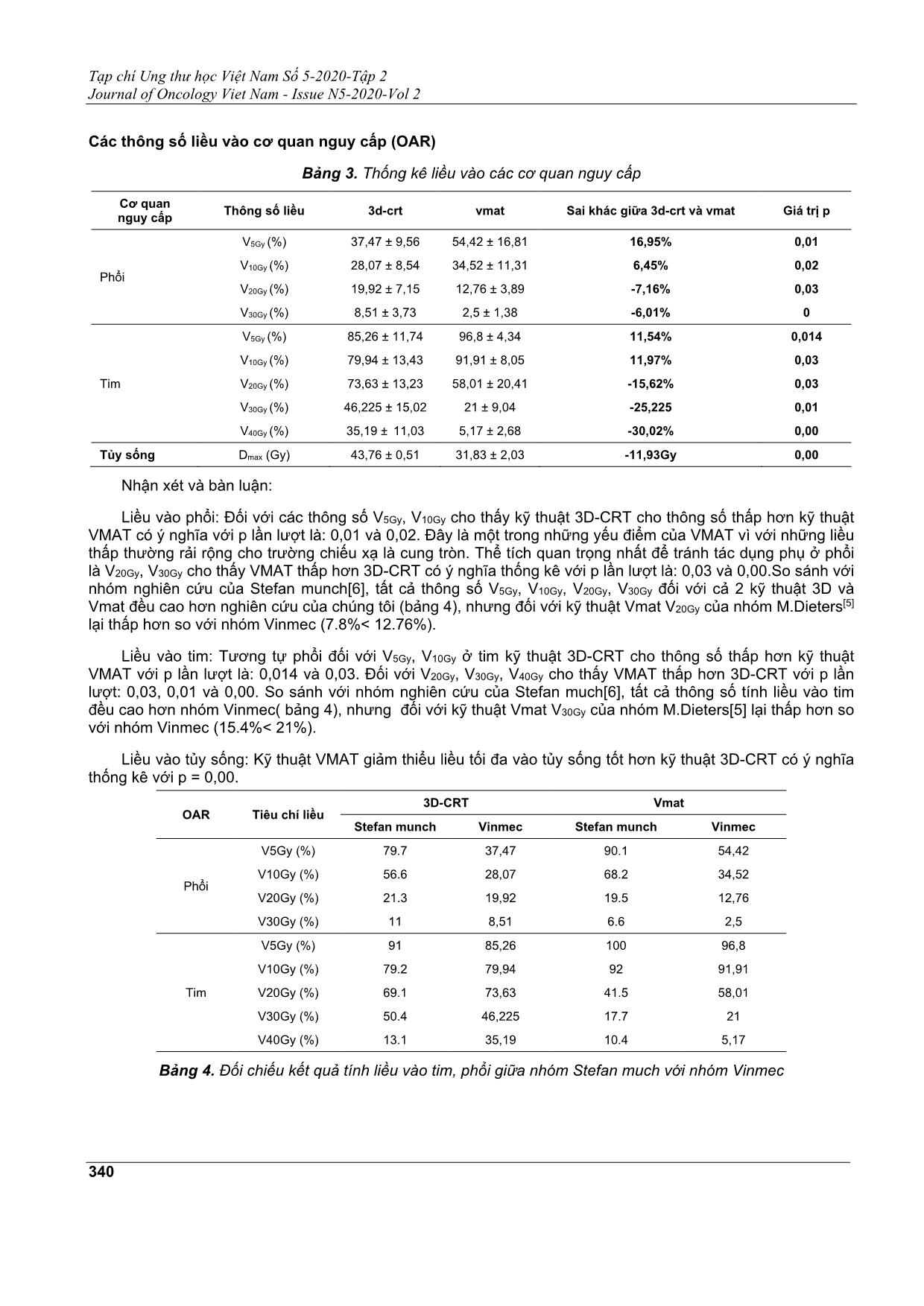
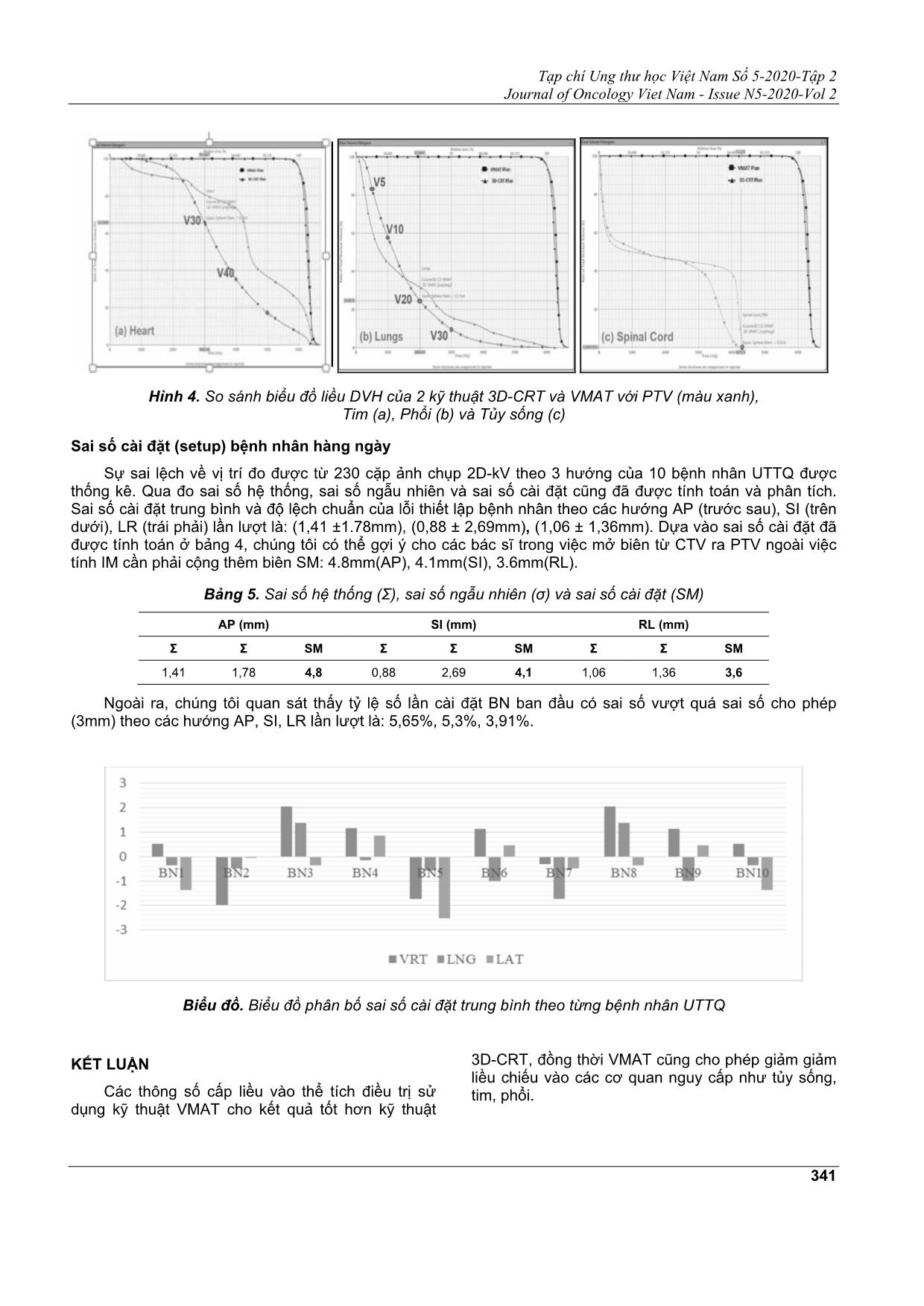
Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 335 ĐÁNH GIÁ CÁC CHỈ SỐ CẤP LIỀU CHO THỂ TÍCH ĐIỀU TRỊ VÀ LIỀU CHIẾU VÀO CÁC CƠ QUAN NGUY CẤP CỦA BỆNH NHÂN UNG THƯ THỰC QUẢN XẠ TRỊ KỸ THUẬT 3D-CRT VÀ VMAT CÓ KIỂM SOÁT NHỊP THỞ CHU VĂN DŨNG1, HÀ NGỌC SƠN1, NGUYỄN VĂN HÂN1, NGUYỄN VĂN NAM1, NGUYỄN TRUNG HIẾU1, PHẠM TUẤN ANH1, TRẦN BÁ BÁCH2, NGUYỄN ĐÌNH LONG2, ĐOÀN TRUNG HIỆP3, NGUYỄN MẠNH HÀ3 Địa chỉ liên hệ: Chu Văn Dũng Email: [email protected] Ngày nhận bài: 02/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 Kỹ thuật viên Khoa Xạ trị - Bệnh viện Đa khoa Quốc tế Vinmec Times City 2 Kỹ sư Xạ trị - Khoa Xạ trị - Bệnh viện Đa khoa Quốc tế Vinmec Times City 3 Bác sĩ Xạ trị - Khoa Xạ trị - Bệnh viện Đa khoa Quốc tế Vinmec Times City ĐẶT VẤN ĐỀ Ung thư thực quản (UTTQ) đứng thứ 6 về tỷ lệ mắc, thứ 8 về tỷ lệ tử vong trên phạm vi toàn cầu. Tại Việt Nam, ung thư thực quản cũng là ung thư hay gặp, đứng thứ 12 về tỷ lệ mắc và thứ 9 về tỷ lệ chết xét cả hai giới; nhưng đứng thứ 6 về tỷ lệ mắc và thứ 5 về tỷ lệ chết ở nam giới[2]. Phẫu thuật là phương pháp điều trị triệt để nhất đối với bệnh nhân UTTQ, nhưng với các triệu chứng hay dấu hiệu không được rõ ràng nên bệnh rất khó được phát hiện ở giai đoạn đầu, thường khi khối u đã tiến triển với kích thước lớn người bệnh mới phát hiện và điều trị. Do đó người bệnh thường trải qua liệu trình xạ trị tiền phẫu nhằm làm giảm kích thước khối u sau đó bắt đầu phẫu thuật. Kết hợp giữa xạ trị và phẫu thuật đem lại hiệu quả rất cao trong việc điều trị bệnh nhân UTTQ. TÓM TẮT Mục tiêu: Đối chiếu các chỉ số cấp liều cho thể tích điều trị và liều chiếu vào cơ quan nguy cấp giữa kĩ thuật 3D-CRT và VMAT tại pha NB nhịn thở ở cuối thì thở ra trong xạ trị tiền phẫu ung thư thực quản. Phương thức kiểm soát liều tia vào thể tích điều trị khi chiếu xạ bằng việc dựa vào các sai số setup hàng ngày để nghiên cứu mức mở PTV margin đối với kỹ thuật 4D. Đối tượng và phương pháp nghiên cứu: Tổng số 10 bệnh nhân ung thư thực quản được chỉ định xạ trị tiền phẫu từ tháng 1/2019 đến tháng 4/2020 tại bệnh viện ĐKQT Vinmec Times City. Tất cả 10 bệnh nhân đều được lập kế hoạch tính liều theo 2 kỹ thuật 3D-CRT và VMAT tại pha NB ngừng thở ở cuối thì thở ra. Tất cả thông số tính liều trên DVH và các sai số setup 2D-KV trên phần mềm OBI được phân tích. Kết quả: Chỉ số CI của VMAT tốt hơn 3D-CRT (p = 0,009), Chỉ số HI của VMAT thấp hơn 3D-CRT nhưng không có ý nghĩa thống kê (p = 0,205). Thống kê tính liều vào các cơ quan lân cận giữa 2 kỹ thuật: đối với phổi V5Gy,V10Gy của 3D-CRT thấp hơn VMAT( P-value lần lượt 0,01 và 0,02), trong khi các chỉ số quan trọng V20Gy, V30Gy của VMAT tốt hơn (giá trị p lần lượt là 0,03 và 0,00). Đối với tim V5Gy, V10Gy của 3D-CRT thấp hơn VMAT (P-value lần lượt là 0,014 và 0,03) nhưng đối với V20Gy, V30Gy, V40Gy của VMAT thấp hơn 3D-CRT (p lần lượt là 0,03, 0,01 và 0,00). Liều vào tủy sống của VMAT cũng thấp hơn 3D-CRT với ý nghĩa thống kê p = 0,00. Dựa vào 230 cặp hình ảnh 2D-KV, sai số cài đặt trung bình theo 3 hướng AP, SI, LR lần lượt là (1,41 ± 1,78mm , (0,88 ± 2,69mm, 1,06 ± 1,36mm) Kết luận: VMAT cho kết quả tính liều vào PTV cũng như giảm liều chiếu vào các cơ quan nguy cấp như tim, phổi, tủy sống tốt hơn 3D-CRT. Sai số cài đặt(SM) theo Van-Herk theo 3 hướng AP, SI, LR lần lượt là 4,8mm, 4,1mm, 3,6mm. Từ khoá: Ung thư thực quản, hệ thống kiểm soát nhịp thở, so sánh liều lượng, sai số cài đặt. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 336 Năm 2015, Stefan Münch và cộng sự[6] đã công bố công trình nghiên cứu xạ trị tiền phẫu cho bệnh nhân UTTQ được thực hện bởi 2 kỹ thuật 3D-CRT và VMAT với kết quả bệnh nhân được phẫu thuật sau khi xạ trị, trung bình khoảng 33 ngày cho VMAT và 34 ngày cho 3D-CRT, cắt bỏ hoàn toàn khối u đã đạt được 100% (VMAT) và 89,5% (3D-CRT) với tỷ lệ sống trên 3 năm 65% đối với VMAT và 45% đối với 3D. Thực quản là một cơ quan di động bởi nhịp thở, việc cấp đủ liều vào khối u nhưng làm giảm liều chiếu xạ đến các cơ quan lân cận là một thách thức lớn trong việc điều trị xạ trị UTTQ. Hiện nay với những cải tiến kỹ thuật xạ trị: Sự kết hợp giữa thống kiểm soát nhịp thở RPM (Real-Time position manageement) với kỹ thuật 3D-CRT và VMAT tạo thành các kỹ thuật 4D (four dimension), là một kỹ thuật tốt nhất hiện nay trong việc điều trị UTTQ. Từ năm 2006, Lorchel F. JL Dumas và cộng sự[4] đến năm 2013 Guanzhong Gong và cộng sự[1] đều đã công bố công trình nghiên cứu cho thấy việc cấp liều vào khối u và giảm liều vào tim, phổi từ kỹ thuật xạ trị có kiểm soát nhịp thở tốt hơn việc thở tự do trong điều trị UTTQ. Hiện tại ở bệnh viện DKQT vinmec Times city đối với xạ trị bệnh nhân UTTQ kỹ thuật xạ trị cuối thì thở ra đang được áp dụng cho bệnh nhân UTTQ. Do đó Chúng tôi thực hiện nghiên cứu đánh giá tính khả thi tính liều của kỹ thuật xạ trị 3D và Vmat có kiểm soát nhịp thở tại pha NB ngừng thở cuối thì thở ra đối với BN ung thư thực quản ngực với mục tiêu: Đối chiếu các chỉ số cấp liều cho thể tích điều trị và liều chiếu vào cơ quan nguy cấp giữa kĩ thuật 3D- CRT và kĩ thuật xạ trị điều biến thể tích cung tròn- VMAT trong xạ trị tiền phẫu ung thư thực quản . Phương thức kiểm soát liều tia vào thể tích điều trị khi chiếu xạ bằng việc dựa vào các sai số setup hàng ngày để nghiên cứu mức mở PTV margin đối với kỹ thuật 4D. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng Tổng số 10 bệnh nhân ung thư thực quản được chỉ định xạ trị tiền phẫu thông qua Hội đồng ung thư đa chuyên khoa (Tumorboard) từ tháng 1/2019 đến tháng 4/2020 tại bệnh viện ĐKQT Vinmec Times City. Tất cả 10 bệnh nhân đều được lập kế hoạch tính liều theo 2 kỹ thuật 3D-CRT và VMAT tại pha NB ngừng thở ở cuối thì thở ra để so sánh đối chiếu các chỉ số tính liều ... rị với tổng liều vào PTV là 41,4Gy, phân liều 1,8Gy/1 ngày. Quá trình xạ trị kéo dài 23 buổi, với 5 buổi /1 tuần. Lập kế hoạch và chấp thuận kế hoạch Tất cả 10 bệnh nhân đều được lập kế hoạch trên phần mềm Eclips 13.0 (Varian Medical System, Palo Alto, CA, USA) mỗi bệnh nhân được lập 2 kế hoạch 3D-CRT và VMAT, MLC 120 lá. Thiết kế trường chiếu Kế hoạch 3D-CR,T được lập với 4 trường chiếu với mức năng lượng photon 15X, 2 trường AP-PA (0 độ - 180 độ) được thiết kế có làm kỹ thuật trường trong trường (FiF: Field-in-Field) nhằm tăng độ đồng đều cấp liều trong thể tích điều trị, giảm liều nóng (hotpost), 2 trường LR-RL thiết kế theo hướng chếch (330 độ - 150 độ) nhằm tránh tủy sống tối đa đảm bảo liều dung nạp được tuân thủ nghiêm ngặt. Kế hoạch VMAT được thiết kế 6 partial Arc với các góc 181 - 231 độ; 23 - 181 độ; 39 - 309 độ; 309 - 39 độ; 179 - 103 độ; 103 - 179 độ, có cùng isocenter với mức năng lượng photon 6X. Vì mỗi lần BN nhịn thở từ 15 - 20 giây nên ta phải chia nhỏ Arc thành các partial Arc. Các thông số đánh giá kế hoạch Dựa vào biểu đồ liều - thể tích (DVH: Dose Volume Histogram), phân tích và tính toán các chỉ số: Dmax, Dmin, Dmean, CI (Comformity Index: chỉ số đồng dạng), HI (Homogeneity Index: chỉ số đồng đều) được đánh giá cho thể tích điều trị (PTV). Chỉ số CI cao đồng nghĩa PTV được cấp liều độ đồng dạng cao và ngược lại. Chỉ số HI thấp chỉ ra độ đồng liều cho PTV tốt hơn và ngược lại. CI= x (TV95% là thể tích đường đồng liều 95%, V: thể tích PTV, V95%: thể tích PTV nhận liều 95%). HI= (D2%, D50%, D98% là liều mà 2%, 50%, 98% PTV nhận được). Dmax, V5Gy, V10Gy, V20Gy, V30Gy, V40Gy cho các cơ quan nguy cấp (OAR): Heart (tim), Lungs (phổi) và SpinalCord (tủy sống). Ngoài ra, so sánh giá trị MU của 2 kế hoạch 3D-CRT và VMAT cũng được ghi nhận và so sánh. Bảng 1. Tiêu chuẩn đánh giá kế hoạch xạ trị Cấu trúc Tiêu chí liều Chấp nhận Không chấp nhận PTV Dmax ≤ 115% >115% Dmean 95 - 105% Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 338 105% V95% >95% < 95% Lung V20Gy < 30% 30% V30Gy < 20% 20% Tim V30Gy ≤ 100% V40Gy ≤ 50% 50% Tủy sống Dmax ≤ 45Gy 45Gy QA kế hoạch Tất cả kế hoạch VMAT đều được QA sử dụng Portal Dosimetry (Varian) hoặc MatriXX (IBA) nhằm đánh giá tính chính xác theo khuyến cáo trước khi xạ trị. Phương thức kiểm soát liều tia Để việc chiếu xạ đúng vào thể tích khối u, giảm độc tố cho cơ quan lân cận thì việc mở biên từ CTV ra PTV cần có đô chính xác cao. Theo ICRU việc mở biên từ CTV ra PTV cần tính đến độ chính xác vị trí CTV (IM: internal margin) cũng như độ chính xác cài đặt bệnh nhân (SM: setup margin): CTV- PTVmargin = IM+SM. Theo công thức van Herrk: SMvanHerk = 2,5 Σsetup +0,7 σsetup, trong đó, sai số cài đặt (SMvanHerk: setup margin), sai số hệ thống (Σ: systematic error) được xác định bằng độ lệch chuẩn của các sai số cài đặt trung bình cho từng bệnh nhân, sai số ngẫu nhiên (σ: random error) được xác định bằng trung bình của các độ lệch chuẩn cho từng bệnh nhân. Dựa trên việc so sánh giữa hình ảnh 2D-kV với hình ảnh DRR theo các mốc xương. Tổng số 230 bộ sai số cài đặt theo cả 3 hướng. Hình 2. So sánh hình ảnh 2D-kV với hình ảnh DRR trước kho chiếu xạ Phân tích dữ liệu Số liệu được phân tích trên phần mềm SPSS (SPSS IBM Inc, Armonk, NY, USA) ver 20, so sánh các cặp chỉ số giữa 2 kế hoạch 3D-CRT và VMAT, sự khác biệt có ý nghĩa khi p ≤ 0,05. KẾT QUẢ VÀ BÀN LUẬN Kế hoạch 3D-CRT và kế hoạch VMAT Hình 3. Thiết kế trường chiếu kế hoạch VMAT: 3 ARC (trái) và kế hoạch 3D-CRT: ha 1 (AP-PA), Pha 2 (RL-LR) tránh tủy hoàn toàn (Field in Field) Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 339 Hình 4. Đường đồng liều 95% bao khít PTV trên kế hoạch VMAT (trái) và bao chùm ra ngoài PTV khá nhiều trên kế hoạch 3D-CRT (phải) Các thông số cấp liều cho thể tích điều trị Bảng 2. Các thông số tính liều đối với PTV (TB: Giá trị trung bình, ĐLC: Độ lệch chuẩn) Tiêu Chuẩn Dmax (%) Dmin (%) Dmean (%) CI HI MU 3D VMAT 3D VMAT 3D VMAT 3D VMAT 3D VMAT 3D VMAT BN1 108.41 111.09 95.19 70.39 103 104.08 0,19 0,20 0,11 0,067 239 281 BN2 106.69 109.69 92.39 75.8 103.48 102.49 0,28 0,30 0,095 0,066 219 359 BN3 106.09 113.38 88 77.29 102.39 105 0,26 0,28 0,12 0,049 234 348 BN4 106.79 110.1 91.98 75.29 103.19 103.21 0,27 0,28 0,091 0,063 228 368 BN5 105 111.38 91.5 84.59 102.39 103.79 0,29 0,30 0,085 0,058 210 421 BN6 105.99 111.79 92.9 83.29 102.49 104.3 0,3 0,32 0,10 0,06 212 442 BN7 105.87 113.16 87.78 75.12 102.2 104.81 0,25 0,28 0,108 0,054 230 345 BN8 106.88 112.61 92.1 75.41 103.26 103.36 0,26 0,3 0,089 0,063 223 369 BN9 113.31 106.01 76.79 87.97 102.29 104.95 0,29 0,27 0,11 0,15 233 345 BN10 106.84 109.81 92.56 75.87 103.5 102.51 0,30 0,33 0,099 0,18 221 368 TB 107.19 110.1 90.1 78.1 102.8 103.8 0,27 0,29 0,10 0,08 225 365 ĐLC 2.3 2.2 5.17 5.38 0.51 0.94 0,32 0,35 0,11 0,45 10 44 P 0,023 0,030 0,049 0,009 0,205 0,000 Nhận xét và bàn luận: Dmax của 2 kế hoạch trên 10 bệnh nhân cho thấy, Dmax của Vmat cao hơn 3D- CRT, tuy nhiên vẫn ở mức tối ưu đối với kỹ thuật Vmat (<115%), p=0.023. Liều Dmax của nghiên cứu này cao hơn so với kết quả của Stefan munch (Vmat=105.5%, 3D-CRT=102.9%)[6] nhưng khá tương đồng so với kết quả của nhóm M.Dieters (Vmat=112%)[5] Dmin của Vmat thấp hơn rõ rệt kế hoạch 3D-CRT với p = 0.03 Dmean của Vmat cao hơn 3D-CRT có ý nghĩa thống kê với p = 0.049. Chỉ số CI của Vmat tốt hơn so với 3D-CRT (p=0.009). Các giá trị CI của Vmat trong báo cáo này thấp hơn ngiên cứu của nhóm nghiên cứu của Guanzhong Gong (CI = 0.9)[1] Chỉ số HI đều đạt mức tốt, sự khác biệt giữa 2 nhóm 3D-CRT và Vmat không có ý nghĩa thống kê p=0.205 Tổng số Mu của Vmat cao hơn đáng kể so với 3D là điều hiển nhiên đúng có ý nghĩa thống kê p=0. So sánh Mu trung bình của nghiên cứu chúng tôi, kê hoạch Vmnat của nhóm Vimec có số Mu thấp hơn so với nhóm Guanzhong Gong ( MUvinmec= 365 <MUGuanzhong Gong = 506.8). Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 340 Các thông số liều vào cơ quan nguy cấp (OAR) Bảng 3. Thống kê liều vào các cơ quan nguy cấp Cơ quan nguy cấp Thông số liều 3d-crt vmat Sai khác giữa 3d-crt và vmat Giá trị p Phổi V5Gy (%) 37,47 ± 9,56 54,42 ± 16,81 16,95% 0,01 V10Gy (%) 28,07 ± 8,54 34,52 ± 11,31 6,45% 0,02 V20Gy (%) 19,92 ± 7,15 12,76 ± 3,89 -7,16% 0,03 V30Gy (%) 8,51 ± 3,73 2,5 ± 1,38 -6,01% 0 Tim V5Gy (%) 85,26 ± 11,74 96,8 ± 4,34 11,54% 0,014 V10Gy (%) 79,94 ± 13,43 91,91 ± 8,05 11,97% 0,03 V20Gy (%) 73,63 ± 13,23 58,01 ± 20,41 -15,62% 0,03 V30Gy (%) 46,225 ± 15,02 21 ± 9,04 -25,225 0,01 V40Gy (%) 35,19 ± 11,03 5,17 ± 2,68 -30,02% 0,00 Tủy sống Dmax (Gy) 43,76 ± 0,51 31,83 ± 2,03 -11,93Gy 0,00 Nhận xét và bàn luận: Liều vào phổi: Đối với các thông số V5Gy, V10Gy cho thấy kỹ thuật 3D-CRT cho thông số thấp hơn kỹ thuật VMAT có ý nghĩa với p lần lượt là: 0,01 và 0,02. Đây là một trong những yếu điểm của VMAT vì với những liều thấp thường rải rộng cho trường chiếu xạ là cung tròn. Thể tích quan trọng nhất để tránh tác dụng phụ ở phổi là V20Gy, V30Gy cho thấy VMAT thấp hơn 3D-CRT có ý nghĩa thống kê với p lần lượt là: 0,03 và 0,00.So sánh với nhóm nghiên cứu của Stefan munch[6], tất cả thông số V5Gy, V10Gy, V20Gy, V30Gy đối với cả 2 kỹ thuật 3D và Vmat đều cao hơn nghiên cứu của chúng tôi (bảng 4), nhưng đối với kỹ thuật Vmat V20Gy của nhóm M.Dieters[5] lại thấp hơn so với nhóm Vinmec (7.8%< 12.76%). Liều vào tim: Tương tự phổi đối với V5Gy, V10Gy ở tim kỹ thuật 3D-CRT cho thông số thấp hơn kỹ thuật VMAT với p lần lượt là: 0,014 và 0,03. Đối với V20Gy, V30Gy, V40Gy cho thấy VMAT thấp hơn 3D-CRT với p lần lượt: 0,03, 0,01 và 0,00. So sánh với nhóm nghiên cứu của Stefan much[6], tất cả thông số tính liều vào tim đều cao hơn nhóm Vinmec( bảng 4), nhưng đối với kỹ thuật Vmat V30Gy của nhóm M.Dieters[5] lại thấp hơn so với nhóm Vinmec (15.4%< 21%). Liều vào tủy sống: Kỹ thuật VMAT giảm thiểu liều tối đa vào tủy sống tốt hơn kỹ thuật 3D-CRT có ý nghĩa thống kê với p = 0,00. OAR Tiêu chí liều 3D-CRT Vmat Stefan munch Vinmec Stefan munch Vinmec Phổi V5Gy (%) 79.7 37,47 90.1 54,42 V10Gy (%) 56.6 28,07 68.2 34,52 V20Gy (%) 21.3 19,92 19.5 12,76 V30Gy (%) 11 8,51 6.6 2,5 Tim V5Gy (%) 91 85,26 100 96,8 V10Gy (%) 79.2 79,94 92 91,91 V20Gy (%) 69.1 73,63 41.5 58,01 V30Gy (%) 50.4 46,225 17.7 21 V40Gy (%) 13.1 35,19 10.4 5,17 Bảng 4. Đối chiếu kết quả tính liều vào tim, phổi giữa nhóm Stefan much với nhóm Vinmec Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 341 Hình 4. So sánh biểu đồ liều DVH của 2 kỹ thuật 3D-CRT và VMAT với PTV (màu xanh), Tim (a), Phổi (b) và Tủy sống (c) Sai số cài đặt (setup) bệnh nhân hàng ngày Sự sai lệch về vị trí đo được từ 230 cặp ảnh chụp 2D-kV theo 3 hướng của 10 bệnh nhân UTTQ được thống kê. Qua đo sai số hệ thống, sai số ngẫu nhiên và sai số cài đặt cũng đã được tính toán và phân tích. Sai số cài đặt trung bình và độ lệch chuẩn của lỗi thiết lập bệnh nhân theo các hướng AP (trước sau), SI (trên dưới), LR (trái phải) lần lượt là: (1,41 ±1.78mm), (0,88 ± 2,69mm), (1,06 ± 1,36mm). Dựa vào sai số cài đặt đã được tính toán ở bảng 4, chúng tôi có thể gợi ý cho các bác sĩ trong việc mở biên từ CTV ra PTV ngoài việc tính IM cần phải cộng thêm biên SM: 4.8mm(AP), 4.1mm(SI), 3.6mm(RL). Bảng 5. Sai số hệ thống (Σ), sai số ngẫu nhiên (σ) và sai số cài đặt (SM) AP (mm) SI (mm) RL (mm) Σ Σ SM Σ Σ SM Σ Σ SM 1,41 1,78 4,8 0,88 2,69 4,1 1,06 1,36 3,6 Ngoài ra, chúng tôi quan sát thấy tỷ lệ số lần cài đặt BN ban đầu có sai số vượt quá sai số cho phép (3mm) theo các hướng AP, SI, LR lần lượt là: 5,65%, 5,3%, 3,91%. Biểu đồ. Biểu đồ phân bố sai số cài đặt trung bình theo từng bệnh nhân UTTQ KẾT LUẬN Các thông số cấp liều vào thể tích điều trị sử dụng kỹ thuật VMAT cho kết quả tốt hơn kỹ thuật 3D-CRT, đồng thời VMAT cũng cho phép giảm giảm liều chiếu vào các cơ quan nguy cấp như tủy sống, tim, phổi. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 342 Xạ trị UTTQ tiền phẫu sử dụng kỹ thuật 3D-CRT có kiểm soát nhịp thở tại pha ngừng thở cuối thì thở ra tại bệnh viện ĐKQT Vinmec Times City hiện nay cho thấy sai số cài đặt (SM) theo 3 hướng AP, SI, RL lần lượt là: 4,8mm, 4,1mm, 3,6mm. Qua đó cung cấp một gợi ý cho các bác sĩ xạ trị trong việc mở biên CTV-PTV. TÀI LIỆU THAM KHẢO 1. Guanzhong Gong et al.,(2013), Reduced lung dose during radiotherapy for thoracic esophageal carcinoma: VMAT combined with active breathing control for moderate DIBH, Radiation oncology 2013,8:291. 2. IARC: 3. Kaleigh Doke et al (2017), Dosimetric effects of deep inspiration breath hold for radiation treatment of esophageal cancer based on tumor location.Journal of clinical oncology.35(4_suppl):173-173. 4. Lorchel F. JL Dumas et al (2006), Dosimetric consequences of breath-hold respiration in conformal radiotherapy of esophageal cancer. Physica medical- Vol XXII, N. 4. 5. M.Dieters et al, Significant heart dose reduction by deep inspiration breath hold for RT of esophageal cancer. ESTRO36, P0-0070, s366. 6. (Stefan Münch et al.,2016). Comparison of Dosimetric Parameters and Toxicity in Esophageal Cancer Patients Undergoing 3D Conformal Radiotherapy or VMAT. Springger, Verlag Berlin Heidelberg (2016). Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 343 ABSTRACT Assessment of dose supply indicators for treatment volume and risk in risk of cancer patients 3D-CRT and VMAT with battery controls Purpose: Comparison of dose level indicators for therapeutic volume and end-organ dose between 3D-CRT technique and VMAT in the phase of end-expiratory holding in preoperative esophageal cancer radiotherapy. Method of controlling beam dose on treatment volume during irradiation by relying on daily setup errors to study PTV margin open level for 4D technique Materials and methods: A total of 10 patients with esophageal cancer receive pre-operative radiotherapy from January 2019 to April 2020 at Vinmec Times City International Registration Hospital. All 10 patients were scheduled to dose according to 2 techniques 3D-CRT and VMAT in phase NB stopped breathing at the end of exhalation. All dose calculation parameters on the DVH and setup errors 2D-KV on the OBI software were analyzed. Results: CI of VMAT was better than 3D-CRT (p = 0.009), HI index of VMAT was lower than 3D-CRT, but not statistically significant (p = 0.205). Statistics calculated dose in neighboring organs between the 2 techniques: for lungs V5Gy, V10Gy of 3D-CRT were lower than VMAT (p-value is 0.01 and 0.02), while the key indicators V20Gy, V30Gy VMAT is better (p-value is 0.03, 0.00). For V5Gy heart, V10Gy of 3D-CRT is lower than VMAT (p-value is 0.014 and 0.03) but for V20Gy, V30Gy, V40Gy of VMAT is lower than 3D-CRT (p-value is 0.03, 0.01 and 0.00 respectively). The dose into the spinal cord of VMAT was also lower than 3D-CRT with statistical significance p = 0.00. Based on 230 2D-kV setup images (Setup_AP and Setup_LAT), the average setting error in 3 directions AP, SI, LR is (1.41 ± 1.78mm), (0.88 ± 2.69mm), (1.06 ± 1.36mm) respectively. Conclusion: VMAT gives better results for calculating dose on PTV as well as reducing the dose applied to endangered organs such as heart, lung, spinal cord better than 3D-CRT. Setup margins in 3 directions AP, SI, LR are 4.8mm, 4.1mm, 3.6mm respectively. Key words: Esophageal cancer, breathing control system, dosage comparison, setting error.
File đính kèm:
 danh_gia_cac_chi_so_cap_lieu_cho_the_tich_dieu_tri_va_lieu_c.pdf
danh_gia_cac_chi_so_cap_lieu_cho_the_tich_dieu_tri_va_lieu_c.pdf

