Đánh giá hiệu quả can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày
Mục tiêu nghiên cứu: Đánh giá hiệu quả và an toàn của can thiệp dinh dưỡng trên bệnh nhân phẫu
thuật ung thư dạ dày.
Đối tượng và phương pháp nghiên cứu: Tiền cứu, 60 bệnh nhân có chỉ định phẫu thuật cắt dạ dày
do ung thư tại khoa ngoại II bệnh viện Ung Bướu TP. HCM từ tháng 1 đến tháng 9/2020 được chia làm 2
nhóm: nhóm can thiệp dinh dưỡng và nhóm điều trị thường quy.
Kết quả: Nhóm can thiệp dinh dưỡng ít sụt cân hơn sau mổ (-1,9kg vs -5kg lúc xuất viện, -1,6kg vs -
7,8kg lúc 1 tháng sau mổ, p < 0,05); phục hồi các chỉ số dinh dưỡng như sức cơ, albumin, hemoglobin,
lympho bào tốt hơn ở 1 tháng sau mổ; thời gian phục hồi lưu thông ruột sau mổ sớm hơn (65 giờ vs 82
giờ, p = 0,045); rút ngắn thời gian nằm viện hậu phẫu 1,5 ngày so với nhóm chứng. Tỉ lệ kém dung nạp
nuôi ăn sớm cao hơn ở nhóm can thiệp (20% vs 0%) nhưng đều được điều trị nội khoa ổn định. Nuôi ăn
sớm không làm tăng biến chứng hậu phẫu.
Kết luận: Can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày đem lại hiệu quả rõ ràng
và an toàn.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5
Trang 6

Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Đánh giá hiệu quả can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày

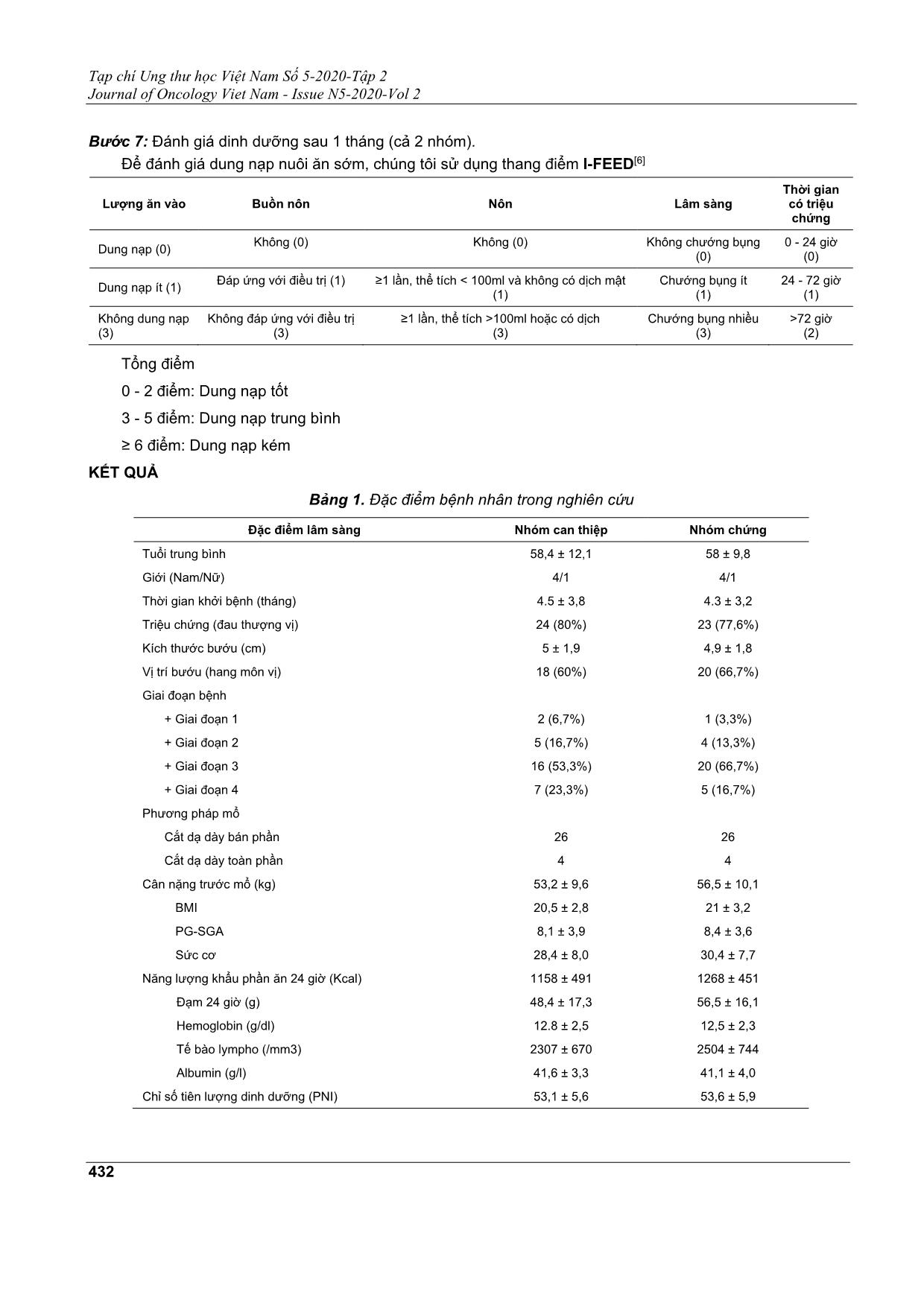
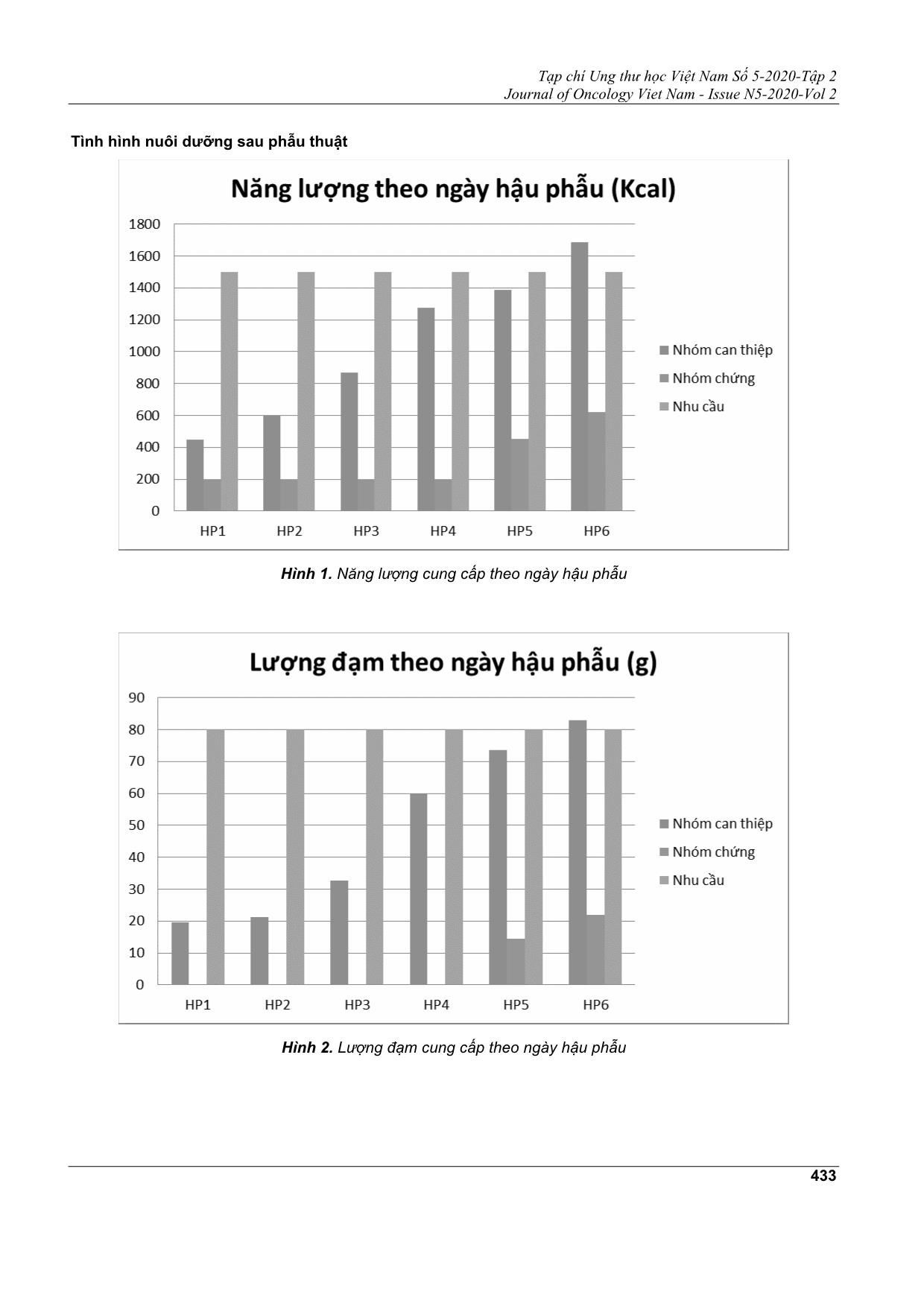
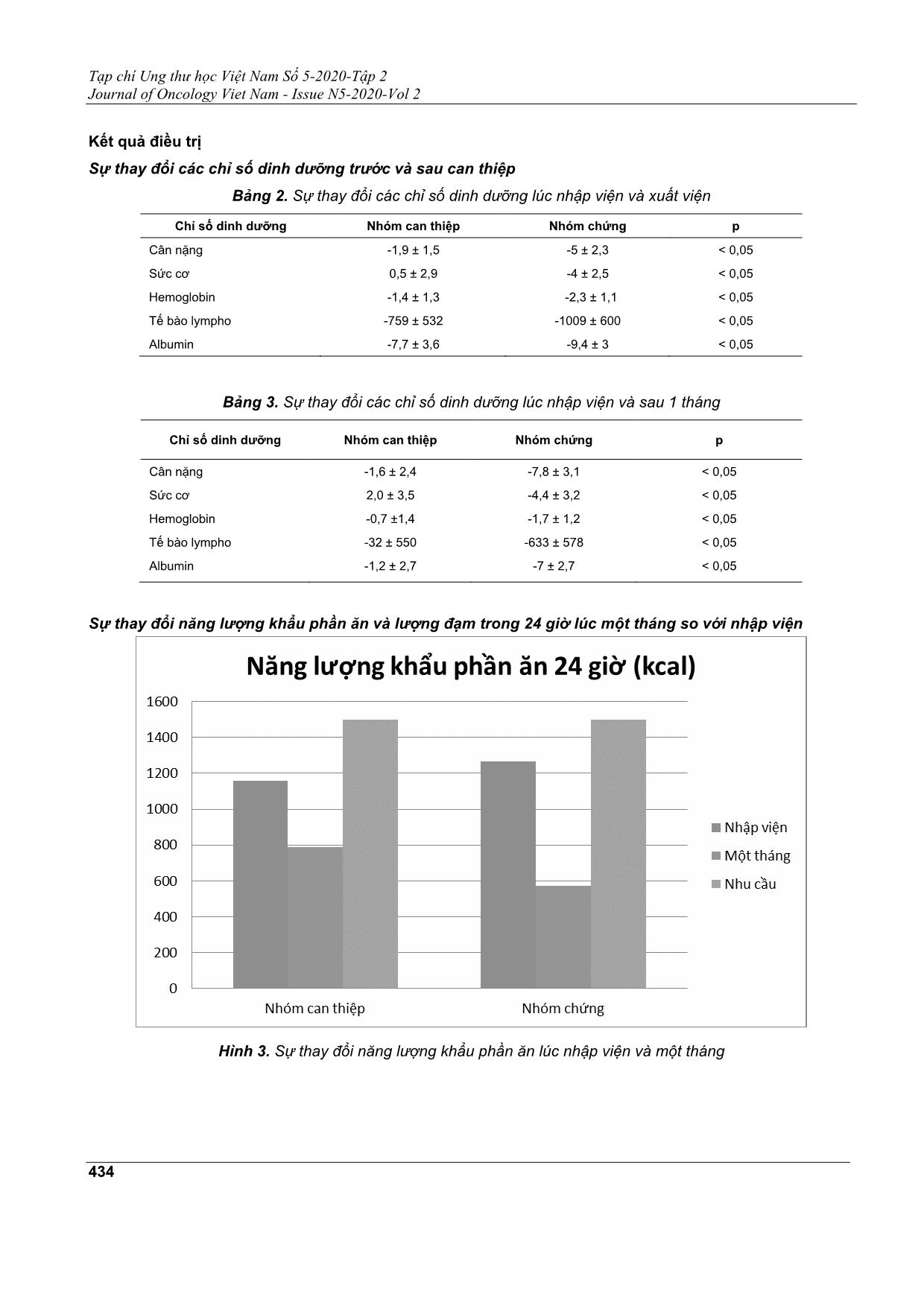
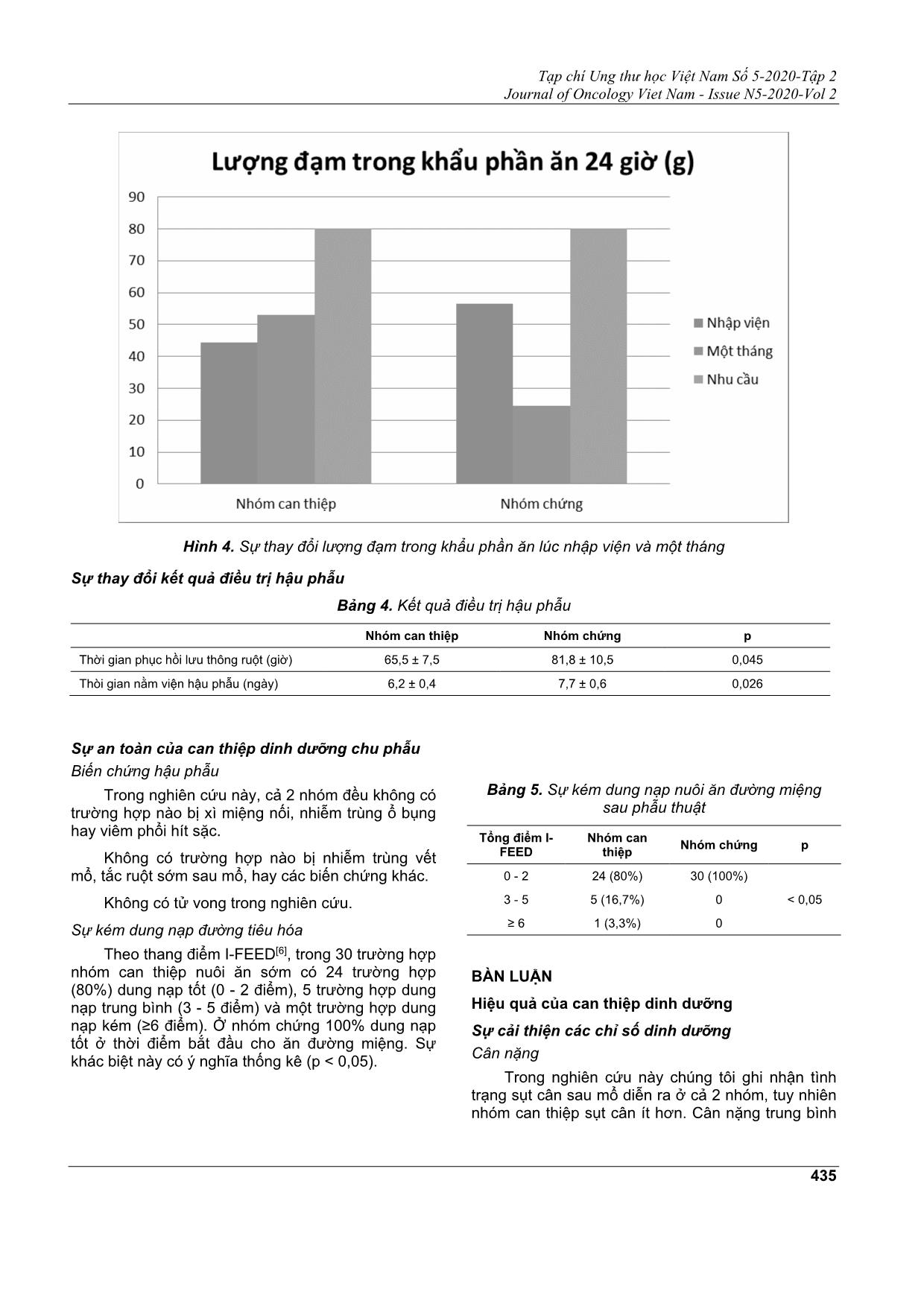
Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 430 ĐÁNH GIÁ HIỆU QUẢ CAN THIỆP DINH DƯỠNG TRÊN BỆNH NHÂN PHẪU THUẬT UNG THƯ DẠ DÀY ĐÀO ĐỨC MINH1, ĐỖ NGỌC PHƯƠNG2, TRẦN THỊ ANH TƯỜNG3, PHẠM HÙNG CƯỜNG4 Địa chỉ liên hệ: Đào Đức Minh Email: bsdaoducminh@gmail.com Ngày nhận bài: 07/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 ThS.BSCKII Khoa Ngoại Ngực - Bụng-Bệnh viện Ung Bướu TP. HCM 2 BSCKI. Khoa Ung Bướu-Bệnh viện Đa khoa Tư nhân Triều An 3 ThS.BSCKII. Trưởng Khoa Dinh dưỡng - Bệnh viện Ung Bướu TP. HCM 4 PGS.TS. Trưởng Khoa Ngoại Ngực - Bụng-Bệnh viện Ung Bướu TP. HCM ĐẶT VẤN ĐỀ Ung thư dạ dày (UTDD) là một trong những bệnh ung thư phổ biến trên thế giới cũng như ở Việt Nam. Đây là loại ung thư có tử suất cao. Cho đến nay, đã có nhiều tiến bộ trong điều trị, nhưng phẫu thuật vẫn là phương thức điều trị chủ yếu cho bệnh nhân UTDD ở giai đoạn sớm. Dinh dưỡng đóng vai trò quan trọng với bệnh nhân phẫu thuật ung thư, đặc biệt là ung thư đường tiêu hóa. Nhiều nghiên cứu cho thấy việc cung cấp dinh dưỡng không đầy đủ cho bệnh nhân sẽ làm ảnh hưởng đến kết quả phẫu thuật như: tăng nguy cơ nhiễm trùng, chậm lành vết thương, kéo dài thời gian nằm viện và tăng chi phí điều trị[4]. Ngoài ra, điều này còn ảnh hưởng đến tái phát và sống còn do bệnh nhân kém dung nạp và tuân thủ điều trị hỗ trợ sau đó[3]. Can thiệp dinh dưỡng là một phần quan trọng trong chương trình phục hồi sớm sau phẫu thuật (Enhance Recovery After Surgery: ERAS). Đây là một chương trình can thiệp chu phẫu với sự hợp lực nhiều chuyên khoa, mục đích là giúp cho bệnh nhân phục hồi tốt nhất sau cuộc mổ. ERAS bắt đầu triển khai trên thế giới từ năm 2010 cho ung thư đại tràng và năm 2014 ứng dụng cho ung thư dạ dày[10]. Chăm sóc dinh dưỡng trong ERAS bao gồm: tư vấn và hỗ trợ dinh dưỡng, nạp Carbohydrate (CHO) trước mổ, nuôi ăn sớm sau mổ[9]. Can thiệp dinh dưỡng chu phẫu đã làm thay đổi kết quả điều trị ung thư dạ dày,đặc biệt là ở nhóm bệnh nhân suy dinh dưỡng[2],[16]. Trên thế giới,can thiệp dinh dưỡng chu phẫu đã được chứng minh an toàn, hiệu quả[13],[14] và được khuyến cáo từ các hiệp hội dinh dưỡng Châu Âu, Châu Mỹ[10],[15]. TÓM TẮT Mục tiêu nghiên cứu: Đánh giá hiệu quả và an toàn của can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày. Đối tượng và phương pháp nghiên cứu: Tiền cứu, 60 bệnh nhân có chỉ định phẫu thuật cắt dạ dày do ung thư tại khoa ngoại II bệnh viện Ung Bướu TP. HCM từ tháng 1 đến tháng 9/2020 được chia làm 2 nhóm: nhóm can thiệp dinh dưỡng và nhóm điều trị thường quy. Kết quả: Nhóm can thiệp dinh dưỡng ít sụt cân hơn sau mổ (-1,9kg vs -5kg lúc xuất viện, -1,6kg vs - 7,8kg lúc 1 tháng sau mổ, p < 0,05); phục hồi các chỉ số dinh dưỡng như sức cơ, albumin, hemoglobin, lympho bào tốt hơn ở 1 tháng sau mổ; thời gian phục hồi lưu thông ruột sau mổ sớm hơn (65 giờ vs 82 giờ, p = 0,045); rút ngắn thời gian nằm viện hậu phẫu 1,5 ngày so với nhóm chứng. Tỉ lệ kém dung nạp nuôi ăn sớm cao hơn ở nhóm can thiệp (20% vs 0%) nhưng đều được điều trị nội khoa ổn định. Nuôi ăn sớm không làm tăng biến chứng hậu phẫu. Kết luận: Can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày đem lại hiệu quả rõ ràng và an toàn. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 431 Tại Bệnh viện Ung Bướu Thành phố Hồ Chí Minh, cho đến nay chưa có công trình nghiên cứu nào về can thiệp dinh dưỡng chu phẫu cho bệnh nhân ung thư. Xuất phát từ nhận định trên, chúng tôi mong muốn thực hiện đề tài này nhằm mục đích đánh giá hiệu quả và an toàn của can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Địa điểm nghiên cứu Khoa Ngoại II Bệnh viện Ung Bướu TP. HCM. Thời gian nghiên cứu: 01/01/2020 đến 30/9/2020. Đối tượng nghiên cứu: Bệnh nhân ung thư dạ dày, có chỉ định phẫu thuật cắt dạ dày với các tiêu chuẩn như sau: Tiêu chuẩn chọn Phẫu thuật cắt dạ dày không kèm theo cắt tạng lân cận (ruột non, đại tràng, tụy). Tuổi ≤ 80. ASA ≤ 3. Bệnh nhân tỉnh táo, sáng suốt, có người nhà nuôi, đồng ý tham gia nghiên cứu. Tiêu chuẩn loại trừ Có thai. Suy gan, suy tim, suy hô hấp, suy thận. Tiểu đường. Hẹp môn vị. Bệnh nhân mổ cấp cứu cắt dạ dày. Dị ứng lactose. Thiết kế nghiên cứu: Tiền cứu, can thiệp lâm sàng có nhóm chứng. Nhóm 1: Nhóm can thiệp dinh dưỡng (n = 30). Nhóm 2: Nhóm chứng (n = 30). Quy trình nghiên cứu Bước 1: Bệnh nhân thỏa tiêu chuẩn được nhận vào nghiên cứu chia làm 2 nhóm. Bước 2: Đánh giá tình trạng dinh dưỡng (theo PGSGA), năng lượng và đạm trong khẩu phần ăn /24 giờ (Cả 2 nhóm). Bước 3: Tư vấn dinh dưỡng trước mổ (nhóm can thiệp) Bệnh nhân không suy dinh dưỡng: Bác sĩ dinh dưỡng tư vấn và hướng dẫn chế độ ăn để bệnh nhân ăn uống đủ nhu cầu (năng lượng 30 - 35kcal/kg/ngày; đạm 1,5 - 2g/kg/ngày). Bệnh nhân suy dinh dưỡng: Bác sĩ dinh dưỡng tư vấn chế độ ăn và bổ sung dinh dưỡng đường miệng, nuôi tĩnh mạch hỗ trợ khi bệnh nhân ăn không đủ nhu cầu (≤ 60%). Tất cả bệnh nhân đều được sử dụng dinh dưỡng miễn dịch 5 ngày trước mổ. Bước 4: Nạp Carbohydrate trước mổ (nhóm can thiệp). Đêm trước mổ: Bệnh nhân uống 500ml Maltodextrin 20% (#100g). 2 giờ trước mổ: Bệnh nhân uống 250ml Maltodextrin 20% (# 50g). Bước 5: Nhóm chứng: Điều trị thường quy sau mổ Rút sonde mũi dạ dày hậu phẫu 2. Bắt đầu cho ăn sau khi bệnh nhân trung tiện. Truyền dịch từ hậu phẫu 1 - 4: Lactase Ringer 1000ml, Glucose 5% 1000ml. Nhóm can thiệp: Nuôi ăn sớm sau mổ Trong vòng 24 - 48 giờ rút sonde mũi dạ dày và bắt đầu nuôi ăn qua đường miệng bất kể bệnh nhân có trung tiện hay chưa, kết hợp tập vật lý trị liệu. Chế độ ăn do khoa dinh dưỡng thiết kế và cung cấp. Nuôi tĩnh mạch có tính toán bằng hỗn hợp 3 dung dịch đạm, đường, béo đối ... 2,8 8,1 ± 3,9 28,4 ± 8,0 1158 ± 491 48,4 ± 17,3 12.8 ± 2,5 2307 ± 670 41,6 ± 3,3 53,1 ± 5,6 58 ± 9,8 4/1 4.3 ± 3,2 23 (77,6%) 4,9 ± 1,8 20 (66,7%) 1 (3,3%) 4 (13,3%) 20 (66,7%) 5 (16,7%) 26 4 56,5 ± 10,1 21 ± 3,2 8,4 ± 3,6 30,4 ± 7,7 1268 ± 451 56,5 ± 16,1 12,5 ± 2,3 2504 ± 744 41,1 ± 4,0 53,6 ± 5,9 Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 433 Tình hình nuôi dưỡng sau phẫu thuật Hình 1. Năng lượng cung cấp theo ngày hậu phẫu Hình 2. Lượng đạm cung cấp theo ngày hậu phẫu Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 434 Kết quả điều trị Sự thay đổi các chỉ số dinh dưỡng trước và sau can thiệp Bảng 2. Sự thay đổi các chỉ số dinh dưỡng lúc nhập viện và xuất viện Chỉ số dinh dưỡng Nhóm can thiệp Nhóm chứng p Cân nặng Sức cơ Hemoglobin Tế bào lympho Albumin -1,9 ± 1,5 0,5 ± 2,9 -1,4 ± 1,3 -759 ± 532 -7,7 ± 3,6 -5 ± 2,3 -4 ± 2,5 -2,3 ± 1,1 -1009 ± 600 -9,4 ± 3 < 0,05 < 0,05 < 0,05 < 0,05 < 0,05 Bảng 3. Sự thay đổi các chỉ số dinh dưỡng lúc nhập viện và sau 1 tháng Chỉ số dinh dưỡng Nhóm can thiệp Nhóm chứng p Cân nặng Sức cơ Hemoglobin Tế bào lympho Albumin -1,6 ± 2,4 2,0 ± 3,5 -0,7 ±1,4 -32 ± 550 -1,2 ± 2,7 -7,8 ± 3,1 -4,4 ± 3,2 -1,7 ± 1,2 -633 ± 578 -7 ± 2,7 < 0,05 < 0,05 < 0,05 < 0,05 < 0,05 Sự thay đổi năng lượng khẩu phần ăn và lượng đạm trong 24 giờ lúc một tháng so với nhập viện Hình 3. Sự thay đổi năng lượng khẩu phần ăn lúc nhập viện và một tháng Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 435 Hình 4. Sự thay đổi lượng đạm trong khẩu phần ăn lúc nhập viện và một tháng Sự thay đổi kết quả điều trị hậu phẫu Bảng 4. Kết quả điều trị hậu phẫu Nhóm can thiệp Nhóm chứng p Thời gian phục hồi lưu thông ruột (giờ) 65,5 ± 7,5 81,8 ± 10,5 0,045 Thòi gian nằm viện hậu phẫu (ngày) 6,2 ± 0,4 7,7 ± 0,6 0,026 Sự an toàn của can thiệp dinh dưỡng chu phẫu Biến chứng hậu phẫu Trong nghiên cứu này, cả 2 nhóm đều không có trường hợp nào bị xì miệng nối, nhiễm trùng ổ bụng hay viêm phổi hít sặc. Không có trường hợp nào bị nhiễm trùng vết mổ, tắc ruột sớm sau mổ, hay các biến chứng khác. Không có tử vong trong nghiên cứu. Sự kém dung nạp đường tiêu hóa Theo thang điểm I-FEED[6], trong 30 trường hợp nhóm can thiệp nuôi ăn sớm có 24 trường hợp (80%) dung nạp tốt (0 - 2 điểm), 5 trường hợp dung nạp trung bình (3 - 5 điểm) và một trường hợp dung nạp kém (≥6 điểm). Ở nhóm chứng 100% dung nạp tốt ở thời điểm bắt đầu cho ăn đường miệng. Sự khác biệt này có ý nghĩa thống kê (p < 0,05). Bảng 5. Sự kém dung nạp nuôi ăn đường miệng sau phẫu thuật Tổng điểm I- FEED Nhóm can thiệp Nhóm chứng p 0 - 2 24 (80%) 30 (100%) < 0,05 3 - 5 5 (16,7%) 0 ≥ 6 1 (3,3%) 0 BÀN LUẬN Hiệu quả của can thiệp dinh dưỡng Sự cải thiện các chỉ số dinh dưỡng Cân nặng Trong nghiên cứu này chúng tôi ghi nhận tình trạng sụt cân sau mổ diễn ra ở cả 2 nhóm, tuy nhiên nhóm can thiệp sụt cân ít hơn. Cân nặng trung bình Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 436 lúc xuất viện ở nhóm can thiệp giảm 1,9kg, trong khi đó cân nặng ở nhóm chứng giảm 5kg so với lúc nhập viện. Sự khác biệt này có ý nghĩa thống kê (p < 0,05). Sau một tháng, cân nặng trung bình ở nhóm can thiệp tiếp tục giảm 1,6kg so với lúc nhập viện trong khi ở nhóm chứng giảm đến 7,8kg. Và sự khác biệt này cũng có ý nghĩa (p <0,05). Qua đó, chúng tôi nhận thấy can thiệp dinh dưỡng chu phẫu là có hiệu quả. Hiệu quả này đến từ ba yếu tố: tư vấn hỗ trợ dinh dưỡng trước mổ, nuôi ăn sớm sau mổ và tư vấn hướng dẫn chế độ ăn lúc xuất viện. Kết quả này cũng phù hợp với nhiều nghiên cứu trên thế giới. Theo nghiên cứu của Ohkura, nhóm bệnh nhân được can thiệp dinh dưỡng sau mổ sẽ giảm sụt cân ở thời điểm sau một tháng có ý nghĩa so với nhóm chứng (p= 0,012)[12]. Sức cơ Sức cơ trung bình tính theo nhóm tuổi và giới nhưng trong nghiên cứu này do nhóm tuổi và giới của 2 nhóm người bệnh tương đồng nên chúng tôi lấy chỉ số trung bình. Kết quả nghiên cứu cho thấy sức cơ trung bình lúc xuất viện ở nhóm can thiệp không thay đổi trong khi ở nhóm chứng giảm so với lúc nhập viện. Sau một tháng, sức cơ của nhóm can thiệp đã cải thiện, tăng nhẹ trong khi nhóm chứng vẫn giảm. Sự khác biệt giữa 2 nhóm có ý nghĩa (p <0,05). Kết quả cũng tương đồng với nghiên cứu của Keele. Tác giả đã nghiên cứu trên 86 bệnh nhân có đại phẫu vùng bụng được bổ sung dinh dưỡng qua đường miệng trong thời gian nằm viện cho thấy, ở nhóm can thiệp sức cơ giảm vào ngày hậu phẫu 3 nhưng lúc xuất viện sẽ phục hồi như trước mổ, trong khi ở nhóm chứng sức cơ giảm có ý nghĩa trong suốt thời gian nằm viện (p <0,01)[11]. Các chỉ số xét nghiệm máu Trong nghiên cứu này chúng tôi ghi nhận, sau phẫu thuật cả 2 nhóm đều có giảm hemoglobin, tế bào lympho và albumin. Nhóm can thiệp giảm ít hơn nhưng không có ý nghĩa (p > 0,05). Tuy nhiên, sau một tháng các chỉ số xét nghiệm ở 2 nhóm bắt đầu hồi phục và nhóm can thiệp hồi phục tốt hơn có ý nghĩa so với nhóm chứng (p < 0,05). Nhiều nghiên cứu cũng cho thấy các chỉ số hemoglobin, tế bào lymho và albumin thường bắt đầu hồi phục sau một tháng, ổn định 6 tháng đến 2 năm sau phẫu thuật cắt dạ dày[7]. Sự cải thiện thời gian phục hồi lưu thông ruột và thời gian nằm viện Thời gian phục hồi lưu thông ruột Nghiên cứu của chúng tôi ghi nhận thời gian trung tiện trung bình ở nhóm can thiệp là 65 giờ và ở nhóm chứng là 82 giờ. Sự khác biệt này có ý nghĩa thống kê (p = 0,045). Kết quả nghiên cứu của Hur và cộng sự thì thời gian trung tiện ở nhóm có can thiệp dinh dưỡng sau mổ là 1,9 ngày so với nhóm chứng là 2,9 ngày, giảm có ý nghĩa (p = 0,036) [8] Thời gian nằm viện Trong nghiên cứu của chúng tôi, thời gian nằm viện ở nhóm can thiệp là 6,2 ngày, nhóm chứng là 7,7 ngày. Sự khác biệt này có ý nghĩa thống kê (p = 0,026). Theo Zhang B và cộng sự, phân tích hậu kiểm 56 nghiên cứu trên 6370 bệnh nhân có can thiệp dinh dưỡng cho thấy thời gian nằm viện trung bình giảm 1,58 ngày[16]. Sự an toàn của can thiệp dinh dưỡng chu phẫu Biến chứng liên quan can thiệp dinh dưỡng Trong nghiên cứu này, chúng tôi cho bệnh nhân nhóm can thiệp uống 250ml Maltodextrin 20% 2 giờ trước khởi mê. Chúng tôi hoàn toàn không ghi nhận các biến chứng có liên quan.Một phân tích gộp gồm 7 nghiên cứu của tác giả Bilku và cộng sự đã chỉ ra rằng thể tích và độ pH của dịch dạ dày gần như giống hệt nhau giữa nhóm nhịn đói và nhóm cho uống đến 2 giờ trước mổ[1]. Theo sinh lý, thời gian để ruột non có nhu động trở lại sau phẫu thuật là 6 - 12 giờ, dạ dày là 12 - 24 giờ, và đại tràng là 48 - 120 giờ. Vì vậy có thể cho ăn bằng đường miệng từ 12 - 48 giờ sau mổ khi dạ dày bắt đầu hoạt động trở lại[5]. Chúng tôi ghi nhận thời gian rút ống thông mũi dạ dày ở 2 nhóm tương đương nhau (43 giờ), tuy nhiên sau rút ống, nhóm can thiệp chúng tôi bắt đầu cho bệnh nhân ăn lại bằng đường miệng ngay trong khi ở nhóm chứng tiếp tục nhịn và chỉ bắt đầu ăn đường miệng khi có trung tiện (trung bình là 107 giờ). Sự khác biệt này có ý nghĩa (p <0,05). Chúng tôi cũng không ghi nhận trường hợp nào có biến chứng hậu phẫu liên quan đến nuôi ăn sớm như xì dò miệng nối, nhiễm trùng ổ bụng. Ở nhóm can thiệp có 4 trường hợp phẫu thuật cắt toàn bộ dạ dày, chúng tôi vẫn thực hiện nuôi ăn sớm an toàn. Sự dung nạp nuôi ăn sớm Sau phẫu thuật, bệnh nhân ở nhóm can thiệp bắt đầu cho ăn đường miệng trung bình là 43 giờ trong khi ở nhóm chứng bệnh nhân bắt đầu cho ăn sau khi có trung tiện, thời gian trung bình là 107 giờ. Chúng tôi ghi nhận và xử trí các trường hợp kém dung nạp với nuôi ăn sớm theo thang điểm I-FEED. Ở nhóm can thiệp, chúng tôi ghi nhận có 6 trường hợp kém dung nạp (chiếm tỉ lệ 20%), trong đó 5 trường hợp dung nạp trung bình (3 - 5 điểm) và 1 trường hợp dung nạp kém. Đối với những trường hợp dung nạp trung bình, chúng tôi cho bệnh nhân Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 437 tạm nhịn ăn từ 12 - 24 giờ, điều trị chống nôn, sau đó tiếp tục nuôi ăn lại dần dần. Riêng 1 trường hợp dung nạp kém, chướng bụng nhiều kèm nôn ói, chúng tôi đặt thông mũi dạ dày giải áp 24 giờ, điều trị thuốc chống nôn, khi bệnh nhân ổn định rút thông dạ dày và nuôi ăn trở lại. Ở nhóm chứng không có trường hợp nào kém dung nạp theo thang điểm I- FEED. Sự khác biệt giữa 2 nhóm có ý nghĩa thống kê (p = 0,00). Nhìn chung các trường hợp trong nhiên cứu của chúng tôi đều dung nạp tốt với nuôi ăn sớm (80%), những trường hợp kém dung nạp (20%) đa số ở mức độ trung bình, nhanh chóng cải thiện với điều trị và tiếp tục nuôi ăn sau đó. KẾT LUẬN Qua nghiên cứu này chúng tôi nhận thấy can thiệp dinh dưỡng trên bệnh nhân phẫu thuật ung thư dạ dày là có hiệu quả (giảm sụt cân sau mổ, cải thiện sức cơ, trung tiện sớm hơn, rút ngắn thời gian nằm viện) và an toàn (không làm tăng biến chứng hậu phẫu). Vì vậy, chúng tôi đề xuất áp dụng can thiệp dinh dưỡng chu phẫu thường quy vào thực hành lâm sàng. TÀI LIỆU THAM KHẢO 1. Bilku DK, Dennison AR, Hall TC, Metcalfe MS, Garcea G (2014), “Role of preoperative carbohydrate loading: A systematic review”, Ann R Coll Surg Engl, 96, pp.15-22. 2. Choi WJ, Kim J (2016), “Nutritional Care of Gastric Cancer Patients with Clinical Outcomes and Complications: A Review”, Clin Nutr Res, 5, pp.65-78. 3. Fujiya K, Kawamura T, Omae K et al (2018), “Impact of Malnutrition After Gastrectomy for Gastric Cancer on Long-Term Survival”, Ann Surg Oncol, 25, pp.974-983. 4. Fukuda Y, Yamamoto K, Hirao M et al (2015), “Prevalence of malnutrition among gastric cancer patients undergoing gastrectomy and optimal preoparative nutritional support for preventing surgical site infections”, Ann Surg Oncol, 22 (3), pp.778-785. 5. Fukushima R (2018), “ERAS for Gastric Surgery”, Springer Nature Singapore, chapter 9, pp.93-100. 6. Hedrick TL, McEvoy MD, Mythen MG et al (2018), “American society for enhanced recovery and perioperative quality initiative joint consensus statement on postoperative gastrointestinal dysfunction within an enhanced recovery pathway for elective colorectal surgery”, Anesth Analg, 126(6), pp.1896-1907. 7. Heneghan HM, Zaborowski A, Fanning M et al (2015), “Prospective study of malabsorption and malnutrition after esophageal and gastric cancer surgery”, Annals of Surgery, 262(5), pp.803-808 8. Hur H, Kim SG, Shim JH, Song KY, Kim W, Park CH, et al (2011), “Effect of early oral feeding after gastric cancer surgery: a result of randomized clinical trial ”, Surgery, 149, pp.561- 568. 9. Mariette C (2015), “Role of the nutritional support in the ERAS programme”, J Visc Surg, 152(1), pp.18-20. 10. Mortensen K, Nilsson M, Slim K et al (2014), “Consensus guidelines for enhanced recovery after gastrectomy: Enhanced Recovery After Surgery (ERAS®) Society recommendations”, Br J Surg, 101, pp.1209-1229. 11. Norman K, Stobaus N, Gonzalez MC et al (2011), “Hand grip strength: Outcome predictor and marker of nutritional status”, Clinical Nutrition, 30, pp.135-142. 12. Ohkura Y, Haruta S, Tanaka T, Ueno M, Udagawa H (2016), “Effectiveness of postoperative elemental diet in elderly patients after gastrectomy”World J Surg Oncol, 14(1), pp.268. 13. Selby LV, Rifkin MB, Yoon S et al (2016), “Decreased length of stay and earlier oral feeding associated with standardised postoperative clinical care for total gastrectomies at a cancer center”, J Surg, 160(3), pp.607-612. 14. Vavricka SR and Greuter T (2019), “Gastroparesis and Dumping Syndrome: Current Concepts and Management”, Journal of Clinical Medicine, 8, pp.1-10. 15. Wischmeyer PE, Carli Franco, Evans DC et al (2018), “American Society for Enhanced Recovery and Perioperative Quality Initiative Joint Consensus Statement on Nutrition Screening and Therapy Within a Surgical Enhanced Recovery Pathway”, Anesth Analg, 126(6), pp.1883-1895. 16. Zhang B, Najarali Z, Ruo L et al (2019), “Effect of Perioperative Nutritional Supplementation on Postoperative Complications-Systematic Review and Meta-Analysis”, J Gastrointestinal Surg, 23(8), pp.1682-1693. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 438 ABSTRACT Objectives: To evaluate the efficacy and safety of nutritional interventions in patients with gastric cancer surgery. Subjects and methods: Prospective, 60 patients indicated for cancer gastrectomy at the 2nd Surgery Department of Ho Chi Minh City Oncology Hospital from January to September 2020 divided into 2 groups: Nutrition intervention group and conventional treatment group. Results: Nutritional intervention group lost less weight after surgery (-1.9kg vs -5kg at discharge, -1.6kg vs -7.8kg at 1 month postoperative, p < 0.05); better nutritional indicators such as hand grip strength, albumin, hemoglobin, lymphocytes were restored in 1 month after surgery; recovery time of intestinal circulation after surgery earlier (65 hours vs 82 hours, p = 0.045); Shortened postoperative hospital stay by 1.5 days compared to the control group. The rate of early oral feeding intolerance was higher in the intervention group (20% vs 0%) but was well controlled with medical treatment. Early oral feeding does not increase postoperative complications. Conclusion: Nutritional intervention in patients with gastric cancer surgery is efficacious and safe.
File đính kèm:
 danh_gia_hieu_qua_can_thiep_dinh_duong_tren_benh_nhan_phau_t.pdf
danh_gia_hieu_qua_can_thiep_dinh_duong_tren_benh_nhan_phau_t.pdf

