Đánh giá hiệu quả bước đầu điều trị u nguyên bào võng mạc bằng phương pháp truyền hóa chất qua đường động mạch
U nguyên bào võng mạc (UNBVM) là khối u ác tính
nguyên phát tại mắt hay gặp nhất ở trẻ nhỏ, có thể gây
mất thị lực và nguy hiểm đến tính mạng [1]. Tiên lượng
và điều trị u nguyên bào võng mạc phụ thuộc vào việc
chẩn đoán sớm hay muộn, mức độ xâm lấn ( hắc mạc,
củng mạc, tiền phòng, thị thần kinh), hoặc di căn (hệ
bạch huyết, hệ thần kinh trung ương) và điều trị phù hợp.
Hiện nay trên thế giới, phân loại quốc tế 2003 được áp
dụng rộng rãi trong chẩn đoán và điều trị UNBVM với
mục tiêu bảo tổn nhãn cầu, bảo tồn thị lực chứ không
chỉ dừng lại ở mức cứu sống bệnh nhân. Điều trị bảo
tồn cho những khói u nội nhãn là một phức hệ phối hợp
giữa hóa chất toàn thân và các phương pháp điều trị tại
chỗ như laser, lạnh đông, tiêm hóa chất nội nhãn, đặt đĩa
phóng xạ [2]. Trong đó phương pháp truyền hòa chất
qua đường động mạch dưới hỗ trợ của chẩn đoán hình
ảnh là một phương pháp mới đã được thực hiện trên
nhiều nước trên thế giới, đã được báo cáo đóng một vai
trò quan trọng trong việc quản lý UNBVM . Liệu pháp
điều trị đích này có thể được coi là phương pháp thay
thế cho các liệu pháp khác bao gồm phẫu thuật, xạ trị tia
ngoài, hóa chất toàn thân. bằng cách đưa thuốc - hóa
chất trực tiếp qua động mạch mắt của trẻ. Nhờ có nhiều
nghiên cứu trước đây, nó đã được xem xét và chứng
minh là an toàn và hiệu quả với tỷ lệ thành công cao và
tỷ lệ nhỏ các biến chứng. Từ tháng 10 năm 2017 đến
nay chúng tôi đã điều trị cho 15 bệnh nhân UNBVM thể
nội nhãn bằng phương pháp truyền hóa chất qua đường
động mạch với mục địch đánh giá hiệu quả bước đầu
của phương pháp này trong việc bảo tồn nhãn cầu và độ
an toàn của phương pháp

Trang 1

Trang 2
Trang 3

Trang 4
Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Đánh giá hiệu quả bước đầu điều trị u nguyên bào võng mạc bằng phương pháp truyền hóa chất qua đường động mạch

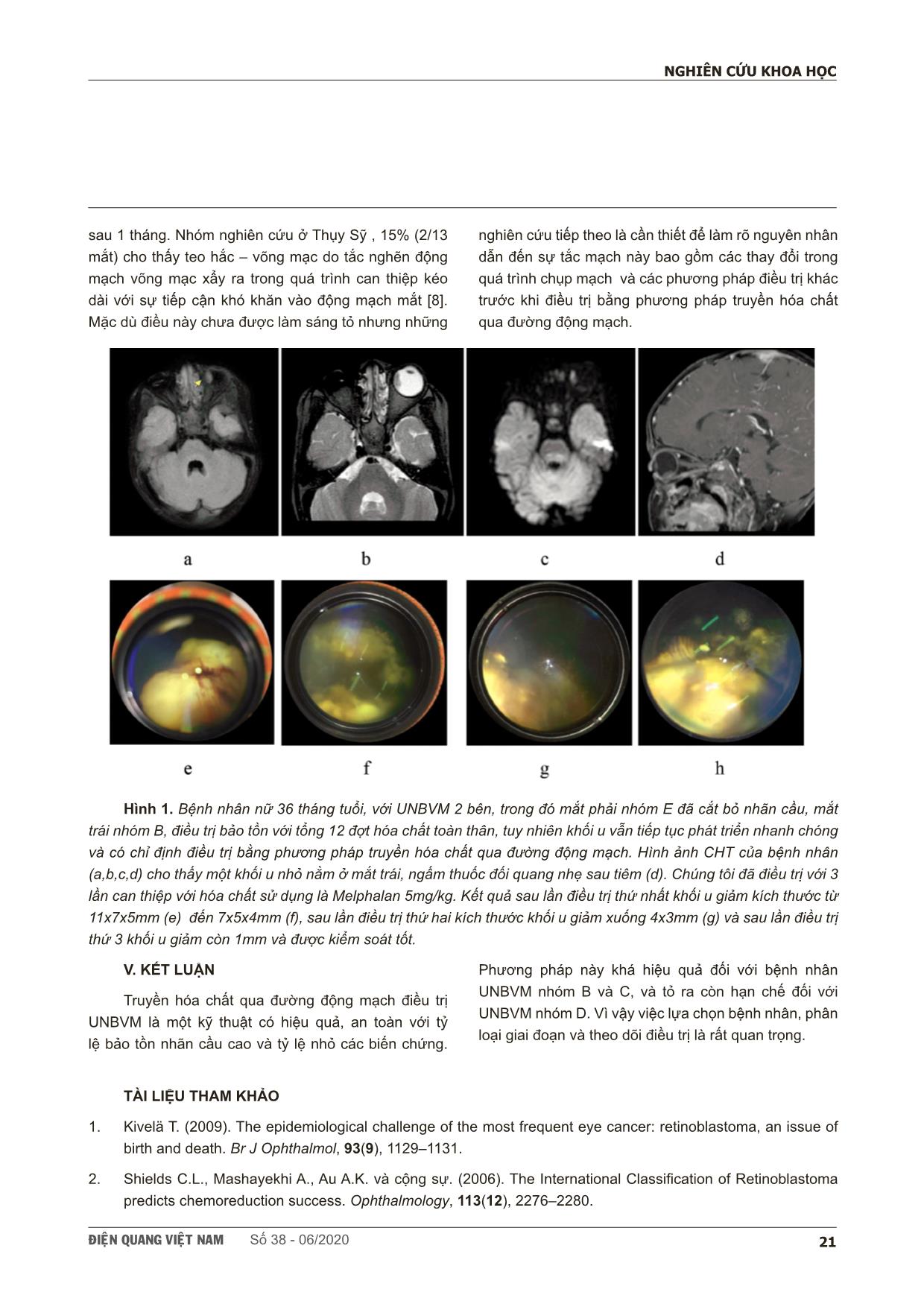
ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 17 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH SUMMARY ĐÁNH GIÁ HIỆU QUẢ BƯỚC ĐẦU ĐIỀU TRỊ U NGUYÊN BÀO VÕNG MẠC BẰNG PHƯƠNG PHÁP TRUYỀN HÓA CHẤT QUA ĐƯỜNG ĐỘNG MẠCH Evaluation the initial outcomes in treatment of retinoblastoma by using intra-arterial chemotherapy Hoàng Thị Kim Khuyên*, Vũ Đăng Lưu**, Nguyễn Quang Anh**, Nguyễn Tất Thiện**, Phạm Minh Thông** Retinoblastoma is the most common malignant tumor eye tumor in children which can cause blindness and even mortality if diagnosis and treatment are delayed. Intra-arterial chemotherapy (IAC) under the guidance of radiology is a new method for the treatment of intraocular retinoblastomas. Purpose: To evaluate the initial outcomes and safety of intra-arterial chemotherapy in treatment retinoblastoma. Materials and Methods: 15 patients diagnosed with intraocular retinoblastoma were clinically and subclinically examined, made imaging diagnosis (ultrasound and MRI), then define retinoblastoma stage by the 2003 international classification, whether or not it has been combine with other methods , and then is indicated for IAC, from October 2017 to June 2019. Each intervention is 3-4 weeks apart. The patients were followed immediately after treatment for the clinical symptoms and after 3-4 weeks after intervention to reassess the tumors and treatment results. Results: 15 patients (including 6 males and 9 females) corresponded to 15 study eyes with an average 35,5 ±20,8 age of months (11 months to 84 months). According to the International classification, there are 3 patients (20%) of group B retinoblastoma, 6 patients (40%) of group C retinoblastoma, 6 patients (40%) of group D retinoblastoma , no patients in group A and group E. The total number of tumors in 15 eyes is 27, which has been treated with intravenous chemotherapy combined with one or two local treatments (laser and cryotherapy) . The total number of interventions was 29, each patiens was treated from 1 to 3 times. As a result, 4 patients (26,7%) had good treatment results, 8 patients (53,3%) had average results, 3 patients (20%) had bad results, then had to enucleate; No patient were distant metastases or death during the follow-up. As a result, we saved 12/15 eyes at the risk of enucleation, 2/15 patients had complications of the treatment process, 1 patient had erythema of the eyelid and forehead skin area, 1 patient had choroidal - retinal atrophy due to occlusive vasculopathy. Conclusions: The method of intra- arterial chemotherapy in the treatment of retinoblastoma has promising, safe, and effective initial results in maximally salvaging the eye. Keyword: Retinoblastoma, Intra-arterial chemotherapy (IAC). *Trường Đại học Y Hà Nội **Trung tâm Điện Quang Bệnh viện Bạch Mai ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202018 NGHIÊN CỨU KHOA HỌC I. ĐẶT VẤN ĐỀ U nguyên bào võng mạc (UNBVM) là khối u ác tính nguyên phát tại mắt hay gặp nhất ở trẻ nhỏ, có thể gây mất thị lực và nguy hiểm đến tính mạng [1]. Tiên lượng và điều trị u nguyên bào võng mạc phụ thuộc vào việc chẩn đoán sớm hay muộn, mức độ xâm lấn ( hắc mạc, củng mạc, tiền phòng, thị thần kinh), hoặc di căn (hệ bạch huyết, hệ thần kinh trung ương) và điều trị phù hợp. Hiện nay trên thế giới, phân loại quốc tế 2003 được áp dụng rộng rãi trong chẩn đoán và điều trị UNBVM với mục tiêu bảo tổn nhãn cầu, bảo tồn thị lực chứ không chỉ dừng lại ở mức cứu sống bệnh nhân. Điều trị bảo tồn cho những khói u nội nhãn là một phức hệ phối hợp giữa hóa chất toàn thân và các phương pháp điều trị tại chỗ như laser, lạnh đông, tiêm hóa chất nội nhãn, đặt đĩa phóng xạ [2]. Trong đó phương pháp truyền hòa chất qua đường động mạch dưới hỗ trợ của chẩn đoán hình ảnh là một phương pháp mới đã được thực hiện trên nhiều nước trên thế giới, đã được báo cáo đóng một vai trò quan trọng trong việc quản lý UNBVM . Liệu pháp điều trị đích này có thể được coi là phương pháp thay thế cho các liệu pháp khác bao gồm phẫu thuật, xạ trị tia ngoài, hóa chất toàn thân... bằng cách đưa thuốc - hóa chất trực tiếp qua động mạch mắt của trẻ. Nhờ có nhiều nghiên cứu trước đây, nó đã được xem xét và chứng minh là an toàn và hiệu quả với tỷ lệ thành công cao và tỷ lệ nhỏ các biến chứng. Từ tháng 10 năm 2017 đến nay chúng tôi đã điều trị cho 15 bệnh nhân UNBVM thể nội nhãn bằng phương pháp truyền hóa chất qua đường động mạch với mục địch đánh giá hiệu quả bước đầu của phương pháp này trong việc bảo tồn nhãn cầu và độ an toàn của phương pháp. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP 1 Chọn bệnh nhân: Các bệnh nhân được lựa chọn thỏa mãn các tiêu chuẩn sau: (1) được chẩn đoán xác định UNBVM với khối u còn ở trong nội nhãn; (2) có chỉ định điều trị bằng phương pháp truyền hóa chất qua đường động mạch, chưa hoặc đã được điều trị bằng các phương pháp khác trước đó; (3) có đủ hồ sơ bệnh án, từ tháng 10 năm 2017 đến hết tháng 6 năm 2019. Tiêu chuẩn loại trừ (1) khối UNBVM đã xuất ngoại; (2) Gia đình và bệnh nhân từ chối tham gia nghiên cứu; (3) Bệnh nhân có bệnh toàn thân nặng không đủ điều kiện để điều trị; (4) Hồ sơ không đủ thông tin nghiên cứu. 2. Kỹ thuật truyền hóa chất qua đường động mạch: đặt sheath cỡ 4-6F động mạch đùi theo kỹ thuật Seldinger. Luồn ống thông qua ống vào lòng mạch lên ĐM cảnh trong bên bệnh, bơm thuốc đối quang iod chụp chọn lọc động mạch cảnh trong. Ghi hình và chụp phim seri tập trung sọ não tư thế thẳng và nghiêng hoàn toàn để bộc lộ gốc ĐM mắt. Trường hợp có biến thể giải phẩu, cần tiếp cận hệ thống ĐM cảnh ngoài cùng bên và chụp đánh giá ĐM hàm trong, ĐM màng não giữa. Tiến hành luồn đồng trục vi ống thông cỡ 1.2 đến 1.5F với microwire cỡ từ 0.007” đến 0.010” dẫn đường tiếp cận siêu chọn lọc gốc ĐM mắt. Sau đó tiến hành chụp tại gốc ĐM mắt để đánh giá cấp máu cho nhãn cầu trước khi truyền hóa chất, cần quan sát được trung tâm võng ... 3. Theo dõi bệnh nhân: Khi làm thủ thuật: theo dõi mạch, huyết áp, phản ứng của bệnh nhi. Sau khi làm thủ thuật: trẻ được nằm trên giường, chân bên chọc mạch duỗi thẳng bất động, theo dõi mạch mu chân bên đưa ống thông, chảy máu và máu tụ ở vị trí chọc kim và dấu hiệu toàn thân. Quy trình truyền hóa chất được thực hiện cách nhau 3-4 tuần. Khám lại cho bệnh nhân sau can thiệp 3-4 tuần, đánh giá lại kích thước và đặc điểm khối u trên soi đáy mắt và chẩn đoán hình ảnh (siêu âm/ cộng hưởng từ). 4. Xử lý số liệu: Nhập, quản lý và phân tích số liệu bằng phần mềm SPSS 20.0. Các thuật toán được để tính tỷ lệ, giá trị trung bình, phương sai và độ lệch chuẩn. Kết quả so sánh sự khác biệt được coi có ý nghĩa thống kê khi p<0,05. III. KẾT QUẢ 15 bệnh nhân tương ứng với 15 mắt nghiên cứu có 27 khối u trong nhãn cầu. Các đặc điểm cơ bản của nhóm bệnh nhân được trình bày ở bàng 3.1 ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 19 NGHIÊN CỨU KHOA HỌC Bảng 1. Đặc điểm của nhóm bệnh nhân nghiên cứu Nam/Nữ 6/9 Kích thước u ≤3mm 12/27 Mắt bệnh 1 mắt 4 4-10mm 10/27 Đã cắt bỏ nhãn cầu/ 2 mắt 9/11 <1/2 nhãn cầu 5/27 Lý do vào viện Ánh đồng tử trắng 10/15 Vị trí u Hậu cực 9/27 Lác 4/15 Hậu cực – xích đạo 10/27 Khám sàng lọc 1/15 Chu biên 8/27 Thời điểm can thiệp 35,3 ±20,8 tháng tuổi Tế bào u gieo rắc trong buồng dịch kính 6/15 Thị lực Không phối hợp 10/15 Dịch dưới võng mạc 1/15 Không định thị 3/15 Phân loại quốc tế Nhóm B 3/15 Định thị và nhìn theo 2/15 Nhóm C 6/15 1 u/ nhiều u 8/7 Nhóm E 6/15 Nhóm bệnh nhân nghiên cứu chủ yếu bị bệnh UNBVM thể 2 mắt (11 bệnh nhân chiếm 73,3%), trong số 11 bệnh nhân thể hai mắt có tới 9 bệnh nhân đã cắt bỏ nhãn cầu 1 mắt và điều trị bảo tồn với mắt còn lại. Lý do vào viện chủ yếu là ánh đồng tử trắng (chiếm 67,7%). Thời điểm can thiệp trung bình là 35,3 tháng tuổi, với bé nhiều tuổi nhất là 84 tháng, bé nhỏ tuổi nhất là tháng. Hầu hết bệnh nhân không khám được thị lực do không phối hợp, 5 bệnh nhân khám được thị lực thì có 3 bệnh nhân có thị lực kém. Có 27 khối u ở 15 mắt, ít nhất là 1 khối u và nhiều nhất là 4 khối u, và các khối u chủ yếu nằm ở vị trí hậu cực hoặc hậu cực -–xích đạo. Theo phân loại quốc tế, 15 mắt, có 3 mắt (20%) thuộc nhóm B, 6 mắt (40%) thuộc nhóm C và 6 mắt (40%) thuộc nhóm D. 15 mắt này đã thất bại với phương pháp hóa chất toàn thân trước đó kèm hoặc không kèm với phương pháp điều trị tại chỗ như laser và/ hoặc lạnh đông. Kết quả điểu trị: Bảng 2. Kết quả điều trị Phân loại Kết quả B C D Tổng (mắt) n % n % n % n % Tốt 2 13,4 2 10 0 0 4 26,7 Trung bình 1 6,7 4 20 3 15 8 53,3 Kém 0 0 0 0 3 15 3 20 Tổng số (mắt) 3 20 6 30 6 30 15 100 15 mắt tương ứng 15 bệnh nhân nghiên cứu với tổng số lần can thiệp là 29, bệnh nhân ít nhất là 1 lần, nhiều nhất là 3 lần. Thuốc được sử dụng là Melphalan đơn thuần với liều trung bình là 0,5mg/kg cân nặng. Sau khi theo dõi bệnh nhân, chúng tôi thu được kết quả: 4 bệnh nhân (26,7%) có kết quả tốt, các khối u thoái triển hoản toàn, chỉ định dừng điều trị, trong đó có 2 bệnh nhân thuộc nhóm B, 2 bệnh nhân thuộc nhóm C; 8 bệnh nhân đạt kết quả trung bình, các khối u thoái triển hoàn toàn hoặc một phần, tiếp tục chuyển sang phương pháp điều trị tại chỗ khác như lạnh đông/laser trong đó có 1 mắt nhóm B, 4 mắt nhóm C và 3 mắt ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202020 NGHIÊN CỨU KHOA HỌC nhóm D. 3 bệnh nhân có kết quả điều trị kém, các khối u không thoái triển (2/3 mắt) hoặc mọc thêm khối u mới (1/3) mắt, có chỉ định cắt bỏ nhãn cầu, các mắt đều ở nhóm D. Biến chứng của quá trình điều trị: trong số 15 bệnh nhân tương ứng 29 lần can thiệp chủ yếu không có biến chứng (93%). Tuy nhiên có 02 bệnh nhân có biến chứng can thiệp, chủ yếu do hóa chất Melphalan: 1 bệnh nhân gặp biến chứng đỏ da, giãn mạch vùng mi mắt và trán thuộc vùng cấp máu của ĐM can thiệp, 1 bệnh nhân có biến chứng teo hắc - võng mạc do tắc mạch. IV. BÀN LUẬN Trong nghiên cứu có 15 bệnh nhân, độ tuổi trung bình tính từ đợt can thiệp đầu tiên là 35,3 ± 20,8 tháng tuổi, tính từ lần can thiệp truyền hóa chất qua đường động mạch đầu tiên, bé nhất là 11 tháng tuổi. Đó là độ tuổi trong phạm vi bình thường khi so sánh với các nghiên cứu khác của Klufas và Goblin, từ 8-36 với mức trung bình là 18,9 tháng [3]. Tương tự như hầu hết các trường hợp khác, trẻ phải trải qua quá trình gây mê toàn thân với tình trạng thể chất tốt nhất để thực hiện thủ thuật can thiệp [4]. Trong nghiên cứu của chúng tôi đã sử dụng Melphalan cho tất cả các quy trình can thiệp (n=29) với liều lượng từ 3 đến 7,5mg. Theo các nghiên cứu trước đây, Mephalan không được sử dụng cho hóa trị liệu toàn thân do độc tính cao, là hóa chất phổ biến nhất dùng trong can thiệp truyền hóa chất qua đường động mạch. Liều của Mephalan phụ thuộc vào tuổi của bệnh nhân và nó được dung nạp tốt khi truyền qua đường động mạch với liều 0,5mg/kg cân nặng [5]. Trong nghiên cứu này, chúng tôi sử dụng phương pháp truyền hóa chất qua đường động mạch như một liệu pháp thay thế, sau khi các phương pháp điều trị bảo tồn khác tỏ ra không có hiệu quả, với mục tiêu bảo tồn nhãn cầu tối đa 15 bệnh nhân đều đã được điều trị hóa chất toàn thân có hoặc không kết hợp với phương pháp điều trị tại chỗ như laser và/hoặc lạnh đông. Qua nghiên cứu này, số mắt cứu được là 12/15 mắt (chiếm 80%), không có bệnh nhân nào tử vong hay di căn xa sau quá trình điều trị. Về đáp ứng điều trị chung: 26,9% mắt có kết quả tốt là 2 mắt nhóm B và 2 mắt nhóm C, trong đó có 2 mắt có 1 khối u ở vị trí hậu cực, 1 mắt có 4 u ở vị trí hậu cực – chu biên, 1 mắt có 4 u nhỏ ở vị trí chu biên. 53,3% khối u có kết quả trung bình. Tất cả khối u thoái triển một phần, thể hiện ở đặc điểm có canxi hóa hoặc co nhỏ về kích thước, trong đó có 1 mắt nhóm B, 4 mắt nhóm C, 3 mắt nhóm D. Trong số 15 mắt được điều trị, 20% mắt có kết quả điều trị kém, tái phát khối u gặp trong 2 trường hợp và mọc thêm khối u mới gặp trong 1 trường hợp (tất cả các mắt này đều thuộc nhóm D), trong khi thất bại điều trị do gieo rắc hoặc tái phát u vào buồng dịch kính lại hay gặp ở nhóm E, phù hợp với nghiên cứu của chúng tôi là không có mắt nào thuộc nhóm E. Theo phân loại quốc tế chia ra nhóm mắt có u bậc thấp tương ứng với nhóm A, B, C và nhóm mắt có u bậc cao tương ứng với nhóm D, E. Thì trong nghiên cứu của chúng tôi có 9 mắt ở bậc thấp (60%) và 6 mắt ở bậc cao (40%), điều này khác với các nghiên cứu khác trên thế giới vì ở những nghiên cứu này, nhóm u bậc cao lại nhiều hơn nhóm u bậc thấp [6]. Tuy nhiên về kết quả điều trị của chúng tôi về phương pháp truyền hóa chất qua đường động mạch với tỷ lệ mắt cứu được - mắt phải cắt bỏ lại là 12-3 tương tự với những nghiên cứu này. Điều này cho thấy, tỷ lệ bảo tồn nhãn cầu bằng phương pháp này là khá cao, và hạn chế ở những khối u ở nhóm D. Về biến chứng : có 2/15 bệnh nhân gặp biến chứng của quá trình điều trị: bệnh nhân thứ nhất gặp ở bệnh nhân 26 tháng, có biến chứng nhẹ của đỏ da vùng trán và mi mắt (trong vùng cấp máu của động mạch mắt) được phát hiện sau đợt điều trị can thiệp lần thứ hai và đáp ứng hoàn toàn với Solumedrol, không mất thị lực. Theo Goblin và cộng sự, đỏ da thoáng qua của da vùng trán trước và mi mắt (trong vùng cấp máu của động mạch mắt) được thấy trong 19/96 trường hợp (14,5%) sau khi tiêm Melphalan [5]. Trường hợp thứ hai gặp ở bệnh nhân 11 tháng có biến chứng teo hắc - võng do tắc nghẽn mạch máu. Nhóm nghiên cứu ở Philadenphia chỉ ra rằng, bệnh tắc nghẽn động mạch mắt đã được quan sát thấy ở 3 trường hợp khi soi đáy mắt với tắc nghẽn nhánh động mạch trung tâm võng mạc ở 1 trường hợp và tắc nhiều nhánh nhỏ của động mạch võng mạc trong 2 trường hợp, biểu hiện teo hắc mạc gặp ở 2 trường hợp [7]. Tuy nhiên, các tác giả cũng chú ý rằng trong 1 trường hợp, sự tắc nghẽn động mạch mắt được giải quyết hoàn toàn ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 21 NGHIÊN CỨU KHOA HỌC sau 1 tháng. Nhóm nghiên cứu ở Thụy Sỹ , 15% (2/13 mắt) cho thấy teo hắc – võng mạc do tắc nghẽn động mạch võng mạc xẩy ra trong quá trình can thiệp kéo dài với sự tiếp cận khó khăn vào động mạch mắt [8]. Mặc dù điều này chưa được làm sáng tỏ nhưng những nghiên cứu tiếp theo là cần thiết để làm rõ nguyên nhân dẫn đến sự tắc mạch này bao gồm các thay đổi trong quá trình chụp mạch và các phương pháp điều trị khác trước khi điều trị bằng phương pháp truyền hóa chất qua đường động mạch. Hình 1. Bệnh nhân nữ 36 tháng tuổi, với UNBVM 2 bên, trong đó mắt phải nhóm E đã cắt bỏ nhãn cầu, mắt trái nhóm B, điều trị bảo tồn với tổng 12 đợt hóa chất toàn thân, tuy nhiên khối u vẫn tiếp tục phát triển nhanh chóng và có chỉ định điều trị bằng phương pháp truyền hóa chất qua đường động mạch. Hình ảnh CHT của bệnh nhân (a,b,c,d) cho thấy một khối u nhỏ nằm ở mắt trái, ngấm thuốc đối quang nhẹ sau tiêm (d). Chúng tôi đã điều trị với 3 lần can thiệp với hóa chất sử dụng là Melphalan 5mg/kg. Kết quả sau lần điều trị thứ nhất khối u giảm kích thước từ 11x7x5mm (e) đến 7x5x4mm (f), sau lần điều trị thứ hai kích thước khối u giảm xuống 4x3mm (g) và sau lần điều trị thứ 3 khối u giảm còn 1mm và được kiểm soát tốt. V. KẾT LUẬN Truyền hóa chất qua đường động mạch điều trị UNBVM là một kỹ thuật có hiệu quả, an toàn với tỷ lệ bảo tồn nhãn cầu cao và tỷ lệ nhỏ các biến chứng. Phương pháp này khá hiệu quả đối với bệnh nhân UNBVM nhóm B và C, và tỏ ra còn hạn chế đối với UNBVM nhóm D. Vì vậy việc lựa chọn bệnh nhân, phân loại giai đoạn và theo dõi điều trị là rất quan trọng. TÀI LIỆU THAM KHẢO 1. Kivelä T. (2009). The epidemiological challenge of the most frequent eye cancer: retinoblastoma, an issue of birth and death. Br J Ophthalmol, 93(9), 1129–1131. 2. Shields C.L., Mashayekhi A., Au A.K. và cộng sự. (2006). The International Classification of Retinoblastoma predicts chemoreduction success. Ophthalmology, 113(12), 2276–2280. ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202022 NGHIÊN CỨU KHOA HỌC 3. Klufas M.A., Gobin Y.P., Marr B. và cộng sự. (2012). Intra-arterial chemotherapy as a treatment for intraocular retinoblastoma: alternatives to direct ophthalmic artery catheterization. AJNR Am J Neuroradiol, 33(8), 1608–1614. 4. Shields C.L., Manjandavida F.P., Lally S.E. và cộng sự. (2014). Intra-arterial chemotherapy for retinoblastoma in 70 eyes: outcomes based on the international classification of retinoblastoma. Ophthalmology, 121(7), 1453–1460. 5. Gobin Y.P., Dunkel I.J., Marr B.P. và cộng sự. (2011). Intra-arterial chemotherapy for the management of retinoblastoma: four-year experience. Arch Ophthalmol Chic Ill 1960, 129(6), 732–737. 6. Wyse E., Handa J.T., Friedman A.D. và cộng sự. (2016). A review of the literature for intra-arterial chemotherapy used to treat retinoblastoma. Pediatr Radiol, 46(9), 1223–1233. 7. Shields C.L., Bianciotto C.G., Jabbour P. và cộng sự. (2011). Intra-arterial chemotherapy for retinoblastoma: report No. 2, treatment complications. Arch Ophthalmol Chic Ill 1960, 129(11), 1407–1415. 8. Munier F.L., Beck-Popovic M., Balmer A. và cộng sự. (2011). Occurrence of sectoral choroidal occlusive vasculopathy and retinal arteriolar embolization after superselective ophthalmic artery chemotherapy for advanced intraocular retinoblastoma. Retina Phila Pa, 31(3), 566–573. TÓM TẮT U nguyên bào võng mạc (UNBVM) là khối u ác tính nội nhãn hay gặp nhất ở trẻ em. Truyền hóa chất qua đường động mạch dưới hướng dẫn của chẩn đoán hình ảnh là một phương pháp mới trong điều trị những khối UNBVM thể nội nhãn nhằm mục tiêu bảo tồn nhãn cầu tối đa. Mục tiêu: đánh giá hiệu quả bước đầu và mức độ an toàn điều trị UNBVM bằng phương pháp truyền hóa chất qua đường động mạch. Đối tượng và phương pháp: 15 bệnh nhân được chẩn đoán xác định UNBVM với khối u còn ở trong nhãn cầu được thăm khám lâm sàng và cận lâm sàng, chẩn đoán hình ảnh (siêu âm và cộng hưởng từ), xác định giai đoạn UNBVM bằng phân loại quốc tế 2003, chưa hoặc đã qua điều trị bằng các phương pháp khác, sau đó được chỉ định trị bằng phương pháp truyền hóa chất qua đường động mạch, trong khoảng thời gian từ tháng 10 năm 2017 đến tháng 6 năm 2019. Mỗi đợt can thiệp cách nhau 3-4 tuần. Theo dõi lâm sàng ngay sau điều trị, kiểm tra lại khối u và đánh giá hiện quả điều trị sau 3-4 tuần can thiệp. Kết quả: 15 bệnh nhân (gồm 6 nam, 9 nữ ) tương ứng với 15 mắt nghiên cứu với độ tuổi trung bình là 35,5 ±20,8 tháng tuổi (từ 11 tháng đến 84 tháng). Theo phân loại Quốc tế có 3 bệnh nhân (20%) UNBVM nhóm B, 6 bệnh nhân (40%) UNBVM nhóm C, 6 bệnh nhân (40%) UNBVM mạc nhóm D, không có bệnh nhân nào thuộc nhóm A và nhóm E. Tổng số u trong 15 mắt là 27 u đã được điều trị bằng phương pháp bảo tồn là hóa chất toàn thân kết hợp với một hoặc hai phương pháp điều trị tại chỗ khác là laser và lạnh đông. Tổng số lần điều trị là 29 lần, mỗi bệnh nhân điều trị 1 đến 3 lần . Kết quả có 4 bệnh nhân (26,7%) có kết quả điều trị tốt , 8 bệnh nhân (53,3%) có kết quả trung bình, bệnh nhân (20%) có kết quả kém, sau đó phải cắt bỏ nhãn cầu, không có bệnh nhân nào có di căn xa hay tử vong trong quá trình theo dõi. Kết quả chung, chúng tôi cứu được 12/15 mắt trước nguy cơ cắt bỏ nhãn cầu. 2/15 bệnh nhân gặp biến chứng của quá trình điều trị, 1 bệnh nhân bị ban đỏ vùng da mi mắt và trán, 1 bệnh nhân bị biến chứng teo hắc - võng mạc. Kết luận: Phương pháp truyền hóa chất qua đường động mạch trong điều trị UNBVM với kết quả bước đầu đầy hứa hẹn, an toàn, và hiệu quả trong việc bảo tồn nhãn cầu tối đa. Từ khóa: U nguyên bào võng mạc, truyền hóa chất qua đường động mạch. Người liên hệ: Hoàng Thị Kim Khuyên, Email: [email protected] Ngày nhận bài: 04/06/2020. Ngày chấp nhận đăng: 12/6/2020
File đính kèm:
 danh_gia_hieu_qua_buoc_dau_dieu_tri_u_nguyen_bao_vong_mac_ba.pdf
danh_gia_hieu_qua_buoc_dau_dieu_tri_u_nguyen_bao_vong_mac_ba.pdf

