Các biến chứng nhiễm trùng trong giai đoạn hóa trị liệu tấn công ở bệnh nhi Lơxêmi cấp dòng lympho
Lơxêmi (LXM) cấp là bệnh máu ác tính thường gặp nhất ở trẻ em. Thời gian sống thêm không bệnh (EFS) và sống thêm toàn bộ (OS) của trẻ bị LXM cấp dòng lympho ở Bệnh viện Nhi Trung ương (BVNTƯ) cao hơn trước đây.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5

Trang 6
Trang 7

Trang 8

Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Các biến chứng nhiễm trùng trong giai đoạn hóa trị liệu tấn công ở bệnh nhi Lơxêmi cấp dòng lympho", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Các biến chứng nhiễm trùng trong giai đoạn hóa trị liệu tấn công ở bệnh nhi Lơxêmi cấp dòng lympho

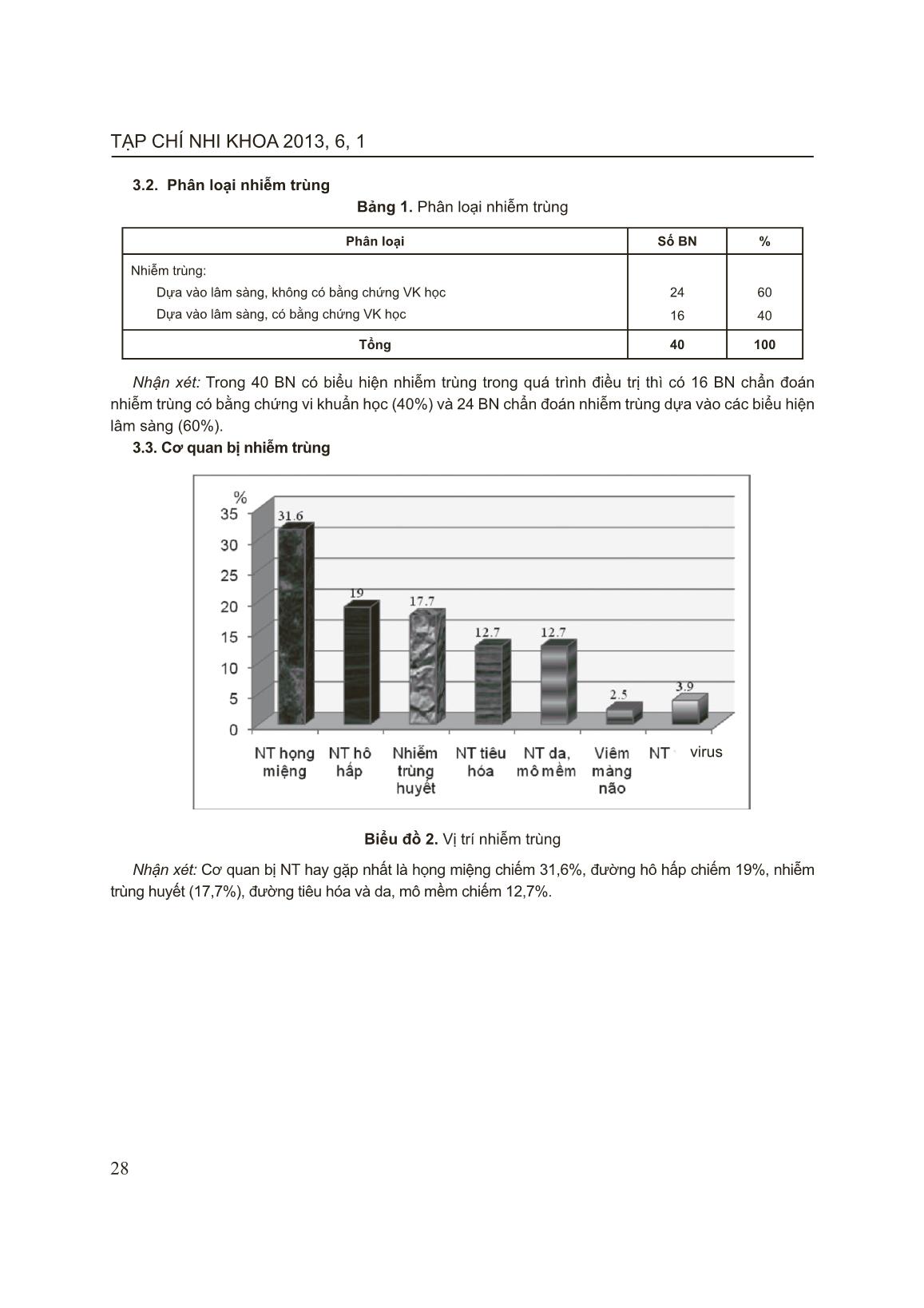
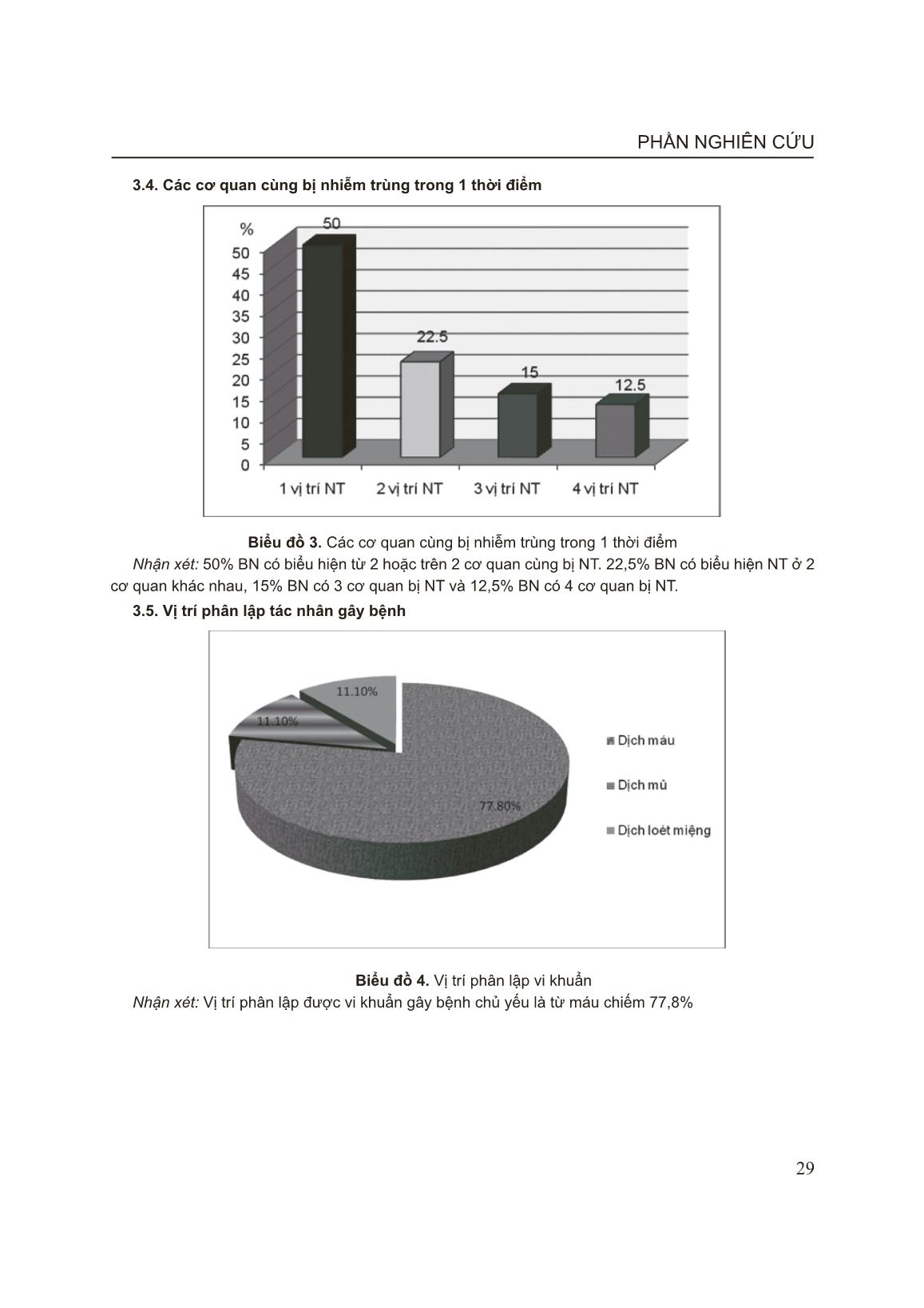
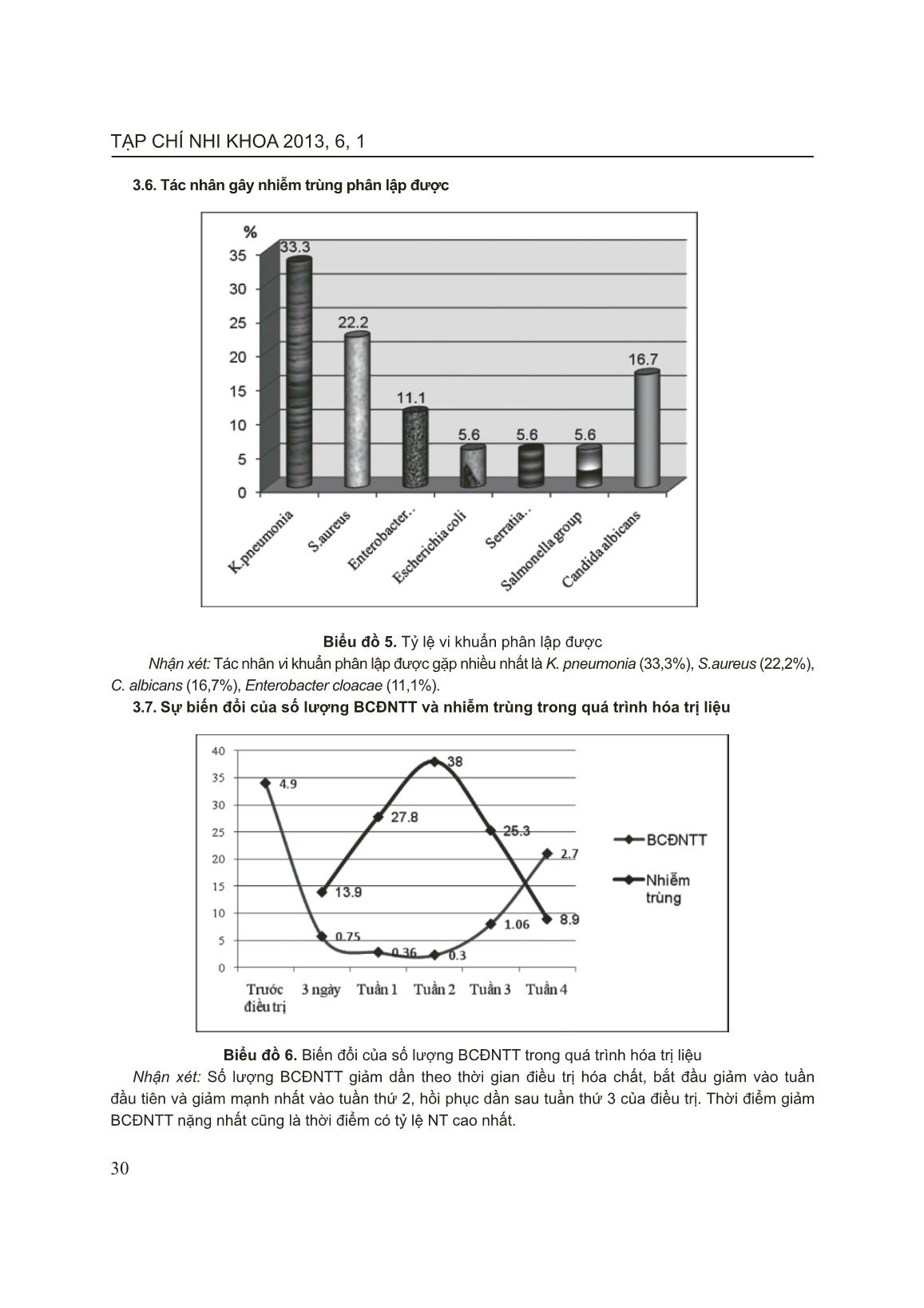
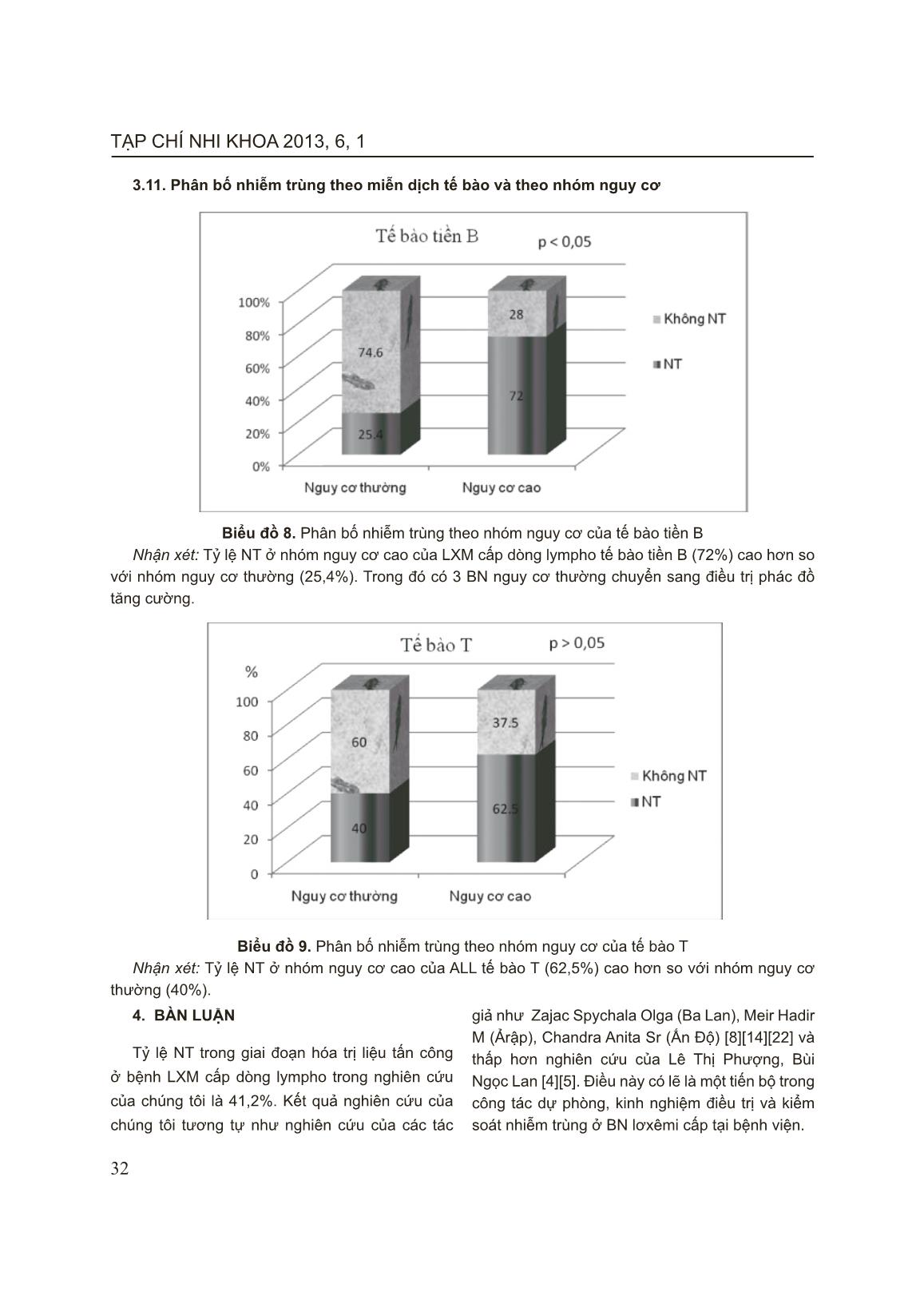
TẠP CHÍ NHI KHOA 2013, 6, 1 26 CÁC BIẾN CHỨNG NHIỄM TRÙNG TRONG GIAI ĐOẠN HÓA TRỊ LIỆU TẤN CÔNG Ở BỆNH NHI LƠXÊMI CẤP DÒNG LYMPHO Phạm Thị Hoài Thu*, Bùi Ngọc Lan** * Bệnh viện St Paul, ** Bệnh viện Nhi Trung ương Lơxêmi (LXM) cấp là bệnh máu ác tính thường gặp nhất ở trẻ em. Thời gian sống thêm không bệnh (EFS) và sống thêm toàn bộ (OS) của trẻ bị LXM cấp dòng lympho ở Bệnh viện Nhi Trung ương (BVNTƯ) cao hơn trước đây. Tuy nhiên, nhiễm trùng (NT) vẫn là một trong những biến chứng thường gặp nhất và cũng là nguyên nhân chính gây tử vong. Mục tiêu: Đánh giá tỷ lệ nhiễm trùng ở trẻ em bị LXM cấp dòng lympho trong giai đoạn hóa trị liệu tấn công và tìm hiểu một số yếu tố liên quan với nhiễm trùng trong giai đoạn này. Đối tượng và phương pháp nghiên cứu: 97 bệnh nhân (BN) bị LXM cấp dòng lympho chấp nhận điều trị hóa chất theo phác đồ CCG 1961 và CCG 1991 (dòng lympho tiền B) hoặc phác đồ ANZCCSG ALL Study VII (dòng lympho T) từ tháng 9/2010 đến tháng 8/2011. Nghiên cứu theo phương pháp mô tả, tiến cứu và hồi cứu. Tiêu chuẩn BN NT: sốt trên 38,30C trên 1 giờ, CRP > 6 mg/L, có biểu hiện NT trên lâm sàng ở bất kỳ cơ quan nào, có / hoặc không có bằng chứng vi khuẩn học. Kết quả: Tỷ lệ NT là 41,2%, sốt không rõ nguyên nhân là 29,9%. Kết quả cấy máu dương tính trong 40% BN. Cơ quan bị NT thường gặp là họng, miệng (31,6%). Tỉ lệ NT hô hấp là 19%, nhiễm trùng huyết là 17,7%, tiêu hóa là 12,7% và NT da và mô mềm là 12,7%. 50% BN có từ 2 cơ quan trở lên bị NT, trong đó 22,5% BN có 2 cơ quan bị NT, 15% BN có 3 cơ quan bị NT, và 12,5% BN có 4 cơ quan bị NT. Bệnh phẩm cấy tìm thấy vi khuẩn chủ yếu là máu (77,8%). Tác nhân gây bệnh chủ yếu là K. pneumonia chiếm 33,3%, S. aureus 22,2%, Candida alb 16,7%, Enterobacter cloa 11,1%. Tỉ lệ NT tăng trong 2 tuần đầu của quá trình điều trị hóa chất và giảm đi sau đó. Tuần thứ 2 của hóa trị liệu, BCĐNTT tuyệt đối là thấp nhất (0,3 G/L) và tỉ lệ NT là cao nhất (38%). BN có BCĐNTT tuyệt đối < 0,1 G/L có thời gian NT dài hơn (13,8 ± 13,9 ngày so với 9,0 ± 5 ngày), p = 0,004. Thời gian NT trung bình là 13,9 ± 11,5 ngày. Thời gian giảm BCĐNTT càng dài thì thời gian NT càng dài (p < 0,001), tương ứng với thời điểm BCĐNTT giảm nặng nhất. Nhóm BN > 10 tuổi có tỉ lệ NT cao nhất (72,7%), sau đó là nhóm trẻ < 5 tuổi (39,3%), p < 0,05. BN LXM cấp dòng lympho nhóm nguy cơ cao có tỷ lệ NT cao hơn nhóm nguy cơ thường (72% và 25,4%), p < 0,05. Kết luận: Tỉ lệ NT trong giai đoạn hóa trị liệu tấn công ở BN LXM cấp dòng lympho còn khá cao ở BVNTƯ. Các yếu tố liên quan với NT bao gồm thời điểm và thời gian giảm BCĐNTT nặng, tuổi của BN, và LXM cấp dòng lympho nhóm nguy cơ cao. Thời điểm giảm BCĐNTT nặng nhất (tuần thứ 2 của hóa trị liệu) là thời điểm có tỷ lệ NT cao nhất. Từ khóa: LXM cấp dòng lympho, nhiễm trùng, giảm BCĐNTT 1. ĐẶT VẤN ĐỀ Lơxêmi (LXM) cấp là một bệnh ác tính thường gặp nhất ở trẻ em. Phần lớn LXM cấp ở trẻ em là LXM cấp dòng lympho [3][13]. Hiện nay điều trị LXM cấp dòng lympho đã thu được kết quả đáng khích lệ, 95% đạt lui bệnh hoàn toàn sau giai đoạn tấn công [19][20]. Tuy nhiên, nhiễm trùng vẫn là nguyên nhân chính gây tử vong ở trẻ mắc bệnh LXM cấp. Từ năm 2001, khoa Ung bướu Bệnh viện Nhi Trung ương bắt đầu áp dụng phác đồ CCG để 27 PHẦN NGHIÊN CỨU điều trị LXM cấp dòng lympho nhưng việc đánh giá biến chứng nhiễm trùng trong gian đoạn điều trị hóa trị liệu còn ít trong khi đó theo các nghiên cứu của Tổ chức Nghiên cứu và điều trị ung thư châu Âu (EORTC) đã chứng minh rằng mô hình vi sinh vật phân lập được thay đổi gần như 2-3 năm/lần [12]. Do vậy, chúng tôi tiến hành nghiên cứu này nhằm các mục tiêu: 1. Nghiên cứu tỷ lệ nhiễm trùng ở trẻ em bị LXM cấp dòng lympho trong giai đoạn hóa trị liệu tấn công. 2. Tìm hiểu một số yếu tố liên quan với nhiễm trùng trong quá trình điều trị. 2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng Gồm 97 bệnh nhân được chẩn đoán và phân loại là LXM cấp dòng lympho chấp nhận điều trị theo phác đồ CCG và ANZCCSG Study VII từ tháng 9/2010 đến tháng 8/2011 tại khoa Ung bướu Bệnh viện Nhi Trung ương. 2.1.1. Tiêu chuẩn lựa chọn bệnh nhân Tiêu chuẩn chẩn đoán xác định bệnh LXM cấp dòng lympho - Lâm sàng: Có đủ hay có một số triệu chứng trong hai hội chứng thâm nhiễm tủy và thâm nhiễm tổ chức khác. - Tủy xương: ≥ 25% tế bào lymphoblast và có hiện tượng lấn át tủy, đây là tiêu chuẩn quyết định chẩn đoán. Tiêu chuẩn nhiễm trùng [7, 18,20, 21] : - Sốt khi nhiệt độ ở miệng ≥ 38,3oC hoặc >38oC kéo dài trên 1h - CRP > 6 mg/l. - Hoặc có triệu chứng nhiễm trùng chỉ điểm tại các cơ quan hoặc phân lập tác nhân gây bệnh dương tính. 2.1.2. Tiêu chuẩn loại trừ bệnh nhân - Lơxêmi cấp dòng lympho thể L3. - BN bị nhiễm khuẩn trước khi tiến hành điều trị theo phác đồ. 2.2. Phương pháp nghiên cứu Phương pháp nghiên cứu mô tả vừa hồi cứu vừa tiến cứu. Các xét nghiệm được tiến hành tại phòng các xét nghiệm huyết học, sinh hóa và vi trùng của Bệnh viện Nhi Trung ương. Kết quả thu được xử lý trên phần mềm SPSS 17.0. 3. KẾT QUẢ 3.1 Tỷ lệ nhiễm trùng Tỷ lệ nhiễm trùng trong giai đoạn hóa trị liệu tấn công là 41,2%, sốt chưa rõ nguyên nhân (CRNN) chiếm 29,9%. Biểu đồ 1. Tỷ lệ nhiễm trùng TẠP CHÍ NHI KHOA 2013, 6, 1 28 3.2. Phân loại nhiễm trùng Bảng 1. Phân loại nhiễm trùng Phân loại Số BN % Nhiễm trùng: Dựa vào lâm sàng, không có bằng chứng VK học Dựa vào lâm sàng, có bằng chứng VK học 24 16 60 40 Tổng 40 100 Nhận xét: Trong 40 BN có biểu hiện nhiễm trùng trong quá trình điều trị thì có 16 BN chẩn đoán nhiễm trùng có bằng chứng vi khuẩn học (40%) và 24 BN chẩn đoán nhiễm trùng dựa vào các biểu hiện lâm sàng (60%). 3.3. Cơ quan bị nhiễm trùng Biểu đồ 2. Vị trí nhiễm trùng Nhận xét: Cơ quan bị NT hay gặp nhất là họng miệng chiếm 31,6%, đường hô hấp chiếm 19%, nhiễm trùng huyết (17,7%), đường tiêu hóa và da, mô mềm chiếm 12,7%. v ... iễm trùng thì có 11 BN chẩn đoán nhiễm trùng phân lập được vi khuẩn gây bệnh chiếm 45,8% và 13 BN chẩn đoán nhiễm trùng dựa vào các dấu hiệu lâm sàng (54,2%) [22]. Trong kết quả nghiên cứu của chúng tôi, thì tỷ lệ chẩn đoán nhiễm trùng dựa vào phân lập vi khuẩn thấp hơn các tác giả trên, chẩn đoán nhiễm trùng chủ yếu dựa vào các biểu hiện lâm sàng. Điều này có lẽ là do kỹ thuật lấy bệnh phẩm hoặc nuôi cấy vi khuẩn của chúng tôi. Mặt khác, trong số BN nghiên cứu của chúng tôi có một phần lớn BN được dùng kháng sinh phổ rộng trước khi tiến hành lấy bệnh phẩm nên kết quả cấy dương tính của chúng tôi không cao. z Vị trí nhiễm trùng Nghiên cứu của chúng tôi tìm thấy 79 vị trí nhiễm trùng, trong đó vị trí hay gặp nhất là NT họng miệng chiếm tỷ lệ 31,6%, tiếp theo là NT hô hấp dưới (19%), nhiễm trùng huyết (17,7%), là NT tiêu hóa (12,7%), nhiễm trùng da, mô mềm (12,7%), viêm màng não chỉ chiếm 2,5%. So sánh kết quả nghiên cứu của một số tác giả trên, chúng tôi nhân thấy vị trí nhiễm trùng hay gặp thì tương tự nhau ( nhiễm trùng hô hấp dưới, nhiễm trùng huyết, nhiễm trùng họng miệng...). Bởi vì, hóa chất điều trị ung thư là một trong những nguyên nhân chính gây tổn thương niêm mạc. Các hóa chất điều trị ung thư nhằm vào tất cả những tế bào có khả năng sinh sản nhanh và thường xuyên được đổi mới như tế bào ung thư, tế bào niêm mạc đường tiêu hóa, tế bào chân tóc. Chính vì vậy biểu hiện lâm sàng thường gặp ở BN điều trị hóa chất là viêm miệng, viêm ruột. Và đây cũng là đường vào quan trọng của vi khuẩn. Nhưng tỷ lệ các vị trí nhiễm trùng hay gặp ở các nhóm nghiên cứu là khác nhau. Sự khác nhau này có thể là do khác nhau về phác đồ điều trị hóa chất, về môi trường nằm viện, điều kiện vệ sinh và điều kiện chăm sóc của các nhóm nghiên cứu. [2][5][22]. z Sự kết hợp các vị trí nhiễm trùng Kết quả nghiên cứu ở biểu đồ 3, cho thấy có tới 50% BN có từ 2 vị trí NT trở lên. 22,5% BN có 2 cơ quan bị NT, 15% BN có 3 cơ quan bị NT và 12,5% BN có tới 4 cơ quan bị NT. Theo Meir Hadir M (Ả rập) năm 2001, nghiên cứu trên 137 BN mắc NT trong quá trình điều trị tấn công thì có 39% BN có 2 cơ quan bị NT, 37% có từ 3 cơ quan NT trở lên và 24% BN có 1 cơ quan bị NT[14]. Theo Conter V và cs (2004), có 48% bệnh nhân có nhiều hơn một cơ quan bị NT [11]. Điều này có thể được giải thích: Ở BN ung thư do tình trạng suy giảm miễn dịch cùng với quá trình điều trị hóa chất nhất làm giảm BCĐNTT, do đó cơ thể không có khả năng khu trú ổ nhiễm trùng. z Vị trí phân lập được vi khuẩn gây bệnh Vị trí phân lập được vi khuẩn gây bệnh trong nghiên cứu của chúng tôi chỉ có ở bốn vị trí. Vị trí phân lập được vi khuẩn gặp nhiều nhất là từ máu chiếm 77,8% còn từ các cơ quan khác chiếm 22,2% như chất loét miệng chiếm 11,1%, từ dịch mủ ở da và ở họng chiếm 5.6%. Còn các vị trí khác như phân, dịch não tủy, dịch phế quản, nước tiểu đều không phân lập được vi khuẩn. Điều này có lẽ là do kỹ thuật lấy bệnh phẩm của chúng tôi không đảm bảo. Theo tác giả Mahmud S và cs (Pakistan), năm 2004, 55% vi khuẩn phân lập được từ máu và 45% vi khuẩn phân lập được từ các vị trí khác [12]. Theo Chua Ma Teresa Alcala (Phillipin) năm 1995, có 38 vi khuẩn được phân lập thì có đến 28 vi khuẩn được phân lập từ máu chiếm 73,7% và 10 vi khuẩn được phân lập từ các cơ quan khác (26,3%) như phân, nước tiểu, dịch hầu họng, dịch mủ viêm. Cũng theo tác giả này, nhiễm khuẩn hô hấp chiếm tỷ lệ cao nhất nhưng chẩn đoán chỉ dựa vào lâm sàng vì rất khó khăn trong việc lấy đờm và dịch phế quản ở trẻ em [10]. Từ kết quả này cho thấy, có lẽ bệnh phẩm máu là bệnh phẩm dễ thực hiện nhất nên chiếm tỷ lệ cao hơn các bệnh phẩm khác. z Tác nhân gây nhiễm trùng phân lập được Trong nghiên cứu của chúng tôi trực khuẩn Gr(-) là tác nhân gây NT hàng đầu chiếm 61,1%. Trong đó, vi khuẩn hay gặp theo thứ tự là Klebsiella pneumoniae (33,3%), Staphylococcus aureus (22,2%), Candida albicans (16,7%). Trong nghiên cứu của chúng tôi có 2 trường hợp có sự kết hợp vi khuẩn gây bệnh đó là Klesiella pneumonia + Enterobacter cloacae, Klesiella pneumonia + Escherichia coli. Theo nhiều nghiên cứu gần đây cho thấy đã có TẠP CHÍ NHI KHOA 2013, 6, 1 34 sự thay đổi lớn về mô hình vi sinh vật gây bệnh NT ở bệnh nhân ung thư có giảm BCĐNTT. Nhiễm trùng do trực khuẩn Gr (-) giảm dần theo thời gian và thay vào đó nhiễm trùng Gr (+) đang ngày càng tăng lên nhanh chóng. Theo các tác giả sự thay đổi này là do sử dụng catheter tĩnh mạch trung tâm trong sử dụng hóa chất, dùng kháng sinh dự phòng rộng rãi...[14], [16], [22]. z Biến đổi số lượng BCĐNTT và nhiễm trùng trong thời gian điều trị Kết quả ở biểu đồ 6 cho thấy số lượng BCĐNTT bắt đầu giảm sau 3 ngày điều trị hóa chất và giảm nặng nhất vào tuần thứ 2, tăng dần ở tuần thứ 3 và hồi phục dần vào tuần thứ 4 của quá trình điều trị. Kết quả nghiên cứu của chúng tôi phù hợp với nghiên cứu của các tác giả Đậu Thùy Dương, Trương Thị Như Ý, H Hunault-Berger, Pui CH [1][6][17][19]. Điều này cũng lý giải tại sao tỷ lệ nhiễm trùng gặp cao nhất vào tuần thứ 1 và 2, sau đó giảm dần vào tuần thứ 4 của điều trị hóa chất. z Liên quan giữa số lượng BCĐNTT với thời gian nhiễm trùng Thời gian NT khi số lượng BCĐNTT ≤ 0,1G/l dài hơn thời gian NT khi số lượng BCĐNTT > 0,1G/l. Sự khác biệt này có ý nghĩa thống kê với p <0,05. Kết quả nghiên cứu của chúng tôi cũng tương tự như kết quả nghiên cứu của Đậu Thùy Dương [1], Trần Việt Hà [2] và Nita L. Seibel [18] (Bảng 3.1) z Liên quan giữa thời gian giảm BCĐNTT với thời gian nhiễm trùng Mặt khác thời gian giảm BCĐNTT còn ảnh hưởng đến thời gian NT của bệnh nhân. Kết quả ở bảng 2 cho thấy thời gian giảm BCĐNTT càng dài thì thời gian NT càng dài, thời gian NT của BN có thời gian giảm BCĐNTT ≤ 7 ngày là 9,17 ± 5,29 ngày, trong khi đó thời gian NT của BN có thời gian giảm BCĐNTT > 21ngày là 20,71 ± 19,54 ngày. Sự khác biệt này có ý nghĩa thống kê với p < 0,001. Từ kết quả nghiên cứu trên cho thấy cần phải áp dụng các biện pháp hỗ trợ tích cực để nâng cao số lượng BCĐNTT càng sớm càng tốt, rút ngắn thời gian giảm BCĐNTT nhằm hạn chế tỷ lệ nhiễm trùng, hạn chế tỷ lệ tử vong. z Liên quan giữa nhiễm trùng theo tuổi và theo miễn dịch tế bào và nhóm nguy cơ Tuổi mắc bệnh nhiễm trùng cao nhất trong quá trình điều trị là nhóm tuổi > 10 tuổi chiếm 72,7% và nhóm bệnh nguy cơ cao thường có tỷ lệ nhiễm trùng cao hơn nhóm bệnh nguy cơ thường. 5. KẾT LUẬN Tỷ lệ nhiễm trùng trong giai đoạn hóa trị liệu tấn công ở bệnh nhi LXM cấp dòng lympho còn khá cao chiếm 41,2%. Thời điểm giảm BCĐNTT nặng nhất cũng là thời điểm có tỷ lệ nhiễm trùng cao nhất, đặc biệt trong 2 tuần đầu của quá trình điều trị hóa chất. TÀI LIỆU THAM KHẢO 1. Đậu Thùy Dương (2008), “ Nghiên cứu đặc điểm của biến chứng nhiễm trùng ở bệnh nhân lơxêmi cấp sau đa hóa trị liệu giai đoạn 2007-2008 tại Viện Huyết học - Truyền máu trung ương”, Luận văn bác sĩ, Trường Đại học Y Hà Nội. 2. Trần Việt Hà (2001), “Nghiên cứu tình trạng nhiễm trùng do vi khuẩn ở những bệnh nhân mắc bệnh về cơ quan tạo máu có giảm bạch cầu trung tính tại Viện huyết học- Truyền máu”, Luận văn bác sĩ nội trú, Trường Đại học Y Hà Nội. 3. Nguyễn Công Khanh, Bùi Ngọc Lan, Dương Bá Trực, Trần thị Hồng Hà, Tạ Thu Hoà, Bùi văn Viên, Nguyễn Hoàng Nam (2005), “Nghiên cứu ứng dụng tiến bộ kỹ thuật nâng cao chất lượng phân loại, điều trị Lơxêmi cấp ở trẻ em”. Nhi khoa, tập 13, số 1: 3 - 7. 4. Bùi Ngọc Lan (2008), “Nghiên cứu đặc điểm lâm sàng,cận lâm sàng và điều trị bệnh lơxêmi cấp dòng lympho nguy cơ không cao ở trẻ em”, Luận văn tiến sĩ y học, Trường Đại học Y Hà Nội 5. Lê Thị Phượng, (2005), “ Khảo sát một số tác dụng phụ và độc tính do hóa trị liệu giai đoạn tấn công trên bệnh nhân lơxêmi cấp dòng lympho tại Bệnh viện Nhi Trung ương’’, Luận văn bác sĩ nội trú, Trường Đại học Y Hà Nội 6. Trương Thị Như Ý (2004), “Khảo sát các biến chứng thường gặp do hóa trị liệu tấn công trên bệnh nhân lơxêmi cấp dòng tủy điều trị tại Viện huyết học truyền máu”, Luận văn tốt nghiệp bác sĩ nội trú bệnh viện, Trường Đại học Y Hà Nội. 7. Antonino Bonaventura, et al. (1995), “Complication of cytotoxic therapy part 1”, Aust Precr, 18: 65 - 67. 8. Chandra Anitan Sr, (2006), “Infection Complications during therapy of acute lymphoblastic leukaemia at the Cancer Institute, Chennai, India’’, Data from a Developing country 9. Chong CY, Tan AM, et al, (1998), “Infections in acute lymphoblastic leukaemia’’, Ann Acard Med Singapore, 27. 491-5. 35 PHẦN NGHIÊN CỨU 10. Chua MaTeresa Alcala, (1995), “Infections in Acute Leukemia”, Philippine Children’s Medical Center 11. Conter V et al, (2004), “Acute Lymphoblastic Leukemia”, Orphanet Encyclopedia 12. Mahmud S, Ghafoor T, Badsha S et al, (2004), “Bacterial Infections in Paediatric Patients with Chemotherapy Induced Neutropenia”, J Pak Med Assoc, Vol 54 No.5.237-243. 13. Martin Schrappe and Martin Stanulla (2003). “Treatment of Childhood Acute Lymphoblastic Leuke-mia. Chemotherapeutic trategies. Treatment of Acute Leukemias” - New Directions for clinical research. Edited by Ching Hon Pui: 87 - 104. 14. Meir Hadir M, Balawi IbrahimA, et al, (2001), “Fever and granulocytopenia in children with acute lymphoblastic leukaemia under induction therapy”, Saudi Med, Vol, 22 (5). 423-427. 15. Melisse Sloas, Marc Rubin, Thomas J.Walsh and Philip A.Pizzo, (1995), “Clinical approach to infections in the compromised host”, Hematology Basis Principles and Practice. 1414- 1463 16. Moriguchi Naohiko, Nakahata Tatsutoshi, et al, (2007) “Infectious complications in children with acute lymphoblastic leukaemia during chemotherapy”, Japanese Journal of Peadiatric Hematology, 2007. 19-24. 17. M Hunault-Berger et al, (2001), “ Daunorubicin continuous infusion induces more toxicity than bolus infusion in acute lymphoblastic leukemia induction regimen”, Leukemia, 15: 898- 902 18. Nita L. Seibel, Peter Steinherz, Harland Sather et al, (2002), “Treatment of patients with acute lymphoblastic leukemia with unfavorable features”, A Phase III Group-Wide Study,pp:119- 120 19. Pui C-H (2009). “Treatment of acute leukemias. New directions for clinical research”, Humana Press, USA. 20. Ritter J, Schrappe M, (1999), “Clinical feature and therapy of lymphoblastic leukemia”, Pediatric Hematology: 537-563 21. Yosif Matloub, Bruce C, et al. (2000), “Escalating dose intravenous ethotrexate without leucovorin rescue vs. oral methotrexate and single vs double delayed intensifi cation for chidren with standard risk acute lymphoblastic leukemia”, A phase III group - wide study, CCG 1991. 22. Zajac–Spychala Olga, Derwich Katarzyna et al, (2009), “ Early complications of induction therapy in children with acute lymphoblastic leukemia treated according to the ALL IC-BFM 2002 regimen”, NOWOTWORY Journal of Oncology,number 6:221-225 ABSTRACT INFECTIOUS COMPLICATIONS OF CHILDREN WITH ACUTE LYMPHOBLASTIC LEUKEMIA DURING INDUCTION CHEMOTHERAPY Background: Acute lymphoblastic leukemia (ALL) is the most common hematological malignancies in children. EFS and OS of children with ALL in NHP are higher before. However, infection is still one of the most common complications and also is a major cause of death. The aim is to evaluate the infection rate in children with ALL in NHP in the induction chemotherapy and fi nd out the factors related to infection in this phase. Methods: 97 patients with ALL at Oncology Departments of NHP were treated with chemotherapy by CCG 1961 or CCG 1991 protocol for ALL pre-B or ANZCCSG ALL Study VII protocol for ALL T cell from September 2010 to August 2011. This research included both prospective and retrospective study. Criteria of infected patient were: had fever over 38,3oC prolonged over 1 hour, CRP > 6 mg/L, clinical infected sign at any organ, and had/hadn’t documented organism. Results: Infection rate was 41.2%, unknown fever was 29.9%. Evidence of cultured samples was 40% of patients. Commonly infected organs were mouth and throat (31.6%). Rate of respiratory infection was 19%, septicemia was 17.7%, digestive infection was 12.7%, and infection at skin or soft tissue was 12.7%. 50% of patients with two or more organs were infected, including 22.5% of patients had two infected TẠP CHÍ NHI KHOA 2013, 6, 1 36 organs, 15% had three infected organs, and 12.5% had four infected organs. Samples which were found organism were mainly blood sample (77.8%). Result of cultured samples showed that K. Pneumonia hold 33.3%, S. Aureus was 22.2%, Candida Albicans 16.7%, Enterobacter cloacae was 11.1%. The rate of infection was increasing in the fi rst two weeks and reducing after that. At the second week of chemotherapy, ANC was the lowest (0.3 G/L) and the rate of infection was the highest (38%). Patients with ANC under 0.1 G/L spent longer infected time (13.8 ± 13.9 days to 9.0 ± 5 days), p = 0.004. Mean duration of infection were 13.9 ± 11.5 days. The longer of duration of neutropenia occurred, the longer of infected duration was, p < 0,001. High rate of infection had been founded at patients who were over 10 years old (72.7%), then patients under 5 years old (39.3%), p < 0.05. Patients with high risk of ALL had higher infection rate in comparison to standard risk (72% and 25.4%), p < 0.05. Conclusion: The rate of infection during induction chemotherapy in ALL is still high at NHP. Factors which related to infection included time and period of severe neutropenia, age of patient, high risk ALL. Duration of ANC nadir (the second week of chemotherapy) was the time that infection rate was the highest. Key words: Acute lymphoblastic leukemia (ALL), infection, neutropenia.
File đính kèm:
 cac_bien_chung_nhiem_trung_trong_giai_doan_hoa_tri_lieu_tan.pdf
cac_bien_chung_nhiem_trung_trong_giai_doan_hoa_tri_lieu_tan.pdf

