Vai trò của chụp cắt lớp vi tính mạch máu trong chẩn đoán hẹp tắc động mạch nội sọ ở bệnh nhân đột quỵ do thiếu máu não cấp
Theo đánh giá của Tổ chức Y tế Thế giới (WHO,
2015) đột quỵ là nguyên nhân gây tử vong hàng đầu
gây ở Việt Nam, trong đó đột quỵ nhồi máu chiếm
khoảng 80-85%. Bệnh lý hẹp do xơ vữa động mạch nội
sọ là nguyên nhân rất thường gặp ở những người châu
Á, gây ra khoảng 30-50% các trường hợp đột quỵ (1).
Nhóm bệnh nhân này có nguy cơ đột quỵ tái phát cao,
với tỉ lệ tái phát trong hai năm đầu lần lượt là 14%, 19%
(WASID, GESICA) khi có hẹp nặng động mạch nội sọ
70-99% (2). Ngoài ra các bệnh nhân tắc mạch do xơ vữa
động mạch nội sọ, thường có thời gian can thiệp kéo
dài và kết cục lâm sàng kém(3).
Chụp mạch máu não xóa nền (DSA) vẫn là tiêu
chuẩn vàng trong đánh giá hình ảnh lòng mạch. Chụp
cắt lớp vi tính mạch máu não (CTA) là một phương tiện
ít xâm lấn, nhanh và dễ tiếp cận với các bệnh nhân đột
quỵ cấp. Một vài nghiên cứu trên thế giới cho thấy CTA
có độ nhạy và độ đặc hiệu cao trong chẩn đoán tắc
động mạch nội sọ. Nhưng trong phân độ hẹp, giá trị của
CTA rất thay đổi (dao động từ 76-98%, 98-99% tùy theo
nghiên cứu) (4,5,6,7). Vài nghiên cứu cũng cho thấy tắc
động mạch kiểu thân trên CTA có tương quan với các
trường hợp đột quỵ không xác định được nguồn thuyên
tắc, cũng như tình trạng hẹp cố định động mạch nội
sọ được phát hiện trong quá trình thực hiện can thiệp
DSA, và có thể là một dấu hiệu chỉ điểm tắc do xơ vữa
động mạch nội sọ (XVDMNS)(8

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Vai trò của chụp cắt lớp vi tính mạch máu trong chẩn đoán hẹp tắc động mạch nội sọ ở bệnh nhân đột quỵ do thiếu máu não cấp

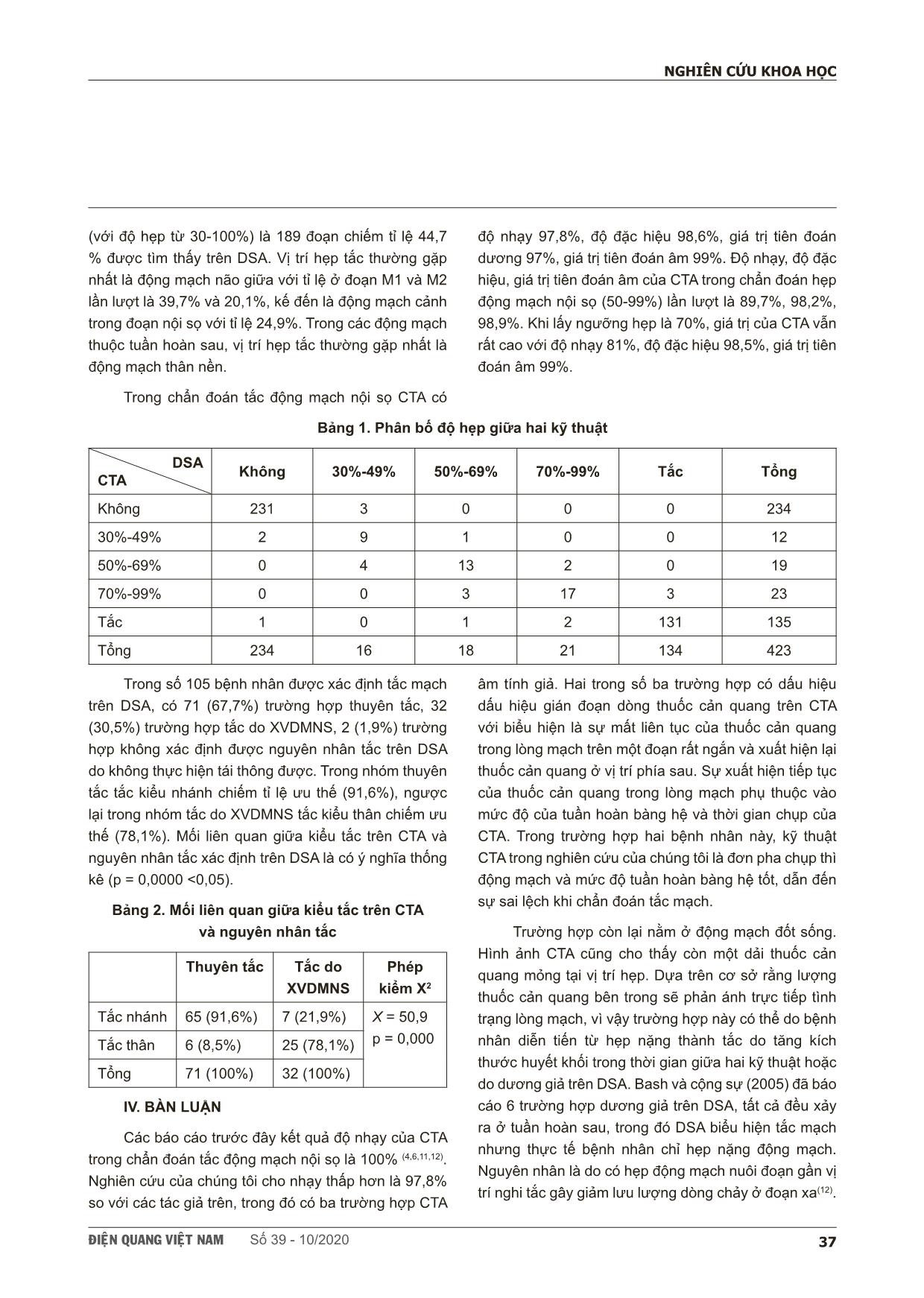
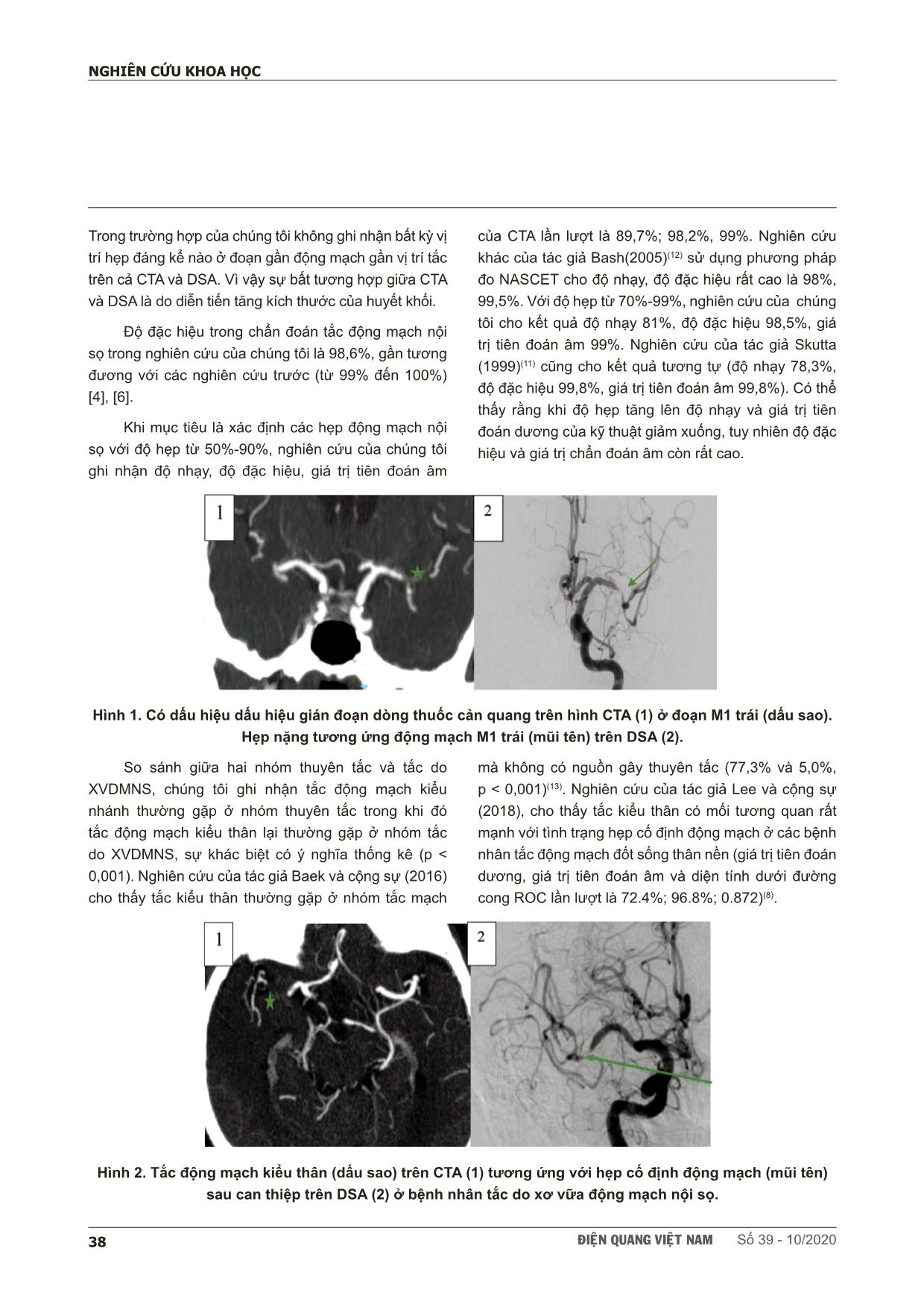
ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 35 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH SUMMARY VAI TRÒ CỦA CHỤP CẮT LỚP VI TÍNH MẠCH MÁU TRONG CHẨN ĐOÁN HẸP TẮC ĐỘNG MẠCH NỘI SỌ Ở BỆNH NHÂN ĐỘT QUỴ DO THIẾU MÁU NÃO CẤP The role of computed tomographic angiography in diagnosing intracranial arterial stenoocclusive disease in ischemic stroke patient Trương Thị Phương Thảo*, Lê Văn Phước**, Nguyễn Quang Thái Dương*, Lê Quang Khang, Huỳnh Phượng Hải, Võ Thị Thúy Hằng* Background: Diagnosis of intracranial arterial stenooclusive disease and identification of intracranial atherosclerosis related occlusions (ICAS-O) in ischemic stroke patients is extremely important in order to plan a correct therapeutical approach. Few studies to date have examined the role of computed tomographic angiography (CTA) in diagnosing intracranial stenosis and predicting ICAS-related occlusions. Objective: To determine whether there is any correlation between CTA-determined truncal-type occlusion (TTO) and ICAS-related occlusions. To compare CTA to digital subtraction angiography (DSA) for detecting and measuring intracranial arterial stenoocclusive disease. Methods: We reviewed 129 ischemic stroke patients who underwent CTA and DSA. The occlusion and degree of stenosis of each intracranial arteries were calculated by WASID method. Occlusion type was classified as TTO or branching-site occlusion (BTO) on CTA. ICAS-O was detected by evaluating of underlying fixed focal stenosis (FFS) on DSA. Results: A total of 423 intracranial arteries were analyzed. CTA detected intracranial artery occlusion with sensitivity and specificity, and NPV 97,8%, 98,6% và 98,9% respectively. For detection of 50%-99% stenosis, CTA had 89,7% sensitivity and 98,2% specificity. TTO was more frequent in ICAS-O group than in the embolic group (78,1% versus 8,5%, p < 0,001). Conclusions: Compared to DSA, CTA has high sensitivity and specificity for diagnosing intracranial arterial stenooclusive disease. Preprocedural TTO on CTA is related to postprocedural ICAS-O in ischemic stroke patients. * Đại học Y dược TPHCM ** Hội Chẩn đoán hình ảnh TPHCM ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/202036 NGHIÊN CỨU KHOA HỌC I. ĐẶT VẤN ĐỀ Theo đánh giá của Tổ chức Y tế Thế giới (WHO, 2015) đột quỵ là nguyên nhân gây tử vong hàng đầu gây ở Việt Nam, trong đó đột quỵ nhồi máu chiếm khoảng 80-85%. Bệnh lý hẹp do xơ vữa động mạch nội sọ là nguyên nhân rất thường gặp ở những người châu Á, gây ra khoảng 30-50% các trường hợp đột quỵ (1). Nhóm bệnh nhân này có nguy cơ đột quỵ tái phát cao, với tỉ lệ tái phát trong hai năm đầu lần lượt là 14%, 19% (WASID, GESICA) khi có hẹp nặng động mạch nội sọ 70-99% (2). Ngoài ra các bệnh nhân tắc mạch do xơ vữa động mạch nội sọ, thường có thời gian can thiệp kéo dài và kết cục lâm sàng kém(3). Chụp mạch máu não xóa nền (DSA) vẫn là tiêu chuẩn vàng trong đánh giá hình ảnh lòng mạch. Chụp cắt lớp vi tính mạch máu não (CTA) là một phương tiện ít xâm lấn, nhanh và dễ tiếp cận với các bệnh nhân đột quỵ cấp. Một vài nghiên cứu trên thế giới cho thấy CTA có độ nhạy và độ đặc hiệu cao trong chẩn đoán tắc động mạch nội sọ. Nhưng trong phân độ hẹp, giá trị của CTA rất thay đổi (dao động từ 76-98%, 98-99% tùy theo nghiên cứu) (4,5,6,7). Vài nghiên cứu cũng cho thấy tắc động mạch kiểu thân trên CTA có tương quan với các trường hợp đột quỵ không xác định được nguồn thuyên tắc, cũng như tình trạng hẹp cố định động mạch nội sọ được phát hiện trong quá trình thực hiện can thiệp DSA, và có thể là một dấu hiệu chỉ điểm tắc do xơ vữa động mạch nội sọ (XVDMNS)(8). Vì vậy chúng tôi thiết kế nghiên cứu này với hai mục tiêu, đó là 1) Đánh giá mối liên quan giữa tắc động mạch kiểu thân trên CTA và tắc do xơ vữa động mạch nội sọ 2) Xác định giá trị của CTA trong chẩn đoán hẹp tắc động mạch nội ở bệnh nhân đột quỵ thiếu máu não cấp so với tiêu chuẩn vàng DSA. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP 1. Đối tượng nghiên cứu: Các bệnh nhân được chẩn đoán nhồi máu não cấp nhập bệnh viện Chợ Rẫy và bệnh viện Nhân Dân 115 từ 01/08/2019 đến 31/04/2020 được chụp CTA để chẩn đoán và thực hiện DSA để điều trị. Chúng tôi thu thập được 129 đối tượng. 2. Thiết kế nghiên cứu Mô tả cắt ngang có phân tích. 3. Phân tích tổn thương trên hình ảnh Các đoạn động mạch lớn nội sọ được đánh giá bao gồm: động mạch cảnh trong đoạn nội sọ (siphon ICA), động mạch não giữa đoạn M1, M2, động mạch não trước (ACA), động mạch não sau (PCA), động mạch thân nền (BA), động mạch đốt sống đoạn nội sọ (VA). Đo độ hẹp trên CTA và DSA theo công thức: Độ hẹp = [(1- (Đường kính hẹp/Đường kính bình thường))]/100. Cách chọn đoạn hẹp và đoạn bình thường được thực hiện theo phương pháp WASID(9). Khi có dấu hiệu gián đoạn dòng thuốc cản quang, độ hẹp động mạch được tính là 99%(5). Phân độ hẹp tắc thành 5 nhóm: không hẹp (<30%), hẹp nhẹ (30%-49%), hẹp trung bình (50-69%), hẹp nặng (70-99%) và tắc. Kiểu tắc động mạch trên CTA thành hai nhóm tắc kiểu thân và kiểu nhánh(8). Tắc động mạch kiểu thân khi còn thấy rõ vị trí chia đôi và các nhánh tận của động mạch. Tắc động mạch kiểu nhánh khi không xác định rõ vị trí chia đôi và/hoặc một hoặc một vài nhánh tận của động mạch. Nguyên nhân tắc trên DSA được xác định theo các bước sau(10): 1) Nếu vị trí tắc tự tái thông hoàn toàn sau dùng thuốc tiêu sợi huyết/ can thiệp nội mạch, nguyên nhân là do thuyên tắc 2) Tắc do XVDMNS được định nghĩa khi có hẹp cố định động mạch (HCDDM) trong và sau can thiệp, cụ thể: độ hẹp ≥ 70%; hoặc hẹp trung bình nhưng có suy giảm dòng chảy và giảm tưới máu ở phía xa; hoặc có bằng chứng tái tắc nhanh ngay trong thời điểm thực hiện can thiệp mặc dù các phương tiện tái thông ban đầu đã được thực hiện đầy đủ. III. KẾT QUẢ Tổng cộng có 129 bệnh nhân (78 nam và 51 nữ), tuổi trung bình là 63,9 ± 11,8, dao động từ 33 đến 90 tuổi. Trong đó nhóm tuổi chiếm tỉ lệ nhiều nhất là 60-70 tuổi. Số đoạn hẹp tắc trên một bệnh nhân dao động từ 0 đến 4 đoạn. Bệnh nhân có 1 đoạn mạch bệnh lý chiếm tỉ lệ cao nhất 63,57%. Tổng cộng có 423 đoạn mạch nội sọ được đánh giá, trong đó có 374 đoạn thuộc tuần hoàn trước và 49 đoạn thuộc tuần hoàn sau. Số đoạn mạch bệnh lý ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 37 NGHIÊN CỨU KHOA HỌC (với độ hẹp từ 30-100%) là 189 đoạn chiếm tỉ lệ 44,7 % được tìm thấy trên DSA. Vị trí hẹp tắc thường gặp nhất là động mạch não giữa với tỉ lệ ở đoạn M1 và M2 lần lượt là 39,7% và 20,1%, kế đến là động mạch cảnh trong đoạn nội sọ với tỉ lệ 24,9%. Trong các động mạch thuộc tuần hoàn sau, vị trí hẹp tắc thường gặp nhất là động mạch thân nền. Trong chẩn đoán tắc động mạch nội sọ CTA có độ nhạy 97,8%, độ đặc hiệu 98,6%, giá trị tiên đoán dương 97%, giá trị tiên đoán âm 99%. Độ nhạy, độ đặc hiệu, giá trị tiên đoán âm của CTA trong chẩn đoán hẹp động mạch nội sọ (50-99%) lần lượt là 89,7%, 98,2%, 98,9%. Khi lấy ngưỡng hẹp là 70%, giá trị của CTA vẫn rất cao với độ nhạy 81%, độ đặc hiệu 98,5%, giá trị tiên đoán âm 99%. Bảng 1. Phân bố độ hẹp giữa hai kỹ thuật DSA CTA Không 30%-49% 50%-69% 70%-99% Tắc Tổng Không 231 3 0 0 0 234 30%-49% 2 9 1 0 0 12 50%-69% 0 4 13 2 0 19 70%-99% 0 0 3 17 3 23 Tắc 1 0 1 2 131 135 Tổng 234 16 18 21 134 423 Trong số 105 bệnh nhân được xác định tắc mạch trên DSA, có 71 (67,7%) trường hợp thuyên tắc, 32 (30,5%) trường hợp tắc do XVDMNS, 2 (1,9%) trường hợp không xác định được nguyên nhân tắc trên DSA do không thực hiện tái thông được. Trong nhóm thuyên tắc tắc kiểu nhánh chiếm tỉ lệ ưu thế (91,6%), ngược lại trong nhóm tắc do XVDMNS tắc kiểu thân chiếm ưu thế (78,1%). Mối liên quan giữa kiểu tắc trên CTA và nguyên nhân tắc xác định trên DSA là có ý nghĩa thống kê (p = 0,0000 <0,05). Bảng 2. Mối liên quan giữa kiểu tắc trên CTA và nguyên nhân tắc Thuyên tắc Tắc do XVDMNS Phép kiểm X2 Tắc nhánh 65 (91,6%) 7 (21,9%) X = 50,9 p = 0,000Tắc thân 6 (8,5%) 25 (78,1%) Tổng 71 (100%) 32 (100%) IV. BÀN LUẬN Các báo cáo trước đây kết quả độ nhạy của CTA trong chẩn đoán tắc động mạch nội sọ là 100% (4,6,11,12). Nghiên cứu của chúng tôi cho nhạy thấp hơn là 97,8% so với các tác giả trên, trong đó có ba trường hợp CTA âm tính giả. Hai trong số ba trường hợp có dấu hiệu dấu hiệu gián đoạn dòng thuốc cản quang trên CTA với biểu hiện là sự mất liên tục của thuốc cản quang trong lòng mạch trên một đoạn rất ngắn và xuất hiện lại thuốc cản quang ở vị trí phía sau. Sự xuất hiện tiếp tục của thuốc cản quang trong lòng mạch phụ thuộc vào mức độ của tuần hoàn bàng hệ và thời gian chụp của CTA. Trong trường hợp hai bệnh nhân này, kỹ thuật CTA trong nghiên cứu của chúng tôi là đơn pha chụp thì động mạch và mức độ tuần hoàn bàng hệ tốt, dẫn đến sự sai lệch khi chẩn đoán tắc mạch. Trường hợp còn lại nằm ở động mạch đốt sống. Hình ảnh CTA cũng cho thấy còn một dải thuốc cản quang mỏng tại vị trí hẹp. Dựa trên cơ sở rằng lượng thuốc cản quang bên trong sẽ phản ánh trực tiếp tình trạng lòng mạch, vì vậy trường hợp này có thể do bệnh nhân diễn tiến từ hẹp nặng thành tắc do tăng kích thước huyết khối trong thời gian giữa hai kỹ thuật hoặc do dương giả trên DSA. Bash và cộng sự (2005) đã báo cáo 6 trường hợp dương giả trên DSA, tất cả đều xảy ra ở tuần hoàn sau, trong đó DSA biểu hiện tắc mạch nhưng thực tế bệnh nhân chỉ hẹp nặng động mạch. Nguyên nhân là do có hẹp động mạch nuôi đoạn gần vị trí nghi tắc gây giảm lưu lượng dòng chảy ở đoạn xa(12). ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/202038 NGHIÊN CỨU KHOA HỌC Trong trường hợp của chúng tôi không ghi nhận bất kỳ vị trí hẹp đáng kể nào ở đoạn gần động mạch gần vị trí tắc trên cả CTA và DSA. Vì vậy sự bất tương hợp giữa CTA và DSA là do diễn tiến tăng kích thước của huyết khối. Độ đặc hiệu trong chẩn đoán tắc động mạch nội sọ trong nghiên cứu của chúng tôi là 98,6%, gần tương đương với các nghiên cứu trước (từ 99% đến 100%) [4], [6]. Khi mục tiêu là xác định các hẹp động mạch nội sọ với độ hẹp từ 50%-90%, nghiên cứu của chúng tôi ghi nhận độ nhạy, độ đặc hiệu, giá trị tiên đoán âm của CTA lần lượt là 89,7%; 98,2%, 99%. Nghiên cứu khác của tác giả Bash(2005)(12) sử dụng phương pháp đo NASCET cho độ nhạy, độ đặc hiệu rất cao là 98%, 99,5%. Với độ hẹp từ 70%-99%, nghiên cứu của chúng tôi cho kết quả độ nhạy 81%, độ đặc hiệu 98,5%, giá trị tiên đoán âm 99%. Nghiên cứu của tác giả Skutta (1999)(11) cũng cho kết quả tương tự (độ nhạy 78,3%, độ đặc hiệu 99,8%, giá trị tiên đoán âm 99,8%). Có thể thấy rằng khi độ hẹp tăng lên độ nhạy và giá trị tiên đoán dương của kỹ thuật giảm xuống, tuy nhiên độ đặc hiệu và giá trị chẩn đoán âm còn rất cao. Hình 1. Có dấu hiệu dấu hiệu gián đoạn dòng thuốc cản quang trên hình CTA (1) ở đoạn M1 trái (dấu sao). Hẹp nặng tương ứng động mạch M1 trái (mũi tên) trên DSA (2). So sánh giữa hai nhóm thuyên tắc và tắc do XVDMNS, chúng tôi ghi nhận tắc động mạch kiểu nhánh thường gặp ở nhóm thuyên tắc trong khi đó tắc động mạch kiểu thân lại thường gặp ở nhóm tắc do XVDMNS, sự khác biệt có ý nghĩa thống kê (p < 0,001). Nghiên cứu của tác giả Baek và cộng sự (2016) cho thấy tắc kiểu thân thường gặp ở nhóm tắc mạch mà không có nguồn gây thuyên tắc (77,3% và 5,0%, p < 0,001)(13). Nghiên cứu của tác giả Lee và cộng sự (2018), cho thấy tắc kiểu thân có mối tương quan rất mạnh với tình trạng hẹp cố định động mạch ở các bệnh nhân tắc động mạch đốt sống thân nền (giá trị tiên đoán dương, giá trị tiên đoán âm và diện tính dưới đường cong ROC lần lượt là 72.4%; 96.8%; 0.872)(8). Hình 2. Tắc động mạch kiểu thân (dấu sao) trên CTA (1) tương ứng với hẹp cố định động mạch (mũi tên) sau can thiệp trên DSA (2) ở bệnh nhân tắc do xơ vữa động mạch nội sọ. ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/2020 39 NGHIÊN CỨU KHOA HỌC Kỹ thuật chụp CTA ở cả hai trung tâm đều là đơn pha thì động mạch nên không đánh giá chính xác được tuần hoàn bàng hệ. Nhiều mạch máu bàng hệ xung quanh vị trí tắc có dẫn đến chẩn đoán nhầm giữa hẹp nặng và tắc động mạch nội sọ. Ngoài ra số bệnh nhân nhồi máu tuần hoàn sau khá ít dẫn đến sự phân tích về giá trị của CTA trong chẩn đoán hẹp tắc ở các đoạn mạch này còn nhiều hạn chế. V. KẾT LUẬN Tóm lại CTA là một phương tiện không xâm lấn lý tưởng giúp phân biệt được các trường hợp hẹp nặng gần tắc và tắc động mạch nội sọ với độ chính xác và giá trị chẩn đoán cao. Với giá trị chẩn đoán âm cao dù lấy ngưỡng chẩn đoán là 50% hay 70% cho thấy rằng CTA vẫn là một phương tiện tầm soát lý tưởng để chẩn đoán hẹp động mạch nội sọ. Ngoài ra tắc kiểu thân trên CTA cũng cho thấy có liên quan với tắc do xơ vữa động mạch nội sọ ở các bệnh nhân đột quỵ cấp. Từ đó giúp các bác sĩ phân loại và lựa chọn phương pháp điều trị thích hợp cho từng bệnh nhân. TÀI LIỆU THAM KHẢO 1. Holmstedt C. A, Turan T. N, Chimowitz M. I (2013), “Atherosclerotic intracranial arterial stenosis: risk factors, diagnosis, and treatment”, Lancet Neurol, 12 (11), pp. 1106-14. 2. Vellimana A. K, Ford A. L, Lee J. M, et al. (2011), “Symptomatic intracranial arterial disease: incidence, natural history, diagnosis, and management”, Neurosurg Focus, 30 (6), E14 3. Kim Y W, Hong J M, Park D G, et al. (2016), “Effect of Intracranial Atherosclerotic Disease on Endovascular Treatment for Patients with Acute Vertebrobasilar Occlusion”, AJNR Am J Neuroradiol, 37 (11), pp. 2072-2078 4. Duffis E. J, Jethwa P, Gupta G, et al. (2013), “Accuracy of computed tomographic angiography compared to digital subtraction angiography in the diagnosis of intracranial stenosis and its impact on clinical decision- making”, J Stroke Cerebrovasc Dis, 22 (7), pp. 1013-7. 5. Liebeskind DS, Kosinski AS, Saver JL, et al. (2014), “Computed Tomography Angiography in the Stroke Outcomes and Neuroimaging of Intracranial Atherosclerosis (SONIA) Study”, Interv Neurol, 2 (4), pp. 153-9. 6. Nguyen-Huynh MN, Wintermark M, English J, et al. (2008), “How accurate is CT angiography in evaluating intracranial atherosclerotic disease?”, Stroke, 39 (4), pp. 1184-8. 7. Wijngaard I. R, Holswilder G, Walderveen M. A, et al. (2016), “Treatment and imaging of intracranial atherosclerotic stenosis: current perspectives and future directions”, Brain Behav, 6 (11), pp. e00536. 8. Lee S J, Hong J M, Choi J W, et al. (2018), “CTA-Based Truncal-Type Occlusion Is Best Matched With Postprocedural Fixed Focal Stenosis in Vertebrobasilar Occlusions”, Front Neurol, 9, pp. 1195 9. Samuels OB, Joseph GJ, Lynn MJ, et al. (2000), “A standardized method for measuring intracranial arterial stenosis”, AJNR Am J Neuroradiol, 21 (4), pp. 643-6. 10. Kim YW, Hong JM, Park DG, et al. (2016), “Effect of Intracranial Atherosclerotic Disease on Endovascular Treatment for Patients with Acute Vertebrobasilar Occlusion”, AJNR Am J Neuroradiol, 37 (11), pp. 2072-2078. 11. Skutta B, Fürst G, Eilers J, et al. (1999), “Intracranial stenoocclusive disease: double-detector helical CT angiography versus digital subtraction angiography”, AJNR Am J Neuroradiol, 20 (5), pp. 791-9. 12. Bash S, Villablanca JP, Jahan R, et al. (2005), “Intracranial vascular stenosis and occlusive disease: evaluation with CT angiography, MR angiography, and digital subtraction angiography”, AJNR Am J Neuroradiol, 26 (5), pp. 1012-21. 13. Baek JH, Kim BM, Kim DJ, et al. (2016), “Importance of truncal-type occlusion in stentriever-based thrombectomy for acute stroke”, Neurology, 87 (15), pp. 1542-1550. ÑIEÄN QUANG VIEÄT NAM Số 39 - 10/202040 NGHIÊN CỨU KHOA HỌC TÓM TẮT Đặt vấn đề: Chẩn đoán hẹp tắc động mạch nội sọ (HTDMNS) cũng như nhận diện tắc do xơ vữa động mạch nội sọ trước can thiệp rất quan trọng trong lập kế hoạch điều trị ở bệnh nhân đột quỵ cấp. Hiện nay, có rất ít nghiên cứu về đánh giá vai trò của chụp cắt lớp vi tính mạch máu (CTA) trong chẩn đoán HTDMNS và dự đoán tắc do xơ vữa động mạch nội sọ. Mục tiêu: Đánh giá mối liên quan giữa tắc kiểu thân trên CTA và tắc do xơ vữa động mạch nội sọ. Xác định giá trị của CTA trong chẩn đoán HTDMNS so với tiêu chuẩn vàng là chụp mạch máu não xóa nền (DSA). Đối tượng và phương pháp: Chúng tôi hồi cứu 129 bệnh nhân đột quỵ thiếu máu não cấp được thực hiện CTA và DSA. Độ hẹp của từng động mạch nội sọ được đo theo phương pháp WASID. Tắc động mạch nội sọ được chia thành hai nhóm kiểu thân và kiểu nhánh trên CTA. Tắc động mạch nội sọ do xơ vữa được xác định dựa trên định nghĩa hẹp cố định trên DSA. Kết quả: 423 đoạn động mạch nội sọ được đánh giá. CTA chẩn đoán tắc mạch với độ nhạy, độ đặc hiệu, giá trị tiên đoán âm lần lượt là 97,8%; 98,6%; 98,9%. Với độ hẹp 50-99% CTA có độ nhạy và độ đặc hiệu là 89,7%; 98,2%. Tắc kiểu thân thường gặp ở các trường hợp tắc do xơ vữa động mạch nội sọ hơn ở trường hợp thuyên tắc (78,1% so với 8,5%, p < 0,001). Kết luận: Khi so sánh với DSA, CTA có độ nhạy và độ đặc hiệu cao trong chẩn đoán HTDMNS. Tắc kiểu thân trên CTA cũng cho thấy có liên quan với tắc do xơ vữa động mạch nội sọ ở các bệnh nhân đột quỵ thiếu máu não cấp Từ khóa: Đột quỵ nhồi máu não cấp, hẹp tắc động mạch nội sọ (HTDMNS), tắc động mạch kiểu thân, tắc do xơ vữa động mạch nội sọ, chụp cắt lớp vi tính mạch máu (CTA), chụp mạch máu não xóa nền (DSA). Người liên hệ: Trương Thị Phương Thảo, Email: truongthiphuongthao1142@gmail.com Ngày nhận bài: 16/82020. Ngày chấp nhận đăng: 12/9/2020
File đính kèm:
 vai_tro_cua_chup_cat_lop_vi_tinh_mach_mau_trong_chan_doan_he.pdf
vai_tro_cua_chup_cat_lop_vi_tinh_mach_mau_trong_chan_doan_he.pdf

