Tiếp cận điều trị những nguy cơ còn tồn tại với bệnh lý mạch máu
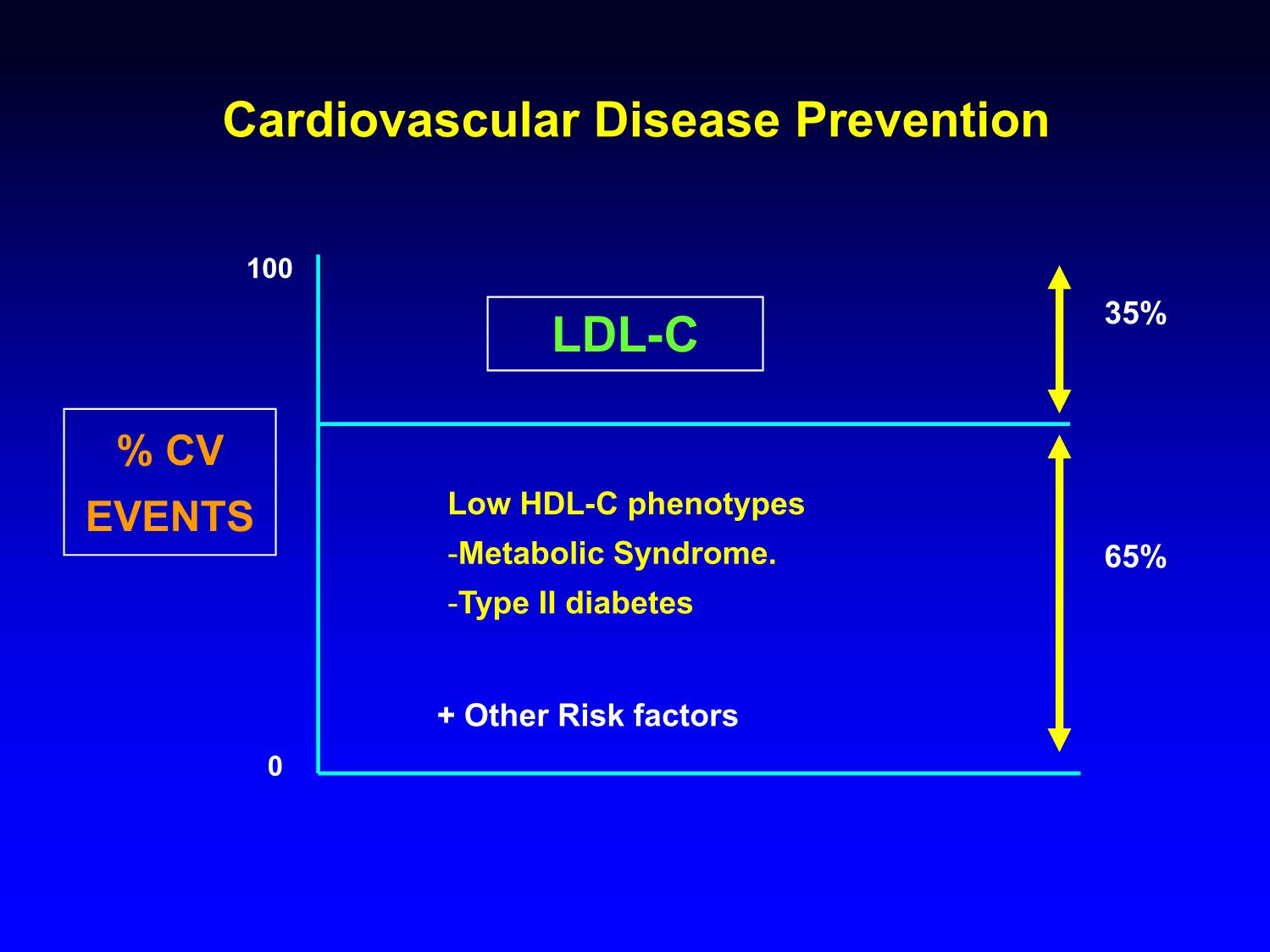
Bất chấp hiệu quả của chiến lƣợc điều trị chuẩn hiện tại, bao
gồm đạt đƣợc mục tiêu lipoprotein tỷ trọng thấp (LDL-C), bệnh
nhân vẫn chịu nguy cơ còn tồn tại cao bị:
Biến cố bệnh mạch máu lớn:
Nhồi máu cơ tim.
Đột quỵ.
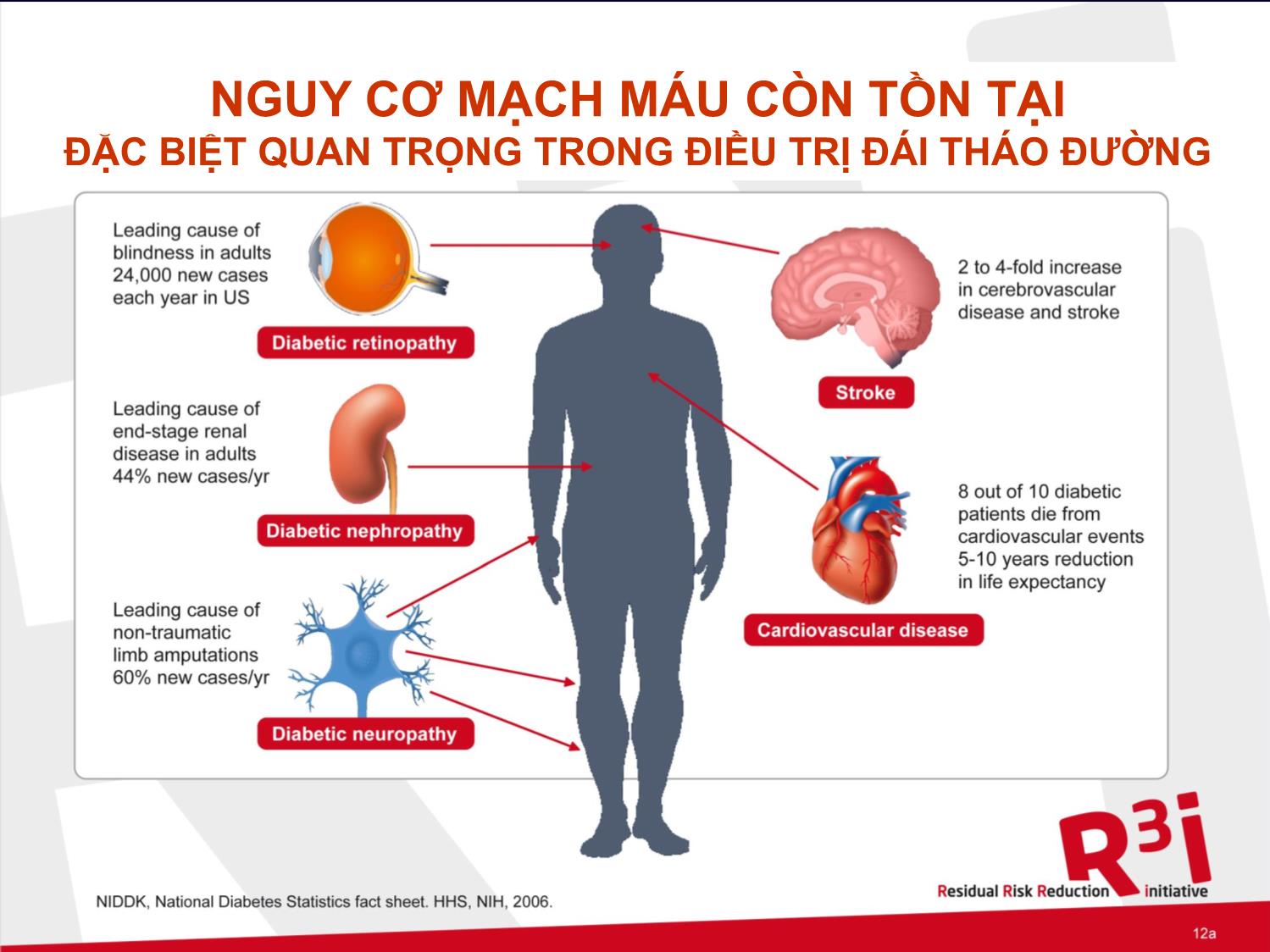
Biến chứng mạch máu nhỏ:
Bệnh võng mạc .
Bệnh thận .
Bệnh thần kinh ngoại biên

Trang 1
Trang 2

Trang 3

Trang 4
Trang 5

Trang 6

Trang 7

Trang 8

Trang 9
Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Tiếp cận điều trị những nguy cơ còn tồn tại với bệnh lý mạch máu", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Tiếp cận điều trị những nguy cơ còn tồn tại với bệnh lý mạch máu

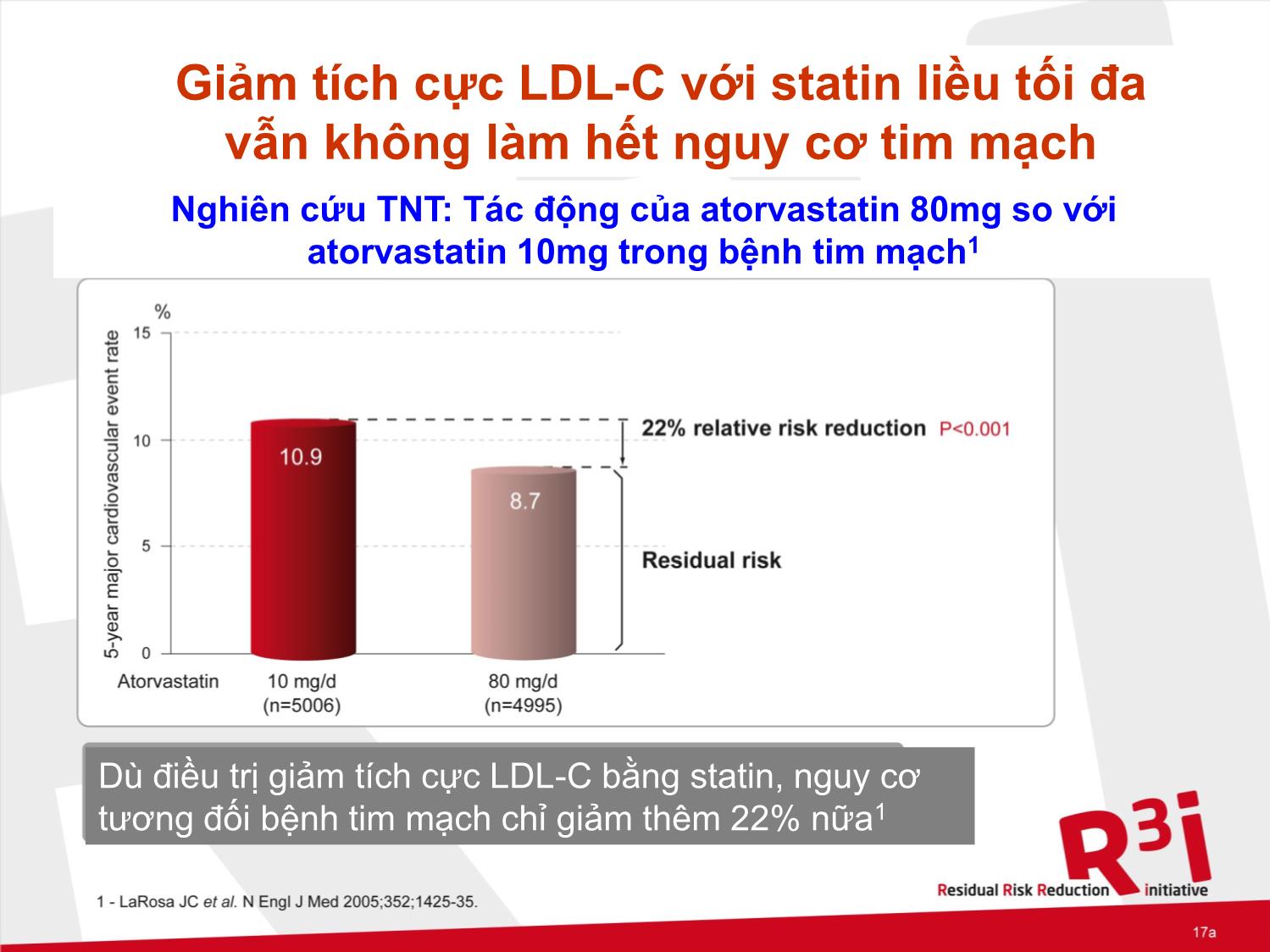
TIẾP CẬN ĐIỀU TRỊ NHỮNG NGUY CƠ CÒN TỒN TẠI VỚI BỆNH LÝ MẠCH MÁU GS.TS. NGUYỄN LÂN VIỆT (Viện Tim mạch Việt Nam) Cardiovascular Disease Prevention % CV EVENTS 100 0 LDL-C Low HDL-C phenotypes -Metabolic Syndrome. -Type II diabetes + Other Risk factors 35% 65% NGUY CƠ CÒN TỒN TẠI VỚI BỆNH LÝ MẠCH MÁU Bất chấp hiệu quả của chiến lƣợc điều trị chuẩn hiện tại, bao gồm đạt đƣợc mục tiêu lipoprotein tỷ trọng thấp (LDL-C), bệnh nhân vẫn chịu nguy cơ còn tồn tại cao bị: Biến cố bệnh mạch máu lớn: Nhồi máu cơ tim. Đột quỵ. Biến chứng mạch máu nhỏ: Bệnh võng mạc . Bệnh thận . Bệnh thần kinh ngoại biên. R3i:ĐỊNH NGHĨA NGUY CƠ MẠCH MÁU CÒN TỒN TẠI Nguy cơ còn tồn tại bị các biến cố mạch máu LỚN và các biến chứng mạch máu NHỎ vẫn còn ở bệnh nhân đã đƣợc điều trị tốt nhất theo chuẩn hiện tại bao gồm đạt mục tiêu về mức lipoprotein tỷ trọng thấp (LDL-C) và kiểm soát huyết áp và đƣờng huyết tích cực Thành viên của Hội Đồng Chuyên Gia Quốc Tế của R3i khuyến khích NGUY CƠ MẠCH MÁU CÒN TỒN TẠI ĐẶC BIỆT QUAN TRỌNG TRONG ĐIỀU TRỊ ĐÁI THÁO ĐƢỜNG Diabetes and the Metabolic Syndrome: a typical atherogenic lipoprotein profile (ALP) HDL-C Small, dense LDL TG High levels of triglycerides. Low levels of HDL-c. LDL-c not signficantly increased. Small, dense LDL-c particle increased. Amerian Diabetes Association, Diabetes Care 2003, 26 (Suppl.1): S83-86 Rối loạn lipid máu gây xơ vữa là yếu tố góp phần đáng kể vào nguy cơ bệnh mạch máu LỚN và NHỎ còn tồn tại Rối loạn lipid máu gây xơ vữa đặc trƣng bởi1: Mức HDL-C thấp. Mức triglyceride cao. Kiểu rối loạn lipid máu này điển hình trong đái tháo đƣờng type 2 hoặc hội chứng chuyển hoá và thƣờng gặp trên bệnh nhân có bệnh tim mạch2 Việc tập trung làm giảm LDL-C nhƣ hiện tại không đủ để giải quyết nguy cơ mạch máu còn tồn tại liên quan đến mức HDL-C thấp và mức triglyceride cao Rối loạn lipid máu gây xơ vữa đƣợc cho là cơ chế bệnh sinh của bệnh mạch máu nhỏ do đái tháo đƣờng CÁC BIẾN CỐ MẠCH MÁU LỚN VÀ VAI TRÒ CỦA RỐI LOẠN LIPID MÁU GÂY XƠ VỮA Mặc dù đã đạt mục tiêu LDL-C, bệnh nhân vẫn có thể chịu nguy cơ bị các biến cố mạch máu LỚN còn tồn tại cao Giảm 1mmo/L LDL-C (khoảng 40mg/dL) bằng statin giúp làm giảm các biến cố động mạch vành 23%; nhƣng nguy cơ tồn tại bị bệnh tim mạch chƣa đƣợc giải quyết vẫn còn tới 77%1 Giảm tích cực LDL-C với statin liều tối đa vẫn không làm hết nguy cơ tim mạch Nghiên cứu TNT: Tác động của atorvastatin 80mg so với atorvastatin 10mg trong bệnh tim mạch1 Dù điều trị giảm tích cực LDL-C bằng statin, nguy cơ tương đối bệnh tim mạch chỉ giảm thêm 22% nữa1 Kiểm soát đƣờng huyết tích cực dƣờng nhƣ không làm giảm thêm đƣợc biến cố tim mạch ở bệnh nhân đái tháo đƣờng type 2 ACCORD1: Tử vong tăng 22% (p=0.04) sau thời gian theo dõi trung bình 3.5 năm. ADVANCE2,3 : Không đem đến thêm lợi ích so với điều trị thường quy, xét về các biến cố mạch máu lớn, tử vong do nguyên nhân tim mạch và tử vong do mọi nguyên nhân. Kết quả tăng tử vong như trong ACCORD không ghi nhận trong ADVANCE* . VADT (Thử nghiệm Veterans Affairs Diabetes)4 : Kiểm soát đường huyết tích cực tuy có một số lợi ích nhưng tiêu chí nghiên cứu chính là tổng hợp các biến cố bệnh tim mạch không đạt mức ý nghĩa thống kê (263 biến cố tim mạch trong nhóm điều trị chuẩn so với 231 trong nhóm điều trị tích cực, p=0.12). TĂNG TRIGLYCERIDE LÀM TĂNG NGUY CƠ BỆNH ĐMV VỚI TẤT CẢ CÁC MỨC LDL-C PROCAM study CHD risk according to LDL-c and TG Increased TG confers CHD risk at all levels of LDL-c < 130 < 3.4 130-159 3.4-4.1 160-189 4.2-4.8 > 190 > 4.9 LDL-cholesterol (mg/dl, mmol/L) 300 250 200 150 100 50 0 C H D c a s e s /1 ,0 0 0 i n 8 y e a rs TG < 200 mg/dl (2.3 mmol/L) TG ≥ 200 mg/dl (2.3 mmol/L) Adapted from G. Assman. et al Eur Heart J, Vol. 19,suppl A 1998 Triglyceride là yếu tố quan trọng góp phần vào nguy cơ còn tồn dƣ bị bệnh mạch máu LỚN Nghiên cứu PROVE-IT 22: Dù đạt mức LDL-C <70mg/dL (1.8mmol/L) bằng statin liều cao, nhưng những bệnh nhân mà TG ≥200mg/dL (2.3mmol/L) vẫn có nguy cơ tử vong, nhồi máu cơ tim hay hội chứng mạch vành cấp1 tăng 56% so với nhóm mà TG < 200mg/dL. NGUY CƠ BỆNH ĐMV TĂNG RÕ THEO MỨC TĂNG CỦA TRIGLYCERID - PROCAM Study Elevated TG levels significantly increase CHD risk Significant correlation remains between TG level and CHD risk after adjustment for LDL-C and HDL-C 6-fold increased CHD risk in patients with TG >200 mg/dL and LDL-C:HDL-C >5 8-Year Follow-Up P = .01 Assmann G, et al. Am J Cardiol. 1996;77:1179-1184. 0 0.5 1 1.5 2 2.5 3 166 R e la ti v e C H D R is k 1.6 2.6 N = 4639 men with no history of MI or stroke P = .001 Comparator 1.0 TG Level (mg/dL) 166 Coronary Event Rate 3.2% 5.2% 8.3% NCEP ATP III: MỨC TRIGLYCERID CÒN CAO CHÍNH LÀ YẾU TỐ GÂY XƠ VỮA ĐỘNG MẠCH Elevated TG levels are a marker for elevated levels of atherogenic remnant lipoproteins VLDL-C is the most readily available measure of atherogenic remnant lipoproteins for clinical practice When TG levels are elevated, non–HDL-C (TC − HDL-C) better represents the concentrations of all atherogenic lipoproteins than LDL-C alone Non–HDL-C should be a secondary target of therapy when TG levels are ≥200 mg/dL NCEP ATP III. Circulation. 2002;106:3143-3421. VLDL-C = very low-density lipoprotein cholesterol. CÁC THÀNH PHẦN Non- HDL LÀ NHỮNG DỮ KIỆN DỰ ĐOÁN NGUY CƠ BỆNH ĐMV Within non–HDL-C levels, no association was found between LDL-C and the risk for CHD In contrast, a strong positive and graded association between non–HDL-C and risk for CHD occurred within every level of LDL-C Non–HDL-C is a stronger predictor of CHD risk than LDL-C Liu J, et al. Am J Cardiol. 2006;98:1363-1368. 0 0.5 1 1.5 2 2.5 LDL-C (mg/dL) Non–HDL-C (mg/dL) R e la ti ... 1: HbA1c giảm 1% thì tiêu chí gộp bệnh mạch máu nhỏ giảm 37% : Bệnh võng mạc phải điều trị quang đông . Xuất huyết dịch kính ở nhãn cầu. Suy thận tử vong hoặc không tử vong. ADVANCE2: Bệnh thận giảm đƣợc 21%, nhƣng chƣa có tác dụng giảm có ý nghĩa đối với bệnh võng mạc trong nhánh kiểm soát đƣờng huyết tích cực (HbA1c <6.5%). Điều trị tích cực nhiều yếu tố (bao gồm statin và điều chỉnh lối sống) không đủ để phòng ngừa sự hình thành và tiến triển của bệnh mạch máu NHỎ trên hơn 50% bệnh nhân đái tháo đƣờng type 21,2 Nghiên cứu STENO-2: Dù điều trị tích cực bằng thuốc hạ đƣờng huyết uống, thuốc hạ huyết áp, thuốc hạ lipid + chế độ ăn và lối sống, sau 13.3 năm theo dõi vẫn bị: 51%: tiến triển bệnh võng mạc 25%: phát triển bệnh thận 55%: tiến triển bệnh thần kinh ngoại biên Rối loạn lipid máu gây xơ vữa đƣợc cho là cơ chế bệnh sinh của bệnh mạch máu NHỎ do đái tháo đƣờng1(1) Bệnh võng mạc do đái tháo đƣờng: Bệnh nhân có cholesterol toàn phần, LDL-C, và TG cao sẽ làm tăng nguy cơ bệnh hoàng điểm2. TG cao đƣợc xác định là yếu tố nguy cơ làm bệnh võng mạc tăng sinh do đái tháo đƣờng2 . Độ nặng của bệnh võng mạc tỷ lệ thuận với mức TG và tỷ lệ nghịch với mức HDL-C3. Rối loạn lipid máu gây xơ vữa đƣợc cho là cơ chế bệnh sinh của bệnh mạch máu NHỎ do đái tháo đƣờng1(2) Bệnh thận do đái tháo đƣờng: Tăng TG và VLDL giàu TG dƣờng nhƣ liên quan chặt chẽ với tiến triển albumin niệu, một dấu ấn quan trọng của bệnh thận2 TG cao có liên quan độc lập với tần suất albumin niệu vi thể và đại thể ở bệnh nhân đái tháo đƣờng3 Tỷ số TG/HDL có liên quan độc lập với tiến triển albumin niệu vi thể4 Bệnh thần kinh tự động do đái tháo đƣờng: Mức HDL-C thấp và TG lúc đói cao đã đƣợc chứng minh có liên quan với bệnh thần kinh tự động5 Tăng TG* lại khá thƣờng gặp, ảnh hƣởng tới khoảng 50% ngƣời lớn có bệnh tim mạch1 Ở Mỹ, khoảng 2/3 bệnh nhân có bệnh tim mạch (hoặc yếu tố nguy cơ tƣơng đƣơng bệnh tim mạch) đƣợc điều trị bằng statin nhƣng tỷ lệ HDL-C còn thấp** vẫn khá phổ biến mặc dù đã tích cực đạt mục tiêu LDL-C***2 . Ở Mỹ, so dữ liệu của NHANES II (1976-1980) với dữ liệu NHANES 1999- 20063: Tần suất lƣu hành có mức LDL-C bất thƣờng giảm 7.2%. Tần suất lƣu hành có phối hợp mức TG và HDL-C bất thƣờng tăng gấp đôi, tần suất có mức TG bất thƣờng tăng gấp ba. Điều trị statin chƣa giải quyết đƣợc hoàn toàn nguy cơ mạch máu do TG cao và HDL-C thấp TIẾP CẬN ĐIỀU TRỊ NGUY CƠ BỆNH MẠCH MÁU CÒN TỒN TẠI Điều chỉnh lối sống là bƣớc quan trọng để giảm nguy cơ bệnh mạch máu còn tồn tại ở bệnh nhân có rối loạn lipid máu Chế độ ăn: • Acid béo omega-6 và omega-3 đã đƣợc chứng minh cải thiện yếu tố nguy cơ tim mạch và làm giảm biến cố tim mạch trong các thử nghiệm ngẫu nhiên có kiểm chứng1-6 • Chế độ ăn lành mạnh làm cải thiện đáng kể tình trạng rối loạn lipid máu và tình trạng tăng huyết áp, thậm chí cải thiện đƣợc cả ở bệnh nhân béo phì không giảm đƣợc cân nặng7 Tập luyện : • Các nghiên cứu dịch tể học gợi ý hoạt động thể lực có thể làm giảm yếu tố nguy cơ tim mạch và đái tháo đƣờng type 2 đến 50%8,9 • Ở ngƣời bị đái tháo đƣờng, tăng cƣờng hoạt động thể lực tỷ lệ nghịch với tỷ lệ tử vong10 • Hoạt động thể lực thƣờng xuyên giúp cải thiện độ nhạy cảm insulin và kiểm soát đƣờng huyết, có lợi ích lớn đối với các lipoprotein, bao gồm HDL-C, tỷ số cholesterol toàn phần:HDL-C và triglyceride, ngay cả khi cân nặng không giảm11-14 •Một nghiên cứu lớn (42847 nam tuổi từ 40-75 không có bệnh tim mạch lúc đầu) chứng minh ở nam giới đƣợc điều trị bằng statin nếu áp dụng điều chỉnh lối sống tốt thì phòng ngừa đƣợc 68% các biến cố mạch vành15 Tuy nhiên, thay đổi lối sống khó áp dụng lâu dài, đòi hỏi cần phải có việc điều trị thuốc phối hợp thêm. Đã có nhiều bằng chứng ủng hộ việc can thiệp điều trị tối ƣu nhằm vào tất cả mục tiêu lipid. Các khuyến cáo càng ngày càng ủng hộ việc xem xét sử dụng các thuốc điều chỉnh lipid khác phối hợp với statin trong điều trị rối loạn lipid máu. Fibrates (thuốc đồng vận thụ thể PPAR-alpha) nhằm vào tất cả các thông số lipid Hiệu quả của Fibrate đối với rối loạn lipid máu gây xơ vữa: Giảm TG: 30 - 50%1,2 Tăng HDL-C: 5 - 15%1,2 Hiệu quả đối với các thông số lipid khác: Giảm ApoCIII: 17-35%3,4 Giảm LDL-C: từ 17 - 22%5,6 (đơn trị liệu) đến 31% (với statin)7 Fibrates có thể làm giảm nguy cơ bệnh mạch máu NHỎ còn tồn tại (FIELD study) Tần suất huỷ cơ vân khi phối hợp fibrate-statin tùy thuộc vào loại fibrate và loại statin sử dụng EFFECTS ON LIPID METABOLISM HDL-C 18% TG 35% LDL-C 35-40% LDL Small, dense Plaque Stability STATIN and FIBRATE LDL Levels LDL Quality Low level of adverse events reported to the FDA Over 3.4 million prescriptions were dispensed for fenofibrate in combination with a statin (excluding cerivastatin) SỐ TRƢỜNG HỢP BỊ TIÊU CƠ VÂN KHI PHỐI HỢP ĐIỀU TRỊ VỚI STATIN KHÁC (KHÔNG PHẢI CERIVASTATIN) Jones & Davidson. Am J Cardiol 2005;95:120-2 Number of reports of rhabdomyolysis per million prescriptions in combination with statin (excluding cerivastatin) 0.58 8.6 Fenofibrate Gemfibrozil N u m b e r o f c a s e s r e p o r te d p e r m il li o n p r e s c r ip ti o n s 0 10 5 1 2 3 4 6 7 8 9 6,641,000 prescriptions dispensed 3,419,000 prescriptions dispensed 15-fold increase Vai trò của Acid nicotinic tác động trên các thông số lipid Hiệu quả đối với rối loạn lipid máu gây xơ vữa: Tăng HDL-C: 20-25%1,2 Giảm TG: 15-25%1,5 Hiệu quả đối với các thông số lipid khác Giảm LDL-C: 10-15%1-5 Assessing the macro- and microvascular benefits of statin/fibrate combination therapy ACCORD LIPID AC17 ĐÁNH GIÁ LỢI ÍCH TRÊN MẠCH MÁU LỚN VÀ MẠCH MÁU NHỎ CỦA LIỆU PHÁP PHỐI HỢP FIBRATE / STATIN Nghiên cứu ACCORD LIPID “Trong bối cảnh đường huyết được kiểm soát tốt, việc phối hợp 1 fibrate để làm giảm TG và tăng HDL-C cùng với statin để hạ LDL-C liệu có giảm được biến cố tim mạch nhiều hơn so với chiến lược dùng Statin cộng với placebo không?” CÂU HỎI ĐƢỢC ĐẶT RA VỚI NGHIÊN CỨU ACCORD LIPID THIẾT KẾ NGHIÊN CỨU ACCORD Thiết kế độc lập kiểm tra 3 chiến lược điều trị nhằm giảm bệnh tim mạch trên bệnh nhân đái tháo đường Câu hỏi của thử nghiệm: Việc phối hợp statin và fibrate có làm giảm nguy cơ tim mạch hơn so với statin đơn trị trên bệnh nhân đái tháo đường type 2 có nguy cơ tim mạch cao ? Là một nghiên cứu ngẫu nhiên, có đối chiếu với giả dược, mù đôi, tại 77 trung tâm ở Mỹ và Canada. Demographics Simvastatin + Fenofibrate (n=2,765) Simvastatin + Placebo (n=2,753) Overall (n=5,518) Age, mean (yrs) 62 62 62 Women, no. (%) 851 (31) 843 (31) 1,694 (31) Race/ethnicity , no. (%) White 1,909 (69) 1,865 (68) 3,774 (68) Black 392 (14) 442 (16) 834 (15) Hispanic 213 (8) 194 (7) 407 (7) Risk factors Current smoker, no (%) 410 (15) 393 (14) 803 (15) Secondary prevention (%) 37 37 37 Median diabetes duration (yrs) 10 9 9 Baseline characteristics Demographics & risk factors ACCORD Study Group. N Engl J Med March 14, 2010. Epub. AC25 Risk factors Simvastatin + Fenofibrate (n=2,765) Simvastatin + Placebo (n=2,753) Overall (n=5,518) Mean HbA1c (%) 8.3 8.3 8.3 Mean SBP (mmHg) 134 134 134 Mean DBP (mmHg) 74 74 74 Mean BMI (kg/m2) 32 32 32 Mean serum creatinine [mg/dL (µmol/L)] 0.9 (80) 0.9 (80) 0.9 (80) Baseline medication use, no (%) Insulin 919 (33) 917 (33) 1,836 (33) Statin 1,641 (59) 1,658 (60) 3,299 (60) Any lipid-modifying agent 1,773 (64) 1,785 (65) 3,558 (64) Baseline characteristics Risk factors & medication use ACCORD Study Group. N Engl J Med March 14, 2010. Epub. AC26 Baseline lipids Simvastatin + Fenofibrate (n=2,765) Simvastatin + Placebo (n=2,753) Overall (n=5,518) Mean total cholesterol 175 (4.5) 176 (4.5) 175 (4.5) Mean LDL-C 100 (2.6) 101 (2.6) 101 (2.6) Mean HDL-C 38 (1.0) 38 (1.0) 38 (1.0) Median triglycerides Interquartile range 164 (1.9) 114-232 (1.28-2.61) 160 (1.8) 112-227 (1.25- 2.55) 162 (1.8) 113-229 (1.26-2.57) Baseline characteristics Lipids Data presented as mg/dL (mmol/L) ACCORD Study Group. N Engl J Med March 14, 2010. Epub. AC27 Tất cả bệnh nhân được điều trị với simvastatin, 20 đến 40 mg/ngày. Liều Simvastatin phù hợp theo khuyến cáo điều trị Lipid Bệnh nhân được phân ngẫu nhiên, mù đôi, hoặc placebo hoặc fenofibrate, 54 đến 160mg/ngày. Thời gian theo dõi : 4 đến 8 năm (TB 4.7 năm) ACCORD LIPID PROTOCOL 140 150 160 170 180 190 200 0 1 2 3 4 5 6 7 m g /d l Years Post- Randomization Mean Total Cholesterol Feno Placebo N = 5483 5180 4988 4783 5250 3377 1668 491 60 70 80 90 100 110 120 0 1 2 3 4 5 6 7 m g /d l Years Post- Randomization Mean LDL-C Feno Placebo N = 5483 5180 4988 4783 5250 3377 1668 491 37 38 39 40 41 42 0 1 2 3 4 5 6 7 m g /d l Years Post- Randomization Mean HDL-C Feno Placebo N = 5483 5180 4988 4783 5250 3377 1668 491 110 120 130 140 150 160 170 0 1 2 3 4 5 6 7 m g /d l Years Post- Randomization Median Triglycerides Feno Placebo N = 5432 5180 4988 4783 5250 3377 1668 491 KẾT QUẢ TRÊN NHỮNG THÔNG SỐ LIPID TRONG NGHIÊN CỨU ACCORD: HIỆU QUẢ TRONG GIẢM TRIGLYCERID VÀ TĂNG HDL-C ACCORD Lipid No difference in serious adverse events between groups during follow-up Adverse events, no. (%) Simvastatin + Fenofibrate (N=2765) Simvastatin + Placebo (N=2753) p value Out of the ordinary severe muscle aches/pains: Regardless of CK 1110 (40%) 1115 (41%) 0.81 Plus CK > 5 X ULN 7 (0.3%) 8 (0.3%) 0.79 Plus CK > 10 X ULN 1 (0.04%) 2 (0.07%) 0.56 Any non-hypoglycemic SAE 54 (2.0%) 43 (1.6%) 0.27 Any myopathy/myositis/ rhabdomyolysis SAE 4 (0.1%) 4 (0.1%) 1.00 Any hepatitis SAE 3 (0.1%) 0 (0.0%) 0.18 Any SAE attributed to lipid meds 27 (1.0%) 19 (0.7%) 0.24 ACCORD Study Group. N Engl J Med March 14, 2010. Epub. ULN, upper limit of normal CK, creatine kinase SAE, serious adverse event AC32 Không có sự khác nhau về các tác dụng không mong muốn nghiêm trọng giữa hai nhóm trong suốt nghiên cứu Tác dụng không mong muốn, số lƣợng(%) ACCORD Lipid primary macrovascular outcome (CV death + nonfatal MI + nonfatal stroke) Absence of difference between groups 0 20 40 60 80 100 P ro p o rt io n w it h E v e n t (% ) 0 1 2 3 4 5 6 7 8 2765 2753 2644 2634 2565 2528 2485 2442 1981 1979 1160 1161 412 395 249 245 137 131 No. At Risk Fenofibrate Placebo Years p=0.32 0 10 20 0 1 2 3 4 5 6 7 8 Placebo Fenofibrate ACCORD Study Group. N Engl J Med March 14, 2010. Epub. AC36 ACCORD LIPID: kết quả của tiêu chí chính trên mạch máu lớn (Tử vong do tim mạch + nhồi máu cơ tim không tử vong+ đột quị không tử vong) Không thấy sự khác biệt giữa hai nhóm ACCORD Lipid Significant reduction in both micro and macroalbuminuria Laboratory Measures, no. (%) Simvastatin + Fenofibrate (N=2765) Simvastatin + Placebo (N=2753) p value Post-randomization incidence of microalbuminuria (≥30 to < 300 mg/g*) 1050 (38%) 1137 (42%) 0.01 Post-randomization incidence of macroalbuminuria (>300 mg/g*) 289 (10%) 337 (12%) 0.03 ACCORD Study Group. N Engl J Med March 14, 2010. Epub. *mg albumin/g creatinine AC34 Giảm có ý nghĩa cả vi đạm niệu và đạm niệu đại thể Các hƣớng dẫn ngày càng ghi nhận tầm quan trọng của điều trị rối loạn lipid máu gây xơ vữa Fibrate có thể có vai trò hỗ trợ trong điều trị bệnh nhân có TG cao/HDL thấp, đặc biệt khi phối hợp với statin.1 Kiểm soát lipid máu tích cực () cùng với statin, fenofibrate khi TG máu >2.3mmol/L (200mg/dL) khi LDL-C đã được kiểm soát tối ưu nhất2 HDL 150mg/dL (1.7mmol/L) chứng tỏ nguy cơ tim mạch tăng. Điều trị fibrate không được khuyến cáo là điều trị hàng đầu ở bệnh nhân ĐTĐ type 2 nhưng có thể xem xét ở những người có HDL thấp kéo dài. Fibrate có thể xem xét ở người tăng TG nặng, chủ yếu để phòng ngừa biến chứng như viêm tuỵ3 Trên bệnh nhân đái tháo đường có tăng triglyceride máu >2mmol/L (177mg/dL) sau khi đã đạt mục tiêu LDL-C bằng statin () có thể xem xét điều trị phối hợp thuốc với ezetimibe, acid nicotinic hay fibrates Mức mong muốn là TG 40mg/dL (1.0mmol/L) ở nam và >50mg/dL (1.3mmol/L) ở nữ. Điều trị phối hợp, với statin và fibrate hoặc statin và niacin, có thể hiệu quả để điều trị cả ba thành phần lipid5 Sử dụng fibrate (fenofibrate là thuốc hàng đầu) khi TG vẫn >4.5mmol/L (400mg/dL) dù đã lưu ý các nguyên nhân khác. Nếu nguy cơ tim mạch cao (thường ở bệnh nhân đái tháo đường type 2), xem xét phối hợp fibrate và statin nếu mức TG vẫn cao trong khoảng 2.3-4.5mmol/L (200-400mg/dL) dù đã điều trị statin.6 Thông điệp (1) Dù các biện pháp điều trị chuẩn hiện tại có hiệu quả, nhất là đạt đƣợc mục tiêu mức LDL-C, bệnh nhân vẫn chịu nguy cơ còn tồn tại cao bị các biến cố mạch máu lớn và các biến chứng mạch máu nhỏ. Nguy cơ còn tồn tại bị bệnh mạch máu lớn hiện diện cả ở bệnh nhân đái tháo đƣờng và không bị đái tháo đƣờng, nhƣng bệnh nhân đái tháo đƣờng đặc biệt bị ảnh hƣởng nhiều hơn. Rối loạn lipid máu gây xơ vữa là một yếu tố quan trọng của nguy cơ còn tồn tại bệnh mạch máu nhỏ và mạch máu lớn. Thông điệp (2) Điều trị statin chƣa giải quyết đƣợc đầy đủ nguy cơ mạch máu do tăng TG và HDL-C thấp, đặc biệt ở bệnh nhân có hội chứng chuyển hoá hay đái tháo đƣờng. Việc thay đổi lối sống hay phối hợp thêm fibrate, acid nicotinic hay acid béo omega-3 với statin đã đƣợc chứng minh cải thiện các thông số lipid chƣa đƣợc giải quyết . Hƣớng dẫn mới nhất của Mỹ và châu Âu ngày càng ghi nhận tầm quan trọng của việc điều trị rối loạn lipid máu gây xơ vữa. Một số nghiên cứu còn đang đƣợc tiếp tục tiến hành sẽ cung cấp thông tin quan trọng về việc phối hợp điều trị các thuốc để điều chỉnh rối loạn lipid máu ./. XIN CẢM ƠN
File đính kèm:
 tiep_can_dieu_tri_nhung_nguy_co_con_ton_tai_voi_benh_ly_mach.pdf
tiep_can_dieu_tri_nhung_nguy_co_con_ton_tai_voi_benh_ly_mach.pdf

