Nghiên cứu mối tương quan của các yếu tố nguy cơ tim mạch với thang điểm Cha2ds2 - Vasc ở bệnh nhân đột quỵ có rung nhĩ không do bệnh van tim
Đặt vấn đề: Điểm CHA
2DS2-VASc càng cao thì nguy cơ đột quỵ càng gia tăng. Tuy vậy, trong thực hành
lâm sàng hàng ngày có một tỷ lệ không nhỏ bệnh nhân đột quỵ do rung nhĩ nhưng lại có điểm CHA2DS2-
VASc = 0 và 1, thuộc nhóm nguy cơ thấp đến trung bình. Nghiên cứu nhằm mục đích nghiên cứu yếu tố
nguy cơ (YTNC) nào hoặc nhóm YTNC nào thường gặp trên bệnh nhân đột quỵ. Chúng tôi tiến hành nghiên
cứu đề tài với 2 mục tiêu: Thứ nhất, đánh giá các yếu tố nguy cơ của bệnh nhân đột quỵ có rung nhĩ không
do bệnh van tim. Thứ hai, nghiên cứu mối tuơng quan của yếu tố nguy cơ với thang điểm CHA2DS2-VASc.
Đối tượng, phương pháp: Nghiên cứu mô tả cắt ngang trên bệnh nhân được chẩn đoán đột quỵ có
rung nhĩ không do bệnh lý van tim.
Kết quả: Phối hợp 1 YTNC chiếm 13,2%, trong đó bệnh mạch máu chiếm 7,7%. Phối hợp 2 YTNC
(40,7%), trong đó tăng huyết áp + bệnh mạch máu chiếm 28,6%. Phối hợp 3 YTNC (26,4%), trong đó Suy
tim + Tăng huyết áp + bệnh mạch máu chiếm 14,3%. Phối hợp 4 YTNC (18,7%), trong đó Suy tim + Tăng
huyết áp + Đột quỵ và bệnh mạch máu chiếm 11,0%.Đa số các nhóm YTNC có điểm CHA2DS2-VASc ≥ 6
chiếm tỷ lệ cao hơn 2 nhóm điểm CHA2DS2-VASc = 2-3 điểm và CHA2DS2-VASc 4-5 điểm.Điểm CHA2DS2-
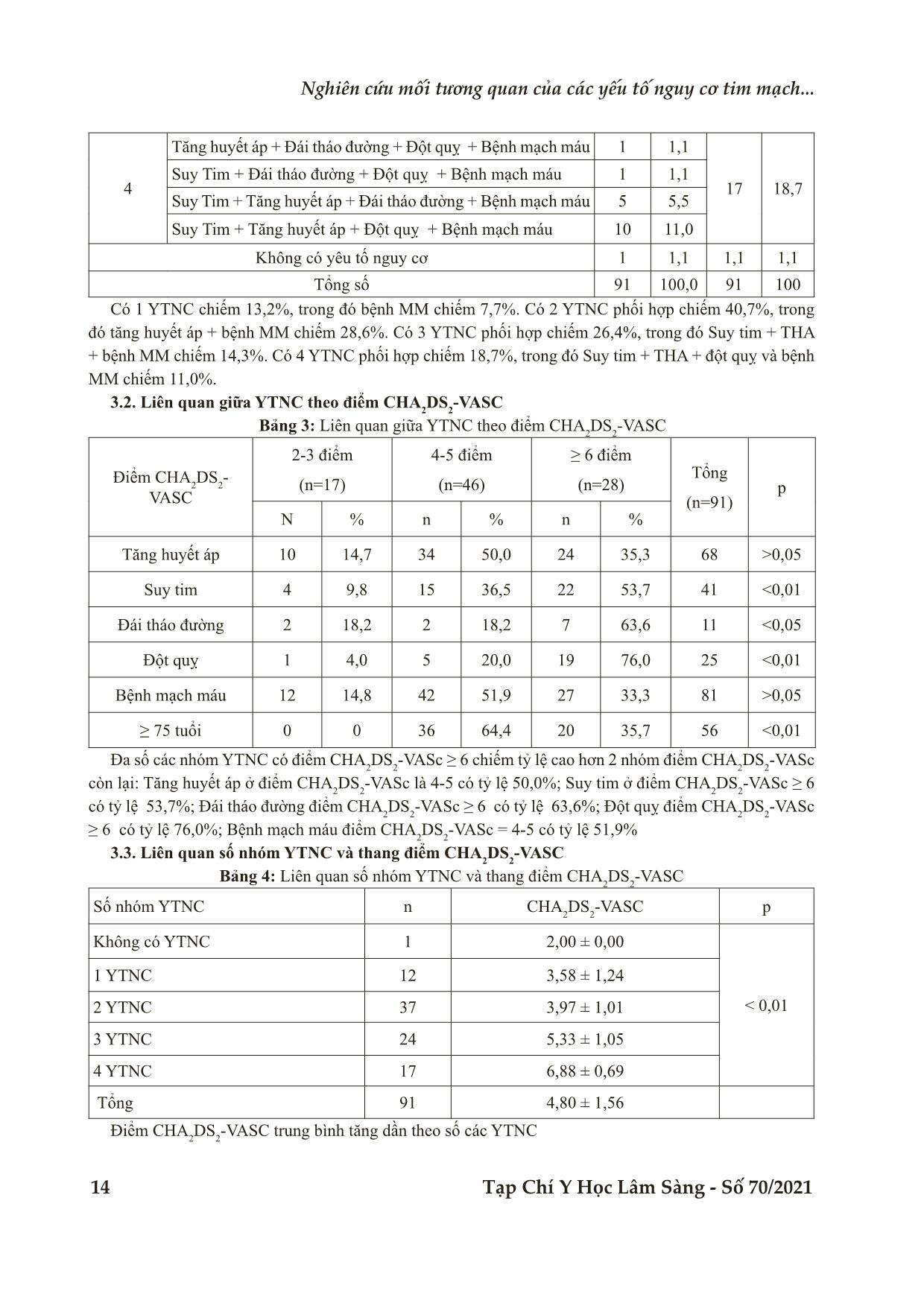
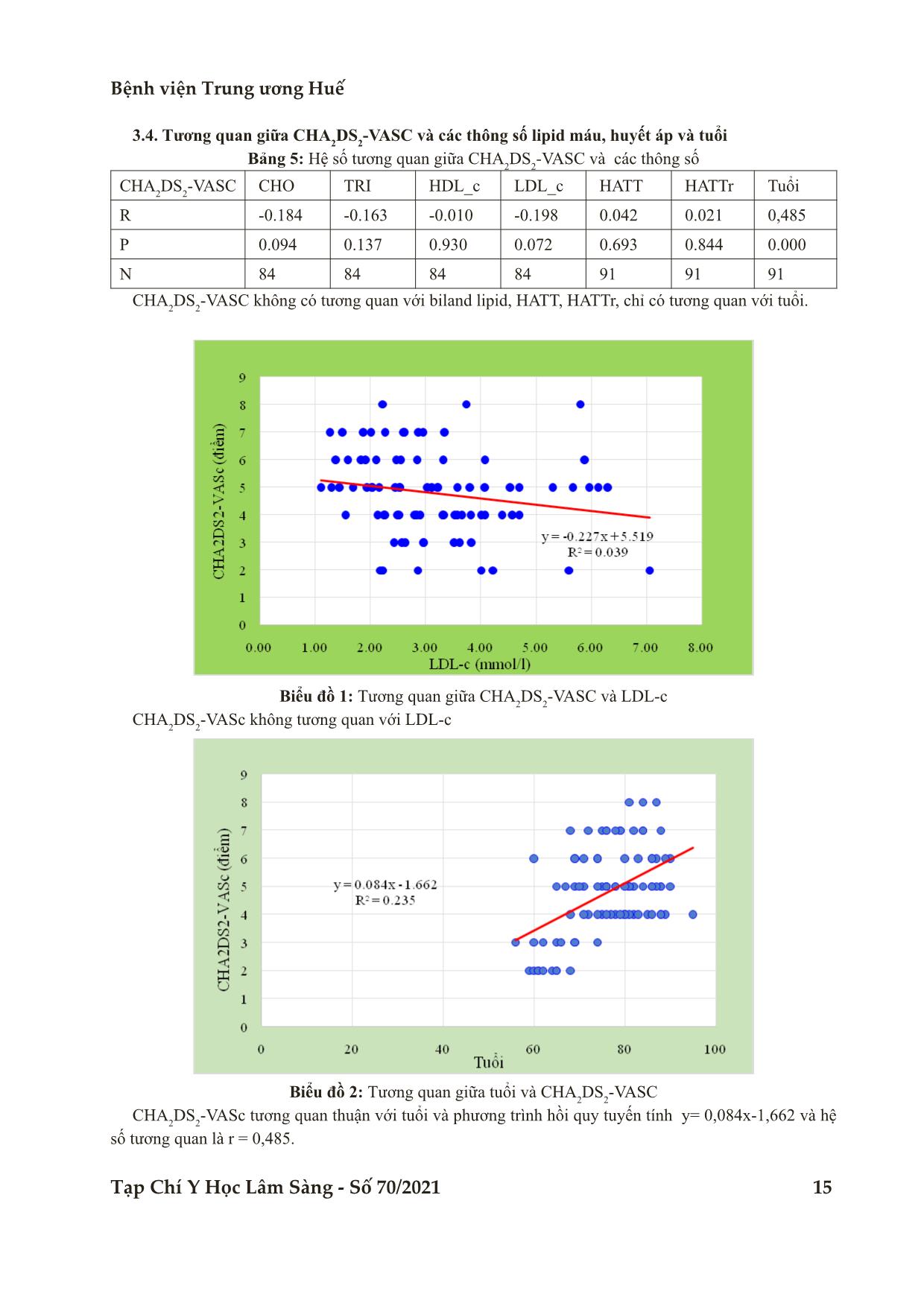
VASC trung bình tăng dần theo số các YTNC và CHA2DS2-VASc tương quan thuận với tuổi với phương
trình hồi quy tuyến tính y = 0,084x-1,662 và hệ số tương quan là r=0,485.
Kết luận: Số YTNC tương quan tỷ lệ thuận với điểm số CHA
2DS2-VASc

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Nghiên cứu mối tương quan của các yếu tố nguy cơ tim mạch với thang điểm Cha2ds2 - Vasc ở bệnh nhân đột quỵ có rung nhĩ không do bệnh van tim

Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 11 Nghiên cứu NGHIÊN CỨU MỐI TƯƠNG QUAN CỦA CÁC YẾU TỐ NGUY CƠ TIM MẠCH VỚI THANG ĐIỂM CHA2DS2-VASC Ở BỆNH NHÂN ĐỘT QUỴ CÓ RUNG NHĨ KHÔNG DO BỆNH VAN TIM Lê Gia Hoàng1, Hồ Anh Bình2* DOI: 10.38103/jcmhch.2021.70.2 TÓM TẮT Đặt vấn đề: Điểm CHA2DS2-VASc càng cao thì nguy cơ đột quỵ càng gia tăng. Tuy vậy, trong thực hành lâm sàng hàng ngày có một tỷ lệ không nhỏ bệnh nhân đột quỵ do rung nhĩ nhưng lại có điểm CHA2DS2- VASc = 0 và 1, thuộc nhóm nguy cơ thấp đến trung bình. Nghiên cứu nhằm mục đích nghiên cứu yếu tố nguy cơ (YTNC) nào hoặc nhóm YTNC nào thường gặp trên bệnh nhân đột quỵ. Chúng tôi tiến hành nghiên cứu đề tài với 2 mục tiêu: Thứ nhất, đánh giá các yếu tố nguy cơ của bệnh nhân đột quỵ có rung nhĩ không do bệnh van tim. Thứ hai, nghiên cứu mối tuơng quan của yếu tố nguy cơ với thang điểm CHA2DS2-VASc. Đối tượng, phương pháp: Nghiên cứu mô tả cắt ngang trên bệnh nhân được chẩn đoán đột quỵ có rung nhĩ không do bệnh lý van tim. Kết quả: Phối hợp 1 YTNC chiếm 13,2%, trong đó bệnh mạch máu chiếm 7,7%. Phối hợp 2 YTNC (40,7%), trong đó tăng huyết áp + bệnh mạch máu chiếm 28,6%. Phối hợp 3 YTNC (26,4%), trong đó Suy tim + Tăng huyết áp + bệnh mạch máu chiếm 14,3%. Phối hợp 4 YTNC (18,7%), trong đó Suy tim + Tăng huyết áp + Đột quỵ và bệnh mạch máu chiếm 11,0%.Đa số các nhóm YTNC có điểm CHA2DS2-VASc ≥ 6 chiếm tỷ lệ cao hơn 2 nhóm điểm CHA2DS2-VASc = 2-3 điểm và CHA2DS2-VASc 4-5 điểm.Điểm CHA2DS2- VASC trung bình tăng dần theo số các YTNC và CHA2DS2-VASc tương quan thuận với tuổi với phương trình hồi quy tuyến tính y = 0,084x-1,662 và hệ số tương quan là r=0,485. Kết luận: Số YTNC tương quan tỷ lệ thuận với điểm số CHA2DS2-VASc. Từ khoá: Chỉ số CHA2DS2-VASc, đột quỵ, rung nhĩ không do bệnh van tim ABSTRACT THE CORRELATION OF CARDIAC RISK FACTORS AND CHA2DS2-VASc SCORE IN STROKE PATIENTS WITH NON - VALVULAR ATRIAL FIBRILATION Le Gia Hoang1, Ho Anh Binh2* Background: The higher the CHA2DS2-VASc score is, the higher the stroke risk is. However, in daily clinical practice, there is a significant proportion of stroke patients with atrial fibrillation who present CHA2DS2-VASc = 0 and 1, which belong to the low to moderate risk group.Therefore, we conduct this study to find out what is risk factorscommon in stroke patients with non-valvular atrial fibrilation and the correlationbetween risk factors and the CHA2DS2-VASc scores. 1Bệnh viện Đa khoa Tỉnh Khánh Hoà 2Bệnh viện Trung ương Huế - Ngày nhận bài (Received): 21/2/2021; Ngày phản biện (Revised): 10/6/2021; - Ngày đăng bài (Accepted): 25/6/2021 - Người phản hồi (Corresponding author): Hồ Anh Bình - Email: drhoanhbinh@gmail.com; SĐT: 0913489896 Bệnh viện Trung ương Huế 12 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Nghiên cứu mối tương quan của các yếu tố nguy cơ tim mạch... I. ĐẶT VẤN ĐỀ Đối với rung nhĩ không do bệnh van tim, chiến lược dự phòng huyết khối dựa trên hệ thống phân tầng nguy cơ đột quỵ bằng thang điểm CHA2DS2- VASc và thuốc được chỉ định có thêm các kháng đông đường uống [1]. Điểm CHA2DS2-VASc càng cao thì nguy cơ đột quỵ càng gia tăng. Tuy vậy, trong thực hành lâm sàng hàng ngày có một tỷ lệ không nhỏ bệnh nhân đột quỵ do rung nhĩ nhưng lại có điểm CHA2DS2-VASc = 0 và 1, thuộc nhóm nguy cơ thấp đến trung bình. Cũng như YTNC nào hoặc nhóm YTNC nào thường gặp trên bệnh nhân đột quỵ. Xuất phát từ thực tiễn lâm sàng đó, cùng với mong muốn bên cạnh việc khảo sát các đặc điểm chung của bệnh nhân đột quỵ nhồi máu não có rung nhĩ không do bệnh van tim cùng với các YTNC, chúng tôi tiến hành nghiên cứu đề tài với hai mục tiêu: Thứ nhất, đánh giá các yếu tố nguy cơ của bệnh nhân đột quỵ có rung nhĩ không do bệnh van tim. Thứ 2,nghiên cứu mối tuơng quan của yếu tố nguy cơ với thang điểm CHA2DS2-VASc II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng Bệnh nhân phải được chẩn đoán đột quỵ có rung nhĩ không do bệnh lý van tim [2,3] Tiêu chuẩn chẩn đoán rung nhĩ [2] Rung nhĩ là một rối loạn nhịp trên thất với đặc trưng bởi tình trạng mất đồng bộ điện học và sự co bóp cơ tâm nhĩ với các đặc điểm điện tâm đồ: Các khoảng R-R không đều nhau (khi dẫn truyền nhĩ thất còn tốt). Không còn dấu hiệu của sóng P, các hoạt động bất thường của sóng nhĩ. Tiêu chuẩn chẩn đoán đột quỵ thiếu máu cục bộ [3] Cơn thiếu máu não cục bộ thoáng qua (TIA- Transientischaemic attacks): khiếm khuyết thần kinh khu trú xuất hiện cấp tính do thiếu máu nuôi kéo dài trong vòng vài phút và phục hồi hoàn toàn. Các cơn TIA lặp đi lặp lại: nhiểu cơn khiếm khuyết chức năng thần kinh khu trú xuất hiện lặp đi lặp lại theo một khuôn mẫu, thường tự khỏi trong vòng vài giờ, vài ngày hoặc vài tuần do mảng xơ vữa không ổn định gây tắc mạch lặp đi lặp lại và tự ly giải huyết khối trong những mạch máu nhỏ và mạch xuyên. Khiếm khuyết thần kinh do thiếu máu nuôi tự hồi phục (RIND-reversible ischaemicneurologicdeficit): khiếm khuyết chức năng thần kinh do thiếu máu nuôi xuất hiện tạm thời kéo dài quá 24 giờ nhưng sẽ hồi phục hoàn toàn sau 3 tuần. Thuật ngữ này ít được sử dụng trong thực hành lâm sàng. Đột quỵ tiến triển: các khiếm khuyết thần kinh khu trú tiến triển sau vài giờ hoặc vài ngày, trong pha cấp và không có sự tự hồi phục sớm hoặc trở về đường cơ sở, xuất hiện khoảng 30% các trường hợp. Đột quỵ hoàn toàn: tổn thương tối đa, các khiếm khuyết thần kinh cố định không có sự hồi phục trong pha cấp. Các khiếm khuyết này có thể giảm dần theo thời gian và phục hồi chức năng do sự sắp xếp lại của synap thần kinh cũng như các cơ chế tự sửa chữa khác Tiêu chuẩn loại trừ bệnh nhân nghiên cứu: (1) Bệnh nhân không đồng ý tham gia nghiên cứu. Methods: A descriptive cross-sectional study was carried out in patients who were diagnosed of stroke with non-valvular atrial fibrillation Results: The combination of a risk factor accounted for 13.2%, in which vascular d ... CHA2DS2-VASc ≥ 6 có tỷ lệ 76,0%; Bệnh mạch máu điểm CHA2DS2-VASc = 4-5 có tỷ lệ 51,9% 3.3. Liên quan số nhóm YTNC và thang điểm CHA2DS2-VASC Bảng 4: Liên quan số nhóm YTNC và thang điểm CHA2DS2-VASC Số nhóm YTNC n CHA2DS2-VASC p Không có YTNC 1 2,00 ± 0,00 < 0,01 1 YTNC 12 3,58 ± 1,24 2 YTNC 37 3,97 ± 1,01 3 YTNC 24 5,33 ± 1,05 4 YTNC 17 6,88 ± 0,69 Tổng 91 4,80 ± 1,56 Điểm CHA2DS2-VASC trung bình tăng dần theo số các YTNC Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 15 3.4. Tương quan giữa CHA2DS2-VASC và các thông số lipid máu, huyết áp và tuổi Bảng 5: Hệ số tương quan giữa CHA2DS2-VASC và các thông số CHA2DS2-VASC CHO TRI HDL_c LDL_c HATT HATTr Tuổi R -0.184 -0.163 -0.010 -0.198 0.042 0.021 0,485 P 0.094 0.137 0.930 0.072 0.693 0.844 0.000 N 84 84 84 84 91 91 91 CHA2DS2-VASC không có tương quan với biland lipid, HATT, HATTr, chỉ có tương quan với tuổi. Biểu đồ 1: Tương quan giữa CHA2DS2-VASC và LDL-c CHA2DS2-VASc không tương quan với LDL-c Biểu đồ 2: Tương quan giữa tuổi và CHA2DS2-VASC CHA2DS2-VASc tương quan thuận với tuổi và phương trình hồi quy tuyến tính y= 0,084x-1,662 và hệ số tương quan là r = 0,485. Bệnh viện Trung ương Huế 16 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Nghiên cứu mối tương quan của các yếu tố nguy cơ tim mạch... 4. BÀN LUẬN 4.1. Các YTNC phối hợp trên cùng 1 bệnh nhân Nhóm 1 YTNC chiếm 13,2%, trong đó bệnh mạch máu là 7,7%; nhóm 2 YTNC là 40,7% trong đó nhóm bệnh nhân có THA và bệnh mạch máu chiếm 28,6%; nhóm 3 YTNC chiếm 26,4% trong đó có 13 bệnh nhân vừa suy tim vừa THA, vừa bệnh mạch máu chiếm 14,3%; nhóm 4 YTNC chiếm 18,7% trong đó 10 BN có 4 YTNC phối hợp là suy tim, THA, đột quỵ và bệnh mạch máu chiếm 11,0% . Đái tháo đường và tăng huyết áp là hai bệnh phổ biến đồng thời là YTNC độc lập hàng đầu của bệnh tim mạch, bệnh thận và vữa xơ động mạch. Sinh bệnh học của bệnh tăng huyết áp ở bệnh nhân đái tháo đường típ 1 và 2 là khác nhau. Trong mọi trường hợp, tăng huyết áp làm nặng tiến triển của bệnh nhân đột quỵ não và làm tăng nguy cơ của cả hai biến chứng mạch máu lớn và mạch máu nhỏ [5]. Nghiên cứu của Nguyễn Thế Anh (2018) ghi nhận tỷ lệ tăng huyết áp ở bệnh nhân nhồi máu não có đái tháo đường cao hơn so với bệnh nhân nhồi máu não không đái tháo đường [6]. Chương trình nghiên cứu tim mạch Honolulu ở những người đàn ông Nhật sống ở Hawaii cho thấy mức độ kém dung nạp glucose tăng lên đồng nghĩa với việc tăng nguy cơ đột quỵ do huyết khối gấp đôi. Đối với nhồi máu não, ảnh hưởng của đái tháo đường ở bệnh nhân nữ nhiều hơn nam. Bệnh nhân đái tháo đường thường có tập hợp nhiều YTNC như tăng huyết áp, béo bụng, rối loạn lipid máu và kháng insulin. Vì vậy việc theo dõi và điều trị đái tháo đường kết hợp với việc kiểm soát các YTNC kèm theo sẽ làm giảm nguy cơ đột quỵ [7]. 4.2. Liên quan giữa các yếu tố nguy cơ với điểm CHA2DS2-VASC Kết quả chúng tôi theo phân chia nhóm phân điểm của Hong H.J. [8] và cộng sự (2012) với điểm CHA2DS2-VASc được chia thành bốn nhóm. Với bệnh nhân THA, điểm CHA2DS2-VASc 4-5 có tỷ lệ 50,0% (p>0,05); suy tim ở điểm CHA2DS2- VASc ≥ 6 có tỷ lệ 53,7% (p<0,01), ĐTĐ điểm CHA2DS2-VASc ≥ 6 có tỷ lệ 63,6% (p<0,05); Tiền sử đột quỵ điểm CHA2DS2-VASc ≥ 6 có tỷ lệ 76,0% (p<0,01) và bệnh mạch máu điểm CHA2DS2-VASc = 4-5 có tỷ lệ 51,9% nhưng sự khác biệt không có ý nghĩa thống kê (p>0,05). Nhóm ≥ 75 tuổi chiếm 64,4% ở phân nhóm 4-5 điểm. Kết quả chúng tôi ghi nhận có tỷ lệ bệnh mạch máu cao nhất là 89%, so với các tác giả Nguyễn Thị Bảo Liên (2018), bệnh mạch máu (12,3%) [9]. Đinh Hữu Hùng (2014) bệnh mạch máu nhỏ (35,3%) [10]. Khan N.A và cs (2017) nghiên cứu 3 vùng về bệnh tim mạch ở bệnh nhân đột quỵ ghi nhận tại Trung quốc là 13,7%; người da trắng (10,3%) và Nam Á (11,0%) [54]. Đỗ Minh Chi (2015) ghi nhận bệnh mạch vành là 28,6%, bệnh van tim (22,4%)[11]. Theo Go As (2014), Hiệp hội tim mạch học Hoa Kỳ (AHA) cho rằng bệnh lý mạch máu là nguyên nhân hàng đầu của tử vong toàn cầu, làm tăng nguy cơ biến cố mạch máu ở bệnh nhân có tiền sử đột quỵ - cơn thiếu máu não thoáng qua, đặc biệt nguy cơ dài hạn về biến cố động mạch vành [12]. Có 3 nhóm mạch máu quan trọng là động mạch vành, động mạch não và động mạch ngoại biên, mặc dù nguy cơ cao bị bệnh lý động mạch ngoại biên ở bệnh nhân bị đột quỵ và nguy cơ đột quỵ ở bệnh nhân bị bệnh lý động mạch ngoại biên việc xử trí bệnh lý động mạch ngoại biên thường bị bỏ qua trong quá trình điều trị, phòng ngừa và hồi phục 4.3. Liên quan giữa các yếu tố nguy cơ với thang điểm CHA2DS2-VASc Điểm CHA2DS2-VASc trung bình tăng dần theo số các YTNC, trong đó 12 bệnh nhân có 1 YTNC có điểm CHA2DS2-VASc trung bình là 3,58 ± 1,2 điểm, 37 bệnh nhân có 2 YTNC với điểm CHA2DS2-VASc trung bình là 3,97 ± 1,01 điểm; 24 bệnh nhân có 3 YTNC với điểm CHA2DS2-VASc trung bình là 5,33 ± 1,05 điểm và 17 bệnh nhân có 4 YTNC với điểm CHA2DS2-VASc trung bình là 6,88 ± 0,69 điểm (bảng 3.3). Qua bảng 3.4 cho thấy điểm CHA2DS2-VASc không có tương quan với HATT, HATTr và nhóm bilan lipid. Tuổi tương quan thuận với CHA2DS2- VASc với phương trình hồi quy tuyến tính y= 0,084x-1,662 và hệ số tương quan là r = 0,485. ĐiểmCHADS2hoặcCHA2DS2-VASc cao hơn có Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 17 liên quan với tăng nguy cơ đột quỵ thiếu máu cục bộ ở bệnh nhân rung nhĩ không do bệnh van tim [2]. Tuy nhiên, không có số liệu đề cập về thương tổn thần kinh khu trú sớm sau khi đột quỵ theo mức độ nguy cơ. Kết quả của Ngô Văn Đàn (2016) ghi nhận điểm CHA2DS2-VASc = 4 có tỷ lệ cao nhất 33,8%. Điểm CHA2DS2-VASc= 5 là 21,8%; thấp nhất CHA2DS2- VASC là điểm 8 chỉ chiếm 1,3% [13]. Nghiên cứu của Bùi Thúc Quang (2013) cho thấy phân bố khá đều ở các nhóm: 1 điểm chiếm 24,8%; 2 điểm là 17,9%; 3 điểm là 19,7% và ít hơn ở nhóm 6 điểm 5,1%, 7 điểm (4,3%), không có CHA2DS2- VASc 8 điểm [14]. 4.4. Tương quan giữa CHA2DS2-VASC và các thông số lipid máu, huyết áp và tuổi Rối loạn chuyển hóa lipid là một trong những yếu tố khởi đầu cho quá trình hình thành và phát triển của xơ vữa động mạch. Thực ra các tổn thương xơ vữa động mạch xuất hiện rất sớm nhưng chỉ biểu hiện trên lâm sàng ở lứa tuổi 50-60 tuổi (biểu hiện trên xét nghiệm là các rối loạn chuyển hóa lipid máu). Xơ vữa động mạch là bệnh rất phổ biến ở người cao tuổi, tuổi càng cao càng hay bị xơ vữa động mạch. Trong nghiên cứu của chúng tôi rối loạn chuyển hóa lipid chiếm 66,7% (tăng cholesterol toàn phần chiếm 36,9%, kế đó tăng triglycerid (16,7%), tăng LDLc (35,7%), giảm HDLc (34,5%). Mặc dù rối loạn chuyển hóa lipid của chúng tôi và các tác giả không hoàn toàn giống nhau nhưng đều nhận thấy loại tổn thương này chiếm một tỷ lệ cao ở các bệnh nhân đột quỵ. Tỷ lệ 66,7% bệnh nhân bị rối loạn lipid máu trong nghiên cứu của chúng tôi cho thấy cần phải khảo sát thêm lại toàn bộ chương trình dự phòng rối loạn lipid máu, phổ biến kiến thức trong cộng đồng nhằm chẩn đoán sớm các rối loạn lipid, hướng dẫn chế độ ăn, chế độ luyện tập và điều trị bằng thuốc khi có chỉ định để hạn chế tối đa tình trạng tăng lipid máu, một trong những nguyên nhân dẫn đến xơ vữa động mạch và đột quỵ. Lý do của sự khác biệt trong các nghiên cứu có thể do điểm giới hạn xác định mức bất thường về các biến số lipid máu khác nhau. Những nghiên cứu gần đây khi tách riêng các phân nhóm đột quỵ đã ghi nhận: tăng LDLc và giảm HDLc là YTNC cho đột quỵ thiếu máu não. Tần suất đột quỵ cũng cao hơn bình thường ở nhóm người có tăng lipid máu. Tổ chức y tế thế giới cũng đã khuyến cáo hai loại bất thường của lipid máu có nguy cơ gây xơ vữa động mạch cao là tăng triglycerid kết hợp với tăng cholesterol toàn phần [15]. Nghiên cứu của Khan N.A. và cs (2017) đánh giá nguy cơ đột quỵ ở các quần thể dân số khác nhau dựa trên cỡ mẫu lớn cho kết quả: 3.290 người Nam Á, 4.444 người Trung Quốc, và 160.944 người da trắng có đột quỵ thiếu máu não cục bộ (cơ sở dữ liệu về điều tra dân số và hành chính từ năm 1997 đến năm 2000). Kết quả nghiên cứu cũng cho thấy người dân ở khu vực Nam Á có tuổi khởi phát đột quỵ thấp hơn người da trắng (70 tuổi so với 74 tuổi). Tỷ lệ mắc đột quỵ trong năm 2010 của người dân Nam Á thấp hơn 63% và Trung Quốc là 43% so với người da trắng [16]. Như vậy, khi so sánh với các tác giả nước ngoài, chúng tôi cũng nhận thấy tuổi trung bình của các bệnh nhân đột quỵ nhồi máu não cũng có sự tương đồng nhất định, mặc dù nhóm tuổi được phân chia rõ rệt hơn trong đánh giá của các nghiên cứu trên thế giới. Bên cạnh đó, sự khác biệt giữa các nước, đối tượng đích của nghiên cứu cũng như chất lượng chăm sóc sức khỏe của các quốc gia cũng là một trong những yếu tố gây nên sự khác biệt về tuổi tác. Bên cạnh đó, yếu tố tầm soát và tuân thủ việc sàng lọc cộng đồng cũng là một trong những nguyên nhân gia tăng sự cách biệt, đặc biệt là về phân bố nhóm tuổi xuất hiện đột quỵ giữa các nghiên cứu. Những nghiên cứu khảo sát trên nhóm đối tượng trẻ tuổi cho kết quả khác biệt: Tại Phần Lan, Putuala J. (2009) tuổi thường gặp là 15 đến 49 tuổi, trong đó tần suất đột quỵ tăng mạnh ở tuổi 40 (mẫu nghiên cứu là 1.008 đối tượng đột quỵ) tuổi TB là 41,3 ± 7,6 tuổi [17], kết quả này khá phù hợp với nghiên cứu của Morikawa Y. tại Nhật Bản [18]. Tuy nhiên, nghiên cứu Van Alebeek (2017) lại cho thấy, tuổi đột quỵ ở người trẻ thường dao động trong khoảng từ 18 đến 50 tuổi, tuổi TB ghi nhận là 40,7 ± 7,7 tuổi [19]. Bệnh viện Trung ương Huế 18 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Nghiên cứu mối tương quan của các yếu tố nguy cơ tim mạch... Trước đây đột quỵ não thường xảy ra ở những người cao tuổi, nhưng ngày nay có khoảng 25% ca đột quỵ lại xảy ra ở những người trẻ tuổi. Đột quỵ ở người trẻ đang có chiều hướng gia tăng đáng báo động và thường gặp ở những người lạm dụng bia, rượu, thuốc lá, sử dụng các chất kích thích [20]. V. KẾT LUẬN Số YTNC tương quan tỷ lệ thuận với điểm số CHA2DS2-VASc và điểm CHA2DS2-VASC trung bình tăng dần theo số các YTNC. Chỉ số CHA2DS2- VASc tương quan thuận với tuổi với phương trình hồi quy tuyến tính y= 0,084x-1,662 và hệ số tương quan là r=0,485. TÀI LIỆU THAM KHẢO 1. Olesen JB, Torp-Pedersen C, Hansen ML, Lip GYJT, haemostasis. The value of the CHA2DS2- VASc score for refining stroke risk stratification in patients with atrial fibrillation with a CHADS2 score 0-1: a nationwide cohort study. 2012. 107: 1172-1179. 2. Hội tim mạch học Việt Nam. Khuyến cáo về chẩn đoán và điều trị rung nhĩ. 2016. 3. Hội tim mạch học Việt Nam. Khuyến cáo về chẩn đoán và điều trị trị nhồi máu não cấp (Đột quỵ thiếu máu não). 2008. 4. Lip GY, Andreotti F, Fauchier L, Huber K, Hylek E, Knight E, et al. Bleeding risk assessment and management in atrial fibrillation patients: a position document from the European Heart Rhythm Association, endorsed by the European Society of Cardiology Working Group on Thrombosis. 2011. 13: 723-746. 5. Association AD. Standards of medical care in diabetes 2017. 2017. 33: 1 - 33. 6. Nguyễn Thế Anh, Nghiên cứu đặc điểm lâm sàng, cận lâm sàng của nhồi máu não ở người cao tuổi có bệnh đái tháo đường. 2018, Viện nghiên cứu Khoa học y Dược lâm sàng 108. 7. Tun NN, Arunagirinathan G, Munshi SK, Pappachan JMJWjod. Diabetes mellitus and stroke: a clinical update. 2017. 8: 235. 8. Hong H, Kim Y, Cha MJ, Kim J, Lee D, Lee H, et al. Early neurological outcomes according to CHADS2 score in stroke patients with non‐ valvular atrial fibrillation. 2012. 19: 284-290. 9. Nguyễn Thị Bảo Liên, Đặc điểm lâm sàng, cận lâm sàng, các yếu tố nguy cơ đột quỵ của nhồi máu não cấp ở bệnh nhân rung nhĩ không do bệnh van tim, in Luận án tiến sĩ ĐHY Hà Nội. 2018. 10. Đinh Hữu Hùng. Nguy cơ tái phát sau đột quỵ thiếu máu não cục bộ theo phân tầng một số yếu tố liên quan. LATS ĐH Y Dược TP Hồ Chí Minh. 2014. 11. Đỗ Minh Chi, Cao Phi Phong. Nghiên cứu các yếu tố tiên lượng trên bệnh nhân nhồi máu não có rung nhĩ. Y học TP Hồ Chí Minh, 19. 2015. 1: 240-245. 12. Rothwell PJCD. Carotid artery disease and the risk of ischaemic stroke and coronary vascular events. 2000. 10: 21-33. 13. Ngô Văn Đàn. Phân tầng nguy cơ đột quỵ não theo thang điểm CHADS2 và CHA2DS2-VASc ở bệnh nhân tăng huyết áp có kèm theo rung nhĩ. Tạp chí Y-Dược học quân sự. 2016. 4: 158-162. 14. Bùi Thúc Quang, Vũ Điện Biên, Phạm Nguyên Sơn. Giá trị dự báo huyết khối tiểu nhĩ trái bằng thang điểm ChaDS2; Cha2DS2VASc, các thông số siêu âm tim thành ngực ở bệnh nhân rung nhĩ không có bệnh van tim. Tạp chí Y dược học, Trường Đại học Y dược Huế. 2013: 36-43. 15. Organization WH, Global status report on noncommunicable diseases 2014. 2014: World Health Organization. 16. Khan NA, McAlister FA, Pilote L, Palepu A, Quan H, Hill MD, et al. Temporal trends in stroke incidence in South Asian, Chinese and white patients: A population based analysis. 2017. 12: e0175556. 17. Putaala J, Metso AJ, Metso TM, Konkola N, Kraemer Y, Haapaniemi E, et al. Analysis of Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 19 1008 consecutive patients aged 15 to 49 with first-ever ischemic stroke: the Helsinki young stroke registry. 2009. 40: 1195-1203. 18. Morikawa Y, Nakagawa H, Naruse Y, Nishijo M, Miura K, Tabata M, et al. Trends in stroke incidence and acute case fatality in a Japanese rural area: the Oyabe study. 2000. 31: 1583-1587. 19. Van Alebeek ME, Arntz RM, Ekker MS, Synhaeve NE, Maaijwee NA, Schoonderwaldt H, et al. Risk factors and mechanisms of stroke in young adults: The FUTURE study. 2018. 38: 1631-1641. 20. Aparicio HJ, Himali JJ, Satizabal CL, Pase MP, Romero JR, Kase CS, et al. Temporal trends in ischemic stroke incidence in younger adults in the Framingham Study. 2019. 50: 1558-1560.
File đính kèm:
 nghien_cuu_moi_tuong_quan_cua_cac_yeu_to_nguy_co_tim_mach_vo.pdf
nghien_cuu_moi_tuong_quan_cua_cac_yeu_to_nguy_co_tim_mach_vo.pdf

