Một số đặc điểm lâm sàng, cận lâm sàng và kết quả chụp động mạch vành qua da ở bệnh nhân nhồi máu cơ tim cấp
Nhồi máu cơ tim cấp là một cấp cứu nội khoa với
nhiều biến chứng nặng như sốc tim, rối loạn nhịp tim.
Chụp động mạch vành qua da là biện pháp để xác
định vị trí, mức độ tổn thương động mạch vành đồng
thời can thiệp tái thông động mạch vành. Mục tiêu:
Mô tả đặc điểm lâm sàng, cận lâm sàng và kết quả
chụp mạch vành qua da ở bệnh nhân nhồi máu cơ tim
cấp tại Bệnh viện hữu nghị Đa khoa Nghệ An. Đối
tượng và phương pháp nghiên cứu: Nghiên cứu
mô tả cắt ngang được thực hiện trên 62 bệnh nhân
nhồi máu cơ tim cấp điều trị tại Bệnh viện hữu nghị đa
khoa Nghệ An. Kết quả: Tuổi trung bình là 72,5 ±
12,1 tuổi, nam giới chiếm 70,79%. Đa số bệnh nhân
có một hoặc nhiều yếu tố nguy cơ đi kèm: tăng huyết
áp (51,61%), rối loạn lipid máu (25,80%), hút thuốc
lá (24,90%), đái tháo đường (22,50%), lạm dụng
rượu (4,84%). Thời gian từ lúc đau ngực đến lúc nhập
viện: trước 12 giờ là 58,06%, trước 24 giờ là 67,74%,
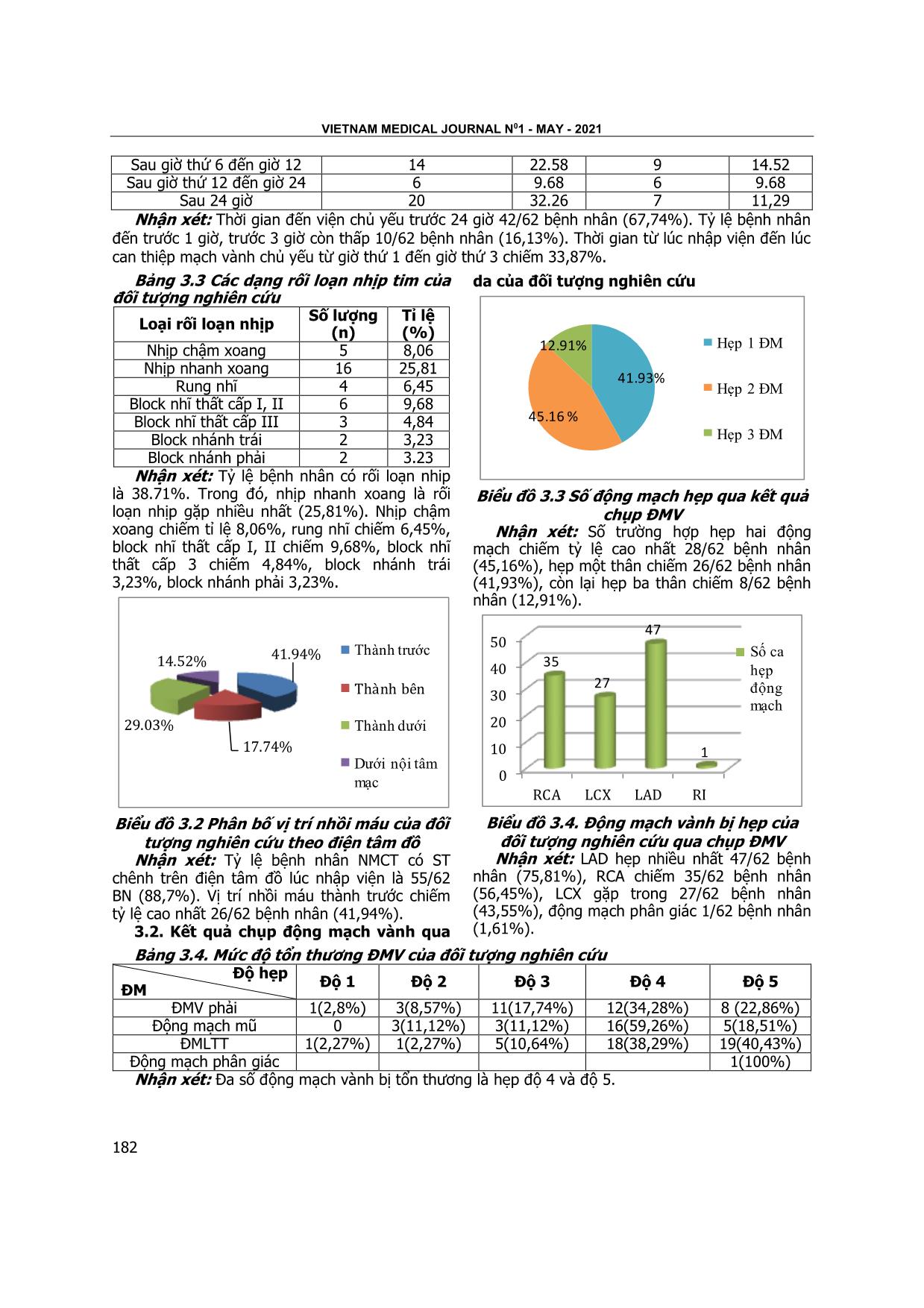
sau 24 giờ 32,26%. Tỷ lệ hẹp một động mạch vành là
41,93%, hai động mạch vành là 45,16%, hẹp ba động
mạch vành là 11,91%. Trong đó, 75,81% có hẹp LAD,
56,45% có hẹp RCA, 43,55% có hẹp LCX và 1,61% có
hẹp động mạch phân giác. Kết luận: Đa số bệnh
nhân nhồi máu cơ tim cấp có một hoặc nhiều yếu tố
nguy cơ tim mạch đi kèm. Tỷ lệ bệnh nhân đến bệnh
viện có khả năng can thiệp mạch sau 24 giờ kể từ khi
đau ngực còn cao (32,26%). Tỷ lệ hẹp một động
mạch vành là 41,93%, hai động mạch vành là
45,16%, hẹp ba động mạch vành là 11,91% và đa số
là hẹp độ 4 và độ 5.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Một số đặc điểm lâm sàng, cận lâm sàng và kết quả chụp động mạch vành qua da ở bệnh nhân nhồi máu cơ tim cấp

vietnam medical journal n01 - MAY - 2021 180 nghiện chích ma túy tại khu vực nông thôn miền núi tỉnh Bắc Giang, năm 2010. Tạp chí Y học thực hành2010, số 742-743: 197-200 3. Nguyễn Thị Dụ, Định hướng chung chẩn đoán và xử trí ngộ độc cấp, Tư vấn chẩn đoán và xử trí nhanh ngộ độc cấp. Nhà xuất bản Y học Hà Nội. 2004; 9-22. 4. Gainza I., Nogue S., Martinez Velasco C.,et al (2003), "Drug poisoning", An Sist Sanit Navar, 26 (1): 99-128. 5. Spiller H. A., Hays H. L., Aleguas A. (2013), "Overdose of drugs for attention-deficit hyperactivity disorder: clinical presentation, mechanisms of toxicity, and management", CNS Drugs, 27(7), tr. 531-43. 6. Fogel C Osborne GB (2008), "Understanding the motivations for recreational marijuana use among adult Canadians", Substance Use & Misuse,43(3-4), 539–72. 7. Robert J Hoffman (2020), “Ketamine poisoning”, Uptodate 2020. 8. Geetruida D van Dijken, Renske E Blom, Ronald J Hené, et al (2013), High incidence of mild hyponatraemia in females using ecstasy at a rave party, Nephrol Dial Transplant, 28(9):2277-83. MỘT SỐ ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG VÀ KẾT QUẢ CHỤP ĐỘNG MẠCH VÀNH QUA DA Ở BỆNH NHÂN NHỒI MÁU CƠ TIM CẤP Nguyễn Văn Tuấn1, Phạm Hồng Phương2 TÓM TẮT43 Nhồi máu cơ tim cấp là một cấp cứu nội khoa với nhiều biến chứng nặng như sốc tim, rối loạn nhịp tim. Chụp động mạch vành qua da là biện pháp để xác định vị trí, mức độ tổn thương động mạch vành đồng thời can thiệp tái thông động mạch vành. Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng và kết quả chụp mạch vành qua da ở bệnh nhân nhồi máu cơ tim cấp tại Bệnh viện hữu nghị Đa khoa Nghệ An. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang được thực hiện trên 62 bệnh nhân nhồi máu cơ tim cấp điều trị tại Bệnh viện hữu nghị đa khoa Nghệ An. Kết quả: Tuổi trung bình là 72,5 ± 12,1 tuổi, nam giới chiếm 70,79%. Đa số bệnh nhân có một hoặc nhiều yếu tố nguy cơ đi kèm: tăng huyết áp (51,61%), rối loạn lipid máu (25,80%), hút thuốc lá (24,90%), đái tháo đường (22,50%), lạm dụng rượu (4,84%). Thời gian từ lúc đau ngực đến lúc nhập viện: trước 12 giờ là 58,06%, trước 24 giờ là 67,74%, sau 24 giờ 32,26%. Tỷ lệ hẹp một động mạch vành là 41,93%, hai động mạch vành là 45,16%, hẹp ba động mạch vành là 11,91%. Trong đó, 75,81% có hẹp LAD, 56,45% có hẹp RCA, 43,55% có hẹp LCX và 1,61% có hẹp động mạch phân giác. Kết luận: Đa số bệnh nhân nhồi máu cơ tim cấp có một hoặc nhiều yếu tố nguy cơ tim mạch đi kèm. Tỷ lệ bệnh nhân đến bệnh viện có khả năng can thiệp mạch sau 24 giờ kể từ khi đau ngực còn cao (32,26%). Tỷ lệ hẹp một động mạch vành là 41,93%, hai động mạch vành là 45,16%, hẹp ba động mạch vành là 11,91% và đa số là hẹp độ 4 và độ 5. Từ khóa: Nhồi máu cơ tim cấp, chụp động mạch vành qua da 1Trường Đại học Y khoa Vinh, 2Bệnh viện Hữu nghị đa khoa Nghệ An Chịu trách nhiệm chính: Nguyễn Văn Tuấn Email: tuanminh1975@gmail.com Ngày nhận bài: 2.3.2021 Ngày phản biện khoa học: 22.4.2021 Ngày duyệt bài: 4.5.2021 SUMMARY THE CLINICAL, SUBCLINICAL FEATURES AND RESULTS OF PERCUTANEOUS ANGIOGRAPHY IN PATIENTS WITH MYOCARDIAL INFARTION AT THE NGHE AN GENERAL HOSPITAL Acute myocardial infarction is a medical emergency with serious complications such as cardiogenic shock and arrhythmia. Percutaneous coronary angiography is a measure to determine the location and extent of coronary artery damage and interventions to re-open coronary arteries. Objectives: To describe the clinical and subclinical features and the results of percutaneous coronary angiography in patients with acute myocardial infarction at the Nghe An General Hospital. Results: The average age was 72.5 ± 12.1 years, and male accounted for 70.79%. The majority of patients had one or more associated risk factors: hypertension (51.61%), dyslipidemia (25.80%), smoking (24.90%), diabetes ( 22.50%), abuse of alcohol (4.84%). The time from chest pain to hospital admission: before 12 hours was 58.06%, before 24 hours was 67.74%, and after 24 hours was 32.26%. The rate of the stenosis of one coronary arteries is 41.93%, the stenosis of two coronary arteries is 45.16%, the stenosis of three coronary arteries is 11.91%. Of which, 75.81% had LAD stenosis, 56.45% had RCA stenosis, 43.55% had LCX stenosis. Conclusion: Most people with acute myocardial infarction have one or more associated cardiovascular risk factors. The proportion of patients going to the hospital that is capable of performing vascular intervention after 24 hours since chest pain remains high (32,26%). The rate of one coronary stenosis is 41,93%, two coronary stenosis is 45,16%, three coronary stenosis is 11,91% and the majority is grade 4 and 5 stenosis. Keywords: Acute myocardial infarction, percutaneous coronary angiography I. ĐẶT VẤN ĐỀ Nhồi máu cơ tim (NMCT) là một cấp cứu nội TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021 181 khoa nặng với nhiều biến chứng nguy hiểm như sốc tim, rối loạn nhịp tim với tỷ lệ tử vong cao. Ở Việt Nam tình hình nhồi máu cơ tim có xu hương gia tăng. Mặc dù hiện nay đã có nhiều tiến bộ trong chẩn đoán và điều trị nhưng tỷ lệ tử vong do nhồi máu cơ tim còn khá cao. Hiện nay tiêu huyết khối và can thiệp động mạch vành (ĐMV) qua da là biện pháp chính trong điều trị nhồi máu cơ tim cấp. Can thiệp động mạch vành qua da đã chứng tỏ được ưu thế trong điều trị NMCT cấp như giảm tỷ lệ tử vong, thông được chỗ tắc nghẽn động mạch vành mà còn giải quyết được các hẹp ĐMV tồn dư bằng các biện pháp cơ học. Tuy nhiên, kết quả của can thiệp ĐMV còn phù thuộc vào nhiều yếu tố như thời gian tiếp cận với nhân viên y tế, thời gian vận chuyển bệnh nhân cũng như tình trạng bệnh nhân cụ thể. Nghệ An là một tỉnh đông dân cư, địa bàn rộng và có địa hình phức tạp nên bệnh nhân ở một số vùng xa trung tâm thì thời gian từ k ... bệnh nhân được chẩn đoán NMCT cấp, có chụp mạch vành qua da điều trị tại khoa Tim mạch, Bệnh viện hữu nghị Đa khoa Nghệ An. Tiêu chuẩn chẩn đoán NMCT theo Định nghĩa lần thứ ba toàn cầu về NMCT của ESC/ACCF/AHA/WHF năm 2012 [8]. 2.1.2. Tiêu chuẩn loại trừ. NMCT cũ đến bệnh viện điều trị vì nguyên nhân khác. Bệnh nhân từ chối tham gia nghiên cứu. 2.2. Địa điểm nghiên cứu: Khoa tim mạch, Bệnh viện Hữu nghị đa khoa Nghệ An. 2.3. Phương pháp nghiên cứu 2.3.1. Thiết kế nghiên cứu: Nghiên cứu mô tả cắt ngang 2.3.2. Cỡ mẫu và cách chọn mẫu: 62 bệnh nhân nhồi máu cơ tim cấp thõa mãn tiêu chuẩn lựa chọn được đưa vào nghiên cứu. 2.3.3. Kỹ thuật chính sử dụng trong nghiên cứu. Chụp động mạch vành qua da được thực hện trên máy chụp mạch số hóa xóa nền (DSA) Allura FD 10 tại Bệnh viện Hữu nghị đa khoa Nghệ An. 2.4. Xử lý số liệu: - Số liệu được xử lý bằng phần mềm SPSS 20.0. - Sử dụng ANOVA test để so sánh trung bình các quan sát nếu biến có phân bố chuẩn. - Sử dụng test χ2 để so sánh sự khác biệt về tỷ lệ phần trăm. III. KẾT QUẢ NGHIÊN CỨU 1. Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu Bảng 3.1. Đặc điểm tuổi, giới của các đối tượng nghiên cứu Đặc điểm Nam Nữ Tổng 44 18 Tỉ lệ (%) 70,97 29,03 Nam/ nữ 2,44/1 Tuổi trung bình 72,5 ± 12,1 Nhận xét: Độ tuổi trung bình mắc NMCT là 72,5 ± 12,1 năm. Trong đó, tập trung nhiều nhất ở nhóm trên 75 tuổi (45,16%). Bệnh gặp chủ yếu ở nam (70,79%), nữ chiếm 29,03%, tỷ lệ nam/ nữ là 2,44/1. 24 32 14 16 15 3 0 10 20 30 40 BMV Tăng huyết áp ĐTĐ RLLPM Hút thuốc Lạm dụng rượu Người Biểu đồ 3.1 Tỷ lệ mắc các yếu tố nguy cơ của các đối tượng nghên cứu Nhận xét: Bệnh tăng huyết áp chiếm tỉ lệ cao nhất (51,61%), tiếp theo đến tiền sử mắc bệnh mạch vành (38,71%), rối loạn lipid máu (25,80%), hút thuốc (24,19%), đái tháo đường (22,50%), lạm dụng rượu (4,84%) có tỷ lệ thấp nhất. Bảng 3.2. Phân bố thời gian từ lúc đau ngực đến lúc nhập viện, thời gian từ lúc nhập viện đến lúc PCI của các đối tượng nghiên cứu Thời gian Từ lúc đau ngực đến lúc nhập viên Tỉ lệ (%) Từ lúc nhập viên đến lúc PCI Tỉ lệ (%) Từ giờ thứ 0 đến giờ 1 1 1.61 6 9.67 Sau giờ thứ 1 đến giờ 3 9 14.52 21 33.87 Sau giờ thứ 3 đến giờ 6 12 19.35 13 20.97 vietnam medical journal n01 - MAY - 2021 182 Sau giờ thứ 6 đến giờ 12 14 22.58 9 14.52 Sau giờ thứ 12 đến giờ 24 6 9.68 6 9.68 Sau 24 giờ 20 32.26 7 11,29 Nhận xét: Thời gian đến viện chủ yếu trước 24 giờ 42/62 bệnh nhân (67,74%). Tỷ lệ bệnh nhân đến trước 1 giờ, trước 3 giờ còn thấp 10/62 bệnh nhân (16,13%). Thời gian từ lúc nhập viện đến lúc can thiệp mạch vành chủ yếu từ giờ thứ 1 đến giờ thứ 3 chiếm 33,87%. Bảng 3.3 Các dạng rối loạn nhịp tim của đối tượng nghiên cứu Loại rối loạn nhịp Số lượng (n) Tỉ lệ (%) Nhịp chậm xoang 5 8,06 Nhịp nhanh xoang 16 25,81 Rung nhĩ 4 6,45 Block nhĩ thất cấp I, II 6 9,68 Block nhĩ thất cấp III 3 4,84 Block nhánh trái 2 3,23 Block nhánh phải 2 3.23 Nhận xét: Tỷ lệ bệnh nhân có rối loạn nhip là 38.71%. Trong đó, nhịp nhanh xoang là rối loạn nhịp gặp nhiều nhất (25,81%). Nhịp chậm xoang chiếm tỉ lệ 8,06%, rung nhĩ chiếm 6,45%, block nhĩ thất cấp I, II chiếm 9,68%, block nhĩ thất cấp 3 chiếm 4,84%, block nhánh trái 3,23%, block nhánh phải 3,23%. 41.94% 17.74% 29.03% 14.52% Thành trước Thành bên Thành dưới Dưới nội tâm mạc Biểu đồ 3.2 Phân bố vị trí nhồi máu của đối tượng nghiên cứu theo điện tâm đồ Nhận xét: Tỷ lệ bệnh nhân NMCT có ST chênh trên điện tâm đồ lúc nhập viện là 55/62 BN (88,7%). Vị trí nhồi máu thành trước chiếm tỷ lệ cao nhất 26/62 bệnh nhân (41,94%). 3.2. Kết quả chụp động mạch vành qua da của đối tượng nghiên cứu 41.93% 45.16 % 12.91% Hẹp 1 ĐM Hẹp 2 ĐM Hẹp 3 ĐM Biểu đồ 3.3 Số động mạch hẹp qua kết quả chụp ĐMV Nhận xét: Số trường hợp hẹp hai động mạch chiếm tỷ lệ cao nhất 28/62 bệnh nhân (45,16%), hẹp một thân chiếm 26/62 bệnh nhân (41,93%), còn lại hẹp ba thân chiếm 8/62 bệnh nhân (12,91%). 0 10 20 30 40 50 RCA LCX LAD RI 35 27 47 1 Số ca hẹp động mạch Biểu đồ 3.4. Động mạch vành bị hẹp của đối tượng nghiên cứu qua chụp ĐMV Nhận xét: LAD hẹp nhiều nhất 47/62 bệnh nhân (75,81%), RCA chiếm 35/62 bệnh nhân (56,45%), LCX gặp trong 27/62 bệnh nhân (43,55%), động mạch phân giác 1/62 bệnh nhân (1,61%). Bảng 3.4. Mức độ tổn thương ĐMV của đối tượng nghiên cứu Độ hẹp ĐM Độ 1 Độ 2 Độ 3 Độ 4 Độ 5 ĐMV phải 1(2,8%) 3(8,57%) 11(17,74%) 12(34,28%) 8 (22,86%) Động mạch mũ 0 3(11,12%) 3(11,12%) 16(59,26%) 5(18,51%) ĐMLTT 1(2,27%) 1(2,27%) 5(10,64%) 18(38,29%) 19(40,43%) Động mạch phân giác 1(100%) Nhận xét: Đa số động mạch vành bị tổn thương là hẹp độ 4 và độ 5. TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021 183 IV. BÀN LUẬN 4.1. Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu 4.1.1. Đặc điểm tuổi, giới tính. Nghiên cứu cho thấy độ tuổi trung bình mắc NMCT là 72,5 ± 12,1 năm. Trong đó tập trung nhiều nhất ở nhóm trên 75 tuổi. Bệnh gặp chủ yếu ở nam 70,79%, nữ chiếm 29,03%, tỷ lệ nam/ nữ là 2,44/1. Kết quả này tương tự với những nghiên cứu trước đây. Trong nghiên cứu của Hà Văn Chiến, tuổi trung bình 67,82 ± 12,04 năm, nam chiếm 71,57%, nữ chiếm 28,43%, tỷ lệ nam/nữ là 2,5/1 [1]. Tỷ lệ nam/nữ trong nghiên cứu của Lê Thị Thanh Hằng là 2/1 [3]. Nghiên cứu của tác giả Patrick T.O’Gara có tuổi trung bình là 67,57 ± 11,35 năm, tỷ lệ nam/nữ là 1,37/1 [6]. 4.1.2. Đặc điểm các yếu tố nguy cơ. Trong nghiên cứu này, tăng huyết áp chiếm tỉ lệ cao nhất trong các yếu tố nguy cơ tim mạch (51,61%). Qua đó thêm khẳng định tăng huyết áp là môt nguy cơ lớn đối với bệnh NMCT. Tiếp theo đến tiền sử mắc bệnh mạch vành (38,71%), rối loạn lipid máu (25,80%), hút thuốc (24,19%), đái tháo đường (22,50%) chiếm tỷ lệ cao, lạm dụng rượu có tỷ lệ thấp nhất (4,84%). Huyết áp, rối loạn lipid máu, đái tháo đường, hút thuốc lá là các yếu tố nguy cơ tim mạch chính [2]. Một nghiên cứu của Hani Jneid cho thấy 90% bệnh nhân bị NMCT có một trong ba nguy cơ chính là tăng huyết áp, rối loạn lipid máu và hút thuốc lá [7]. Những nghiên cứu các tác giả trong và ngoài nước cho kết quả tương tự. Nghiên cứu Lê Thị Thanh Hằng tỷ lệ THA là 68,9% [3]; Nguyễn Quang Tuấn tỷ lệ THA 45,6%, hút thuốc lá là 38,6%, đái tháo đường là 28,9%, béo phì là 21,9%; Hani Jneid tỷ lệ THA là 55,34%, rối loạn lipid máu là 30,43%, hút thuốc lá là 29,73% [7]. 4.1.3. Đặc điểm thời gian từ lúc đau ngực đến lúc nhập viện, thời gian từ lúc nhập viện đến lúc can thiệp mạch vành. Thời gian đến viện từ giờ thứ 6 đến giờ thứ 12 chiếm tỷ lệ cao nhất 22,58%, từ giờ thứ 3 đến giờ thứ 6 chiếm 19,35%. Tổng số bệnh nhân đến trước 24 giờ chiếm 67,74%. Bệnh nhân đến sau 24 giờ chiếm 32,25%. Tỷ lệ bệnh nhân đến trước 1 giờ, trước 3 giờ còn thấp 10/62 bệnh nhân (16,13%). Điều này cho thấy bệnh nhân còn kéo dài thời gian đến viện, rất ít bệnh nhân đến viện được trong khung giờ tái thông mạch máu tốt nhất. Kết quả này cũng tương tự nghiên cứu của Hà Văn Chiến: trước 6 giờ có 26/102 bệnh nhân (25,49%), từ 6-12 giờ có 16/102 bệnh nhân (15,69%), từ 12-24 giờ: 27/102 bệnh nhân (26,47%), tỷ lệ nhập viện trước 24 giờ là 69/102 bệnh nhân (67,65%), sau 24 giờ là 33/102 bệnh nhân (32,35%) [1]. 4.1.4. Đặc điểm điện tâm đồ của đối tượng nghiên cứu. Tỷ lệ bệnh nhân NMCT có ST chênh trên điện tâm đồ lúc nhập viện của mẫu nghiên cứu chung là 55/62 BN (88,7%), còn lại 7/162 BN (11,3%) bệnh nhân NMCT dưới nội tâm mạc. Kết quả nghiên cứu của tác giả Trương Hoàng Anh Thư (2006) tỷ lệ bệnh nhân NMCT cấp ST chênh chiếm 87,8% và NMCT cấp ST không chênh chiếm 12,2% [5]. Vùng nhồi máu trên ECG: Thành trước chiếm tỷ lệ cao nhất 26/62 bệnh nhân (41,94%), tiếp theo là thành dưới 18/62 bệnh nhân (29,03%). Thành bên chiếm tỷ lệ thấp nhất 11/62 bệnh nhân (17,74%). So sánh với các kết quả nghiên cứu khác: Bảng 4.1 Các kết quả nghiên cứu vùng nhồi máu cơ tim Tác giả Thành trước (%) Thành dưới (%) Hà Văn Chiến 40,19 45,09 Nguyễn Văn Tân 65 46,3 Marisa FL (2002) 41,6 41 Dang AD (2008) 63,3 32,9 Về các rối loạn nhịp tim kèm theo, tỷ lệ bệnh nhân có rối loạn nhịp là 38.71%. Trong đó, nhịp nhanh xoang là rối loạn nhịp gặp nhiều nhất 25,81%, tiếp theo là block nhĩ thất (14,52%). Các dạng rối loạn nhịp block nhanh phải (3,22%), block nhánh trái (3,22%),block nhĩ thất cấp III chiếm 4,84%, rung nhĩ (6,45%), nhịp chậm xoang (8,06%) chiếm tỷ lệ ít hơn. 4.2. Kết quả chụp động mạch vành qua da của đối tượng nghiên cứu Tỷ lệ hẹp một động mạch vành là 41,93%, hai động mạch vành là 45,16%, hẹp ba động mạch vành là 11,91%. Trong đó LAD hẹp nhiều nhất với 47/62 bệnh nhân (75,81%), RCA chiếm 35/62 bệnh nhân (56,45%) và LCX gặp trong 27/62 bệnh nhân (43,55%). Động mạch phân giác 1/62 bệnh nhân (1,61%). So sánh với kết quả của Phạm Văn Hùng cũng cho tỷ lệ tương tự: hẹp LAD 46,3%, RCA 35,9%, LCX 17,8% [4]. Mức độ hẹp chủ yếu là độ 4 (LAD 14/35 bệnh nhân, RCA 16/27 bệnh nhân, LCX 18/47 bệnh nhân), độ 5 (LAD 8/35 bệnh nhân, RCA 5/27 bệnh nhân, LCX 19/47 bệnh nhân, động mạch phân giác 1/1 bệnh nhân). So sánh kết quả chụp ĐMV và điện tâm đồ ta thấy: Trong thành dưới, động mạch thủ vietnam medical journal n01 - MAY - 2021 184 phạm chiếm tỷ lệ cao nhất là RCA (55,56%), LCX chiếm 16,67%, LAD chiếm 27,77%. Tổn thương phối hợp cả ba động mạch chiếm tỷ lệ 61,11%, hai động mạch chiếm tỷ lệ 39,89%. Trong thành trước, động mạch thủ phạm chiếm tỷ lệ cao nhất là RCA (73,08%), LAD chiếm 27,77%, RI chiếm 3,85%, không có trường hợp nào do LCX. Tổn thương phối hợp cả ba động mạch chiếm tỷ lệ 42,31%, hai động mạch chiếm tỷ lệ 58,69%. Trong thành bên, động mạch thủ phạm chiếm tỷ lệ cao nhất là LCX (54,54%), LAD chiếm 45,46%, không có trường hợp nào do RCA. Tổn thương phối hợp cả ba động mạch chiếm tỷ lệ 42,31%, hai động mạch chiếm tỷ lệ 58,69%. V. KẾT LUẬN - Tuổi trung bình là 72,5 ± 12,1 tuổi, nam giới chiếm 70,79%. - Đa số bệnh nhân có một hoặc nhiều yếu tố nguy cơ đi kèm: tăng huyết áp (51,61%), rối loạn lipid máu (25,80%), hút thuốc lá (24,90%), đái tháo đường (22,50%), lạm dụng rượu (4,84%). - Thời gian từ lúc đau ngực đến lúc nhập viện: trước 12 giờ là 58,06%, trước 24 giờ là 67,74%, sau 24 giờ 32,26%. - Tỷ lệ hẹp một động mạch vành là 41,93%, hai động mạch vành là 45,16%, hẹp ba động mạch vành là 11,91%. Trong đó, 75,81% có hẹp LAD, 56,45% có hẹp RCA, 43,55% có hẹp LCX và 1,61% có hẹp động mạch phân giác. TÀI LIỆU THAM KHẢO 1. Hà Văn Chiến (2017), Nghiên cứu đặc điểm lâm sàng và cận lâm sàng của bệnh nhân nhồi máu cơ tim cấp điều trị tại bệnh viện tỉnh Thanh Hóa, Luận văn thạc sỹ Y học: Đại học Y khoa Hà Nội. 2. Ngô Quý Châu, Nguyễn Lân Việt (2016), Nhồi máu cơ tim cấp. Bệnh học Nội khoa. Tập 1: Nhà xuất bản Y học. 3. Lê Thị Thanh Hằng (2010), Nghiên cứu đặc điểm lâm sàng và cận lâm sàng và các yếu tố nguy cơ của nhồi máu cơ tim cấp ở nữ giới, in Luận án Tiến sĩ Y học: Học viện Quân Y. 4. Phạm Văn Hùng (2018), Đánh giá kết quả chụp và can thiệp động mạch vành qua da tại bệnh viện Đà Nẵng. Tạp chí Tim mạch học Việt Nam, 80: p. 11-12. 5. Trương Hoàng Anh Thư (2006), Khảo sát tình hình theo dõi và điều trị bệnh nhân sau nhồi máu cơ tim cấp tại Bệnh viện Nguyễn Tri Phương từ năm 2003 - 2005. Tạp chí Y học, 2006: p. 45-50. 6. Patrick, T.O.G. (2013), 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction, R.o.t.A.C.o.C. Foundation, p. 144-164. 7. Jneid, H. (2012), 2012 ACCF/AHA Focussed Update of The Guidelines for the management of patients with unstable angina/non-ST-elevation myocardial Infartion. report of the American College of Cardiology Foundation. 60: p. 645-681. 8. Stephan D. Fihn, Julius M. Gardin, Jonathan Abrams (2012), 2012 ACCF/AHA/ACP/AATS/ PCNA/SCAI/STS Guideline for the Diagnosis and Management of Patients With Stable Ischemic Heart Disease. Circulation. 126: p. 354-471. ĐIỀU TRỊ SA MỎM CẮT ÂM ĐẠO BẰNG PHƯƠNG PHÁP ĐẶT VÒNG NÂNG TRÊN CA LÂM SÀNG TẠI BỆNH VIỆN PHỤ SẢN THÀNH PHỐ CẦN THƠ Lý Kim Ngân*, Võ Minh Tuấn* TÓM TẮT44 Sa vòm âm đạo hay mỏm cắt âm đạo sau cắt tử cung là sự tụt xuống của đỉnh âm đạo sau phẫu thuật cắt tử cung. Sa mỏm cắt âm đạo sau cắt tử cung là một biến chứng hiếm gặp sau phẫu thuật cắt tử cung cả đường bụng và đường âm đạo. Nguy cơ sa mỏm cắt tăng lên khi cắt tử cung qua đường âm đạo. Tỷ lệ sa mỏm cắt âm đạo là 11,6% sau khi cắt tử cung vì bệnh lý sa tạng chậu và 1,8% cho bệnh lý khác của tử cung [4]. Ngày nay, có nhiều phương pháp để điều trị *Đại học Y Dược TP.HCM Chịu trách nhiệm chính: Lý Kim Ngân Email: drlkngan@gmail.com Ngày nhận bài: 5.3.2021 Ngày phản biện khoa học: 27.4.2021 Ngày duyệt bài: 7.5.2021 sa mỏm cắt âm đạo như phẫu thuật, tập cơ sàn chậu, đặt vòng nâng. Trong đó, phẫu thuật là một can thiệp hiệu quả cho những phụ nữ bị sa mỏm cắt âm đạo sau cắt tử cung. Nhưng đối với bệnh nhân già yếu, có nhiều bệnh lý đi kèm thì đặt vòng nâng vẫn là một lựa chọn điều trị bảo tồn có thể được cân nhắc như điều trị đầu tay. Tỷ lệ thành công với đặt vòng nâng điều trị sa tạng chậu sau cắt tử cung là 63,2% [3]. Cho thấy tỷ lệ thất bại sau đặt vòng nâng là khá cao. Một trong những yếu tố tiên lượng khả năng đặt vòng thất bại là đã phẫu thuật cắt tử cung. Tuy nhiên, chúng tôi giới thiệu một trường hợp điều trị sa mỏm cắt âm đạo thành công bằng phương pháp đặt vòng nâng, với chất lượng cuộc sống tăng mạnh. Bệnh nhân 73 tuổi, PARA 100010, sa mỏm cắt âm đạo độ III theo POP-Q. Bệnh nhân được đặt vòng nâng Gellhorn 57mm điều trị với điểm số PFDI-20 và PFIQ-7 trước đặt vòng nâng là 141.67 và 95.24. Sau 1 tháng theo dõi điểm
File đính kèm:
 mot_so_dac_diem_lam_sang_can_lam_sang_va_ket_qua_chup_dong_m.pdf
mot_so_dac_diem_lam_sang_can_lam_sang_va_ket_qua_chup_dong_m.pdf

