Khảo sát tình trạng dinh dưỡng ở bệnh nhân ung thư đầu cổ điều trị xạ trị
Mục tiêu: Đánh giá tình trạng dinh dưỡng và các yếu tố liên quan ở bệnh nhân ung thư đầu cổ được
điều trị xạ trị hoặc điều trị hóa xạ trị đồng thời.
Phương pháp nghiên cứu: Theo dõi dọc, nghiên cứu tiến cứu quan sát thông qua các cuộc phỏng
vấn và công cụ nghiên cứu trên 50 bệnh nhân chẩn đoán ung thư đầu cổ được điều trị có xạ trị tại các
thời điểm trước xạ trị, ngay sau khi xạ trị và 1, 3 tháng sau xạ. Nghiên cứu tiến hành tại Trung tâm Ung
Bướu, bệnh viện Quân Y 103, thời gian từ tháng 6/2018 đến tháng 3/2020.
Kết quả và bàn luận: Trước khi điều trị phần lớn bệnh nhân (92%) được nuôi dưỡng tốt theo PGSGA, nhưng tại thời điểm kết thúc xạ trị có tới 76% bệnh nhân bị suy dinh dưỡng. Nghiên cứu chỉ ra quá
trình xạ trị làm cho lượng tiêu thụ thức ăn giảm (>50% so với khẩu phần ăn), các chỉ số (cân nặng, BMI,
TSF, MUAC, MAMA) và các chỉ số sinh hóa máu (protein, albumin) đều giảm. Tình trạng suy dinh dưỡng
nguy cơ nặng hơn ở những bệnh nhân ung thư khoang miệng - hầu họng; giai đoạn bệnh tiến triển; điều
trị hóa xạ kết hợp; những bệnh nhân nhẹ cân, không được can thiệp dinh dưỡng kịp thời. Các độc tính tại
các cơ quan như niêm mạc miệng, tuyến nước bọt, hầu họng và thực quản xấu đi trong quá trình điều trị
xạ, nặng nhất ở thời điểm vừa kết thúc xạ trị và hồi phục dần sau tia xạ, càng suy dinh dưỡng thì độc tính
càng nặng.
Kết luận: Quá trình xạ trị ở bệnh nhân ung thư đầu cổ tác động không tốt đến tình trạng dinh dưỡng.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5
Trang 6

Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Khảo sát tình trạng dinh dưỡng ở bệnh nhân ung thư đầu cổ điều trị xạ trị

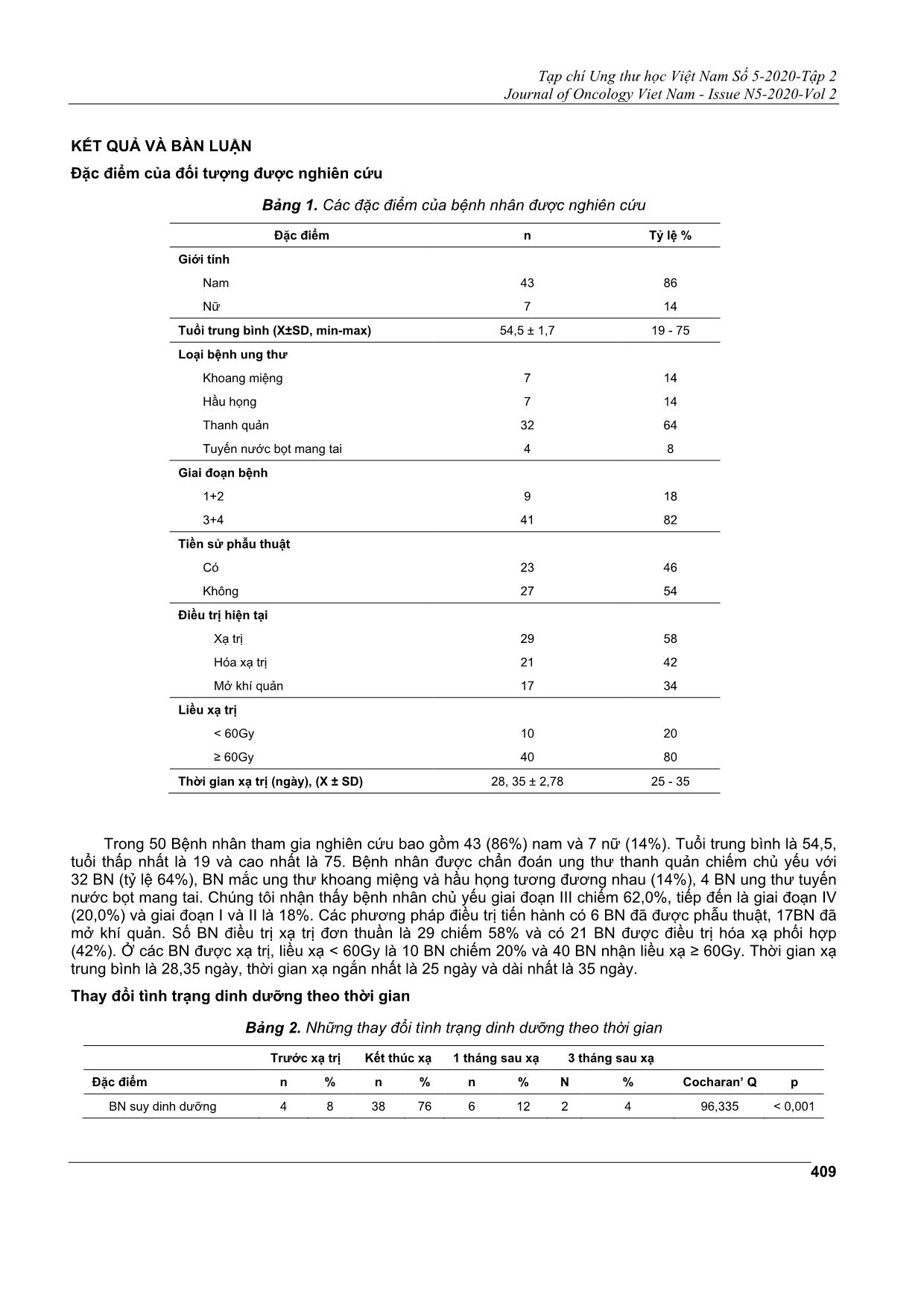
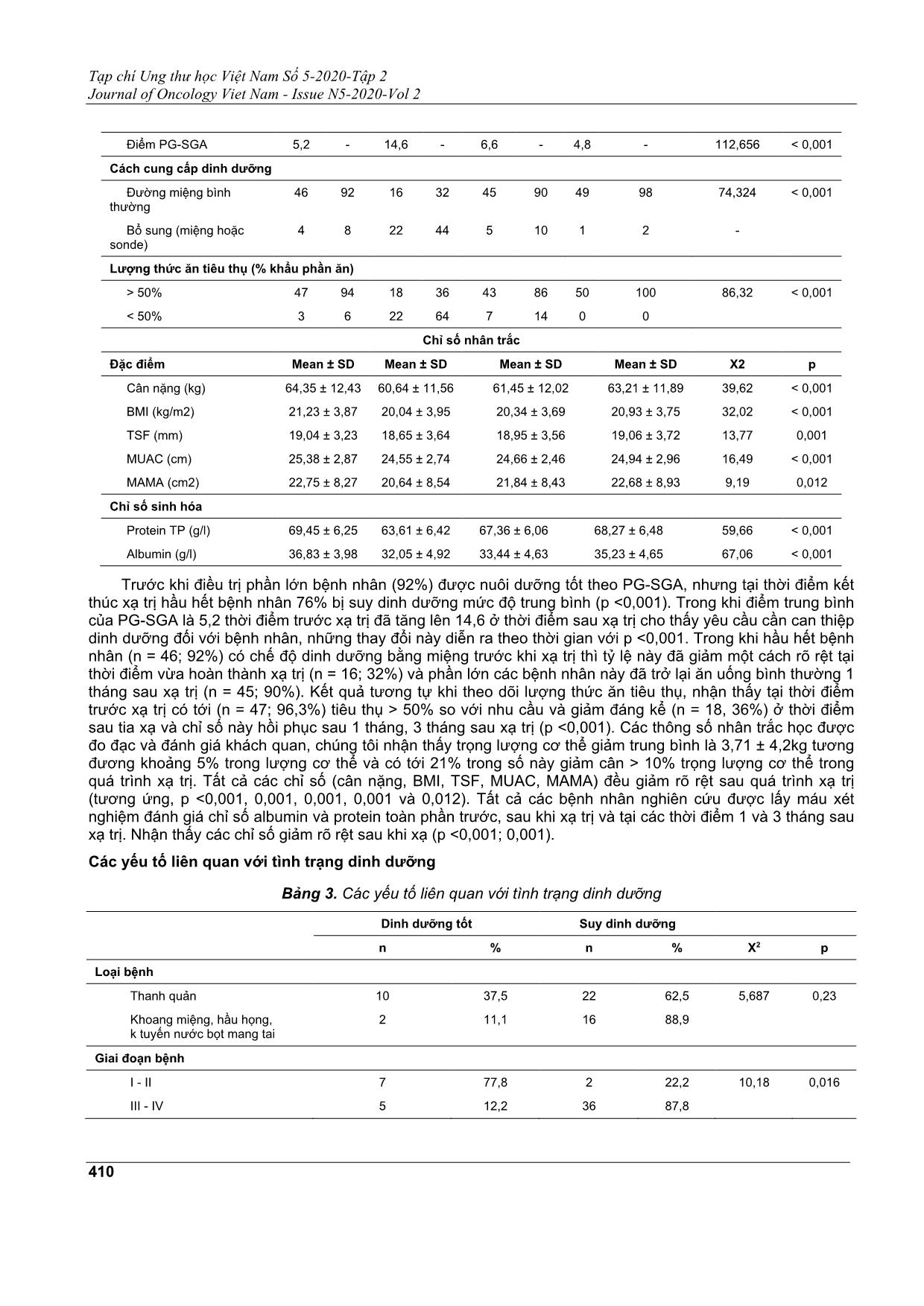
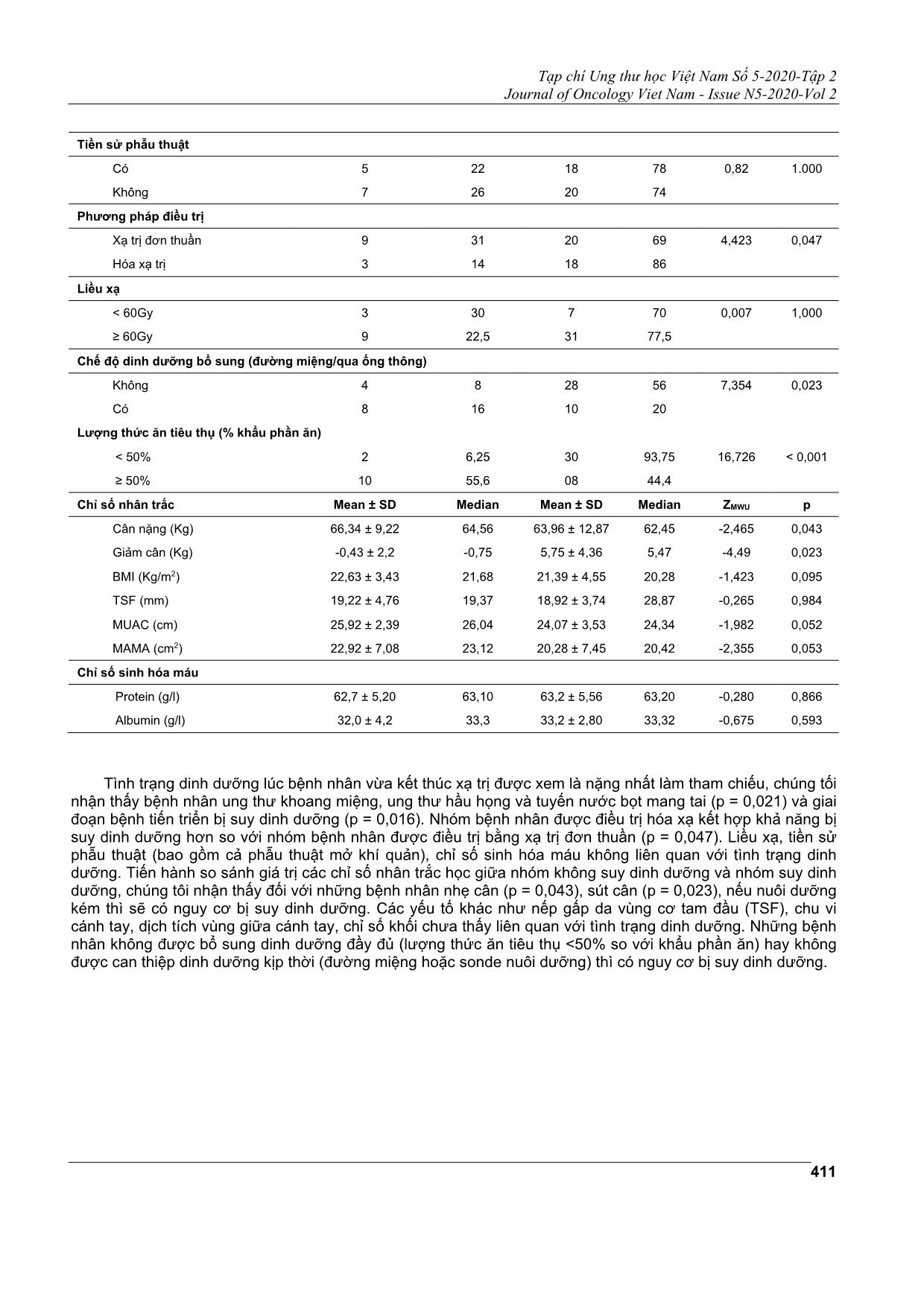
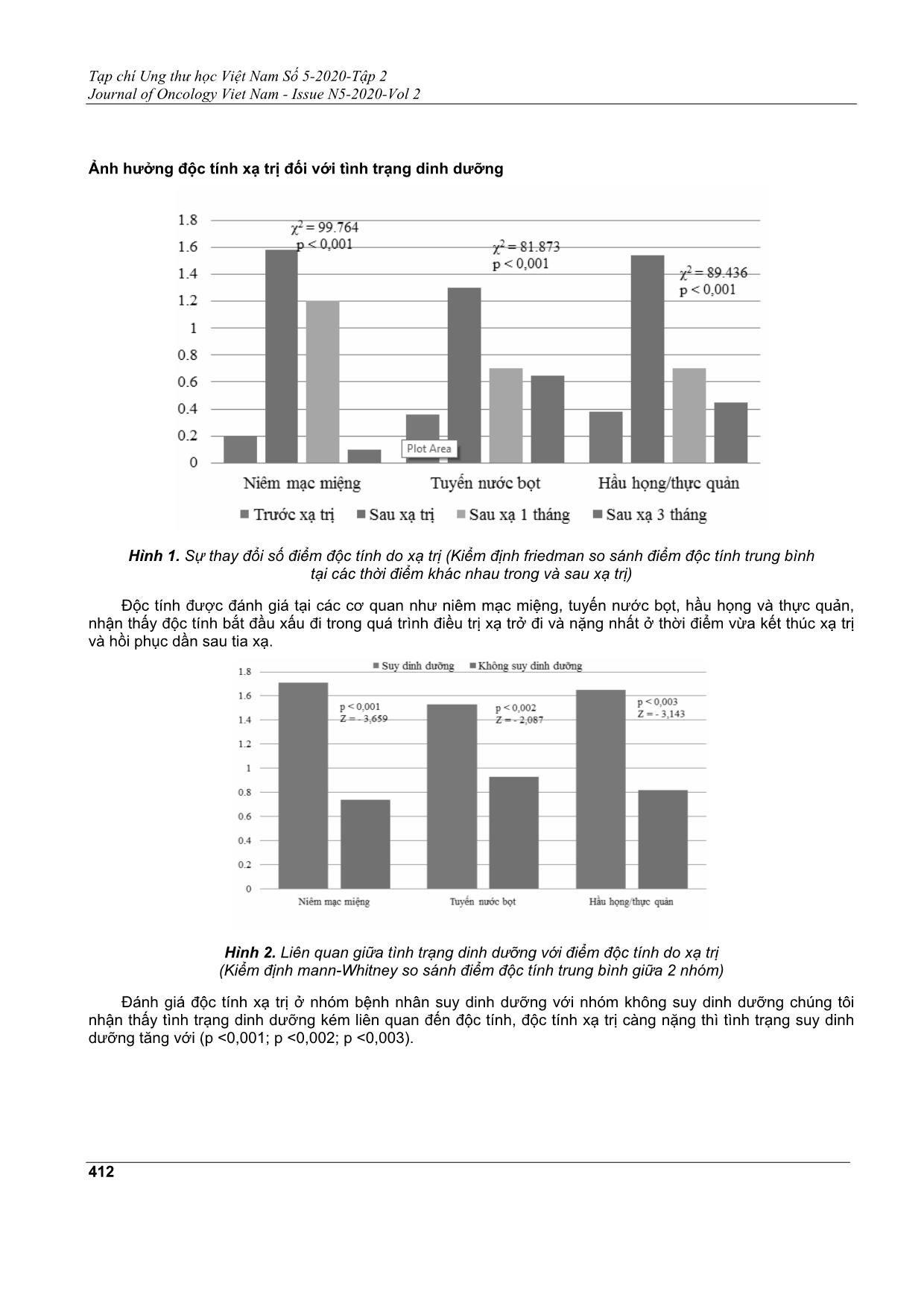
Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 407 KHẢO SÁT TÌNH TRẠNG DINH DƯỠNG Ở BỆNH NHÂN UNG THƯ ĐẦU CỔ ĐIỀU TRỊ XẠ TRỊ HỒ VIẾT HOÀNH1; NGHIÊM THỊ MINH CHÂU2; NGUYỄN VĂN BA3, NGUYỄN HỮU THIỆN4 Địa chỉ liên hệ: Nguyễn Hữu Thiện Email:huuthienk71@gmail.com Ngày nhận bài: 05/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 ThS. Phó Khoa Hóa trị - Trung tâm Ung Bướu Bệnh viện Quân Y 103 2 PGS.TS. Trưởng Bộ môn Ung thư - Trưởng Khoa Hóa trị - Trung tâm Ung Bướu Bệnh viện Quân Y 103 3 PGS.TS. Giám đốc Trung tâm Ung bướu - Trưởng Khoa Xạ trị - Trung tâm Ung Bướu Bệnh viện Quân Y 103 4 CNĐD Điều dưỡng Trưởng- Khoa Hóa trị - Trung tâm Ung Bướu bệnh viện Quân Y 103 ĐẶT VẤN ĐỀ Ung thư đầu cổ không phải là loại ung thư phổ biến trong các loại ung thư trên thế giới, nhưng có vị trí đặc biệt quan trọng, bởi khối ung thư tác động lên các cấu trúc đường hô hấp và đường tiêu hóa trên, ảnh hưởng lên các quá trình ăn uống, hô hấp và giao tiếp. Những tác động này có thể do tổ chức u phát triển chèn ép cũng có thể do các tác dụng phụ của điều trị, đặc biệt là xạ trị. Một trong những chức năng quan trọng của cơ thể là ăn uống, tùy thuộc vào vị trí, kích thước trường chiếu, liều chiếu và thời gian điều trị, sự thiếu hụt dinh dưỡng là hậu quả biến chứng cấp hoặc mạn của xạ trị. Thật vậy, các biến chứng cấp như viêm niêm mạc miệng, khô miệng, thay đổi vị giác, khó nuốt, nuốt đau, đau miệng và cổ họng hoặc chán ăn. Đây chính là nguyên nhân làm cho tình trạng dinh dưỡng ở bệnh nhân ung thư đầu cổ kém đi. Bệnh nhân ung thư đầu cổ nhận liệu pháp xạ trị có nguy cơ suy dinh dưỡng đáng kể, các nghiên cứu chỉ ra có tới 80% bệnh nhân giảm cân đáng kể trong thời gian điều trị. Tình trạng suy nhược, suy giảm chức năng, tăng TÓM TẮT Mục tiêu: Đánh giá tình trạng dinh dưỡng và các yếu tố liên quan ở bệnh nhân ung thư đầu cổ được điều trị xạ trị hoặc điều trị hóa xạ trị đồng thời. Phương pháp nghiên cứu: Theo dõi dọc, nghiên cứu tiến cứu quan sát thông qua các cuộc phỏng vấn và công cụ nghiên cứu trên 50 bệnh nhân chẩn đoán ung thư đầu cổ được điều trị có xạ trị tại các thời điểm trước xạ trị, ngay sau khi xạ trị và 1, 3 tháng sau xạ. Nghiên cứu tiến hành tại Trung tâm Ung Bướu, bệnh viện Quân Y 103, thời gian từ tháng 6/2018 đến tháng 3/2020. Kết quả và bàn luận: Trước khi điều trị phần lớn bệnh nhân (92%) được nuôi dưỡng tốt theo PG- SGA, nhưng tại thời điểm kết thúc xạ trị có tới 76% bệnh nhân bị suy dinh dưỡng. Nghiên cứu chỉ ra quá trình xạ trị làm cho lượng tiêu thụ thức ăn giảm (>50% so với khẩu phần ăn), các chỉ số (cân nặng, BMI, TSF, MUAC, MAMA) và các chỉ số sinh hóa máu (protein, albumin) đều giảm. Tình trạng suy dinh dưỡng nguy cơ nặng hơn ở những bệnh nhân ung thư khoang miệng - hầu họng; giai đoạn bệnh tiến triển; điều trị hóa xạ kết hợp; những bệnh nhân nhẹ cân, không được can thiệp dinh dưỡng kịp thời. Các độc tính tại các cơ quan như niêm mạc miệng, tuyến nước bọt, hầu họng và thực quản xấu đi trong quá trình điều trị xạ, nặng nhất ở thời điểm vừa kết thúc xạ trị và hồi phục dần sau tia xạ, càng suy dinh dưỡng thì độc tính càng nặng. Kết luận: Quá trình xạ trị ở bệnh nhân ung thư đầu cổ tác động không tốt đến tình trạng dinh dưỡng. Từ khóa: Ung thư đầu cổ, tình trạng dinh dưỡng, điều trị xạ trị. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 408 biến chứng, tác dụng phụ của điều trị, giảm chất lượng cuộc sống và tăng tỷ lệ tử vong cũng đã được nhiều báo cáo chứng minh. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Gồm 50 bệnh nhân chẩn đoán ung thư đầu cổ được điều trị có xạ trị tại Trung tâm Ung Bướu, bệnh viện Quân Y 103, thời gian từ tháng 6/2018 đến tháng 3/2020. Tiêu chẩn lựa chọn bệnh nhân là tất cả các bệnh nhân được chẩn đoán ung thư vùng đầu cổ có chỉ định điều trị xạ trị tự nguyên tham gia vào nghiên cứu. Phương pháp nghiên cứu Thiết kế nghiên cứu Theo dõi dọc, nghiên cứu tiến cứu quan sát thông qua các cuộc phỏng vấn và công cụ nghiên cứu. Các bước tiến hành Các bệnh nhân tham gia nghiên cứu được khai thác tiền sử bệnh, khám xét lâm sàng tỉ mỉ (đo đạc các thông số nhân trắc học), xét nghiệm sinh hóa, công thức máu, đánh giá tổng thể tình trạng dinh dưỡng theo chủ quan (PG - SGA: Patient-Generated Subjective Global Assessment). Các thang điểm này sẽ được đánh giá vào 4 thời điểm khác nhau: trước xạ trị, sau xạ trị, sau xạ trị 1 tháng và 3 tháng. Bệnh nhân cũng được theo dõi lượng thực phẩm cần cung cấp và lượng thực phẩm thực tế qua sổ nhật ký dinh dưỡng. PG - SGA: Là công cụ đánh giá tình trạng dinh dưỡng đơn giản dễ thực hiện, bao gồm 2 phần chính: 1. Bệnh sử (sự thay đổi cân nặng, khả năng ăn uống, triệu chứng đường tiêu hóa, khả năng sinh hoạt, mức độ chuyển hóa liên quan Stress bệnh lý). 2. Thăm khám lâm sàng (đo độ dày lớp mỡ dưới da, khối cơ, phù). Phân loại SGA-A tình trạng dinh dưỡng tốt khi bệnh nhân không bị sụt cân hay có tăng cân nhẹ trong thời gian ngắn (không phải do tình trạng phù hay báng bụng) hoặc sụt cân nhẹ sau đó lại tăng cân bình thường, khả năng ăn uống bình thường và không có các dấu hiệu mất lớp mỡ dưới da hay teo cơ, phù chi. SGA-B tình trạng suy dinh dưỡng vừa hay nghi ngờ có suy dinh dưỡng khi bệnh nhân có sụt cân ít nhất 5% trọng lượng cơ thể trước nhập viện nhưng không tăng cân; ăn ít đi trong vòng 2 tuần trước nhập viện, khám có dấu hiệu mất ít lớp mỡ dưới da hay teo cơ nhẹ. SGA-C là suy dinh dưỡng nặng khi có tình trạng sụt cân > 10%, có ăn kém (ăn thức ăn sệt hay lỏng) kéo dài 2 tuần, có dấu hiệu rõ mất lớp mỡ dưới da, teo cơ nặng hoặc kèm phù chi, phù cột sống thắt lưng. Trong trường hợp khó phân biệt giữa SGA-A và SGA-B thì nên xếp loại SGA-A, hoặc nghi ngờ giữa SGA-B với SGA-C thì xếp loại SGA-B. ... được lấy máu xét nghiệm đánh giá chỉ số albumin và protein toàn phần trước, sau khi xạ trị và tại các thời điểm 1 và 3 tháng sau xạ trị. Nhận thấy các chỉ số giảm rõ rệt sau khi xạ (p <0,001; 0,001). Các yếu tố liên quan với tình trạng dinh dưỡng Bảng 3. Các yếu tố liên quan với tình trạng dinh dưỡng Dinh dưỡng tốt Suy dinh dưỡng n % n % Χ2 p Loại bệnh Thanh quản 10 37,5 22 62,5 5,687 0,23 Khoang miệng, hầu họng, k tuyến nước bọt mang tai 2 11,1 16 88,9 Giai đoạn bệnh I - II 7 77,8 2 22,2 10,18 0,016 III - IV 5 12,2 36 87,8 Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 411 Tiền sử phẫu thuật Có 5 22 18 78 0,82 1.000 Không 7 26 20 74 Phương pháp điều trị Xạ trị đơn thuần 9 31 20 69 4,423 0,047 Hóa xạ trị 3 14 18 86 Liều xạ < 60Gy 3 30 7 70 0,007 1,000 ≥ 60Gy 9 22,5 31 77,5 Chế độ dinh dưỡng bổ sung (đường miệng/qua ống thông) Không 4 8 28 56 7,354 0,023 Có 8 16 10 20 Lượng thức ăn tiêu thụ (% khẩu phần ăn) < 50% 2 6,25 30 93,75 16,726 < 0,001 ≥ 50% 10 55,6 08 44,4 Chỉ số nhân trắc Mean ± SD Median Mean ± SD Median ZMWU p Cân nặng (Kg) 66,34 ± 9,22 64,56 63,96 ± 12,87 62,45 -2,465 0,043 Giảm cân (Kg) -0,43 ± 2,2 -0,75 5,75 ± 4,36 5,47 -4,49 0,023 BMI (Kg/m2) 22,63 ± 3,43 21,68 21,39 ± 4,55 20,28 -1,423 0,095 TSF (mm) 19,22 ± 4,76 19,37 18,92 ± 3,74 28,87 -0,265 0,984 MUAC (cm) 25,92 ± 2,39 26,04 24,07 ± 3,53 24,34 -1,982 0,052 MAMA (cm2) 22,92 ± 7,08 23,12 20,28 ± 7,45 20,42 -2,355 0,053 Chỉ số sinh hóa máu Protein (g/l) 62,7 ± 5,20 63,10 63,2 ± 5,56 63,20 -0,280 0,866 Albumin (g/l) 32,0 ± 4,2 33,3 33,2 ± 2,80 33,32 -0,675 0,593 Tình trạng dinh dưỡng lúc bệnh nhân vừa kết thúc xạ trị được xem là nặng nhất làm tham chiếu, chúng tối nhận thấy bệnh nhân ung thư khoang miệng, ung thư hầu họng và tuyến nước bọt mang tai (p = 0,021) và giai đoạn bệnh tiến triển bị suy dinh dưỡng (p = 0,016). Nhóm bệnh nhân được điều trị hóa xạ kết hợp khả năng bị suy dinh dưỡng hơn so với nhóm bệnh nhân được điều trị bằng xạ trị đơn thuần (p = 0,047). Liều xạ, tiền sử phẫu thuật (bao gồm cả phẫu thuật mở khí quản), chỉ số sinh hóa máu không liên quan với tình trạng dinh dưỡng. Tiến hành so sánh giá trị các chỉ số nhân trắc học giữa nhóm không suy dinh dưỡng và nhóm suy dinh dưỡng, chúng tôi nhận thấy đối với những bệnh nhân nhẹ cân (p = 0,043), sút cân (p = 0,023), nếu nuôi dưỡng kém thì sẽ có nguy cơ bị suy dinh dưỡng. Các yếu tố khác như nếp gấp da vùng cơ tam đầu (TSF), chu vi cánh tay, dịch tích vùng giữa cánh tay, chỉ số khối chưa thấy liên quan với tình trạng dinh dưỡng. Những bệnh nhân không được bổ sung dinh dưỡng đầy đủ (lượng thức ăn tiêu thụ <50% so với khẩu phần ăn) hay không được can thiệp dinh dưỡng kịp thời (đường miệng hoặc sonde nuôi dưỡng) thì có nguy cơ bị suy dinh dưỡng. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 412 Ảnh hưởng độc tính xạ trị đối với tình trạng dinh dưỡng Hình 1. Sự thay đổi số điểm độc tính do xạ trị (Kiểm định friedman so sánh điểm độc tính trung bình tại các thời điểm khác nhau trong và sau xạ trị) Độc tính được đánh giá tại các cơ quan như niêm mạc miệng, tuyến nước bọt, hầu họng và thực quản, nhận thấy độc tính bắt đầu xấu đi trong quá trình điều trị xạ trở đi và nặng nhất ở thời điểm vừa kết thúc xạ trị và hồi phục dần sau tia xạ. Hình 2. Liên quan giữa tình trạng dinh dưỡng với điểm độc tính do xạ trị (Kiểm định mann-Whitney so sánh điểm độc tính trung bình giữa 2 nhóm) Đánh giá độc tính xạ trị ở nhóm bệnh nhân suy dinh dưỡng với nhóm không suy dinh dưỡng chúng tôi nhận thấy tình trạng dinh dưỡng kém liên quan đến độc tính, độc tính xạ trị càng nặng thì tình trạng suy dinh dưỡng tăng với (p <0,001; p <0,002; p <0,003). Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 413 THẢO LUẬN Như chúng ta đã biết, những bệnh nhân ung thư đầu cổ trong và sau khi xạ trị có nguy cơ gây suy dinh dưỡng, một trong 6 dấu hiệu quan trọng nhận biết là giảm cân. Trong nghiên cứu của chúng tôi tỷ lệ suy dinh dưỡng là 76% tại thời điểm vừa kết thúc xạ trị. Kết quả này tương đương với kết quả của Unsal và cộng sự với tỷ lệ suy dinh dưỡng là 88,2%. Theo dõi các thông số liên quan đến dinh dưỡng trong quá trình xạ trị cho thấy mô hình suy dinh dưỡng tiến triển cùng với xạ trị. Trong khi hầu hết bệnh nhân (92%) nuôi dưỡng tốt trước khi bắt đầu xạ trị và con số này giảm đáng kể tại thời điểm kết thúc xạ trị (24%). Tương tự lượng thức ăn tiêu thụ so với nhu cầu (>50%) giảm từ 94% xuống còn 36% tại thời điểm kết thúc xạ trị. Khi xem xét việc giảm lượng thức ăn tiêu thụ các nghiên cứu khác cũng chỉ ra rằng không chỉ xảy ra ở bệnh nhân ung thư mà còn ở tất cả các bệnh nhân nhập viện, phát hiện của chúng tôi ở bệnh nhân ung thư vùng đầu cổ không có gì ngạc nhiên do vị trí khối u liên quan tới khu vực ăn uống. Trong nghiên cứu này, tỷ lệ bệnh nhân được bổ sung dinh dưỡng bằng đường miệng hoặc qua sonde tăng từ 8% lên tới 44% và tỷ lệ này giảm sau khi xạ trị 1 và 3 tháng, sở dĩ trong và sau khi xạ trị tổn thương viêm niêm mạc miệng cấp tính do tia xạ là cho miệng bệnh nhân đau nên rất khó ăn uống, đồng thời xạ trị tổn thương tuyến nước bọt làm mất cảm giác ngon miệng ở bệnh nhân. Larsson và cộng sự cũng cho thấy xu hướng tương tự trong nghiên cứu của họ. Can thiệp dinh dưỡng trong quá trình xạ trị trước đây đã được chứng minh là ảnh hưởng tích cực đến tình trạng dinh dưỡng. Các tác giả cũng tuyên bố rằng rất khó để đưa ra kết luận hiệu quả của một can thiệp cụ thể vì các nghiên cứu không đồng nhất[10] và đồng thuận đưa ra một chế độ ăn riêng cho mỗi đối tượng[26]. Sự giảm trọng lượng cơ thể trung bình của mẫu nghiên cứu là 3,71 ± 4,2 kg, tương đương 5% trọng lượng cơ thể. Trong đó một tỷ lệ cao bệnh nhân (21%) giảm tới 10% trọng lượng trong quá trình xạ trị. Các thông số đo nhân trắc học khác (BMI, TSF, MUAC và MAMA) và các xét nghiệm (Protein, albumin) cũng giảm đáng kể khi kết thúc quá trình xạ trị. Pistóia và cộng sự cũng đã báo cáo suy giảm đáng kể MUAC, MAMA ở bệnh nhân ung thư đầu cổ. Hopanci và cộng sự đã báo cáo chỉ số BMI, trong lượng cơ thể, tỷ lệ % chất béo, khối lượng mỡ, khối lượng mỡ tự do và khối cơ giảm đáng kể khi kết thúc xạ trị nếu bệnh nhân không được bổ sung dinh dưỡng đầy đủ. Nghiên cứu của chúng tôi đã chứng minh mối liên quan giữa tình trạng dinh dưỡng với các yếu tố liên quan tới bệnh tật. Các bệnh nhân ung thư khoang miệng, ung thư hầu họng và ở giai đoạn tiến triển thì nguy cơ suy dinh dưỡng cao nếu không được nuôi dưỡng tốt. Giai đoạn bệnh tiến triển là một trong những yếu tố được báo cáo nguy cơ gây suy dinh dưỡng. Về phương pháp điều trị, ở những bệnh nhân được điều trị kết hợp cả xạ trị và hóa chất liên quan đến tình trạng suy dinh dưỡng ở bệnh nhân và đã được báo cáo tại nghiên cứu. Các độc tính của bức xạ lên niêm mạc miệng, tuyến nước bọt, hầu họng, thực quản góp phần làm nghiêm trọng hơn tình trạng suy dinh dưỡng. Độc tính của xạ trị đã được báo cáo là một trong những yếu tố nguy cơ gây giảm cân và giảm chỉ số MUAC trong quá trình xạ trị. Các yếu tố liên quan khác liên quan đến tình trạng suy dinh dưỡng như nhân trắc học, giá trị xét nghiệm protein, albumin. Những bệnh nhân nhẹ cân, gầy sút cân, MUAC thấp hơn và điểm diện tích vùng cơ giữa cánh tay MAMA thấp thì nguy cơ bị suy dinh dưỡng cao hơn. Như chúng ta đã biết điểm MAMA liên quan với sự suy giảm cơ bắp, đây là dấu hiệu của thiểu cơ, suy giảm khối cơ và cơ xương. Ngoài ra những bệnh nhân được cung cấp dinh dưỡng thông thường sẽ nguy cơ suy dinh dưỡng cao hơn so với bệnh nhân được bổ sung dinh dưỡng bằng đường miệng hoặc ống sonde nuôi dưỡng. Cochrane và cộng sự đã chỉ ra rằng dinh dưỡng bằng đường miệng thông thường sẽ không cung cấp đủ dinh dưỡng trong quá trình xạ trị đối với bệnh nhân ung thư đầu cổ. Phát hiện của chúng tôi xác nhận lại tầm quan trọng của việc bổ sung dinh dưỡng ở nhóm bệnh nhân này. Tuy nhiên cần lưu ý rằng, khi ở giai đoạn bệnh tiến triển ngay cả dự phòng bằng việc mở thông dạ dày nuôi dưỡng cũng không cải thiện được lượng dinh dưỡng cung cấp. Những bệnh nhân được báo cáo tiêu thụ lượng thức ăn dưới 50% khẩu phần ăn thông thường nguy cơ suy dinh dưỡng cao hơn so với nhóm bệnh nhân tiêu thụ lượng thức ăn trên 50%. Nghiên cứu của chúng tôi cho thấy có tới 44,4% số bệnh nhân bị suy dinh dưỡng mặc dù ăn trên 50% khẩu phần ăn thông thường. Tuy nhiên trong số liệu của chúng tôi có tới 40% số bệnh nhân đã được bổ sung dinh dưỡng suy dinh dưỡng có thể cho thấy thời điểm bổ sung có thể bệnh nhân đã suy dinh dưỡng và do chỉ định lâm sàng bắt buộc bổ sung trong quá trình xạ trị chứ không phải bổ sung ngay từ đầu. Trong thực hành điều trị ung thư, việc bổ sung dinh dưỡng và thời điểm bổ sung là rất quan trọng để suy trì khối cơ bắp và các báo cáo cho thấy rằng bổ sung sau khi đã suy dinh dưỡng thì không ngăn được sự suy giảm cơ bắp. Nghiên cứu của chúng tôi đã chứng minh được sự khác biệt đáng kể giữa nhóm nuôi dưỡng tốt với đối chứng về tình trạng suy dinh dưỡng đối với chất lượng cuộc sống của bệnh nhân. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 414 KẾT LUẬN Nghiên cứu chúng tôi chứng minh rằng liệu pháp xạ trị ở bệnh nhân ung thư đầu cổ làm cho tình trạng dinh dưỡng xấu đi và nặng nhất thời điểm kết thúc xạ. Các yếu tố ảnh hưởng nhiều nhất đến tình trạng dinh dưỡng của bệnh nhân là lượng thức ăn tiêu thụ bằng đường miệng, các chỉ số nhân trắc học và nồng độ protein, albumin huyết thanh. Điều quan trọng cần lưu ý là bệnh nhân không những suy giảm cân mà còn giảm khối lượng cơ của cơ thể. Trong nghiên cứu của chúng tôi tình trạng dinh dưỡng được nhận thấy là xấu đi ở ung thư khoang miệng - hầu họng và ở những bệnh nhân bệnh giai đoạn tiến triển. Kết quả nhấn mạnh sự cần thiết quan trọng phải hỗ trợ cho bệnh nhân ung thư đầu cổ trong quá trình xạ trị. Đánh giá về tình trạng dinh dưỡng trong quá trình điều trị và can thiệp thay đổi chế độ dinh dưỡng kịp thời là yếu tố quan trọng và cần thiết trong việc chăm sóc bệnh nhân ung thư đầu cổ. TÀI LIỆU THAM KHẢO 1. Larsson M, Hedelin B, Johansson I, Athlin E (2005) “Eating problems and weight loss for patients with head and neck cancer: achart review from diagnosis until one year after treatment”. Cancer Nurs 28(6): 425 - 435. 2. Munshi A, Pandey MB, DurgaT, PandeyCK, Bahadar S, Mohanti BK (2003) “Weight loss during radiotherapy for head and neck malignancies: what factors impact it?” Nutr Cancer 47(2):136 - 140. 3. Unsal D, Mentes B, Akmansu M, Uner A, Oguz M, Pak Y (2006) “Evaluation of nutritional status in cancer patients receiving radiotherapy:a prospective study”. Am J Clin Oncol 29(2): 183 - 188. 4. EhrssonYT, Langius-EklöfA, LaurellG (2012) “Nutritional surveillance and weight loss in head and neck cancer patients”. Support Care Cancer 20(4):757 - 765. 5. Van Bokhorst- de van der Schuer, van Leeuwen PA, Kuik DJ, Klop WM, Sauerwein HP, Snow GB, Quak JJ (1999) “The impact of nutritional status on the prognoses of patients with advanced head and neck cancer”. Cancer 86(3): 519 - 527. 6. Bauer J, Capra S, Ferguson M (2002) “Use of the scored Patient Generated Subjective Global Assessment (PG-SGA) as a nutrition assessment tool in patients with cancer”. Eur J Clin Nutr 56(8): 779 - 785. 7. National Health and Nutrition Examination Survey (NHANES) (2011) Anthropometry procedure manual. 8. Radiation Therapy Oncology Group. Acute radiation morbidity scoring criteria Associates/ Adverse Event Reporting/Acute Radiation Morbidity Scoring Criteria. aspx Accessed: 22.03.2014. 9. Leung JS, Seto A, LiGK (2017) “Association between preoperative nutritional status and postoperative outcome in head and neck cancer patients”. Nutr Cancer 69(3): 464 - 469. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 415 ABSTRACT Assessment of nutritional status in head and neck cancer patients receiving radiotherapy Purpose: Evaluation of nutritional status and related factors in head and neck cancer patients receiving radiation therapy or chemoradiation therapy. Methods: This prospective observational study was by interviews and research tools on 50 patients diagnosed with head and neck cancer who received radiation therapy at the time before radiation therapy, immediately after radiation therapy and 1, 3 months after, adiation. The study was conducted at the Oncology Center, 103 Military Hospital, from June 2018 to March 2020. Results: Prior to treatment the majority of patients (92%) were well nourished according to PG-SGA, but at the end of radiation therapy up to 76% of patients were malnourished. Research has shown that radiation therapy reduces food consumption (> 50% compared to diet), anthropometric indices (weight, BMI, TSF, MUAC, MAMA) and blood serum biochemical indicators (protein, albumin) both decreased. The risk of malnutrition is worse in patients with cancer of the oral cavity - oropharynx; advanced disease stage; use of concomitant chemotherapy; underweight patients, without timely nutritional intervention. Organ toxicity such as oral mucosa, salivary glands, pharynx and esophagus worsened during radiation therapy, worst at the end of radiation therapy and gradual recovery from radiation. Radiation toxicity related to malnutrition. Conclusion: Radiation therapy in head and neck cancer patients has a negative impact on nutritional status. Keywords: Head and neck cancer, nutritional status, radiotherapy.
File đính kèm:
 khao_sat_tinh_trang_dinh_duong_o_benh_nhan_ung_thu_dau_co_di.pdf
khao_sat_tinh_trang_dinh_duong_o_benh_nhan_ung_thu_dau_co_di.pdf

