Hiện trạng đánh giá và can thiệp dinh dưỡng trên người bệnh nội trú tại bệnh viện ung bướu TP. Hồ Chí Minh năm 2020
Mục tiêu: Nghiên cứu nhằm khảo sát công tác đánh giá và can thiệp dinh dưỡng bước đầu tại bệnh
viện Ung Bướu Thành phố Hồ Chí Minh.
Phương pháp: Cắt ngang mô tả, 275 bệnh nhân đang điều trị nội trú tại bệnh viện Ung Bướu Thành
phố Hồ Chí Minh từ tháng 5/2020 đến tháng 8/2020.
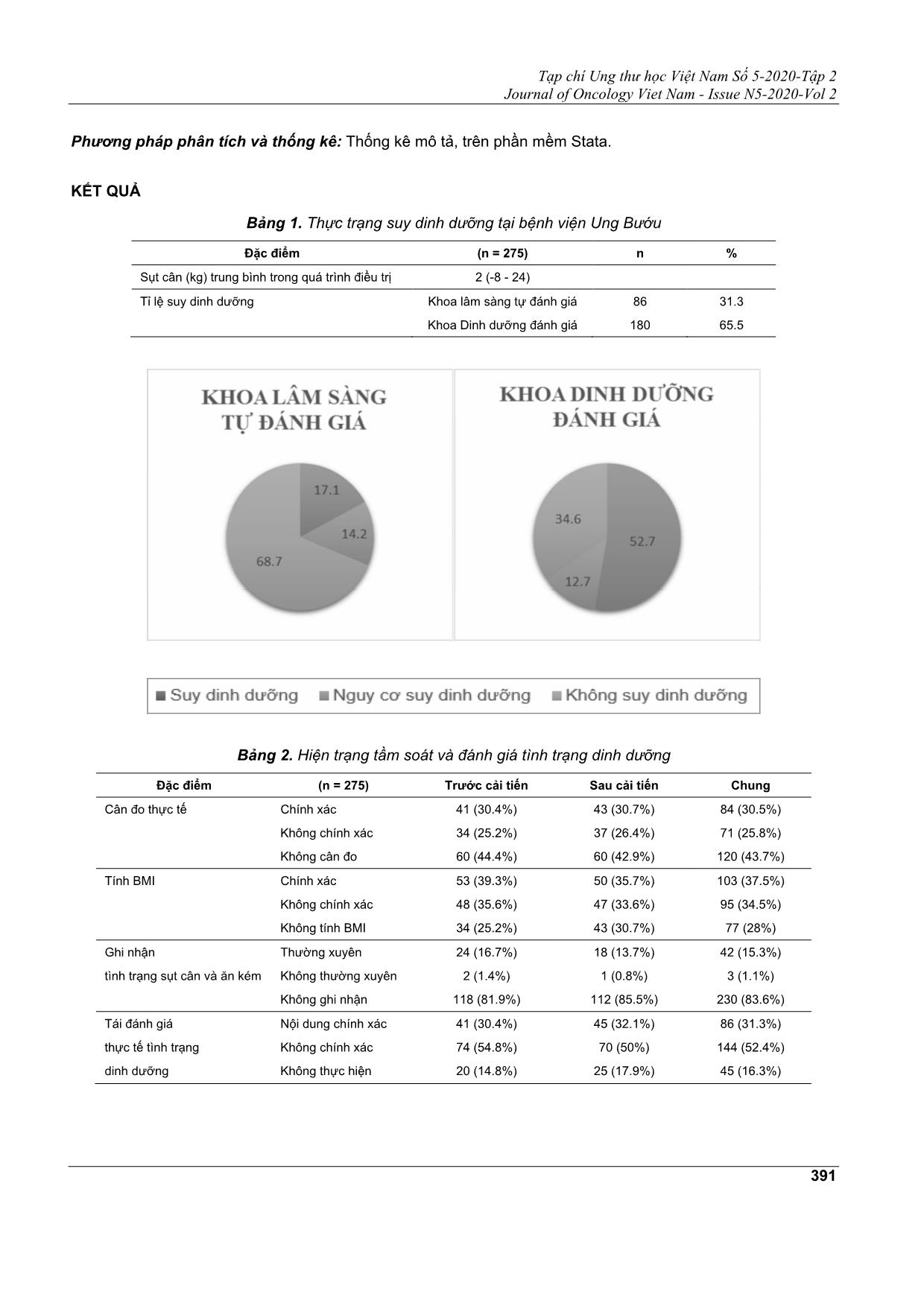
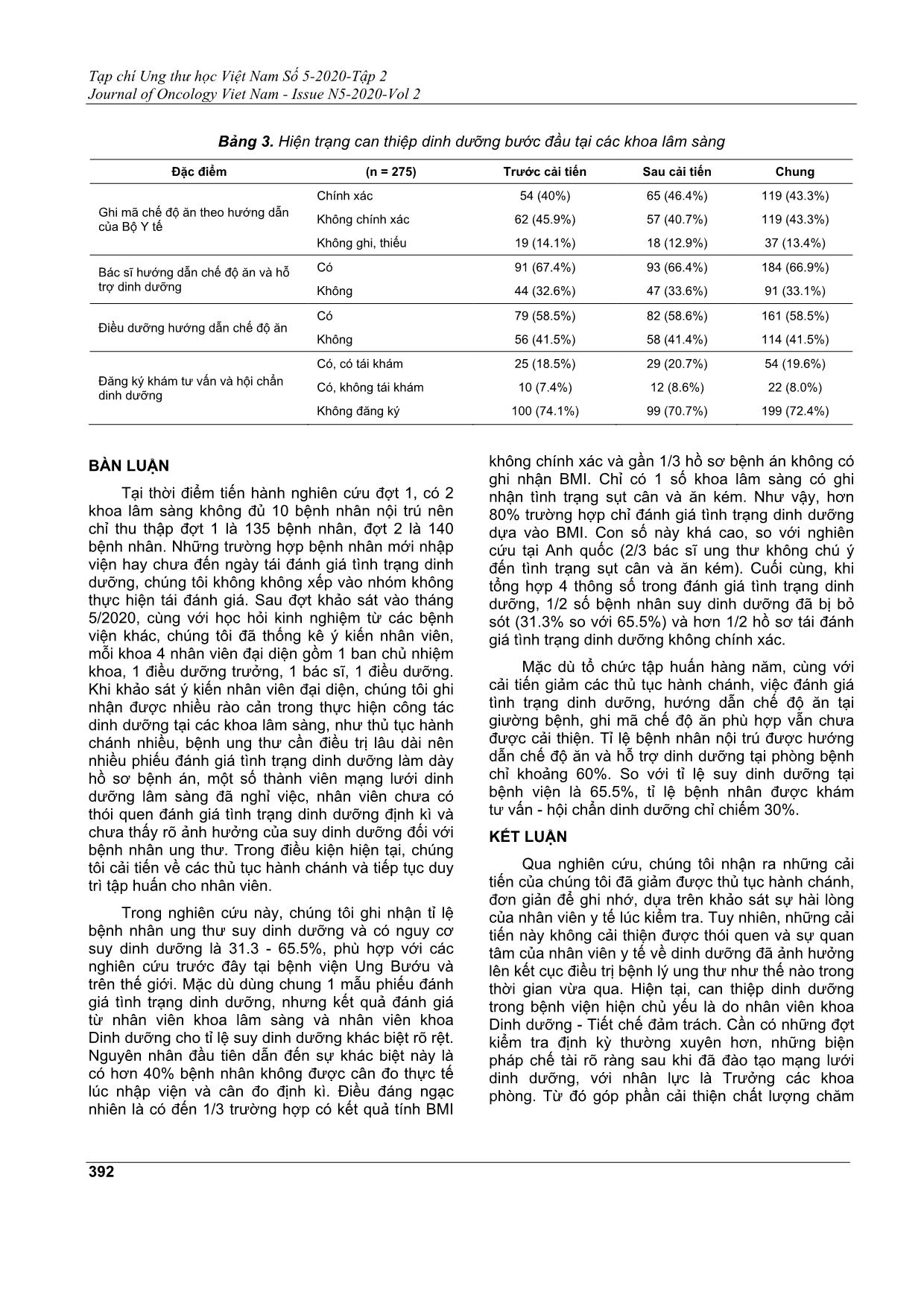
Kết quả: 34.2% bệnh nhân suy dinh dưỡng và có nguy cơ suy dinh dưỡng bị bỏ sót. 43.6% bệnh nhân
không được cân đo thực tế lúc nhập viện. Đánh giá tình trạng dinh dưỡng chủ yếu dựa vào BMI, 83.6%
trường hợp không đánh giá tình trạng sụt cân và 85.5% không đánh giá tình trạng ăn kém. 43.3% trường
hợp ghi sai mã chế độ ăn trong hồ sơ bệnh án. 52.7% bệnh nhân chi được đánh giá tình trạng dinh dưỡng
1 lần trong suốt quá trình điều trị.
Kết luận: Đánh giá tình trạng dinh dưỡng và can thiệp dinh dưỡng đã được triển khai trên 100% khoa
lâm sàng nhưng còn mang tính hình thức và có nhiều sai sót. Do vậy, tập huấn, giám sát công tác đánh
giá và can thiệp dinh dưỡng là công tác không thể thiếu của khoa Dinh dưỡng - tiết chế.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Hiện trạng đánh giá và can thiệp dinh dưỡng trên người bệnh nội trú tại bệnh viện ung bướu TP. Hồ Chí Minh năm 2020

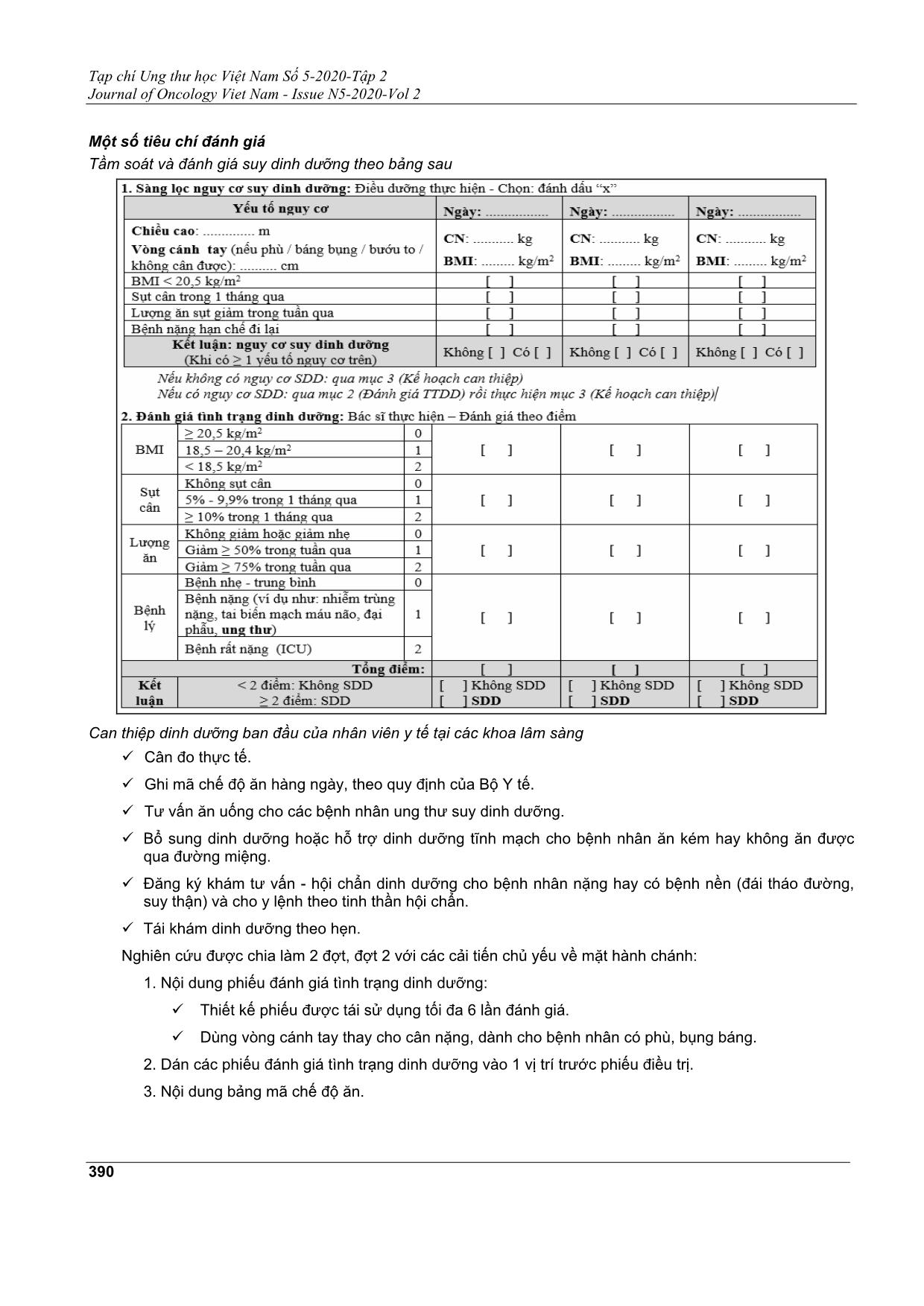
Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 388 HIỆN TRẠNG ĐÁNH GIÁ VÀ CAN THIỆP DINH DƯỠNG TRÊN NGƯỜI BỆNH NỘI TRÚ TẠI BỆNH VIỆN UNG BƯỚU TP. HỒ CHÍ MINH NĂM 2020 NGUYỄN THANH THỦY TRANG1, TRẦN THỊ ANH TƯỜNG1, LÊ THỊ THÙY TRANG1, NGUYỄN HỒNG QUANG1 Địa chỉ liên hệ: Nguyễn Thanh Thủy Trang Email: bsthuytrang1988@gmail.com Ngày nhận bài: 02/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 Khoa Dinh dưỡng - Bệnh viện Ung Bướu TP.HCM ĐẶT VẤN ĐỀ Tầm soát, chẩn đoán và can thiệp dinh dưỡng rất quan trọng với bệnh nhân ung thư, vì tỉ lệ suy dinh dưỡng khá cao so với các mặt bệnh khác. Do đó, hướng dẫn của Hiệp hội Dinh dưỡng Lâm sàng và Chuyển hóa Châu Âu (ESPEN) khuyến cáo rằng nên thường xuyên đánh giá lượng dinh dưỡng, sự thay đổi cân nặng và BMI, bắt đầu trong quá trình chẩn đoán ung thư và được lặp lại tùy thuộc vào sự ổn định của tình trạng lâm sàng[1]. Tại thời điểm nhập viện, tỉ lệ này trên thế giới dao động từ 30 - 80%. Trong hai nghiên cứu về bệnh nhân ung thư đầu cổ và tiêu hóa ở bệnh viện Ung Bướu Thành phố Hồ Chí Minh là 16 - 67%[5,9]. Gần 30% bệnh nhân ung thư tiếp tục sụt cân trong quá trình điều trị. Sụt 10% cân nặng là yêu tố nguy cơ dự đoán giảm hiệu quả điều trị, tăng tái phát và giảm sống còn[8]. Đáng tiếc là, mặc dù sàng lọc và đánh giá tình trạng dinh dưỡng đã được công nhận và là một phần của một số hướng dẫn quốc gia và quốc tế, nhưng lại không được thực hiện ở tất cả các cơ sở y tế. Trong nghiên cứu cắt ngang nổi tiếng "NutriDay" được thực hiện trong năm 2007 - 2008, 21.007 bệnh nhân từ 325 bệnh viện ở 25 quốc gia châu Âu, cho thấy quy trình khám sàng lọc chỉ tồn tại ở một nửa (53%) bệnh viện, hầu hết được thực hiện bằng các phương pháp tự phát tại địa phương[10]. Trong khi 93% đơn vị ở Vương quốc Anh thực hiện sàng lọc định kỳ bệnh nhân suy dinh dưỡng khi nhập viện, thì chưa đến 33% đơn vị áp dụng phương pháp này ở Áo, Đức và khu vực Đông Nam Bộ[10]. Một nghiên cứu tại Anh quốc, trên 334 bác sĩ ung thư cho thấy chỉ có 65% quan tâm đến tầm quan trọng của suy dinh dưỡng lên độc tính và tỉ lệ tử vong[2]. Các trường hợp suy dinh dưỡng không được phát hiện đầy đủ do có đến 2/3 các bác sĩ đánh giá tình trạng dinh dưỡng dựa trên BMI, không chú ý đến tình trạng sụt cân và ăn kém[2]. BMI là thông số đơn giản thường được sử dụng, nhưng hạn chế ở bệnh nhân phù và cổ Mục tiêu: Nghiên cứu nhằm khảo sát công tác đánh giá và can thiệp dinh dưỡng bước đầu tại bệnh viện Ung Bướu Thành phố Hồ Chí Minh. Phương pháp: Cắt ngang mô tả, 275 bệnh nhân đang điều trị nội trú tại bệnh viện Ung Bướu Thành phố Hồ Chí Minh từ tháng 5/2020 đến tháng 8/2020. Kết quả: 34.2% bệnh nhân suy dinh dưỡng và có nguy cơ suy dinh dưỡng bị bỏ sót. 43.6% bệnh nhân không được cân đo thực tế lúc nhập viện. Đánh giá tình trạng dinh dưỡng chủ yếu dựa vào BMI, 83.6% trường hợp không đánh giá tình trạng sụt cân và 85.5% không đánh giá tình trạng ăn kém. 43.3% trường hợp ghi sai mã chế độ ăn trong hồ sơ bệnh án. 52.7% bệnh nhân chi được đánh giá tình trạng dinh dưỡng 1 lần trong suốt quá trình điều trị. Kết luận: Đánh giá tình trạng dinh dưỡng và can thiệp dinh dưỡng đã được triển khai trên 100% khoa lâm sàng nhưng còn mang tính hình thức và có nhiều sai sót. Do vậy, tập huấn, giám sát công tác đánh giá và can thiệp dinh dưỡng là công tác không thể thiếu của khoa Dinh dưỡng - tiết chế. Từ khóa: Đánh giá tình trạng dinh dưỡng, can thiệp dinh dưỡng, ung thư, bệnh viện Ung Bướu TP. Hồ Chí Minh. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 389 trướng. Ngày nay, thay vì chỉ sử dụng 1 thông số cụ thể để tầm soát và đánh giá tình trạng dinh dưỡng, nhiều yếu tố được kết hợp để đánh giá nguy cơ dinh dưỡng và đánh giá tình trạng dinh dưỡng. MUST, NRS 2002, MNA, và MST là những công cụ sàng lọc nguy cơ dinh dưỡng đã được kiểm chứng và sử dụng rộng rãi[7]. Mặc dù các công cụ áp dụng trên các bệnh nhân mục tiêu khác nhau, tất cả các công cụ sàng lọc đều sử dụng các thông số về BMI, tình trạng sụt cân, tình trạng ăn kém và bệnh kèm theo[1]. PG-SGA (Scored Patient - Generated Subjective Global Assessment) đã được dùng để đánh giá tình trạng dinh dưỡng đầy đủ cho bệnh nhân ung thư trưởng thành, nhưng rất khó để các bác sĩ ung thư thực hành trên các khoa lâm sàng[6]. Tại bệnh viện Ung Bướu Thành phố Hồ Chí Minh, chúng tôi lựa chọn xây dựng phiếu đánh giá tình trạng dinh dưỡng dựa trên phương pháp NRS 2002. Nhân viên y tế tại các khoa lâm sàng có thể can thiệp dinh dưỡng bước đầu bằng việc tư vấn dinh dưỡng, hướng dẫn bổ sung dinh dưỡng đường miệng và cho khám - hội chẩn dinh dưỡng với khoa Dinh dưỡng - Tiết chế. Trong 1 thử nghiệm ngẫu nhiên có đối chứng tại Anh, Cochrane báo cáo rằng tư vấn dinh dưỡng có tác dụng cải thiện tình trạng sụt cân và chất lượng cuộc sống ở bệnh nhân ung thư[4]. Ngoài tư vấn dinh dưỡng, một đánh giá có hệ thống và phân tích tổng hợp 13 nghiên cứu báo cáo rằng các bổ sung dinh dưỡng đường uống có tác dụng có lợi đối với chất lượng cuộc sống, giúp tăng cân nhưng không làm giảm tỷ lệ tử vong ở bệnh nhân ung thư[3]. Nghiên cứu này nhằm nhìn lại hiệu quả của công tác thực hành dinh dưỡng bước đầu tại bệnh viện Ung Bướu Thành phố Hồ Chí Minh, từ đó tìm ra các giải pháp cải thiện. Nghiên cứu thông qua hai mục tiêu: Khảo sát hiện trạng đánh giá và tái đánh giá tình trạng dinh dưỡng định kỳ. Khảo sát hiện trạng can thiệp dinh dưỡng bước đầu tại các khoa lâm sàng. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu 275 bệnh nhân đang điều trị nội trú trên 14 khoa lâm sàng (Nội 1, Nội 2, Nội 4, Chăm sóc giảm nhẹ, Ngoại 1, Ngoại 2, Ngoại 3, Ngoại 4, Ngoại 5, Ngoại 6, Điều trị tổng hợp, Xạ 2, Xạ 3, Xạ 4) tại bệnh viện Ung Bướu Thành phố Hồ Chí Minh từ tháng 5/2020 đến tháng 8/2020. Các đối tượng được loại trừ khỏi nghiên cứu Các bệnh nhân ở khoa ICU (không lưu bệnh), Y học hạt nhân (khu vực cách ly). Các bệnh nhân ở khoa Nhi (công cụ đánh giá khác người lớn). Lấy mẫu ngẫu nhiên, mỗi khoa chọn 10 bệnh nhân bất kì, mỗi phòng 1 bệnh nhân theo số thứ tự phòng xoay vòng đến khi đủ 10 bệnh nhân. Phương pháp nghiên cứu Thiết kế nghiên cứu: Cắt ngang mô tả. Phương pháp thu thập dữ liệu: Tra cứu qua hồ sơ, phỏng vấn bệnh nhân, kiểm tra thực tế tình trạng cân đo và hướng dẫn dinh dưỡng tại các khoa lâm sàng. Mỗi bệnh nhân được khảo sát trong khoảng 10 phút. Sau khảo sát, chúng tôi dành ra khoảng 10 phút để tổng kết và trao đổi với nhân viên các khoa phòng, lập biên bản kiểm tra. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 390 Một số tiêu chí đánh giá Tầm soát và đánh giá suy dinh dưỡng theo bảng sau Can thiệp dinh dưỡng ban đầu của nhân viên y tế tại các khoa lâm sàng Cân đo thực tế. Ghi mã chế độ ăn hàng ngày, theo quy định của Bộ Y tế. Tư vấn ăn uống cho các bệnh nhân ung thư suy dinh dưỡng. Bổ sung dinh dưỡng hoặc hỗ trợ dinh dưỡng tĩnh mạch cho bệnh nhân ăn kém hay không ăn được qua đường miệng. Đăng ký khám tư vấn - hội chẩn dinh dưỡng cho bệnh nhân nặng hay có bệnh nền (đái tháo đường, suy thận) và cho y lệnh theo tinh thần hội chẩn. Tái khám dinh dưỡng theo hẹn. Nghiên cứu được chia làm 2 đợt, đợt 2 với các cải tiến chủ yếu về mặt hành chánh: 1. Nội dung phiếu đánh giá tình trạng dinh dưỡng: Thiết kế phiếu được tái sử dụng tối đa 6 lần đánh giá. Dùng vòng cánh tay thay cho cân nặng, dành cho bệnh nhân có phù, bụng báng. 2. Dán các phiếu đánh giá tình trạng dinh dưỡng vào 1 vị trí trước phiếu điều trị. 3. Nội dung bảng mã chế độ ăn. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 391 Phương pháp phân tích và thống kê: Thống kê mô tả, trên phần mềm Stata. KẾT QUẢ Bảng 1. Thực trạng suy dinh dưỡng tại bệnh viện Ung Bướu Đặc điểm (n = 275) n % Sụt cân (kg) trung bình trong quá trình điều trị 2 (-8 - 24) Tỉ lệ suy dinh dưỡng Khoa lâm sàng tự đánh giá Khoa Dinh dưỡng đánh giá 86 180 31.3 65.5 Bảng 2. Hiện trạng tầm soát và đánh giá tình trạng dinh dưỡng Đặc điểm (n = 275) Trước cải tiến Sau cải tiến Chung Cân đo thực tế Chính xác Không chính xác Không cân đo 41 (30.4%) 34 (25.2%) 60 (44.4%) 43 (30.7%) 37 (26.4%) 60 (42.9%) 84 (30.5%) 71 (25.8%) 120 (43.7%) Tính BMI Chính xác Không chính xác Không tính BMI 53 (39.3%) 48 (35.6%) 34 (25.2%) 50 (35.7%) 47 (33.6%) 43 (30.7%) 103 (37.5%) 95 (34.5%) 77 (28%) Ghi nhận tình trạng sụt cân và ăn kém Thường xuyên Không thường xuyên Không ghi nhận 24 (16.7%) 2 (1.4%) 118 (81.9%) 18 (13.7%) 1 (0.8%) 112 (85.5%) 42 (15.3%) 3 (1.1%) 230 (83.6%) Tái đánh giá thực tế tình trạng dinh dưỡng Nội dung chính xác Không chính xác Không thực hiện 41 (30.4%) 74 (54.8%) 20 (14.8%) 45 (32.1%) 70 (50%) 25 (17.9%) 86 (31.3%) 144 (52.4%) 45 (16.3%) Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 392 Bảng 3. Hiện trạng can thiệp dinh dưỡng bước đầu tại các khoa lâm sàng Đặc điểm (n = 275) Trước cải tiến Sau cải tiến Chung Ghi mã chế độ ăn theo hướng dẫn của Bộ Y tế Chính xác Không chính xác Không ghi, thiếu 54 (40%) 62 (45.9%) 19 (14.1%) 65 (46.4%) 57 (40.7%) 18 (12.9%) 119 (43.3%) 119 (43.3%) 37 (13.4%) Bác sĩ hướng dẫn chế độ ăn và hỗ trợ dinh dưỡng Có Không 91 (67.4%) 44 (32.6%) 93 (66.4%) 47 (33.6%) 184 (66.9%) 91 (33.1%) Điều dưỡng hướng dẫn chế độ ăn Có Không 79 (58.5%) 56 (41.5%) 82 (58.6%) 58 (41.4%) 161 (58.5%) 114 (41.5%) Đăng ký khám tư vấn và hội chẩn dinh dưỡng Có, có tái khám Có, không tái khám Không đăng ký 25 (18.5%) 10 (7.4%) 100 (74.1%) 29 (20.7%) 12 (8.6%) 99 (70.7%) 54 (19.6%) 22 (8.0%) 199 (72.4%) BÀN LUẬN Tại thời điểm tiến hành nghiên cứu đợt 1, có 2 khoa lâm sàng không đủ 10 bệnh nhân nội trú nên chỉ thu thập đợt 1 là 135 bệnh nhân, đợt 2 là 140 bệnh nhân. Những trường hợp bệnh nhân mới nhập viện hay chưa đến ngày tái đánh giá tình trạng dinh dưỡng, chúng tôi không không xếp vào nhóm không thực hiện tái đánh giá. Sau đợt khảo sát vào tháng 5/2020, cùng với học hỏi kinh nghiệm từ các bệnh viện khác, chúng tôi đã thống kê ý kiến nhân viên, mỗi khoa 4 nhân viên đại diện gồm 1 ban chủ nhiệm khoa, 1 điều dưỡng trưởng, 1 bác sĩ, 1 điều dưỡng. Khi khảo sát ý kiến nhân viên đại diện, chúng tôi ghi nhận được nhiều rào cản trong thực hiện công tác dinh dưỡng tại các khoa lâm sàng, như thủ tục hành chánh nhiều, bệnh ung thư cần điều trị lâu dài nên nhiều phiếu đánh giá tình trạng dinh dưỡng làm dày hồ sơ bệnh án, một số thành viên mạng lưới dinh dưỡng lâm sàng đã nghỉ việc, nhân viên chưa có thói quen đánh giá tình trạng dinh dưỡng định kì và chưa thấy rõ ảnh hưởng của suy dinh dưỡng đối với bệnh nhân ung thư. Trong điều kiện hiện tại, chúng tôi cải tiến về các thủ tục hành chánh và tiếp tục duy trì tập huấn cho nhân viên. Trong nghiên cứu này, chúng tôi ghi nhận tỉ lệ bệnh nhân ung thư suy dinh dưỡng và có nguy cơ suy dinh dưỡng là 31.3 - 65.5%, phù hợp với các nghiên cứu trước đây tại bệnh viện Ung Bướu và trên thế giới. Mặc dù dùng chung 1 mẫu phiếu đánh giá tình trạng dinh dưỡng, nhưng kết quả đánh giá từ nhân viên khoa lâm sàng và nhân viên khoa Dinh dưỡng cho tỉ lệ suy dinh dưỡng khác biệt rõ rệt. Nguyên nhân đầu tiên dẫn đến sự khác biệt này là có hơn 40% bệnh nhân không được cân đo thực tế lúc nhập viện và cân đo định kì. Điều đáng ngạc nhiên là có đến 1/3 trường hợp có kết quả tính BMI không chính xác và gần 1/3 hồ sơ bệnh án không có ghi nhận BMI. Chỉ có 1 số khoa lâm sàng có ghi nhận tình trạng sụt cân và ăn kém. Như vậy, hơn 80% trường hợp chỉ đánh giá tình trạng dinh dưỡng dựa vào BMI. Con số này khá cao, so với nghiên cứu tại Anh quốc (2/3 bác sĩ ung thư không chú ý đến tình trạng sụt cân và ăn kém). Cuối cùng, khi tổng hợp 4 thông số trong đánh giá tình trạng dinh dưỡng, 1/2 số bệnh nhân suy dinh dưỡng đã bị bỏ sót (31.3% so với 65.5%) và hơn 1/2 hồ sơ tái đánh giá tình trạng dinh dưỡng không chính xác. Mặc dù tổ chức tập huấn hàng năm, cùng với cải tiến giảm các thủ tục hành chánh, việc đánh giá tình trạng dinh dưỡng, hướng dẫn chế độ ăn tại giường bệnh, ghi mã chế độ ăn phù hợp vẫn chưa được cải thiện. Tỉ lệ bệnh nhân nội trú được hướng dẫn chế độ ăn và hỗ trợ dinh dưỡng tại phòng bệnh chỉ khoảng 60%. So với tỉ lệ suy dinh dưỡng tại bệnh viện là 65.5%, tỉ lệ bệnh nhân được khám tư vấn - hội chẩn dinh dưỡng chỉ chiếm 30%. KẾT LUẬN Qua nghiên cứu, chúng tôi nhận ra những cải tiến của chúng tôi đã giảm được thủ tục hành chánh, đơn giản để ghi nhớ, dựa trên khảo sát sự hài lòng của nhân viên y tế lúc kiểm tra. Tuy nhiên, những cải tiến này không cải thiện được thói quen và sự quan tâm của nhân viên y tế về dinh dưỡng đã ảnh hưởng lên kết cục điều trị bệnh lý ung thư như thế nào trong thời gian vừa qua. Hiện tại, can thiệp dinh dưỡng trong bệnh viện hiện chủ yếu là do nhân viên khoa Dinh dưỡng - Tiết chế đảm trách. Cần có những đợt kiểm tra định kỳ thường xuyên hơn, những biện pháp chế tài rõ ràng sau khi đã đào tạo mạng lưới dinh dưỡng, với nhân lực là Trưởng các khoa phòng. Từ đó góp phần cải thiện chất lượng chăm Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 393 sóc dinh dưỡng bệnh nhân tại bệnh viện Ung Bướu TP. Hồ Chí Minh. TÀI LIỆU THAM KHẢO 1. Arends J, Bachmann P, Baracos V, et al. ESPEN guidelines on nutrition in cancer patients. Clin Nutr. 2017; 36: 11 - 48. 2. A. Spiro, C. Baldwin, A. Patterson, et al (2006). The views and practice of oncologists towards nutritional support in patients receiving chemotherapy. Br J Cancer, 95 pp. 431-434. 3. Baldwin C, Weekes CE. Dietary advice with or without oral nutritional supplements for disease- related malnutrition in adults. Cochrane Database Syst Rev. 2011; (9): CD002008. 4. Baldwin C, Spiro A, Ahern R, Emery PW. Oral nutritional interventions in malnourished patients with cancer: a systematic review and meta- analysis. J Natl Cancer Inst. 2012; 104: 371 - 385. 5. Đoàn Trọng Nghĩa và cộng sự (2013). Khảo sát tình trang dinh dưỡng tiền phẫu của bệnh nhân ung thư đường tiêu hóa. Tạp chí Y Dược Học TP.HCM, 99 - 109. 6. Isabela Borges Ferreira, et al (2015). Food intake and the nutritional status of women undergoing chemotherapy, pp 2209 - 2018. 7. Isenring E, Elia M. Which screening method is appropriate for older cancer patients at risk for malnutrition? Nutrition. 2015; 31: 594 - 597. 8. Michael J. Baine (2017). Tube Placement during chemoradiotherapy for locally advanced cancer of the Oropharynx. Do not negatively impact Outcomes. 9. Phạm Thanh Thúy và cộng sự (2010). Khảo sát tình trạng dinh dưỡng bệnh nhân ung thư vùng đầu cổ. Tạp chí Y Học TP.HCM, 85 - 93. 10. Schindler K., et al. How nutritional risk is assessed and managed in European hospitals: A survey of 21,007 patients findings from the 2007 - 2008 cross-sectional nutritionDay survey. Clin. Nutr. 2010; 29: 552 - 559. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 394 ABSTRACT The study aimed to examine the current status of nutritional assessment and intervention in Ho Chi Minh city Oncology hospital Methods: A cross-sectional description studie, including 275 patients who were treated in almost clinical departments in Ho Chi Minh city Oncology hospital from May 2020 to August 2020. Results: 34.2% of patients with malnutrition and malnutrition risk were missed. 43.6% of patients were not gotten weight at admission. The assessment of nutritional status was mainly based on BMI, 83.6% of cases whose weight loss were not recorded and 85.5% of cases were not followed intake. In 43.3% of cases, the dietary code was incorrectly recorded in the medical report. 52.7% of patients were nutritional assessed once during treatment. Conclusion: Nutritional status and interventions were done on all clinical departments, but there were still many mistakes. Training and monitoring of nutritional evaluation and intervention is an indispensable task of the Department of Nutrition and Dietetics. Key words: Assessment of nutritional status, nutritional intervention, cancer, Ho Chi Minh city Oncology hospital.
File đính kèm:
 hien_trang_danh_gia_va_can_thiep_dinh_duong_tren_nguoi_benh.pdf
hien_trang_danh_gia_va_can_thiep_dinh_duong_tren_nguoi_benh.pdf

