Đánh giá kết quả sớm phẫu thuật sửa van hai lá tại bệnh viện quân y 103
Mục tiêu: Đánh giá kết quả sớm phẫu thuật sửa van ở bệnh nhân (BN) hở van hai lá (VHL).
Đối tượng và phương pháp: Nghiên cứu tiến cứu 34 BN hở VHL được phẫu thuật sửa van tại
Bệnh viện Quân y 103 từ 6/2018 - 11/2020. Kết quả: Tuổi trung bình 61,3 ± 11,5; tỷ lệ nam/nữ:
2,4/1; phân độ suy tim trước mổ theo NYHA: 61,8% NYHA II, 38,2% NYHA III; 26% rung nhĩ;
74% nhịp xoang. Tổn thương trong mổ: 52,9% đứt dây chằng, 29,4% sa van và 85,3% giãn
vòng van; 2 trường hợp hở van hậu thấp và 2 trường hợp hở van do Osler. 97% sửa thành
công; 3% thất bại do SAM (Systolic anterior motion); 42,42% sử dụng dây chằng nhân tạo;
32/33 trường hợp đặt vòng van (1 trường hợp dải màng tim). Chỉ 27,3% sửa van 2 lá đơn
thuần, 63,6% sửa van 3 lá, 3 trường hợp (9,1%) bắc cầu chủ vành kết hợp. Thời gian chạy
tuần hoàn ngoài cơ thể trung bình: 145,2 ± 38,6 phút, kẹp động mạch chủ (ĐMC): 101,0 ± 24,4
phút. Biến chứng: 4 trường hợp phải đặt bóng đối xung ĐMC từ 1 - 3 ngày; 2 trường hợp nhiễm
khuẩn vết mổ; không trường hợp nào tử vong, chảy máu phải mổ lại. Kết luận: Phẫu thuật sửa
van điều trị hở VHL an toàn, hiệu quả, tỷ lệ tai biến, biến chứng thấp.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Đánh giá kết quả sớm phẫu thuật sửa van hai lá tại bệnh viện quân y 103

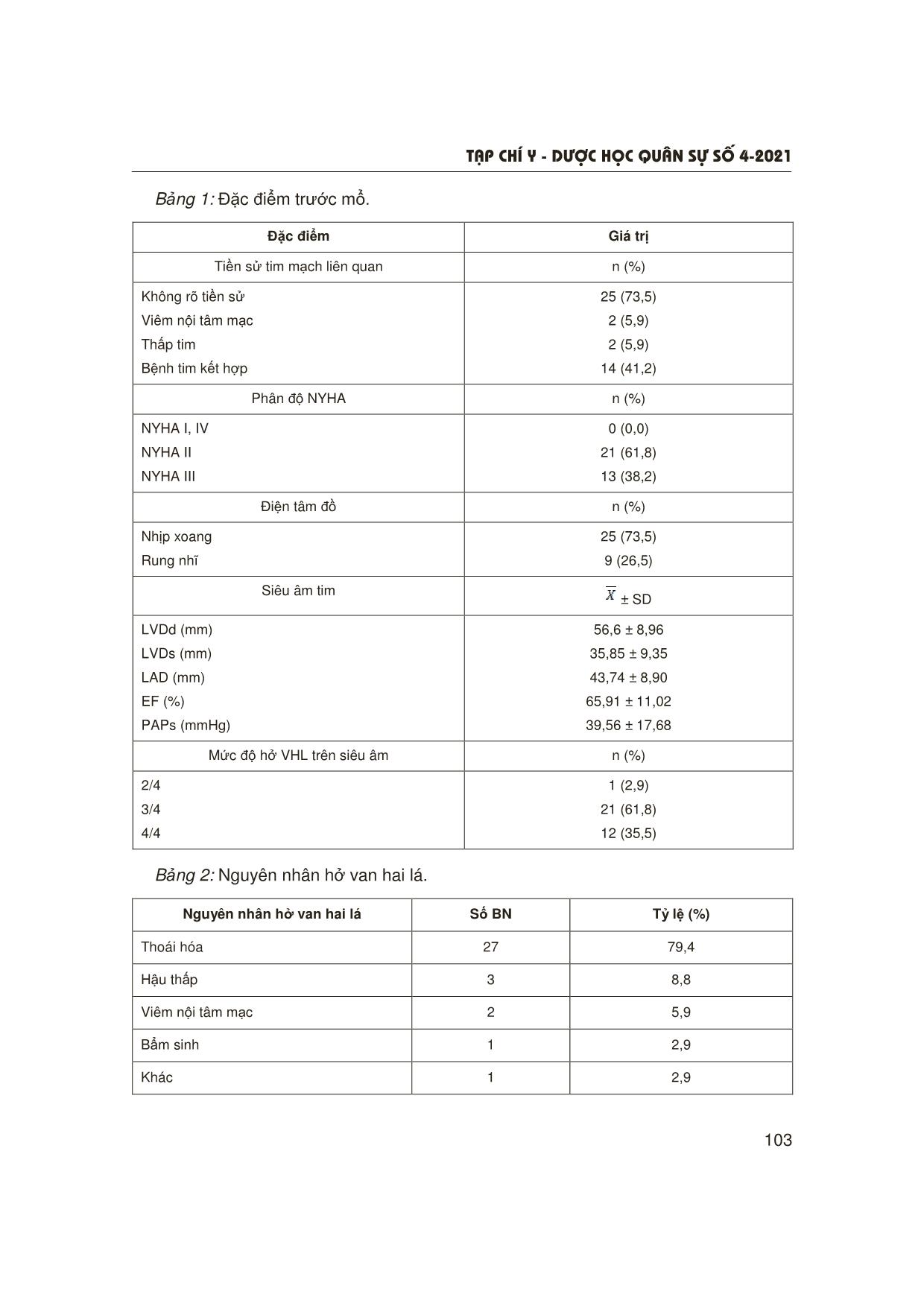
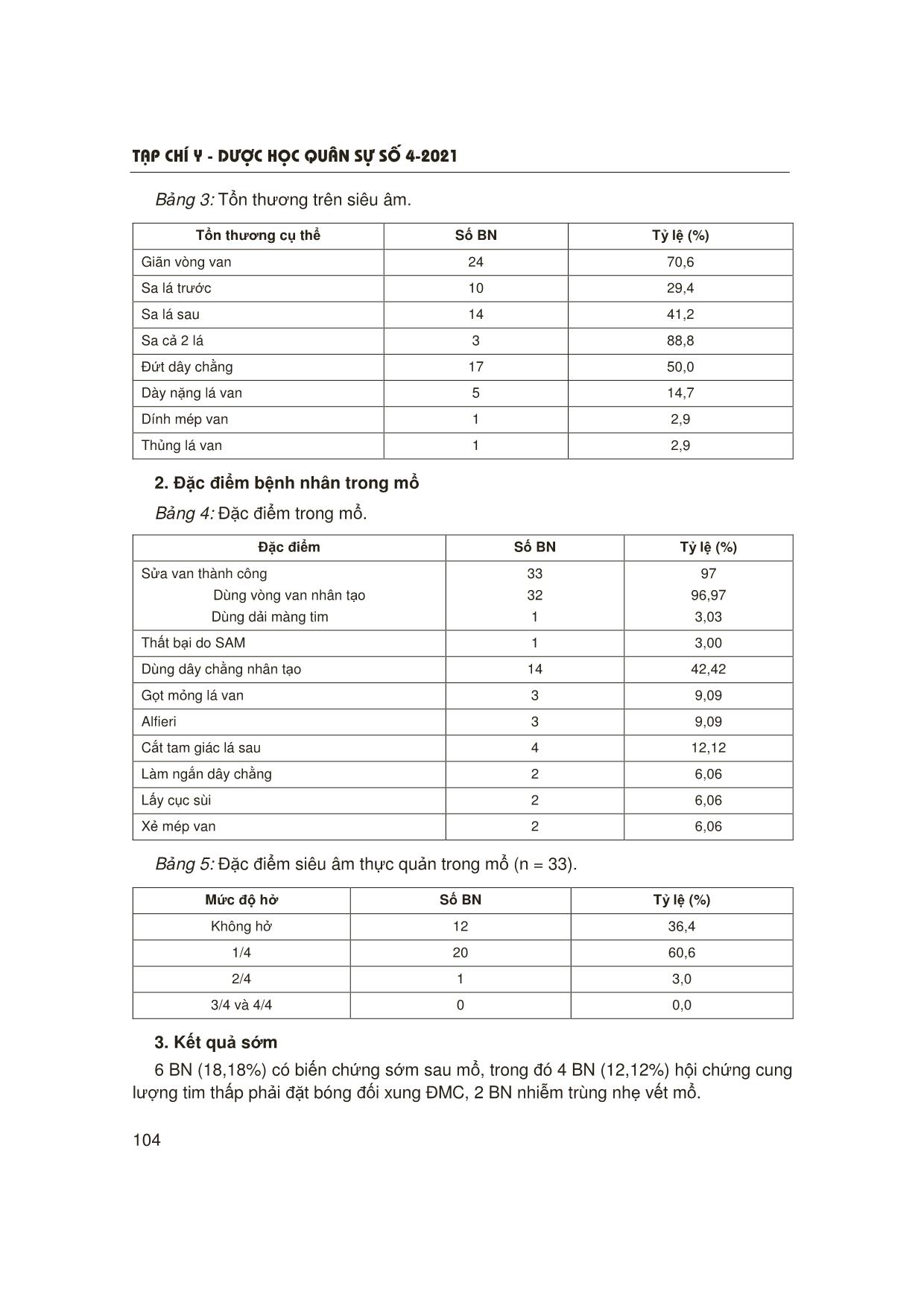
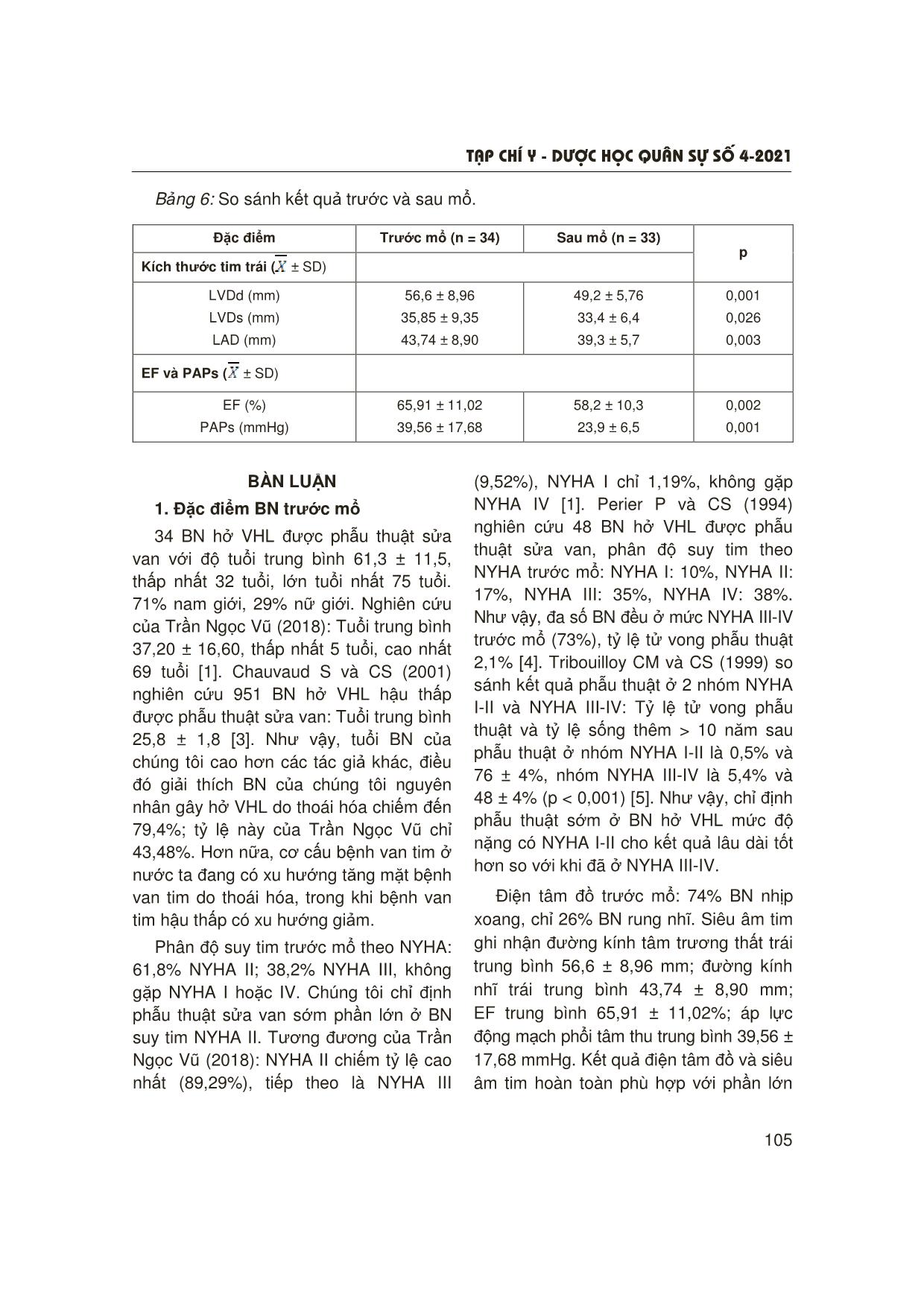
T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 101 ĐÁNH GIÁ KẾT QUẢ SỚM PHẪU THUẬT SỬA VAN HAI LÁ TẠI BỆNH VIỆN QUÂN Y 103 Nguyễn Ngọc Trung1, Vũ Đức Thắng1, Nguyễn Trường Giang2 Nguyễn Thế Kiên1, Lê Bá Hạnh1, Hoàng Thế Anh1, Khuất Duy Hòa1 TÓM TẮT Mục tiêu: Đánh giá kết quả sớm phẫu thuật sửa van ở bệnh nhân (BN) hở van hai lá (VHL). Đối tượng và phương pháp: Nghiên cứu tiến cứu 34 BN hở VHL được phẫu thuật sửa van tại Bệnh viện Quân y 103 từ 6/2018 - 11/2020. Kết quả: Tuổi trung bình 61,3 ± 11,5; tỷ lệ nam/nữ: 2,4/1; phân độ suy tim trước mổ theo NYHA: 61,8% NYHA II, 38,2% NYHA III; 26% rung nhĩ; 74% nhịp xoang. Tổn thương trong mổ: 52,9% đứt dây chằng, 29,4% sa van và 85,3% giãn vòng van; 2 trường hợp hở van hậu thấp và 2 trường hợp hở van do Osler. 97% sửa thành công; 3% thất bại do SAM (Systolic anterior motion); 42,42% sử dụng dây chằng nhân tạo; 32/33 trường hợp đặt vòng van (1 trường hợp dải màng tim). Chỉ 27,3% sửa van 2 lá đơn thuần, 63,6% sửa van 3 lá, 3 trường hợp (9,1%) bắc cầu chủ vành kết hợp. Thời gian chạy tuần hoàn ngoài cơ thể trung bình: 145,2 ± 38,6 phút, kẹp động mạch chủ (ĐMC): 101,0 ± 24,4 phút. Biến chứng: 4 trường hợp phải đặt bóng đối xung ĐMC từ 1 - 3 ngày; 2 trường hợp nhiễm khuẩn vết mổ; không trường hợp nào tử vong, chảy máu phải mổ lại. Kết luận: Phẫu thuật sửa van điều trị hở VHL an toàn, hiệu quả, tỷ lệ tai biến, biến chứng thấp. * Từ khóa: Hở van hai lá; Sửa van hai lá; Bệnh van tim. The Short-Term Results of Mitral Valve Repair at Military Hospital 103 Summary Objectives: To evaluate the short-term results of mitral valve repair in patients with mitral regurgitation. Subjects and methods: The prospective study on patients with chronic mitral regurgitation who were treated by mitral valve repair at Hospital 103 between June 2018 and November 2020. Results: There was a total of 34 patients, mean age 61.3 ± 11.5 years (min: 32 years, max: 75 years), male/female ratio: 2.4/1. According to NYHA pre-operative functional classification: 61.8% NYHA II, 38.2% NYHA III; no patients in class IV or I. 26% patients were in atrial fibrillation, 74% patients were in sinus rhythm. Intra-operative injuries: 52.9% ligament rupture; 29.4% prolapse and 85.3% annulus valve dilatation; 2 cases of rheumatic and 2 cases of mitral valve regurgitation caused by Osler. Technical repair: 97% successfully repaired; 3% failed (due to SAM); 42.42% used artificial ligaments; 32/33 cases of mitral valve annulus (1 case of pericardial band). Only 27.3% patients underwent mitral valve repair alone, 63.6% patients had their tricuspid valve repaired, 3 cases (9.1%) undergoing the coronary bypass. 1Khoa Phẫu thuật Tim mạch, Bệnh viện Quân y 103, Học viện Quân y 2Học viện Quân y Người phản hồi: Nguyễn Thế Kiên (thekien103@gmail.com) Ngày nhận bài: 17/2/2021 Ngày bài báo được đăng: 21/4/2021 T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 102 Average CEC time was 145.2 ± 38.6 minutes, clamp aortic time was 101.0 ± 24.4 minutes; Complications recorded in 4 cases who had to be supported by IABP from 1 to 3 days, and 2 cases had surgical site infection, none of them died or had bleeding that required re-operation. Conclusion: Mitral valve repair for mitral regurgitation had excellent outcome with high short- term survival, no hospital mortality rate, low incidence of complications. * Keywords: Mitral regurgitation; Mitral valve repair; Valve disease. ĐẶT VẤN ĐỀ Hở VHL là bệnh lý van tim thường gặp. Trong những năm gần đây, cơ cấu bệnh van tim ở Việt Nam có xu hướng giống các nước phát triển: Tỷ lệ bệnh van tim do thoái hóa có xu hướng tăng, bệnh van tim hậu thấp giảm [1]. Phẫu thuật sửa VHL có ưu điểm hơn so với phẫu thuật thay van: Bảo tồn lá van và bộ máy dưới van, do đó chức năng thất trái được bảo tồn, tỷ lệ biến chứng thấp, kết quả dài hạn tốt hơn. Với sự phát triển của vòng van và dây chằng nhân tạo, kỹ thuật sửa VHL ngày càng phát triển và mang lại nhiều lợi ích cho BN. Xuất phát từ thực tiễn đó, chúng tôi tiến hành nghiên cứu này nhằm: Đánh giá kết quả phẫu thuật sửa van hai lá ở bệnh nhân hở van hai lá. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 1. Đối tượng nghiên cứu 34 BN hở VHL được phẫu thuật sửa van tại Bệnh viện Quân y 103. Thời gian từ 6/2018 - 11/2020. * Tiêu chuẩn lựa chọn: BN có hoặc không có bệnh tim kết hợp. 2. Phương pháp nghiên cứu * Thiết kế nghiên cứu: Mô tả tiến cứu không đối chứng. * Chỉ tiêu đánh giá: Tuổi, giới, phân độ suy tim NYHA, điện tim, siêu âm tim, tổn thương VHL, kỹ thuật sửa van. * Các bước tiến hành: - BN được phẫu thuật sửa van, đánh giá siêu âm thực quản trong mổ. - Sau mổ, đánh giá điều trị hồi sức, hậu phẫu và theo dõi các biến chứng. * Xử lý số liệu: Bằng phần mềm SPSS 20.0. KẾT QUẢ NGHIÊN CỨU 1. Đặc điểm BN trước mổ Tuổi trung bình 61,3 ± 11,5 (thấp nhất 32 tuổi, lớn nhất 75 tuổi). Nam chiếm 71%, nữ: 29%, tỷ lệ nam/nữ: 2,4/1. T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 103 Bảng 1: Đặc điểm trước mổ. Đặc điểm Giá trị Tiền sử tim mạch liên quan n (%) Không rõ tiền sử Viêm nội tâm mạc Thấp tim Bệnh tim kết hợp 25 (73,5) 2 (5,9) 2 (5,9) 14 (41,2) Phân độ NYHA n (%) NYHA I, IV NYHA II NYHA III 0 (0,0) 21 (61,8) 13 (38,2) Điện tâm đồ n (%) Nhịp xoang Rung nhĩ 25 (73,5) 9 (26,5) Siêu âm tim ± SD LVDd (mm) LVDs (mm) LAD (mm) EF (%) PAPs (mmHg) 56,6 ± 8,96 35,85 ± 9,35 43,74 ± 8,90 65,91 ± 11,02 39,56 ± 17,68 Mức độ hở VHL trên siêu âm n (%) 2/4 3/4 4/4 1 (2,9) 21 (61,8) 12 (35,5) Bảng 2: Nguyên nhân hở van hai lá. Nguyên nhân hở van hai lá Số BN Tỷ lệ (%) Thoái hóa 27 79,4 Hậu thấp 3 8,8 Viêm nội tâm mạc 2 5,9 Bẩm sinh 1 2,9 Khác 1 2,9 T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 104 Bảng 3: Tổn thương trên siêu âm. Tổn thương cụ thể Số BN Tỷ lệ (%) Giãn vòng van 24 70,6 Sa lá trước 10 29,4 Sa lá sau 14 41,2 Sa cả 2 lá 3 88,8 Đứt dây chằng 17 50,0 Dày nặng lá van 5 14,7 Dính mép van 1 2,9 Thủng lá van 1 2,9 2. Đặc điểm bệnh nhân trong mổ Bảng 4: Đặc điểm trong mổ. Đặc điểm Số BN Tỷ lệ (%) Sửa van thành công Dùng vòng van nhân tạo Dùng dải màng tim 33 32 1 97 96,97 3,03 Thất bại do SAM 1 3,00 Dùng dây chằng nhân tạo 14 42,42 Gọt mỏng lá van 3 9,09 Alfieri 3 9,09 Cắt tam giác lá sau 4 12,12 Làm ngắn dây chằng 2 6,06 Lấy cục sùi 2 6,06 Xẻ mép van 2 6,06 Bảng 5: Đặc điểm siêu âm thực quản trong mổ (n = 33). Mức độ hở Số BN Tỷ lệ (%) Không hở 12 36,4 1/4 20 60,6 2/4 1 3,0 3/4 và 4/4 0 0,0 3. Kết quả sớm 6 BN (18,18%) có biến chứng sớm sau mổ, trong đó 4 BN (12,12%) hội chứng cung lượng tim thấp phải đặt bóng đối xung ĐMC, 2 BN nhiễm trùng nhẹ vết mổ. T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 105 Bảng 6: So sánh kết quả trước và sau mổ. Đặc điểm Trước mổ (n = 34) Sau mổ (n = 33) Kích thước tim trái ( ± SD) p LVDd (mm) LVDs (mm) LAD (mm) 56,6 ± 8,96 35,85 ± 9,35 43,74 ± 8,90 49,2 ± 5,76 33,4 ± 6,4 39,3 ± 5,7 0,001 0,026 0,003 EF và PAPs ( ± SD) EF (%) PAPs (mmHg) 65,91 ± 11,02 39,56 ± 17,68 58,2 ± 10,3 23,9 ± 6,5 0,002 0,001 BÀN LUẬN 1. Đặc điểm BN trước mổ 34 BN hở VHL được phẫu thuật sửa van với độ tuổi trung bình 61,3 ± 11,5, thấp nhất 32 tuổi, lớn tuổi nhất 75 tuổi. 71% nam giới, 29% nữ giới. Nghiên cứu của Trần Ngọc Vũ (2018): Tuổi trung bình 37,20 ± 16,60, thấp nhất 5 tuổi, cao nhất 69 tuổi [1]. Chauvaud S và CS (2001) nghiên cứu 951 BN hở VHL hậu thấp được phẫu thuật sửa van: Tuổi trung bình 25,8 ± 1,8 [3]. Như vậy, tuổi BN của chúng tôi cao hơn các tác giả khác, điều đó giải thích BN của chúng tôi nguyên nhân gây hở VHL do thoái hóa chiếm đến 79,4%; tỷ lệ này của Trần Ngọc Vũ chỉ 43,48%. Hơn nữa, cơ cấu bệnh van tim ở nước ta đang có xu hướng tăng mặt bệnh van tim do thoái hóa, trong khi bệnh van tim hậu thấp có xu hướng giảm. Phân độ suy tim trước mổ theo NYHA: 61,8% NYHA II; 38,2% NYHA III, không gặp NYHA I hoặc IV. Chúng tôi chỉ định phẫu thuật sửa van sớm phần lớn ở BN suy tim NYHA II. Tương đương của Trần Ngọc Vũ (2018): NYHA II chiếm tỷ lệ cao nhất (89,29%), tiếp theo là NYHA III (9,52%), NYHA I chỉ 1,19%, không gặp NYHA IV [1]. Perier P và CS (1994) nghiên cứu 48 BN hở VHL được phẫu thuật sửa van, phân độ suy tim theo NYHA trước mổ: NYHA I: 10%, NYHA II: 17%, NYHA III: 35%, NYHA IV: 38%. Như vậy, đa số BN đều ở mức NYHA III-IV trước mổ (73%), tỷ lệ tử vong phẫu thuật 2,1% [4]. Tribouilloy CM và CS (1999) so sánh kết quả phẫu thuật ở 2 nhóm NYHA I-II và NYHA III-IV: Tỷ lệ tử vong phẫu thuật và tỷ lệ sống thêm > 10 năm sau phẫu thuật ở nhóm NYHA I-II là 0,5% và 76 ± 4%, nhóm NYHA III-IV là 5,4% và 48 ± 4% (p < 0,001) [5]. Như vậy, chỉ định phẫu thuật sớm ở BN hở VHL mức độ nặng có NYHA I-II cho kết quả lâu dài tốt hơn so với khi đã ở NYHA III-IV. Điện tâm đồ trước mổ: 74% BN nhịp xoang, chỉ 26% BN rung nhĩ. Siêu âm tim ghi nhận đường kính tâm trương thất trái trung bình 56,6 ± 8,96 mm; đường kính nhĩ trái trung bình 43,74 ± 8,90 mm; EF trung bình 65,91 ± 11,02%; áp lực động mạch phổi tâm thu trung bình 39,56 ± 17,68 mmHg. Kết quả điện tâm đồ và siêu âm tim hoàn toàn phù hợp với phần lớn T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 106 BN suy tim NYHA II (61,8%), không có BN NYHA IV. 2. Đặc điểm BN trong mổ Tỷ lệ sửa van thành công 97% (33/34 BN), 1 BN thất bại do SAM, trong đó 32 BN (96,97%) dùng vòng van nhân tạo, 1 BN (3,03%) dùng dải màng tim. 14 BN (42,42%) dùng dây chằng nhân tạo, 3 BN (9,09%) gọt mỏng lá van, 3 BN (9,09%) Alfieri, 4 BN (12,12%) cắt tam giác lá sau, 2 BN (6,06%) làm ngắn dây chằng, 2 BN (6,06%) lấy cục sùi, 2 BN (6,06%) xẻ mép van. Nghiên cứu của Trần Ngọc Vũ (2018): Đặt vòng van nhân tạo (91,30%), tạo hình vòng van sau bằng dải màng ngoài tim tự thân (7,61%) hoặc thu nhỏ vòng van bằng chỉ (1,09%). Với những trường hợp chỉ đứt dây chằng đơn thuần mà không giãn vòng van, chúng tôi ưu tiên sử dụng dây chằng nhân tạo để tránh tình trạng SAM sau sửa van. Việc sử dụng dây chằng nhân tạo giúp phục hồi diện tiếp giáp tốt giữa các lá van nhằm làm cho chức năng van được đảm bảo. Mô lá van là thành phần chính tạo nên diện tiếp giáp đó, vì vậy sử dụng dây chằng nhân tạo bảo tồn được mô lá van chính là duy trì được độ rộng của diện tiếp giáp giữa 2 lá van, nhất là tại vùng P2 của lá sau. Ngoài ra, áp dụng kỹ thuật này cho phép thực hiện thêm kỹ thuật khác khi cần thiết, do đó tăng khả năng thành công trong sửa van. Với những trường hợp dứt dây chằng ở lá sau kết hợp giãn vòng van, có thể sử dụng kỹ thuật cắt tam giác lá sau hoặc chuyển vị dây chằng. 100% BN được đánh giá bằng siêu âm thực quản trong mổ, kết quả: 1 BN (2,9%) khi bơm nước kiểm tra thì kín, tuy nhiên đánh giá bằng siêu âm thực quản xảy ra hiện tượng SAM, VHL còn hở 2,5/4. BN được thay VHL. 1 BN VHL còn hở 2/4 do bệnh cơ tim phì đại, BN được mở rộng đường ra thất trái kết hợp sửa VHL. Thời gian kẹp ĐMC 116 phút và thời gian chạy tuần hoàn ngoài cơ thể 244 phút. Vì thời gian kéo dài nên chúng tôi không chạy lại tuần hoàn ngoài cơ thể để sửa hoặc thay van. Theo dõi 6 tháng sau phẫu thuật, mức độ hở van của BN giảm còn 1/4. 3. Kết quả sớm sau mổ Không trường hợp nào tử vong do phẫu thuật. Lee EM và CS (1995) nghiên cứu 219 BN HoHL được sửa VHL: Tỷ lệ tử vong phẫu thuật 2,7%. Theo tác giả, dù bảo tồn được bộ máy dưới van, tuy nhiên rối loạn chức năng thất trái vẫn còn, đây là nguyên nhân chính gây tử vong phẫu thuật [6]. 6 BN (18%) có biến chứng sau mổ. Trong đó, 4 BN (12,12%) bị hội chứng cung lượng tim thấp phải đặt bóng đối xung ĐMC. Maganti M và CS (2010) gặp tỷ lệ hội chứng cung lượng tim thấp sau phẫu thuật VHL 7%, tác giả chỉ ra các yếu tố dự đoán hội chứng cung lượng tim thấp sau mổ là: Phẫu thuật khẩn, EF < 40%, suy tim độ IV, bệnh VHL do thiếu máu cơ tim và thời gian chạy tuần hoàn ngoài cơ thể kéo dài [7]. Tất cả BN được đánh giá siêu âm tim trước khi ra viện, kết quả: Kích thước buồng tim trái và áp lực động mạch phổi đều giảm có ý nghĩa thống kê so với trước mổ (p < 0,05). Do các buồng tim được tái cấu trúc lại sau khi VHL được sửa. T¹p chÝ y - d−îc häc qu©n sù sè 4-2021 107 Phân suất tống máu thất trái giảm so với trước mổ có ý nghĩa thống kê (p < 0,05), do nhiều nguyên nhân: Do tác động của cuộc mổ tim hở với việc ngừng tim và chạy máy tuần hoàn ngoài cơ thể; do VHL được sửa, làm giảm phân suất dòng hở, tăng phân suất tống máu lên động mạch chủ. Do đó, mặc dù EF giảm nhưng thực chất cung lượng tim có thể không giảm mà còn tăng. KẾT LUẬN Qua nghiên cứu 34 BN hở VHL được điều trị bằng phẫu thuật sửa van, chúng tôi rút ra kết luận: Phẫu thuật sửa VHL an toàn, hiệu quả, tỷ lệ tai biến, biến chứng thấp, đặc biệt sử dụng dây chằng nhân tạo giải quyết được các trường hợp khó sửa. TÀI LIỆU THAM KHẢO 1. Trần Ngọc Vũ. Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả phẫu thuật sửa van điều trị hở van hai lá tại Bệnh viện Đà Nẵng. Luận án Tiến sĩ. Học viện Quân y 2019. 2. Shimizu A, et al. Long-term outcomes of mitral valve repair for isolated commissural prolapse: Up to 17-year experience. Ann Thorac Surg 2015; 99(1):43-47. 3. Chauvaud S, et al. Long-term (29 years) results of reconstructive surgery in rheumatic mitral valve insufficiency. Circulation 2001; 104(12 Suppl 1):12-15. 4. Perier P, B Clausnizer, K Mistarz. Carpentier "sliding leaflet" technique for repair of the mitral valve: Early results. Ann Thorac Surg 1994; 57(2):383-386. 5. Tribouilloy CM, et al. Impact of preoperative symptoms on survival after surgical correction of organic mitral regurgitation: Rationale for optimizing surgical indications. Circulation 1999; 99(3):400-405. 6. Lee EM, LM Shapiro, FC Wells. Mortality and morbidity after mitral valve repair: The importance of left ventricular dysfunction. J Heart Valve Dis 1995; 4(5):460- 468; discussion 469-470. 7. Maganti M, et al. Predictors of low cardiac output syndrome after isolated mitral valve surgery. J Thorac Cardiovasc Surg 2010; 140(4):790-796.
File đính kèm:
 danh_gia_ket_qua_som_phau_thuat_sua_van_hai_la_tai_benh_vien.pdf
danh_gia_ket_qua_som_phau_thuat_sua_van_hai_la_tai_benh_vien.pdf

