Đánh giá kết quả phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa trong điều trị viêm tai giữa mạn có cholesteatoma
Cholesteatoma là một bệnh lý nguy hiểm có khả năng gây ra biến chứng nặng nề do cholesteatoma có thể phát triển, ăn mòn và phá hủy các cấu trúc xung quanh. Bệnh nhân Việt Nam với điều kiện kinh tế và khả năng tái khám còn thấp nên cần có một phương pháp phẫu thuật phù hợp cho viêm tai giữa mạn có cholesteatoma.

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Bạn đang xem tài liệu "Đánh giá kết quả phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa trong điều trị viêm tai giữa mạn có cholesteatoma", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Đánh giá kết quả phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa trong điều trị viêm tai giữa mạn có cholesteatoma

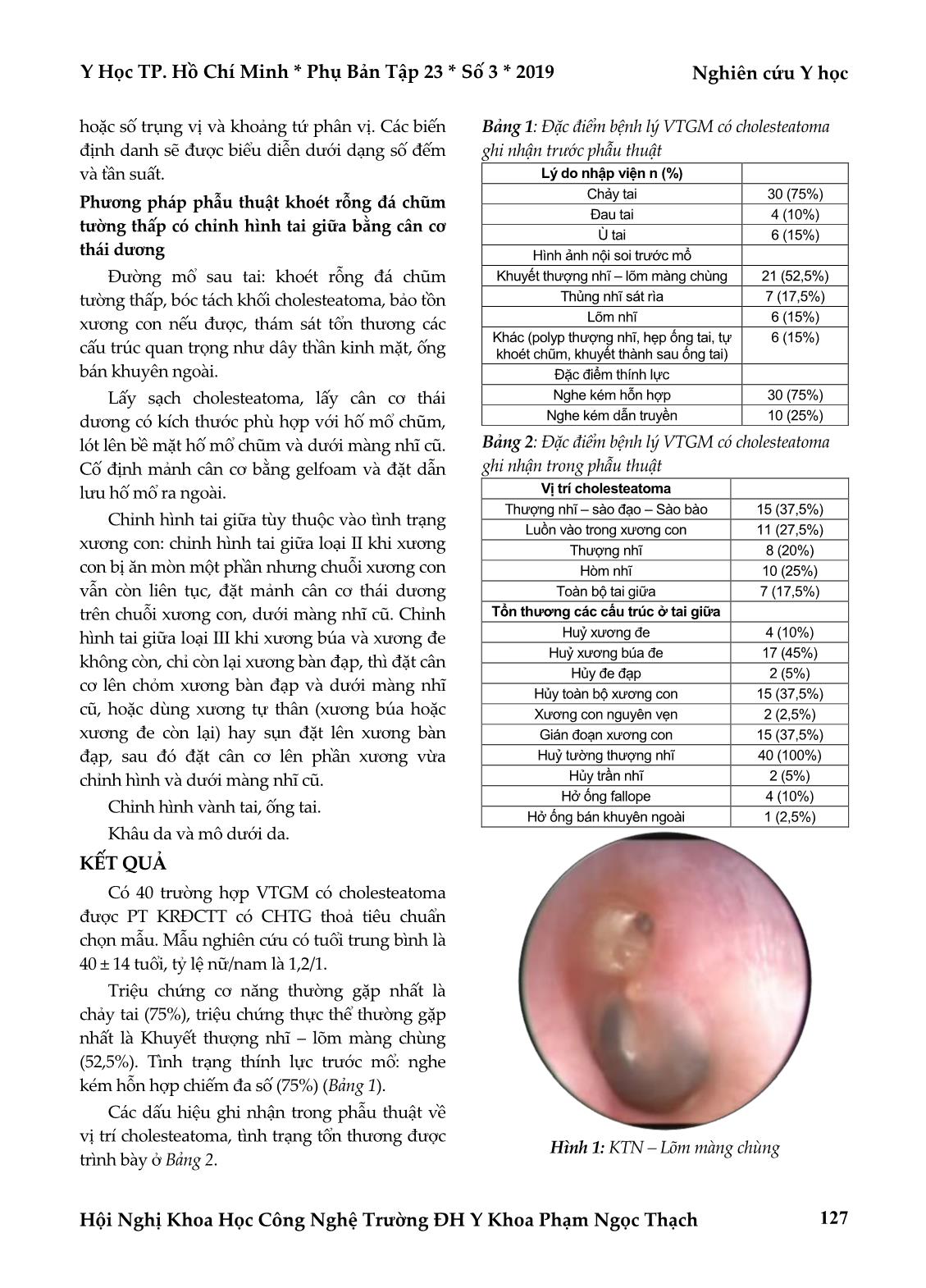
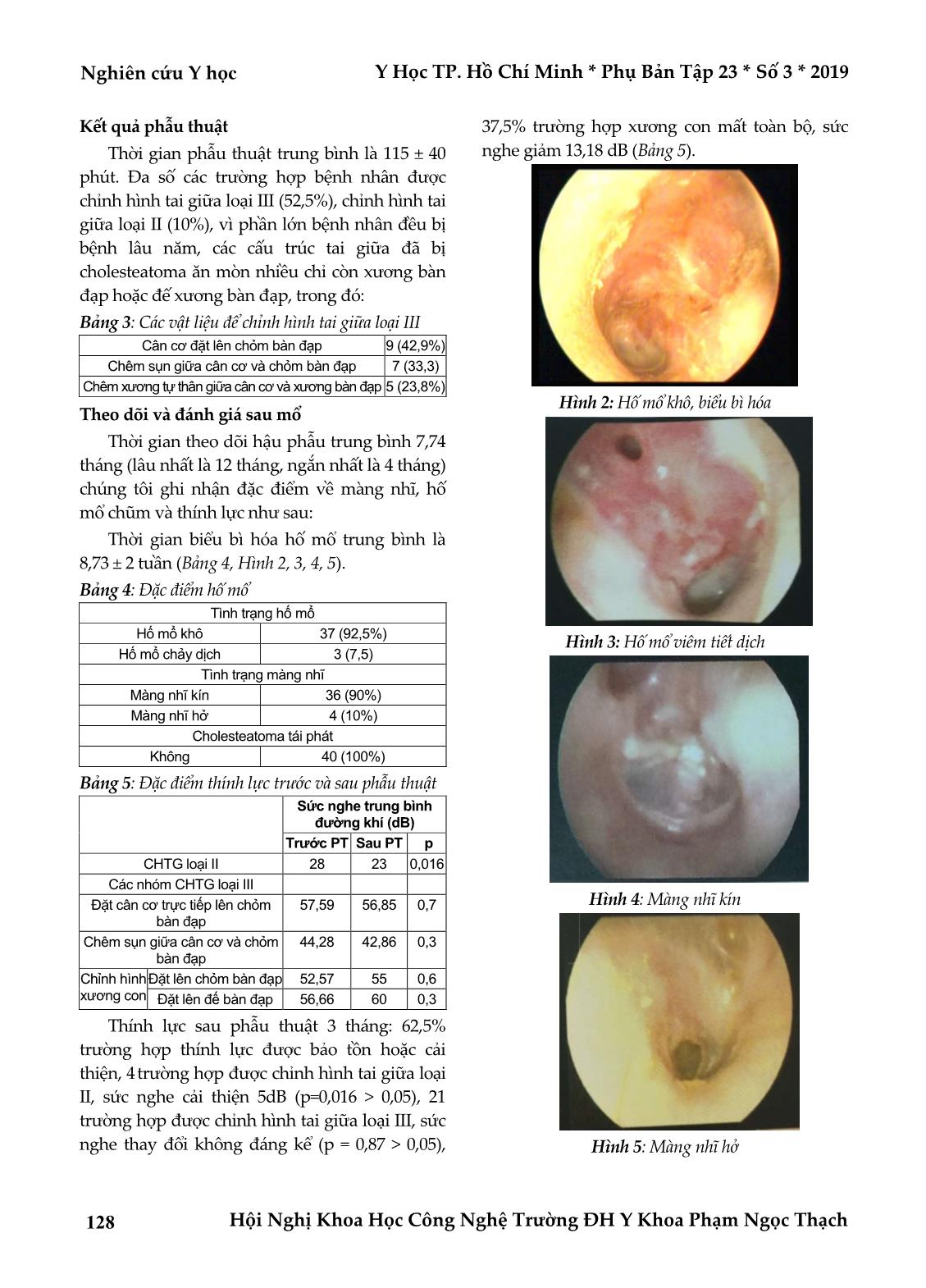
Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 125 ĐÁNH GIÁ KẾT QUẢ PHẪU THUẬT KHOÉT RỖNG ĐÁ CHŨM TƯỜNG THẤP CÓ CHỈNH HÌNH TAI GIỮA TRONG ĐIỀU TRỊ VIÊM TAI GIỮA MẠN CÓ CHOLESTEATOMA Trần Thịnh*, Trần Viết Luân*, Lê Trần Quang Minh** TÓM TẮT Đặt vấn đề: Cholesteatoma là một bệnh lý nguy hiểm có khả năng gây ra biến chứng nặng nề do cholesteatoma có thể phát triển, ăn mòn và phá hủy các cấu trúc xung quanh. Bệnh nhân Việt Nam với điều kiện kinh tế và khả năng tái khám còn thấp nên cần có một phương pháp phẫu thuật phù hợp cho viêm tai giữa mạn có cholesteatoma. Mục tiêu: Đánh giá kết quả phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa trong điều trị viêm tai giữa mạn có cholesteatoma. Phương pháp và đối tượng: Nghiên cứu mô tả loạt ca lâm sàng trên 40 bệnh nhân bị viêm tai giữa mạn có cholesteatoma được phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa bằng cân cơ thái dương và tái khám tại bệnh viện Tai Mũi Họng Thành phố Hồ Chí Minh từ tháng 07/2016 đến tháng 07/2017. Kết quả: Cholesteatoma thường là bệnh lý 1 bên với tỷ lệ nữ/nam tương đương nhau (1,2/1). Triệu chứng thường gặp nhất là chảy tai (75%). Hình ảnh nội soi gặp nhiều nhất là khuyết thượng nhĩ – lõm màng chùng (52,5%). Về thính lực, nghe kém hỗn hợp chiếm đa số (75%). Vị trí cholesteatoma chủ yếu ở thượng nhĩ – sào đạo – sào bào (37,5%). 95% xương đe bị hủy ở nhiều mức độ. Kết quả sau phẫu thuật, thời gian biểu bì hóa hố mổ trung bình 8,73 ± 2 tuần, màng nhĩ kín 92,5%, hố mổ khô 90%, 100% không có cholesteatoma tái phát, 62,5% thính lực được bảo tồn hoặc cải thiện. Kết luận: Phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa trên những trường hợp viêm tai giữa mạn có cholesteatoma là một phương pháp điều trị hiệu quả, tỉ lệ tái phát thấp, thích hợp với tình trạng xương chũm kém thông bào và khả năng tái khám của bệnh nhân nước ta. Từ khóa: viêm tai giữa mạn (VTGM), cholesteatoma, phẫu thuật khoét rỗng đá chũm tường thấp (KRĐCTT), chỉnh hình tai giữa (CHTG) ABSTRACT THE EFFICACY OF CANAL WALL DOWN MASTOIDECTOMY SURGERY WITH TYMPANOPLASTY IN CHRONIC OTITIS MEDIA WITH CHOLESTEATOMA Tran Thinh, Tran Viet Luan, Le Tran Quang Minh * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 - No 3- 2019: 125-131 Background: Cholesteatoma is a dangerous disease which can cause many serious complications because of its nature of developing, eroding and destroying the adjacent structures of middle ear. Vietnamese patients, with low economy status and poor follow up ability, require a proper surgery for chronic otitis media with cholesteatoma. Objectives: to evaluate the efficacy of canal wall down mastoidectomy (CWDM) with tympanoplasty in chronic otitis media with cholesteatoma. Methods: A clinical series study was conducted on 40 patients with cholesteatoma underwent canal wall *Trường Đại học Y Khoa Phạm Ngọc Thạch **Bệnh Viện Tai - Mũi - Họng TP. Hồ Chí Minh Tác giả liên lạc: BSCKI. Trần Thịnh ĐT: 0909603500 Email: thinhtran2190@yahoo.com Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 126 down mastoidectomy with tympanoplasty at ENT Hospital – Ho Chi Minh city from 07/2016 to 07/2017. Results: Female/male rate was 1.2/1. The most frequent clinical sign was otorrhea (75%). Eroding scutum – retracted pars flaccida was mostly seen endoscopically (52.5%). Mixed hearing loss was the most common, accounted for 75%. Cholesteatoma located in attic – antrum with a highest rate: 37.5%. 95% of cases had erosion of incus. Postoperatively, median time of epithelializing was 8.73 ± 2 weeks, tympanic membrane healing was 92.5%. Mastoid cavities were found to be dry and self – cleaning in 90%. No residual or recurrent cholesteatoma was noted postoperatively. Hearing threshold remained unchanged or improved in 62.5% of the cases. Conclusion: canal wall down mastoidectomy with tympanoplasty is an effective procedure for chronic otitis media with cholesteatoma with low recurrence rate, and suitable for poorly pneumatized mastoid condition as well as the follow-up ability of Vietnamese patients. Keywords: chronic otitis media (COM), cholesteatoma, canal wall down mastoidectomy (CWDM), tympanoplasty ĐẶT VẤN ĐỀ Viêm tai giữa mạn (VTGM) có cholesteatoma là bệnh lý nguy hiểm gây ra biến chứng nặng nề do cholesteatoma có thể phát triển, ăn mòn và phá hủy các cấu trúc lân cận. Tại bệnh viện Tai Mũi Họng TP. Hồ Chí Minh, đa số bệnh nhân đến khám có điều kiện kinh tế thấp, khả năng theo dõi tái khám sau mổ kém nên cần có một phương pháp phẫu thuật (PT) phù hợp(1,2,4). PT khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa là một PT được xem là có hiệu quả cao trong điều trị viêm tai giữa mạn có cholesteatoma với tỷ lệ tái phát thấp, bảo tồn sức nghe, kỹ thuật không quá phức tạp. Tuy nhiên, còn ít báo cáo về kết quả của PT tại nước ta, do đó chúng tôi thực hiện nghiên cứu này nhằm đánh giá kết quả PT khoét rỗng đá chũm tường thấp (KRĐCTT) có chỉnh hình tai giữa (CHTG) bằng cân cơ thái dương trong điều trị VTGM có cholesteatoma tại Bệnh viện Tai Mũi Họng TP. Hồ Chí Minh. ĐỐI TƯỢNG - PHƯƠNG PHÁP NGHIÊN CỨU Phương pháp nghiên cứu Báo cáo các trường hợp bệnh. Đối tượng nghiên cứu Tất cả các trường hợp VTGM có cholesteatoma đã được chẩn đoán và được PT KRĐCTT có CHTG tại bệnh viện Tai Mũi Họng TP. Hồ Chí Minh trong thời gian từ tháng 07/2016 đến 07/2017. Tiêu chuẩn chọn mẫu Tất cả bệnh nhân thỏa đầy đủ các tiêu chuẩn: Bệnh nhân trên 16 tuổi bị VTGM có cholesteatoma chẩn đoán dựa trên hình ảnh CT scans xương thái dương và có cholesteatoma trong lúc mổ, đã được PT KRĐCTT có CHTG tại bệnh viện Tai Mũi Họng TP. Hồ Chí Minh CT scan: xương chũm kém thông bào. Bệnh nhân được thực h ... Đường mổ sau tai: khoét rỗng đá chũm tường thấp, bóc tách khối cholesteatoma, bảo tồn xương con nếu được, thám sát tổn thương các cấu trúc quan trọng như dây thần kinh mặt, ống bán khuyên ngoài. Lấy sạch cholesteatoma, lấy cân cơ thái dương có kích thước phù hợp với hố mổ chũm, lót lên bề mặt hố mổ chũm và dưới màng nhĩ cũ. Cố định mảnh cân cơ bằng gelfoam và đặt dẫn lưu hố mổ ra ngoài. Chỉnh hình tai giữa tùy thuộc vào tình trạng xương con: chỉnh hình tai giữa loại II khi xương con bị ăn mòn một phần nhưng chuỗi xương con vẫn còn liên tục, đặt mảnh cân cơ thái dương trên chuỗi xương con, dưới màng nhĩ cũ. Chỉnh hình tai giữa loại III khi xương búa và xương đe không còn, chỉ còn lại xương bàn đạp, thì đặt cân cơ lên chỏm xương bàn đạp và dưới màng nhĩ cũ, hoặc dùng xương tự thân (xương búa hoặc xương đe còn lại) hay sụn đặt lên xương bàn đạp, sau đó đặt cân cơ lên phần xương vừa chỉnh hình và dưới màng nhĩ cũ. Chỉnh hình vành tai, ống tai. Khâu da và mô dưới da. KẾT QUẢ Có 40 trường hợp VTGM có cholesteatoma được PT KRĐCTT có CHTG thoả tiêu chuẩn chọn mẫu. Mẫu nghiên cứu có tuổi trung bình là 40 ± 14 tuổi, tỷ lệ nữ/nam là 1,2/1. Triệu chứng cơ năng thường gặp nhất là chảy tai (75%), triệu chứng thực thể thường gặp nhất là Khuyết thượng nhĩ – lõm màng chùng (52,5%). Tình trạng thính lực trước mổ: nghe kém hỗn hợp chiếm đa số (75%) (Bảng 1). Các dấu hiệu ghi nhận trong phẫu thuật về vị trí cholesteatoma, tình trạng tổn thương được trình bày ở Bảng 2. Bảng 1: Đặc điểm bệnh lý VTGM có cholesteatoma ghi nhận trước phẫu thuật Lý do nhập viện n (%) Chảy tai 30 (75%) Đau tai 4 (10%) Ù tai 6 (15%) Hình ảnh nội soi trước mổ Khuyết thượng nhĩ – lõm màng chùng 21 (52,5%) Thủng nhĩ sát rìa 7 (17,5%) Lõm nhĩ 6 (15%) Khác (polyp thượng nhĩ, hẹp ống tai, tự khoét chũm, khuyết thành sau ống tai) 6 (15%) Đặc điểm thính lực Nghe kém hỗn hợp 30 (75%) Nghe kém dẫn truyền 10 (25%) Bảng 2: Đặc điểm bệnh lý VTGM có cholesteatoma ghi nhận trong phẫu thuật Vị trí cholesteatoma Thượng nhĩ – sào đạo – Sào bào 15 (37,5%) Luồn vào trong xương con 11 (27,5%) Thượng nhĩ 8 (20%) Hòm nhĩ 10 (25%) Toàn bộ tai giữa 7 (17,5%) Tổn thương các cấu trúc ở tai giữa Huỷ xương đe 4 (10%) Huỷ xương búa đe 17 (45%) Hủy đe đạp 2 (5%) Hủy toàn bộ xương con 15 (37,5%) Xương con nguyên vẹn 2 (2,5%) Gián đoạn xương con 15 (37,5%) Huỷ tường thượng nhĩ 40 (100%) Hủy trần nhĩ 2 (5%) Hở ống fallope 4 (10%) Hở ống bán khuyên ngoài 1 (2,5%) Hình 1: KTN – Lõm màng chùng Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 128 Kết quả phẫu thuật Thời gian phẫu thuật trung bình là 115 ± 40 phút. Đa số các trường hợp bệnh nhân được chỉnh hình tai giữa loại III (52,5%), chỉnh hình tai giữa loại II (10%), vì phần lớn bệnh nhân đều bị bệnh lâu năm, các cấu trúc tai giữa đã bị cholesteatoma ăn mòn nhiều chỉ còn xương bàn đạp hoặc đế xương bàn đạp, trong đó: Bảng 3: Các vật liệu để chỉnh hình tai giữa loại III Cân cơ đặt lên chỏm bàn đạp 9 (42,9%) Chêm sụn giữa cân cơ và chỏm bàn đạp 7 (33,3) Chêm xương tự thân giữa cân cơ và xương bàn đạp 5 (23,8%) Theo dõi và đánh giá sau mổ Thời gian theo dõi hậu phẫu trung bình 7,74 tháng (lâu nhất là 12 tháng, ngắn nhất là 4 tháng) chúng tôi ghi nhận đặc điểm về màng nhĩ, hố mổ chũm và thính lực như sau: Thời gian biểu bì hóa hố mổ trung bình là 8,73 ± 2 tuần (Bảng 4, Hình 2, 3, 4, 5). Bảng 4: Đặc điểm hố mổ Tình trạng hố mổ Hố mổ khô 37 (92,5%) Hố mổ chảy dịch 3 (7,5) Tình trạng màng nhĩ Màng nhĩ kín 36 (90%) Màng nhĩ hở 4 (10%) Cholesteatoma tái phát Không 40 (100%) Bảng 5: Đặc điểm thính lực trước và sau phẫu thuật Sức nghe trung bình đường khí (dB) Trước PT Sau PT p CHTG loại II 28 23 0,016 Các nhóm CHTG loại III Đặt cân cơ trực tiếp lên chỏm bàn đạp 57,59 56,85 0,7 Chêm sụn giữa cân cơ và chỏm bàn đạp 44,28 42,86 0,3 Chỉnh hình xương con Đặt lên chỏm bàn đạp 52,57 55 0,6 Đặt lên đế bàn đạp 56,66 60 0,3 Thính lực sau phẫu thuật 3 tháng: 62,5% trường hợp thính lực được bảo tồn hoặc cải thiện, 4 trường hợp được chỉnh hình tai giữa loại II, sức nghe cải thiện 5dB (p=0,016 > 0,05), 21 trường hợp được chỉnh hình tai giữa loại III, sức nghe thay đổi không đáng kể (p = 0,87 > 0,05), 37,5% trường hợp xương con mất toàn bộ, sức nghe giảm 13,18 dB (Bảng 5). Hình 2: Hố mổ khô, biểu bì hóa Hình 3: Hố mổ viêm tiết dịch Hình 4: Màng nhĩ kín Hình 5: Màng nhĩ hở Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 129 Biểu đồ 1: Thính lực trước và sau phẫu thuật ở các loại chỉnh hình tai giữa loại III. BÀN LUẬN Qua 40 trường hợp trong mẫu nghiên cứu chúng tôi nhận thấy tỷ lệ mắc bệnh viêm tai giữa mạn có cholesteatoma nữ tương đối nhiều hơn nam, đa số bệnh nhân ở độ tuổi lao động, triệu chứng chảy tai chiếm đa số trường hợp (75%), hình ảnh nội soi thường gặp nhất là khuyết thượng nhĩ – lõm màng chùng chiếm đa số (52,5%), tương đồng với các tác giả khác. Riêng thính lực trước phẫu thuật, chúng tôi ghi nhận đa số trường hợp bị nghe kém hỗn hợp, điều này trái ngược với tác giả Goyal(3) thực hiện tại Ấn Độ, sở dĩ có điểm khác biệt này là do các bệnh nhân trong nghiên cứu của Goyal được phát hiện bệnh ở giai đoạn sớm trong khi đó phần lớn bệnh nhân trong nghiên cứu của chúng tôi được phát hiện trễ, bệnh tích đã ảnh hưởng không chỉ làm tổn thương tai giữa mà còn gây ảnh hưởng đến cấu trúc lân cận ở tai trong. Thời gian phẫu thuật trung bình là 115 ± 40,12 phút, thời gian phẫu thuật dài nhất là những trường hợp thính lực còn tốt, xương con còn nguyên vẹn, các phẫu thuật viên cố gắng giữ xương thành sau ống tai, nhưng sau cùng không thể kiểm soát được cholesteatoma nên phải khoan bỏ thành sau ống tai. Hoặc những trường hợp có bộc lộ các cơ quan quan trọng như dây VII, màng não, ống bán khuyên ngoài, phẫu thuật viên cũng phải rất cẩn thận để không làm tổn thương các cấu trúc này và cố gắng lấy sạch bệnh tích. Những trường hợp thời gian phẫu thuật ngắn khi thính lực mất nhiều, không còn xương con, phẫu thuật viên xác định thực hiện khoét rỗng đá chũm tường thấp ngay từ đầu. Vị trí thường gặp nhất của cholesteatoma ở thượng nhĩ – sào đạo – sào bào chiếm 37,5% trường hợp, có 11 trường hợp (27,5%) cholesteatoma luồn vào trong xương con, đây là những trường hợp khó kiểm soát cholesteatoma, chúng tôi buộc phải gỡ bỏ xương búa hoặc xương đe, hoặc cả xương búa đe để lấy sạch bệnh tích vì mục tiêu quan trọng nhất trong điều trị cholesteatoma là giữ tai an toàn. Tuy nhiên bệnh tích nhiều hay ít và khu trú ở thượng nhĩ hay lan ra toàn bộ tai giữa đều không ảnh hưởng đến thời gian lành hố mổ đã được kiểm chứng bằng test ANOVA (p= 0,11). Tất cả trường hợp đều được vá nhĩ và lót bề Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 130 mặt hố mổ bằng cân cơ thái dương. Tùy vào tình trạng của xương con được đánh giá trong phẫu thuật, chúng tôi sẽ thực hiện các loại chỉnh hình tai giữa, nếu xương con bị hủy 1 phần nhưng chuỗi xương con còn liên tục, chúng tôi thực hiện chỉnh hình tai giữa loại II, nếu xương con bị hủy chỉ còn lại xương bàn đạp, có thể chỉnh hình tai giữa loại III bằng cách đặt cân cơ trực tiếp lên chỏm bàn đạp, chêm sụn giữa cân cơ và chỏm bàn đạp, hoặc có thể dùng xương tự thân đặt giữa cân cơ và xương bàn đạp. Bảng 6: So sánh tình trạng hố mổ và tình trạng màng nhĩ với các tác giả Hố mổ khô Màng nhĩ kín Maria Izabel Kos 95% 94,2% Eero Vartiainen 98% 92% Mukherjee 95% Grewal 91% Goyal 94,87% 94,87% Chang Woo Kim 86% Chúng tôi 92,5% 90% Phẫu thuật KRĐCTT có CHTG này thích hợp với các trường hợp xương chũm kém thông bào do không cần phải khoan xương nhiều cũng như làm thu nhỏ hố mổ chũm. Việc theo dõi tái khám, chăm sóc sau mổ thuận lợi, đặc biệt ở những bệnh nhân ở xa, không có điều kiện tái khám thường xuyên. Ưu điểm của phẫu thuật KRĐCTT so với KRĐC tường cao (canal wall up mastoidectomy) là giúp lấy sạch bệnh tích và kiểm soát cholesteatoma được tốt hơn. Ngược lại, PT KRĐC tường cao thích hợp hơn với những TH VTGM có cholesteatoma với thông bào xương chũm phát triển. Tất cả bệnh nhân sau khi xuất viện sẽ được dặn dò lịch tái khám và cách chăm sóc tai. Chúng tôi theo dõi các bệnh nhân ít nhất 4 tháng, vì lúc đó tình trạng tai giữa đã tương đối ổn định và có thể đo được thính lực. Thời gian trung bình hố mổ được biểu bì hóa là 8,73 ± 2 tuần. Trong khi đó thời gian biểu bì hóa hố mổ trong nghiên cứu của Maria Izabel Kos(6) là 6 tuần và trong nghiên cứu của Kim(5) là 11,1 ± 4,6 tuần. Sự khác biệt về kết quả trong nghiên cứu của chúng tôi với Kos và Kim có thể do sử dụng chất liệu để lấp hố mổ khác nhau. Hai tác giả trên đã sử dụng vạt cơ thái dương có cuống trong khi đó chúng tôi lại dùng cân cơ thái dương. Trước đây, phẫu thuật khoét rỗng đá chũm tường thấp thường để trơ bề mặt hố mổ nên sự lành thương của xương khó khăn và chậm. Do đó tình trạng chảy dịch tai sau phẫu thuật thường kéo dài hoặc không cải thiện. Để khắc phục nhược điểm này, nhiều tác giả trên thế giới đã sử dụng vạt cơ có cuống hoặc mô mềm để lấp hố mổ tuy nhiên kỹ thuật khá phức tạp và khó đánh giá sự hiện diện hay tái phát của cholesteatoma sau phẫu thuật. Trong nghiên cứu này, chúng tôi đã sử dụng cân cơ thái dương tự thân có độ tương hợp sinh học cao để vá nhĩ đồng thời lót bề mặt hố mổ tạo thành cầu nối giữa lớp biểu bì của màng nhĩ và hố mổ giúp cho quá trình biểu bì hóa hố mổ dễ dàng hơn. Bên cạnh đó, các bệnh nhân trong mẫu nghiên cứu của chúng tôi đều có xương chũm kém thông bào, hố mổ sau phẫu thuật tương đối nhỏ nên việc biểu bì cũng diễn ra nhanh hơn. Bảng 7: So sánh thính lực trung bình sau phẫu thuật với các tác giả Thính lực TB sau phẫu thuật (tăng hoặc không thay đổi) Maria Izabel Kos 72% Mukherjee 77% Tos và Lau 62% Fisch 60% Chúng tôi 62,5% Về thính lực sau phẫu thuật, chúng tôi đã bảo tồn hoặc cải thiện thính lực cho 62,5% trường hợp, những trường hợp còn lại bị giảm thính lực do mất toàn bộ chuỗi xương con. Ngưỡng nghe đường khí trung bình ở nhóm bệnh nhân được chỉnh hình tai giữa loại III được bảo tồn hoặc thay đổi không đáng kể trong khi đó lại cải thiện 5dB ở nhóm bệnh nhân được chỉnh hình tai giữa loại II (sự thay đổi có ý nghĩa thống kê, T-test p<0,016). Sức nghe trung bình đường khí ở nhóm bệnh nhân mất toàn bộ chuỗi xương con giảm 13,18dB so với trước phẫu thuật. Tình trạng giảm sức nghe ở những trường hợp này là do trước phẫu thuật khối Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 3 * 2019 Nghiên cứu Y học Hội Nghị Khoa Học Công Nghệ Trường ĐH Y Khoa Phạm Ngọc Thạch 131 cholesteatoma đã dẫn truyền âm thanh trực tiếp đến đế bàn đạp, sau khi lấy sạch bệnh tích thì mất đi cơ chế dẫn truyền này làm bệnh nhân nghe kém hơn. Bên cạnh mục tiêu cải thiện sức nghe, chỉ định vá nhĩ được đặt ra nhằm bảo vệ các cấu trúc quan trọng của tai giữa như thần kinh mặt, cửa sổ tròn, cửa sổ bầu dục, và lót bề mặt hố mổ chũm để giúp hố mổ mau khô, hết chảy dịch và không tạo thành các mô hạt viêm khi để trơ xương hố mổ. Kết quả nghiên cứu của chúng tôi và các tác giả khác đã cho thấy cân cơ thái dương tự thân có độ tương hợp sinh học cao làm một chất liệu sinh học phù hợp với việc lót hố mổ và vá nhĩ trong phẫu thuật khoét rỗng đá chũm tường thấp có chỉnh hình tai giữa. Hơn nữa do kỹ thuật lấy cân cơ tương đối đơn giản, có thể thực hiện 1 thì, rút ngắn thời gian phẫu thuật giảm thiểu những nguy cơ có thể xảy ra do việc gây mê kéo dài cho bệnh nhân. Bên cạnh đó, chi phí điều trị hợp lý, thời gian cần thiết để theo dõi và đánh giá sau phẫu thuật ngắn là những ưu điểm để phương pháp này. KẾT LUẬN Qua nghiên cứu, chúng tôi nhận thấy PT KRĐCTT có CHTG trên những trường hợp VTGM có cholesteatoma là một phương thức điều trị có kết quả khả quan với tỷ lệ hố mổ khô và màng nhĩ kín lần lượt là 92,5% và 90%, tỉ lệ tái phát thấp (chưa ghi nhận trường hợp nào tái phát cholesteatoma trong khoảng thời gian theo dõi trung bình 7 tháng). Phương pháp này thích hợp với các trường hợp xương chũm kém thông bào do không cần phải khoan xương nhiều cũng như làm thu nhỏ hố mổ chũm. PT KRĐCTT có CHTG có thể được ứng dụng trên lâm sàng đặc biệt phù hợp với khả năng kinh tế cũng như ý thức chăm sóc sức khoẻ chưa cao của người dân nước ta. TÀI LIỆU THAM KHẢO 1. Bailey BJ (2006). "Head & Neck Surgery - Otolaryngology, 4th edition". Lippincott Williams & Wilkins. 2. Flint PW, Haughey BH, Lund V, Niparko JK et al (2015). In: Cummings Otolaryngology - head and neck surgery, 6th ed. Elsevier Saunders - Philadelphia, PA. 3. Goyal R, Ashish M, Sadat Q et al (2016). "Modified Radical Mastoidectomy with Type III Tympanoplasty: Revisited". Indian Journal of Otolaryngology and Head & Neck Surgery, 68(1):pp.52-55. 4. Huỳnh Bá Tân (2014). "Viêm tai giữa mạn tính có cholesteatoma: Chẩn đoán và điều trị". Kỷ yếu Hội Nghị Khoa Học Tai Mũi Họng Toàn Quốc lần thứ XVII. 5. Kim CW, Oh JI, Young CK et al (2012). "A technique for concurrent procedure of mastoid obliteration and meatoplasty after canal wall down mastoidectomy". Auris Nasus Larynx, 39(6):pp.557-561. 6. Kos MI, Montandon P, Castrillon R et al (2004). "Anatomic and Functional Long-Term Results of Canal Wall-Down Mastoidectomy". Annals of Otology, Rhinology & Laryngology, 113(11):pp.872-876. Ngày nhận bài báo: 21/01/2019 Ngày phản biện nhận xét bài báo: 13/02/2019 Ngày bài báo được đăng: 20/04/2019
File đính kèm:
 danh_gia_ket_qua_phau_thuat_khoet_rong_da_chum_tuong_thap_co.pdf
danh_gia_ket_qua_phau_thuat_khoet_rong_da_chum_tuong_thap_co.pdf

