Đánh giá hiệu quả sớm của thay van động mạch chủ qua da điều trị hẹp khít van động mạch chủ
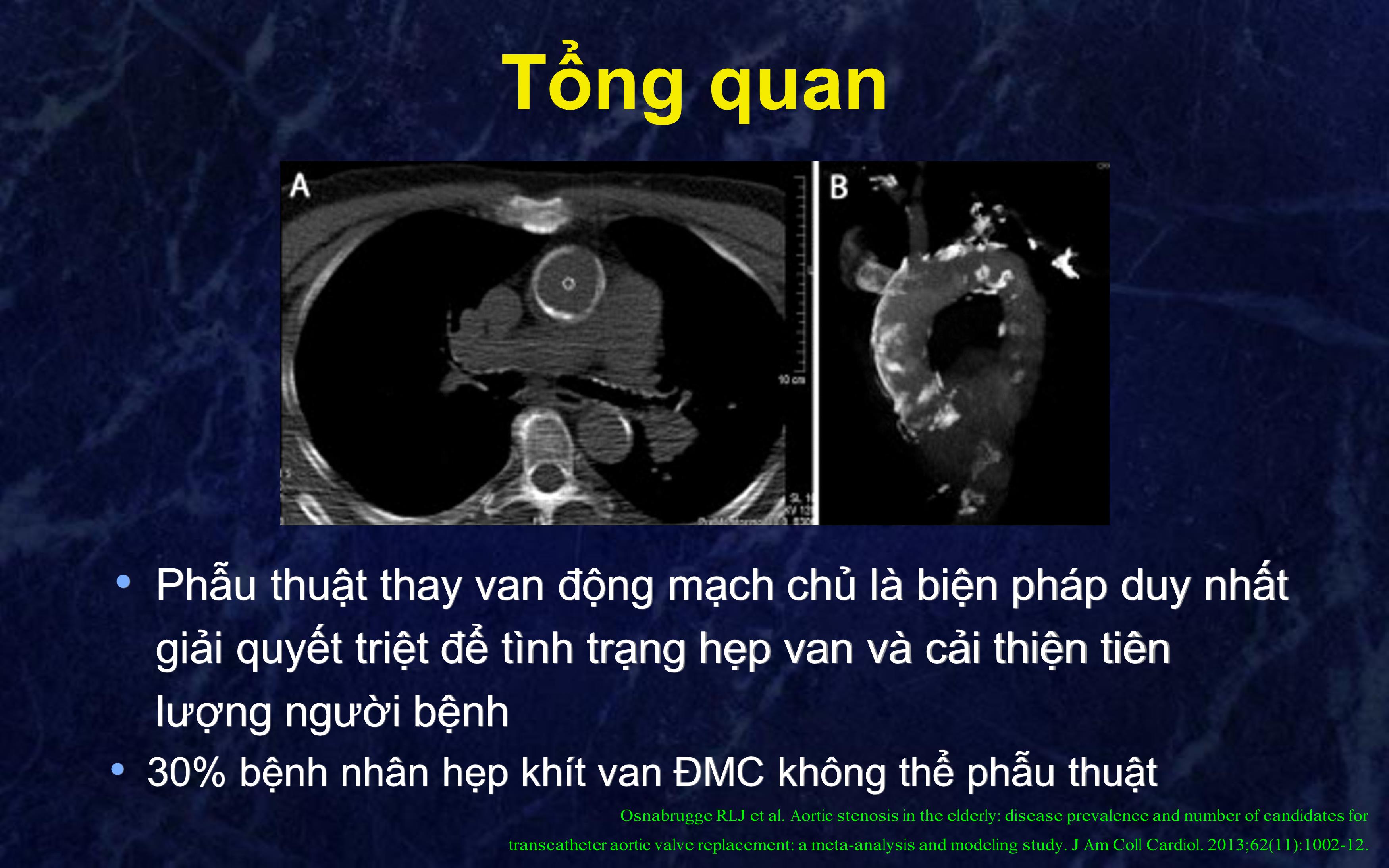
Phẫu thuật thay van động mạch chủ là biện pháp duy nhất
giải quyết triệt để tình trạng hẹp van và cải thiện tiên
lượng người bệnh
• 30% bệnh nhân hẹp khít van ĐMC không thể phẫu thuật
Trang 1

Trang 2
Trang 3

Trang 4
Trang 5

Trang 6

Trang 7

Trang 8
Trang 9
Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Đánh giá hiệu quả sớm của thay van động mạch chủ qua da điều trị hẹp khít van động mạch chủ", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Đánh giá hiệu quả sớm của thay van động mạch chủ qua da điều trị hẹp khít van động mạch chủ
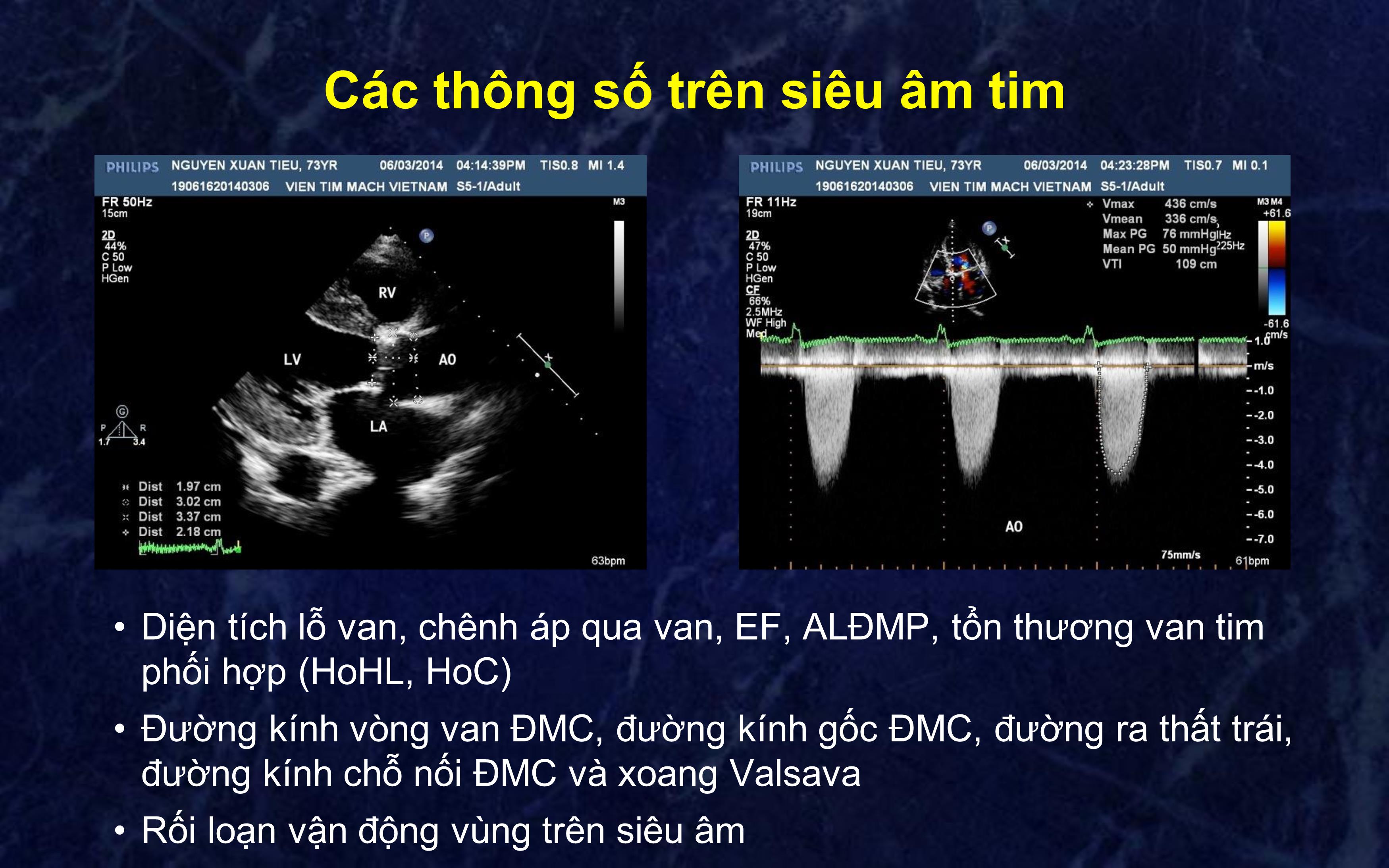
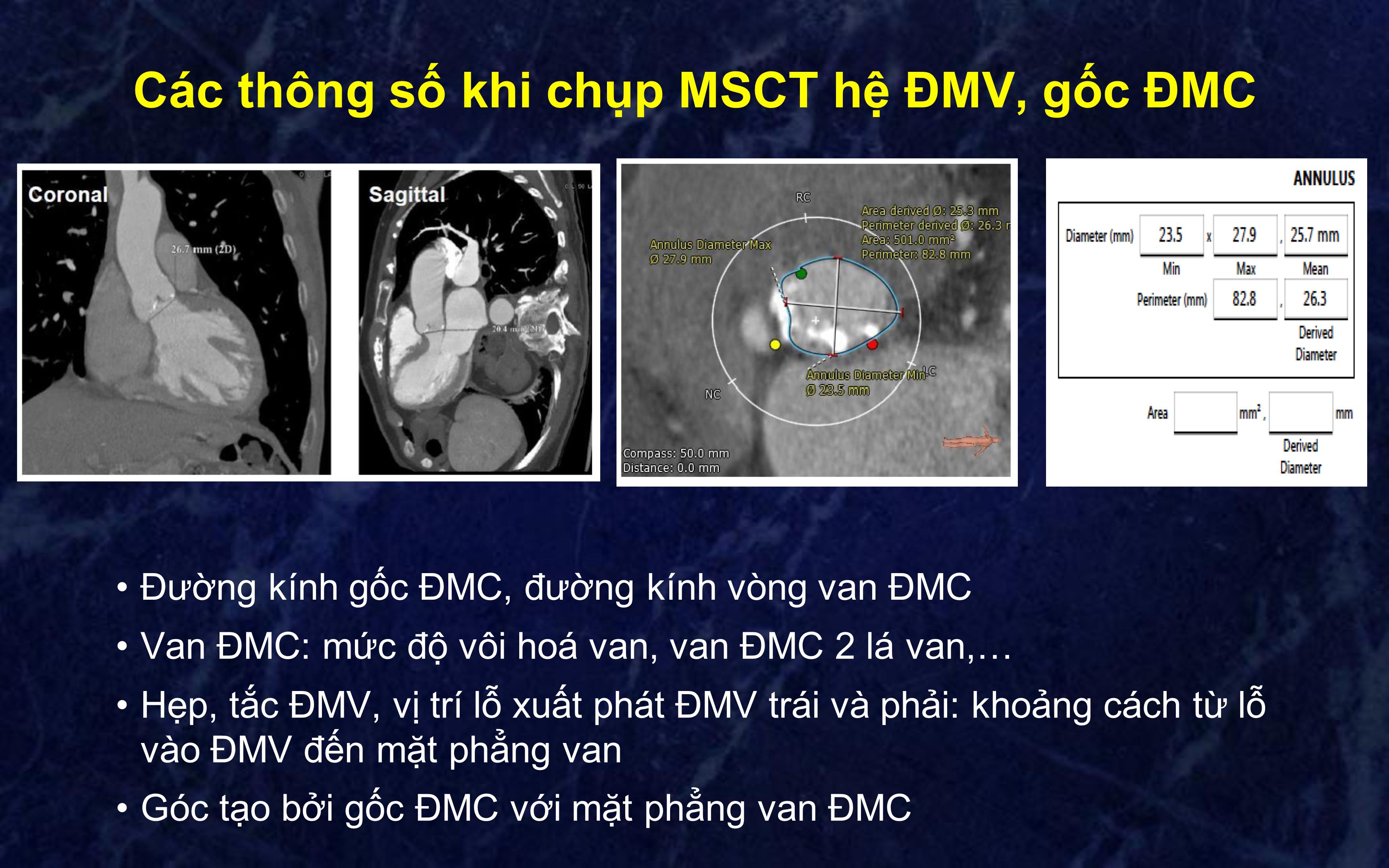
PGS. TS. Phạm Mạnh Hùng PGS. TS. Nguyễn Lân Hiếu TS. Nguyễn Ngọc Quang ThS. Đinh Huỳnh Linh Đánh giá hiệu quả sớm của thay van động mạch chủ qua da điều trị hẹp khít van động mạch chủ Thông tin về quyền lợi Không có xung đột về quyền lợi Tổng quan • Phẫu thuật thay van động mạch chủ là biện pháp duy nhất giải quyết triệt để tình trạng hẹp van và cải thiện tiên lượng người bệnh • 30% bệnh nhân hẹp khít van ĐMC không thể phẫu thuật Osnabrugge RLJ et al. Aortic stenosis in the elderly: disease prevalence and number of candidates for transcatheter aortic valve replacement: a meta-analysis and modeling study. J Am Coll Cardiol. 2013;62(11):1002-12. Tổng quan Ca lâm sàng thay van ĐMC qua đường ống thông trên người (TAVI) đầu tiên được thực hiện năm 2002 bởi GS Alain Cribier Nhiều nghiên cứu đã chứng minh hiệu quả của kỹ thuật này Mục tiêu đề tài: Đánh giá hiệu quả sớm và tính an toàn của kỹ thuật thay van động mạch chủ qua đường ống thông Đối tượng và phương pháp nghiên cứu Nghiên cứu đa trung tâm Đối tượng nghiên cứu • Tiêu chuẩn lựa chọn bệnh nhân: • Bệnh nhân hẹp khít van động mạch chủ có chỉ định thay van ĐMC: • Van ĐMC vôi hoá, hẹp khít trên siêu âm tim: chênh áp trung bình qua van >40mmHg, tốc độ dòng máu qua van >4.0 m/s, diện tích lỗ van < 1 cm2 • NYHA ≥ II • Đường kính vòng van ĐMC từ 18-25 mm • Bệnh nhân có nguy cơ cao hoặc rất cao khi phẫu thuật: nguy cơ tử vong EuroScore II ≥ 20%, hoặc có bệnh lý nội khoa hoặc thể trạng không thể phẫu thuật • Bệnh nhân đồng ý tham gia nghiên cứu • Tổng cộng: 13 bệnh nhân Tiêu chuẩn loại trừ • Nhồi máu cơ tim mới (trong vòng 30 ngày) • Tai biến mạch não mới (trong vòng 6 tháng) • Hở van ĐMC nặng (>3+) • Hở van hai lá nặng • Vòng van ĐMC 25 mm • Bệnh cơ tim phì đại, kèm hoặc không kèm theo tắc nghẽn • Chức năng tâm thu thất trái LVEF <20% • Bệnh nhân dị ứng hoặc không dung nạp thuốc chống ngưng tập tiểu cầu • Siêu âm tim có hình ảnh khối u, huyết khối, hoặc cục sùi ở tim • Có nhiều bệnh nội khoa nặng kèm theo, kì vọng sống < 12 tháng Khảo sát bệnh nhân trước thủ thuật Đánh giá tình trạng lâm sàng và các bệnh lý kèm theo Khảo sát nguy cơ tử vong khi phẫu thuật bằng bảng điểm STS và Logistic EuroScore Các thông số trên siêu âm tim • Diện tích lỗ van, chênh áp qua van, EF, ALĐMP, tổn thương van tim phối hợp (HoHL, HoC) • Đường kính vòng van ĐMC, đường kính gốc ĐMC, đường ra thất trái, đường kính chỗ nối ĐMC và xoang Valsava • Rối loạn vận động vùng trên siêu âm Các thông số khi chụp MSCT hệ ĐMV, gốc ĐMC • Đường kính gốc ĐMC, đường kính vòng van ĐMC • Van ĐMC: mức độ vôi hoá van, van ĐMC 2 lá van, • Hẹp, tắc ĐMV, vị trí lỗ xuất phát ĐMV trái và phải: khoảng cách từ lỗ vào ĐMV đến mặt phẳng van • Góc tạo bởi gốc ĐMC với mặt phẳng van ĐMC Các thông số khi chụp MSCT hệ ĐMC ngực - bụng, ĐM chậu -đùi • Mức độ vôi hoá ĐMC • Mức độ vôi hoá và xoắn vặn của ĐM chậu, đùi • Đường kính động mạch đùi chung, ĐM chậu Loại van động mạch chủ sử dụng CoreValve của hãng Medtronic: gồm một khung đỡ bằng nitinol, có khâu các lá van bằng màng ngoài tim lợn Van Hydra của hãng Vascular Innovations: gồm khung đỡ nitinol và các lá van bằng màng ngoài tim bò Các tiêu chí của nghiên cứu • Tỉ lệ thành công/thất bại • Tỉ lệ tử vong trong 30 ngày • Tỉ lệ biến chứng: TBMN, chảy máu, nhiễm khuẩn, rối loạn nhịp tim, suy thận, biến chứng tại vị trí chọc mạch • Triệu chứng lâm sàng: NYHA • Các thông số huyết động xâm nhập: chênh áp qua van trước và sau can thiệp • Các thông số siêu âm tim: chênh áp qua van, diện tích lỗ van ĐMC, LVEF Khảo sát huyết động trước thủ thuật Áp lực thất trái: 255/9/26 Áp lực ĐMC: 154/41 Chênh áp trung bình 112 mmHg Chênh áp đỉnh-đỉnh: 101 mmHg Khảo sát huyết động sau thủ thuật Áp lực thất trái: 153/8/11 Áp lực ĐMC: 149/60 Không còn chênh áp qua van ĐMC Kết quả nghiên cứu Đặc điểm chung của đối tượng nghiên cứu Đặc điểm Số bệnh nhân (tổng = 13) Giới tính nam (%) 8 (61%) Tuổi trung bình 74,8 Chiều cao trung bình (cm) 158,9 Cân nặng trung bình (kg) 52,5 Tiền sử TS NMCT 1 (8%) TS can thiệp ĐMV 1 (8%) Rung nhĩ 2 (15%) Suy thận 5 (33%) TS TBMN cũ 0 (0%) Bệnh phổi mạn tính 6 (46%) Phẫu thuật van tim 0 (0%) Tình trạng bệnh nhân trước thủ thuật Đặc điểm Số bệnh nhân (tổng = 13) NYHA 3,5 ±1,2 NYHA III-IV 11 (84,6%) CCS 3,6 ± 0,8 Sốc tim 2 (15%) Đang dùng thuốc vận mạch 5 (38%) IABP 0 (0%) Đặt NKQ / mở khí quản 3 (23%) EuroScore 24,5% Lý do làm TAVI Phẫu thuật nguy cơ cao 12 (92,3 %) Bệnh lý khác không thể phẫu thuật 1 (7,7%) Đặc điểm siêu âm tim Đặc điểm Số bệnh nhân (tổng = 13) EF (%) 47,4 ± 14,9 Chênh áp tối đa qua van ĐMC (mmHg) 103,5 ± 29,7 Chênh áp trung bình qua van ĐMC (mmHg) 60,9 ± 18,4 Diện tích lỗ van ĐMC (cm2) 0,51 ± 0,22 Áp lực ĐMP (mmHg) 52 ± 8 Hở hai lá ≥ 2(+) 3 (23%) Van ĐMC hai lá van 3 (23%) Hở van ĐMC ≥ 3(+) 2 (15,7%) Tình trạng hở van ĐMC trên siêu âm tim 38% 31% 8% 8% 15% 1(+) 2 (+) 3 (+) 4 (+) Không hở Thông tin về thủ thuật Đặc điểm Số bệnh nhân (tổng = 13) Tỉ lệ thành công 13 (100%) Tiến hành tại phòng tim mạch can thiệp 13 (100%) Phương pháp vô cảm Gây tê tại chỗ 2 (15%) Gây mê nội khí quản 11 (85%) Sử dụng siêu âm tim qua thực quản 7 (54%) Đường vào ĐM đùi 13 (100%) Seldinger 6 (46%) Bộc lộ ĐM đùi 7 (54%) Thời gian làm thủ thuật (phút) 150 ± 35 Lượng thuốc cản quang (mL) 125 ± 16 Nong van ĐMC trước thủ thuật 13 (100%) Loại van ĐMC sử dụng 2 3 26 mm 29 mm 2 5 1 22 mm 26 mm 30 mm CoreValve (5 ca, 38%) Hydra (8 ca, 62%) Loại van ĐMC sử dụng Loại van ĐMC sử dụng Thay đổi chênh áp trung bình trên thông tim 40 62 35 60 92 50 52 56 72 51 69 88 65 11 14 6 12 18 12 8 12 13 16 12 27 15 0 100 1 2 3 4 5 6 7 8 9 10 11 12 13 C h ê n h á p t ru n g b ìn h v a n Đ M C ( m m H g ) Trước TAVI: 103,5 ± 29,7 Sau TAVI: 23,5 ± 5,7 Thay đổi chênh áp trên siêu âm tim sau thủ thuật 67 102 63 115 131 86 93 77 123 94 120 155 120 24 23 13 29 25 25 15 22 30 25 22 32 28 0 160 1 2 3 4 5 6 7 8 9 10 11 12 13 C h ê n h á p t ố i đ a q u a v a n Đ M C ( m m H g ) Trước TAVI Sau TAVI Biến chứng của thủ thuật (1) Đặc điểm Số bệnh nhân (tổng = 13) Tử vong trong 30 ngày 3 (23%) Tai biến mạch não + rối loạn đông máu 1 (7,7%) Nhiễm khuẩn nặng (ARDS) 1 (7,7%) Suy tim trái cấp 1 (7,7%) Nhồi máu cơ tim 0 (0%) Rơi dụng cụ 0 (0%) Nhiễm khuẩn huyết 3 (23,1%) Vỡ vòng van ĐMC 0 (0%) Block nhĩ thất bền bỉ cần cấy máy tạo nhịp 1 (7,7%) Biến chứng của thủ thuật (2) Đặc điểm Số bệnh nhân (tổng = 13) Tụ máu ở động mạch đùi 1 (7,7%) Tràn dịch màng ngoài tim gây ép tim cấp 1 (7,7%) Mất máu phải truyền máu 10 (76,9%) Chảy máu nặng đe doạ tính mạng 0 (0%) Suy thận tiến triển 2 (15,4%) Rối loạn nhịp mới xuất hiện (ngoại trừ BAV 3) 0 (0%) Hở cạnh chân van ≥ 2/4 0 (0%) Phẫu thuật thay van ĐMC cấp cứu 0 (0%) Theo dõi sau 30 ngày Đặc điểm Số bệnh nhân (tổng = 10) NYHA 1,8 ± 0,7 NYHA III-IV 1 (10%) LVEF 62 ± 12 MVG (mmHg) 13,5 ± 0,5 Diện tích van ĐMC (cm2) 2,11 ± 0,12 Hở cạnh chân van ≥ 2(+) 0 (0%) Xuất viện 9 (90%) Diện tích van ĐMC sau 30 ngày 0.64 0.40 0.50 0.52 0.54 0.60 0.60 0.41 0.30 0.30 2.03 2.00 1.90 2.10 2.13 2.20 2.20 2.30 2.10 2.20 0.0 2.4 1 2 3 4 6 7 9 10 11 12 D iệ n t íc h v a n Đ M C ( c m 2 ) Trước TAVI: 0,52 ± 2,11 Sau TAVI: 2,11 ± 0,12 Kết luận • Kết quả bước đầu cho thấy TAVI có thể tiến hành an toàn và hiệu quả ở BN Việt Nam • Thủ thuật có thể tiến hành ở những BN van ĐMC hai lá van hoặc có HoC vừa-nhiều kèm theo • Tỉ lệ tử vong trong 30 ngày 23% • Hiệu quả lâm sàng và huyết động được cải thiện sau thủ thuật và trong vòng 30 ngày sau thủ thuật • Cần nhiều nghiên cứu với cỡ mẫu lớn hơn để đánh giá hiệu quả của kỹ thuật Khảo sát huyết động trước thủ thuật Chênh áp đỉnh-đỉnh: 70 mmHg Chênh áp trung bình: 73 mmHg Chụp gốc ĐMC Lái guidewire qua van ĐMC Nong van ĐMC bằng bóng Nong van ĐMC bằng bóng Đặt van động mạch chủ nhân tạo Chụp kiểm tra sau thủ thuật Khảo sát huyết động sau thủ thuật Không còn chênh áp qua van ĐMC Xin trân trọng cám ơn!
File đính kèm:
 danh_gia_hieu_qua_som_cua_thay_van_dong_mach_chu_qua_da_dieu.pdf
danh_gia_hieu_qua_som_cua_thay_van_dong_mach_chu_qua_da_dieu.pdf

