Đặc điểm lâm sàng, cận lâm sàng ngộ độc một số ma túy tại trung tâm chống độc bệnh viện Bạch Mai
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng
của bệnh nhân ngộ độc ma túy không phải nhóm opi
tại Trung tâm Chống độc Bệnh viện Bạch Mai. Đối
tượng và phương pháp: Nghiên cứu mô tả 72bệnh
nhân ngộ độc ma túy không phải nhóm opiđiều trị tại
Trung tâm Chống độc Bệnh viện Bạch Mai từ tháng
1/2017 đến 6/2019. Kết quả: Loại ma túy thường
gặp: Amphetamin (29,2%), MET (22,2%), MDMA
(19,4%), THC (20,8%), Ketamin (8,3%). Đặc điểm
lâm sàng chủ yếu về tim mạch và thần kinh trung
ương trong hội chứng cường giao cảm và hội chứng
serotonin: nhịp tim nhanh (73,6%), tăng huyết áp
(45,8%),sốt (43,1%); Rối loạn ý thức 100% (kích
thích 58,3%, vật vã 23,6% và 18,1% lẫn lộn/hôn mê);
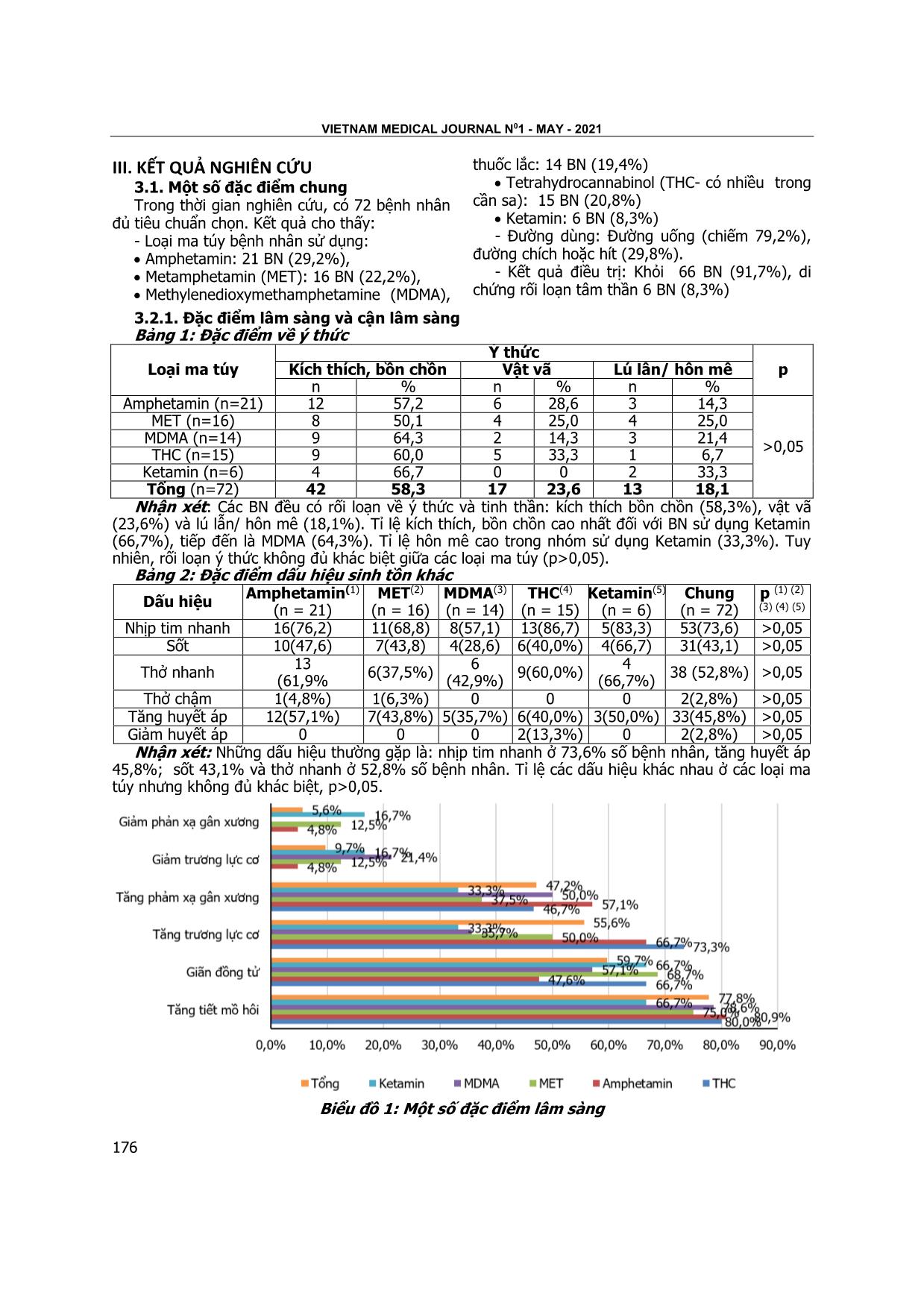
tăng tiết mồ hôi (77,8%), giãn đồng tử (59,7%), tăng
trương lực cơ (55,6%), tăng phản xạ gân xương
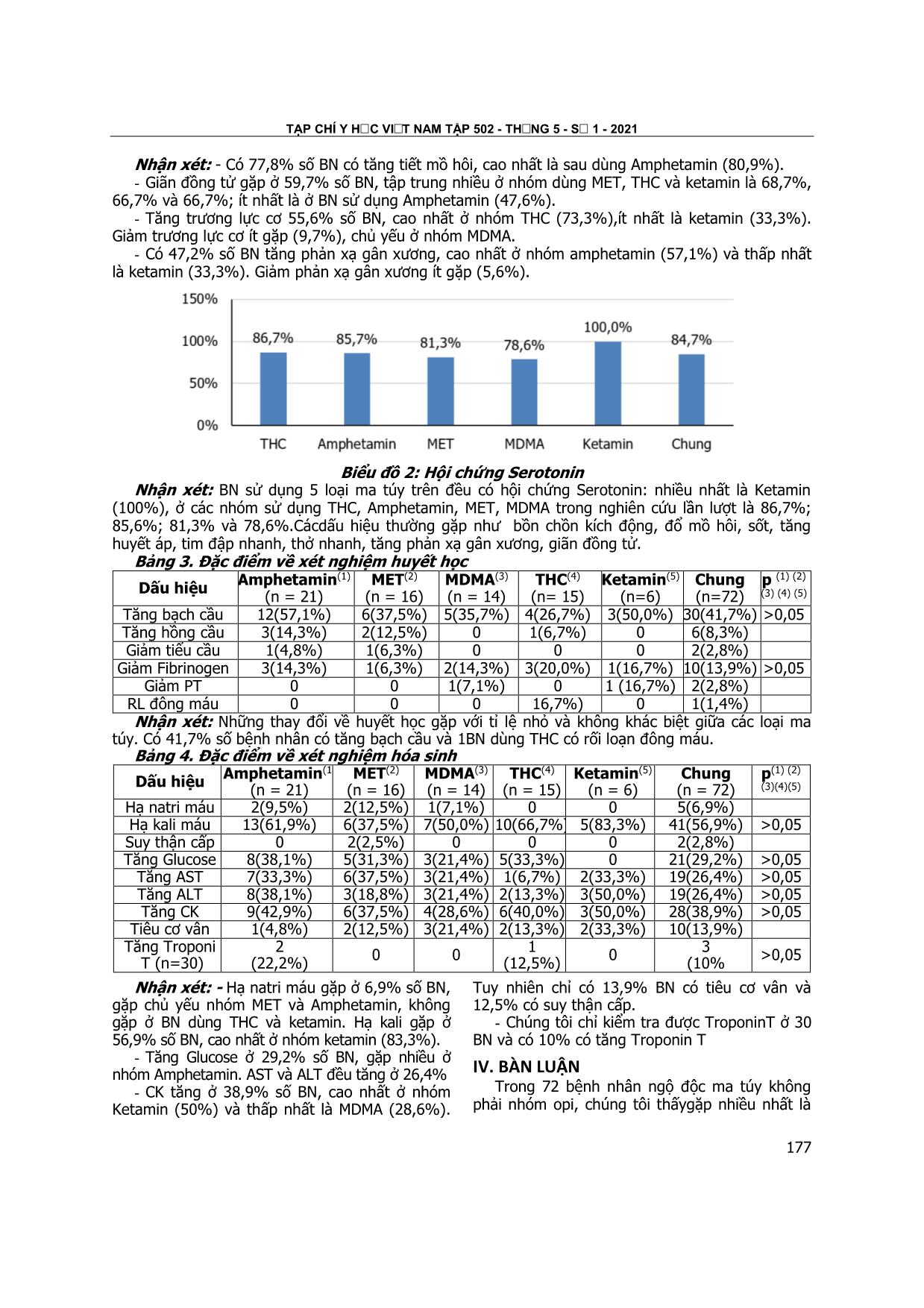
(47,2%); 84,7% có hội chứng serotonin. Cận lâm
sàng: tăng bạch cầu (41,7%), tăng CK (38,9%), tiêu
cơ vân (13,9%),suy thận cấp (12,5%), tăng
troproninT 10%. Kết luận: Đánh giá đặc điểm lâm
sàng và cận lâm sàng của ngộ độc ma túy cần thiết
để chẩn đoán và xử trí cấp cứu cho các bệnh nhân.

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Đặc điểm lâm sàng, cận lâm sàng ngộ độc một số ma túy tại trung tâm chống độc bệnh viện Bạch Mai

vietnam medical journal n01 - MAY - 2021
174
sa niệu quản có 1 trường hợp túi sa niệu quản
lớn đường kính 3cm đã mở túi sa trước khi cắt
đơn vị thận, 2 trường hợp còn lại có đường kính
túi sa lần lượt là 1,8 và 1,6cm sau khi phẫu thuật
cắt đơn vịt thận trên đã không ghi nhận còn túi
sa niệu quản trên lâm sàng hoặc siêu âm. Với
kinh nghiệm của mình chúng tôi ưu tiên phẫu
thuật cắt bỏ đơn vị thận trên trước, mở túi sa
niệu quản được chỉ định trước mổ nếu túi sa lớn
gây đái khó hoặc bí đái.
Chúng tôi có 2 trường hợp có tồn tại nang cực
trên thận không triệu chứng với đường kính là 9
và 20 mm. Báo cáo của các tác giả khác trên thế
giới cũng ghi nhận nang cực trên thận không triệu
chứng. Hiorns và cộng sự đã mô tả tỉ lệ hình
thành nang nhỏ ở vị trí của thận trên sau phẫu
thuật là 60% và 80% các nang dịch này hoàn
toàn không có triệu chứng [7]. Với 2 trường hợp
nang cực trên thận trong nghiên cứu, chúng tôi
chưa ghi nhận bất cứ triệu chứng nào, kết quả
chụp xạ hình thận sau mổ cũng không ghi nhận
bất thường. Báo cáo của tác giả Gundeti MS cũng
ghi nhận tỉ lệ 6,8% có tổn thương đơn vị thận
dưới sau phẫu thuật cắt đơn vị thận trên với cả
các trường hợp mổ mở hoặc nội soi [8]. Trong 20
bệnh nhân của nghiên cứu có 2 trường hợp có
biểu hiện giãn của bể thận đơn vị thận dưới lần
lượt là 8 và 13mm. Chúng tôi đã tiến hành chụp
lại xạ hình thận sau phẫu thuật ở các bệnh nhân
này, kết quả không có tổn thương nhu mô thận
dưới, thuốc lưu thông bình thường qua hệ tiết
niệu. Mặc dù cần có thời gian theo dõi lâu dài hơn
nhưng bước đầu có thể thấy phẫu thuật nội soi
qua phúc mạc cắt đơn vị thận trên hầu như
không có biến chứng đặc biệt nào.
V. KẾT LUẬN
Phẫu thuật nội soi qua phúc mạc cắt đơn vị
thận trên mất chức năng trong điều trị thận niệu
quản đôi hoàn toàn ở trẻ em là an toàn và hiệu quả.
TÀI LIỆU THAM KHẢO
1. Jordan GH, Winslow BH (1993).
“Laparoendoscopic upper pole partial nephrectomy
with ureterectomy”. J Urol,150,940-943.
2. Whitten SM, Wilcox DT (2001). Duplex
systems. Prenat Diagn, 21,952–7.
3. Nguyễn Việt Hoa, Vũ Hồng Tuân (2018). “Nội
soi sau phúc mạc cắt thận phụ mất chức năng
trong thận niệu quản đôi: Kinh nghiệm 31 trường
hợp”.Tạp chí y học Việt Nam, số 1 tháng 6, 132-137.
4. Leclair MD, Vidal I et al (2009).
“Retroperitoneal laparoscopic heminephrectomy in
duplex kidney in infants and children: a 15-year
experience”. Eur Urol, 56, 385-389.
5. Castellan M, Gosalbez R et al (2006).
“Transperitoneal and retroperitoneal laparoscopic
heminephrectomy—what approach for which
patient?”. J Urol, 176, 2636-2639.
6. Borzi PA, Yeung CK (2004). “Selective
approach for transperitoneal and extraperitoneal
endoscopic nephrectomy in children”. J Urol, 171,
814-816.
7. Hiorns MP, Mazrani W et al (2008). “Follow-up
imaging after laparoscopic heminephrectomy in
children”. Pediatr Radiol, 38, 762-765.
8. Gundeti MS, Ransley PG et al (2005).” Renal
outcome following heminephrectomy for duplex
kidney”. J Urol, 173,1743-1744.
ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG NGỘ ĐỘC MỘT SỐ MA TÚY
TẠI TRUNG TÂM CHỐNG ĐỘC BỆNH VIỆN BẠCH MAI
Đặng Thị Xuân1, Nguyễn Trung Anh2
TÓM TẮT42
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng
của bệnh nhân ngộ độc ma túy không phải nhóm opi
tại Trung tâm Chống độc Bệnh viện Bạch Mai. Đối
tượng và phương pháp: Nghiên cứu mô tả 72bệnh
nhân ngộ độc ma túy không phải nhóm opiđiều trị tại
Trung tâm Chống độc Bệnh viện Bạch Mai từ tháng
1/2017 đến 6/2019. Kết quả: Loại ma túy thường
1Trung Tâm Chống Độc - Bệnh viện Bạch Mai
2Bệnh viện Lão khoa Trung ương
Chịu trách nhiệm chính: Đặng Thị Xuân
Email: xuandangthi@bachmai.edu.vn
Ngày nhận bài: 5.3.2021
Ngày phản biện khoa học: 26.4.2021
Ngày duyệt bài: 5.5.2021
gặp: Amphetamin (29,2%), MET (22,2%), MDMA
(19,4%), THC (20,8%), Ketamin (8,3%). Đặc điểm
lâm sàng chủ yếu về tim mạch và thần kinh trung
ương trong hội chứng cường giao cảm và hội chứng
serotonin: nhịp tim nhanh (73,6%), tăng huyết áp
(45,8%),sốt (43,1%); Rối loạn ý thức 100% (kích
thích 58,3%, vật vã 23,6% và 18,1% lẫn lộn/hôn mê);
tăng tiết mồ hôi (77,8%), giãn đồng tử (59,7%), tăng
trương lực cơ (55,6%), tăng phản xạ gân xương
(47,2%); 84,7% có hội chứng serotonin. Cận lâm
sàng: tăng bạch cầu (41,7%), tăng CK (38,9%), tiêu
cơ vân (13,9%),suy thận cấp (12,5%), tăng
troproninT 10%. Kết luận: Đánh giá đặc điểm lâm
sàng và cận lâm sàng của ngộ độc ma túy cần thiết
để chẩn đoán và xử trí cấp cứu cho các bệnh nhân.
Từ khóa: ngộ độc ma túy
TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021
175
SUMMARY
CLINICAL AND LABORATORY
CHARACTERISTICS OF PATIENTS WITH
DRUGS OF ABUSE POISONING AT POISON
CONTROL CENTER BACHMAI HOSPITAL
Objective: to assess clinical and laboratory
characteristics of patients with non-opium drugs of
abuse poisoning. Subjects and Methods: A
observational study included 72 poisoned non-opium
drug poisoning patientstreated at Poison Control
Center Bach Mai Hospital from 1/2017 to 6/2019.
Results: Common non-opium drugs of abuse:
Amphetamine (29.2%), MET (22.2%), MDMA
(19.4%), THC (20.8%), Ketamin (8.3%). The main
clinical features of cardiovascular and central nervous
system in sympathomimetic and serotonin syndromes:
tachycardia (73.6%), increased blood pressure
(45.8%), fever (43.1%); Consciousness disorder
100% (stimulus 58.3%, struggling 23.6% and 18.1%
confusion/coma), increased sweating (77.8%), dilated
pupils (59.7%), increased muscle tone (55.6%),
increased tendon reflexes (47.2%); 84.7% have
serotonin syndrome. Laboratory: leukocytosis
(41.7%), increased CK(38.9%), rhabdomyolysis
(13.9%), acute renal failure (12.5%), increased
troproninT (10%). Conclusion: the evaluation of
clinical and laboratory characteristics in patients with
drugsof abuse poisoning is essential for early
diagnosis and management of patients. ...
đá (hàng đá), tên gọi chung cho các loại ma túy
tổng hợp. THC-cần sa còn gọi là marijuana/
cannabis, là chất kích thích thần kinh từ cây
Cannabis được sử dụng cho mục đích y tế
hoặc giải trí.Ketamin thường có trong thuốc gây
mê sử dụng trong y tế, tuy nhiên cũng là chất
gây nghiện gần đây được sử dụng nhiều hơn.
Hiện nay, nhiều loại ma túy tổng hợp được tìm
thấy trong sản phẩm như “nước vui”, “ma túy trà
sữa”, “bánh cần”.
Ma túy chủ yếu sử dụng đường uống
(79,2%). Các loại ma túy cũ được sử dụng chủ
yếu là hít, chích. Ma túy mới có nhiều hình thức
sử dụng: THC có thể hút, hít hơi, trộn vào thực
phẩm, hoặc như chất chiết xuất, ma túy đá
(MET) có thể nuốt, hít, uống hoặc tiêm[5], [6].
• Đặc điểm lâm sang. Hầu hết các chất ma
túy có tác dụng lên hệ tim mạch, hệ thần kinh
trung ương. Các tác dụng trên tiêu hóa, tiết niệu
cũng có thể gặp. Các triệu chứng lâm sàng
thường trong 2 hội chứng hội chứng cường giao
cảm và hội chứng serotonin[4], [7].
Các triệu chứng thần kinh thường gặp khi
ngộ độc các loại ma túy này gồm lo lắng, tính
khí dễ thay đổi, kích thích, hung hãn, ảo thị, ảo
giác, loạn thần kiểu tâm thần phân liệt paranoid.
Amphetamin có tác dụng kích thích làm giải
phóng catecholamin đặc biệt là dopamin và
norepinephrin ở đầu tận thần kinh, ức chế tái
hấp thu catecholamin và ức chế monoamine
oxidase. Amphetamines đặc biệtlà MDMA, PMA,
fenfluramin, và dexfenfluramin, cũng gây giải
phóng serotonin và ức chế tái hấp thu serotonin
tại xynap thần kinh [5].Các triệu chứng về ý thức
gặp trong nghiên cứu của chúng tôi là kích thích
bồn chồn (58,3%), vật vã (23,6%) và hôn mê
(18,1%). Tỉ lệ có kích thích, bồn chồn cao nhất
đối với người sử dụng Ketamin (66,7%), tiếp
đến là MDMA (64,3%). Tỉ lệ hôn mê cao trong
nhóm sử dụng Ketamin (33,3%). Mặc dù sự
khác biệt không đủ có ý nghĩa nhưng có thể thấy
các ma túy trong nghiên cứu đều gây rối loạn ý
thức ở các mức độ khác nhau. Triệu chứng thần
kinh trung ương là một trong các triệu chứng
chínhkhi ngộ độc chất gây nghiện. Các dấu hiệu
có thể thay đổi từ lơ mơ, ngủ gà tới hôn mê. Có
chất có tác dụng hỗn hợp kích thích - đối kháng
gây phản ứng bồn chồn hay thậm chí loạn thần
do kích thích thụ thể sigma [4], [5], [7].
Cần sa có tác dụng lên tâm thần và sinh lý,
gây thư giãn và hưng phấn ("bay bổng"), thay
đổi nhận thức, tăng ham muốn tình dục, ở liều
cao có thể gây ảo tưởng thị giác, thính giác, tách
rời thực tế [6]. Ketamin là đối kháng N-methyl-
D-aspartat, ức chế tái nhập dopaminh và chủ
vận thụ thể mu-opioid. Đồng thời, Ketamin cũng
làm cản trở con đường của não trước khi phong
tỏa cảm giác bản thể, ức chế chọn lọc hệ thống
đồi thị võ não trước khi ức chế các trung tâm
não (hệ viền và hoạt hóa lưới) [7].
Các triệu chứng của ngộ độc chất gây nghiện
trên hệ tuần hoàn có thể gặp rối loạn tăng hoặc
giảm huyết áp, nhịp nhanh hoặc chậm, loạn
nhịp, thiếu máu, nhồi máu cơ tim, co thắt
mạch, Kết quả nghiên cứu cho thấy nhịp tim
nhanh là triệu chứng gặp ở phần lớn các BN
(73,6%). Trong đó nhiều nhất là ở người sử
dụng THC (86,7%), Ketamin (83,3%), Amphetamin
(76,2%), MET (68,8%) và MDMA (57,1%). Gần
một nửa số BN có rối loạn huyết áp, tỉ lệ tăng
huyết áp là 45,8% vànhiều nhất ở nhóm dùng
Amphetamin (57,1%). Chỉ có 2 BN có tụt huyết
áp sau dùng THC. Chất gây nghiện có rất nhiều
tác dụng trực tiếp trên hệ thống tim mạch. Tăng
huyết áp và mạch do cường giao cảm. Tụt huyết
áp có thể do giãn tĩnh mạchgây giảm cả huyết
áp tâm thu và tâm trương, dấu hiệu này thường
không thấy rõ khi bệnh nhân nằm. Không có tác
dụng trên tính co bóp và tính dẫn truyền của cơ
tim ngoại trừ propoxyphen, meperidin hoặc
pentazocin. Các loạn nhịp tim cũng thường là do
thiếu ôxy. Tuy nhiên, nếu tụt huyết áp nhiều cần
tìm thêm các nguyên nhân khác như ngộ độc
đồng thời các chất khác, sốc giảm thể tích (chấn
thương),tổn thương tim[4].
Tăng thân nhiệt cũng là một triệu chứng thần
kinh trung ương hay gặp đối với những bệnh
nhân ngộ độc chất gây nghiện. Sốt là triệu
chứng gặp ở gần một nửa số đối tượng nghiên
cứu (43,1%) do tăng vận động, cường giao cảm.
TẠP CHÍ Y häc viÖt nam tẬP 502 - th¸ng 5 - sè 1 - 2021
179
Tỉ lệ này cao nhất trong nhóm sử dụng Ketamin
(66,7%) và thấp nhất trong nhóm dùng MDMA
(28,6%). Tuy vậy, không có sự khác biệt có ý
nghĩa thống kê về tỉ lệ có sốt giữa các nhóm đối
tượng sử dụng các loại ma túy khác nhau.
Các triệu chứng giao cảm ở các bệnh nhân
gồm vã mồ hôi, thở nhanh, đồng tử giãn, run,
buồn nônĐa số đối tượng nghiên cứu sử dụng
tất cả các loại ma túy trong nghiên cứu có tăng
tiết mồ hôi (77,7%), trong đó cao nhất là những
người dùng Aphetamin (80,9%) và THC
(80,0%), thấp nhất là ở nhóm dùng Ketamin
(66,7%). Giãn đồng tử gặp ở 59,7% số BN và
nhiều hơn ở nhóm dùng MET, THC và Ketamin là
68,7%; 66,7% và 66,7%. Trong nghiên cứu này,
không thấy sự khác biệt có ý nghĩa về các triệu
chứng giao cảm giữa các nhóm sử dụng ma túy
khác nhau.Triệu chứng cường giao cảm được
nhiều tác giả ghi nhận trong ngộ độc các ma túy
tổng hợp [4], [5].
Tỉ lệ có tăng trương lực cơ trong nghiên cứu
là 55,6%. Tỉ lệ này giảm dần theo thứ tự ở
người dùng THC (73,3%), Amphetamin (66,7%),
MET (50%), MDMA (35,7%) và Ketamin
(33,3%). 47,2% số bệnh nhân có tăng phản xạ
gân xương, trong đó cao nhất ở nhóm sử dụng
Amphetamin (57,1%) và thấp nhất trong nhóm
dùng Ketamin (33,3%). Chưa tới 10% số đối
tượng nghiên cứu có giảm trương lực cơ (9,7%).
Mức độ nặng của ngộ độc amphetamin tăng
theo liều lượng dùng và giảm với mức độ dung
nạp của người dùng. Có những người dung nạp
tới 5mg/ngày; gấp 100 lần liều điều trị tối đa
hằng ngày. Ngộ độc amphetamin gây tử vong
thường liên quan đến co giật và hôn mê [4].
Người bệnh sử dụng và ngộ độc chất gây
nghiện thường có các triệu chứng Serotonin như
bồn chồn kích động, đổ mồ hôi, sốt, tăng huyết
áp, tim đập nhanh, thở nhanh, tăng phản xạ gân
xương, giãn đồng tử [6]Hầu như bệnh nhân sử
dụng 5 loại ma túy trong nghiên cứu đều có hội
chứng Serotonin đặc biệt là ngộ độc Ketamin. Tỉ
lệ có hội chứng Serotonin ở các nhóm sử dụng
THC, Amphetamin, MET, MDMA trong nghiên
cứu lần lượt là 86,7%; 85,6%; 81,3% và 78,6%.
• Cận lâm sàng. Những thay đổi về huyết
học gặp với tỉ lệ nhỏ và không khác biệt giữa các
loại ma túy. Có 41,7% số bệnh nhân có tăng
bạch cầu. Trên thực tế, tăng bạch cầu là phản
ứng chung của nhiều tác nhân ngộ độc.
Rối loạn điện giải hạ natri máu gặp ở 6,9% số
bệnh nhân, gặp chủ yếu nhóm MET và
Amphetamin, không gặp ở bệnh nhân dùng THC
và ketamin. Yếu tố chính gây hạ natri máu là sự
bài tiết không thích hợp của arginine vasopressin
(AVP) do các chất chuyển hóa của thuốc lắc gây
ra. Thuốc lắc gây ra các tác dụng tim mạch
thoáng qua với nhiệt độ cơ thể tăng, nhịp tim
nhanh, đổ mồ hôi nhiều, nóng bừng, khô miệng
và tăng cảm giác khát. Tác giả Van Dijken và
cộng sự năm 2013 nhận thấy tỉ lệ hạ natri máu ở
bệnh nhân ngộ độc ma túy là 26,7% [8].Hạ kali
gặp ở 56,9% số BN, cao nhất ở nhóm sử dụng
ketamin (83,3%), giảm dần ở các nhóm dùng
THC (66,7%), Amphetamin (61,9%), MDMA
(50%) và MET (37,5%), không khác biệt giữa
các loại ma túy (p>0,05).
Tăng Glucose ở 29,2% số BN, gặp nhiều ở
nhóm Amphetamin. Tăng đường máu là tình
trạng thường gặp ở các bệnh nhân cấp cứu. Ở
bệnh nhân nặng có hiện tượng bề mặt tế bào
tăng sản sinh các protein có tính chất gây tăng
cortisol, catecholamin, growth hormone gây tình
trạng tăng đường huyết.
Tăng CK ở 38,9% số BN, cao nhất ở nhóm
Ketamin (50%) và thấp nhất là MDMA (28,6%).
Tuy nhiên chỉ có 13,9% BN có tiêu cơ vân và
12,5% có suy thận cấp. Tiêu cơ vân thường do
các bệnh nhân bị kích động, vận động nhiều, run
cơ. Tiêu cơ vân cũng là nguyên nhân khá thường
gặp cả trong ngộ độc ma túy và hội chứng cai
ma túy và cai rượu.
V. KẾT LUẬN
Nghiên cứu 72 bệnh nhân ngộ độc ma túy
không phải nhóm opi, chúng tôi thấy: Loại ma
túy không phải nhóm opi thường gặp tại Trung
tâm Chống độc là: Amphetamin (29,2%), MET
(22,2%), MDMA (19,4%), THC (20,8%),
Ketamin (8,3%).
Dấu hiệu lâm sàng chủ yếuvề tim mạch và
thần kinh trung ươngtrong hội chứng cường giao
cảm và hội chứng serotonin: Nhịp tim nhanh
(73,6%); tăng huyết áp (45,8%), sốt (43,1%);
Rối loạn ý thức 100% (kích thích 58,3%, vật vã
23,6% và 18,1% lú lẫn/hôn mê); tăng tiết mồ
hôi (77,8%), giãn đồng tử (59,7%), tăng trương
lực cơ (55,6%), tăng phản xạ gân xương
(47,2%); 84,7% có hội chứng serotonin. Cận
lâm sàng: tăng bạch cầu 41,7%, tăng CK 38,9%;
tiêu cơ vân 13,9%; suy thận cấp 12,5%; tăng
troproninT 10%. Kết quả điều trị: Khỏi 66 BN
(91,7%), di chứng rối loạn tâm thần 6 BN (8,3%).
TÀI LIỆU THAM KHẢO
1. United Nations Office on Drugs and Crime
(UNODC) 2016. World Drug Report 2016.
2. Nguyễn Thanh Long và và cộng sự. Hành vi
nguy cơ lây nhiễm và tỷ lệ nhiễm HIV trong nhóm
vietnam medical journal n01 - MAY - 2021
180
nghiện chích ma túy tại khu vực nông thôn miền
núi tỉnh Bắc Giang, năm 2010. Tạp chí Y học thực
hành2010, số 742-743: 197-200
3. Nguyễn Thị Dụ, Định hướng chung chẩn đoán
và xử trí ngộ độc cấp, Tư vấn chẩn đoán và xử trí
nhanh ngộ độc cấp. Nhà xuất bản Y học Hà Nội.
2004; 9-22.
4. Gainza I., Nogue S., Martinez Velasco C.,et al
(2003), "Drug poisoning", An Sist Sanit Navar, 26
(1): 99-128.
5. Spiller H. A., Hays H. L., Aleguas A. (2013),
"Overdose of drugs for attention-deficit
hyperactivity disorder: clinical presentation,
mechanisms of toxicity, and management", CNS
Drugs, 27(7), tr. 531-43.
6. Fogel C Osborne GB (2008), "Understanding
the motivations for recreational marijuana use
among adult Canadians", Substance Use &
Misuse,43(3-4), 539–72.
7. Robert J Hoffman (2020), “Ketamine
poisoning”, Uptodate 2020.
8. Geetruida D van Dijken, Renske E
Blom, Ronald J Hené, et al (2013), High
incidence of mild hyponatraemia in females using
ecstasy at a rave party, Nephrol Dial Transplant,
28(9):2277-83.
MỘT SỐ ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG VÀ KẾT QUẢ CHỤP
ĐỘNG MẠCH VÀNH QUA DA Ở BỆNH NHÂN NHỒI MÁU CƠ TIM CẤP
Nguyễn Văn Tuấn1, Phạm Hồng Phương2
TÓM TẮT43
Nhồi máu cơ tim cấp là một cấp cứu nội khoa với
nhiều biến chứng nặng như sốc tim, rối loạn nhịp tim.
Chụp động mạch vành qua da là biện pháp để xác
định vị trí, mức độ tổn thương động mạch vành đồng
thời can thiệp tái thông động mạch vành. Mục tiêu:
Mô tả đặc điểm lâm sàng, cận lâm sàng và kết quả
chụp mạch vành qua da ở bệnh nhân nhồi máu cơ tim
cấp tại Bệnh viện hữu nghị Đa khoa Nghệ An. Đối
tượng và phương pháp nghiên cứu: Nghiên cứu
mô tả cắt ngang được thực hiện trên 62 bệnh nhân
nhồi máu cơ tim cấp điều trị tại Bệnh viện hữu nghị đa
khoa Nghệ An. Kết quả: Tuổi trung bình là 72,5 ±
12,1 tuổi, nam giới chiếm 70,79%. Đa số bệnh nhân
có một hoặc nhiều yếu tố nguy cơ đi kèm: tăng huyết
áp (51,61%), rối loạn lipid máu (25,80%), hút thuốc
lá (24,90%), đái tháo đường (22,50%), lạm dụng
rượu (4,84%). Thời gian từ lúc đau ngực đến lúc nhập
viện: trước 12 giờ là 58,06%, trước 24 giờ là 67,74%,
sau 24 giờ 32,26%. Tỷ lệ hẹp một động mạch vành là
41,93%, hai động mạch vành là 45,16%, hẹp ba động
mạch vành là 11,91%. Trong đó, 75,81% có hẹp LAD,
56,45% có hẹp RCA, 43,55% có hẹp LCX và 1,61% có
hẹp động mạch phân giác. Kết luận: Đa số bệnh
nhân nhồi máu cơ tim cấp có một hoặc nhiều yếu tố
nguy cơ tim mạch đi kèm. Tỷ lệ bệnh nhân đến bệnh
viện có khả năng can thiệp mạch sau 24 giờ kể từ khi
đau ngực còn cao (32,26%). Tỷ lệ hẹp một động
mạch vành là 41,93%, hai động mạch vành là
45,16%, hẹp ba động mạch vành là 11,91% và đa số
là hẹp độ 4 và độ 5.
Từ khóa: Nhồi máu cơ tim cấp, chụp động mạch
vành qua da
1Trường Đại học Y khoa Vinh,
2Bệnh viện Hữu nghị đa khoa Nghệ An
Chịu trách nhiệm chính: Nguyễn Văn Tuấn
Email: tuanminh1975@gmail.com
Ngày nhận bài: 2.3.2021
Ngày phản biện khoa học: 22.4.2021
Ngày duyệt bài: 4.5.2021
SUMMARY
THE CLINICAL, SUBCLINICAL FEATURES AND
RESULTS OF PERCUTANEOUS ANGIOGRAPHY
IN PATIENTS WITH MYOCARDIAL INFARTION
AT THE NGHE AN GENERAL HOSPITAL
Acute myocardial infarction is a medical
emergency with serious complications such as
cardiogenic shock and arrhythmia. Percutaneous
coronary angiography is a measure to determine the
location and extent of coronary artery damage and
interventions to re-open coronary arteries.
Objectives: To describe the clinical and subclinical
features and the results of percutaneous coronary
angiography in patients with acute myocardial
infarction at the Nghe An General Hospital. Results:
The average age was 72.5 ± 12.1 years, and male
accounted for 70.79%. The majority of patients had
one or more associated risk factors: hypertension
(51.61%), dyslipidemia (25.80%), smoking (24.90%),
diabetes ( 22.50%), abuse of alcohol (4.84%). The
time from chest pain to hospital admission: before 12
hours was 58.06%, before 24 hours was 67.74%, and
after 24 hours was 32.26%. The rate of the stenosis
of one coronary arteries is 41.93%, the stenosis of
two coronary arteries is 45.16%, the stenosis of three
coronary arteries is 11.91%. Of which, 75.81% had
LAD stenosis, 56.45% had RCA stenosis, 43.55% had
LCX stenosis. Conclusion: Most people with acute
myocardial infarction have one or more associated
cardiovascular risk factors. The proportion of patients
going to the hospital that is capable of performing
vascular intervention after 24 hours since chest pain
remains high (32,26%). The rate of one coronary
stenosis is 41,93%, two coronary stenosis is 45,16%,
three coronary stenosis is 11,91% and the majority is
grade 4 and 5 stenosis.
Keywords: Acute myocardial infarction,
percutaneous coronary angiography
I. ĐẶT VẤN ĐỀ
Nhồi máu cơ tim (NMCT) là một cấp cứu nội
File đính kèm:
 dac_diem_lam_sang_can_lam_sang_ngo_doc_mot_so_ma_tuy_tai_tru.pdf
dac_diem_lam_sang_can_lam_sang_ngo_doc_mot_so_ma_tuy_tai_tru.pdf

