Đặc điểm hình ảnh và vai trò chụp cắt lớp vi tính 128 dãy tưới máu não trong chẩn đoán nhồi máu não cấp do tắc động mạch cảnh trong
Theo hướng dẫn hiệp hội đột quỵ Hoa kỳ năm
2019, dựa vào thời gian khởi phát để lựa chọn phương
pháp điều trị với mục đích tái thông mạch tắc sớm
cho BN NMN trong vòng 24H đầu [1]. Nhưng có nhiều
trường hợp không xác định được mốc thời gian khởi
phát, nên CLVT tưới máu não, cộng hưởng từ được
khuyến cáo để đánh giá mức độ tổn thương não thật
sự để có hướng xử trí phù hợp [2].
Trên CLVT tưới máu năo, có khả năng đánh giá
chính xác mức độ tổn thương thật sự nhu mô não để
giúp việc tiền lượng và lựa chọn phương phát điều trị
phù hợp. Đề tài này, chúng tôi thực hiện nghiên cứu
đặc điểm hình ảnh và vai trò chụp CLVT 128 dãy tưới
máu năo trên 35 BN NMN cấp do tắc động mạch cảnh
trong được chụp CLVT tưới máu não và có chỉ định can
thiệp lấy huyết khối cơ học.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Đặc điểm hình ảnh và vai trò chụp cắt lớp vi tính 128 dãy tưới máu não trong chẩn đoán nhồi máu não cấp do tắc động mạch cảnh trong

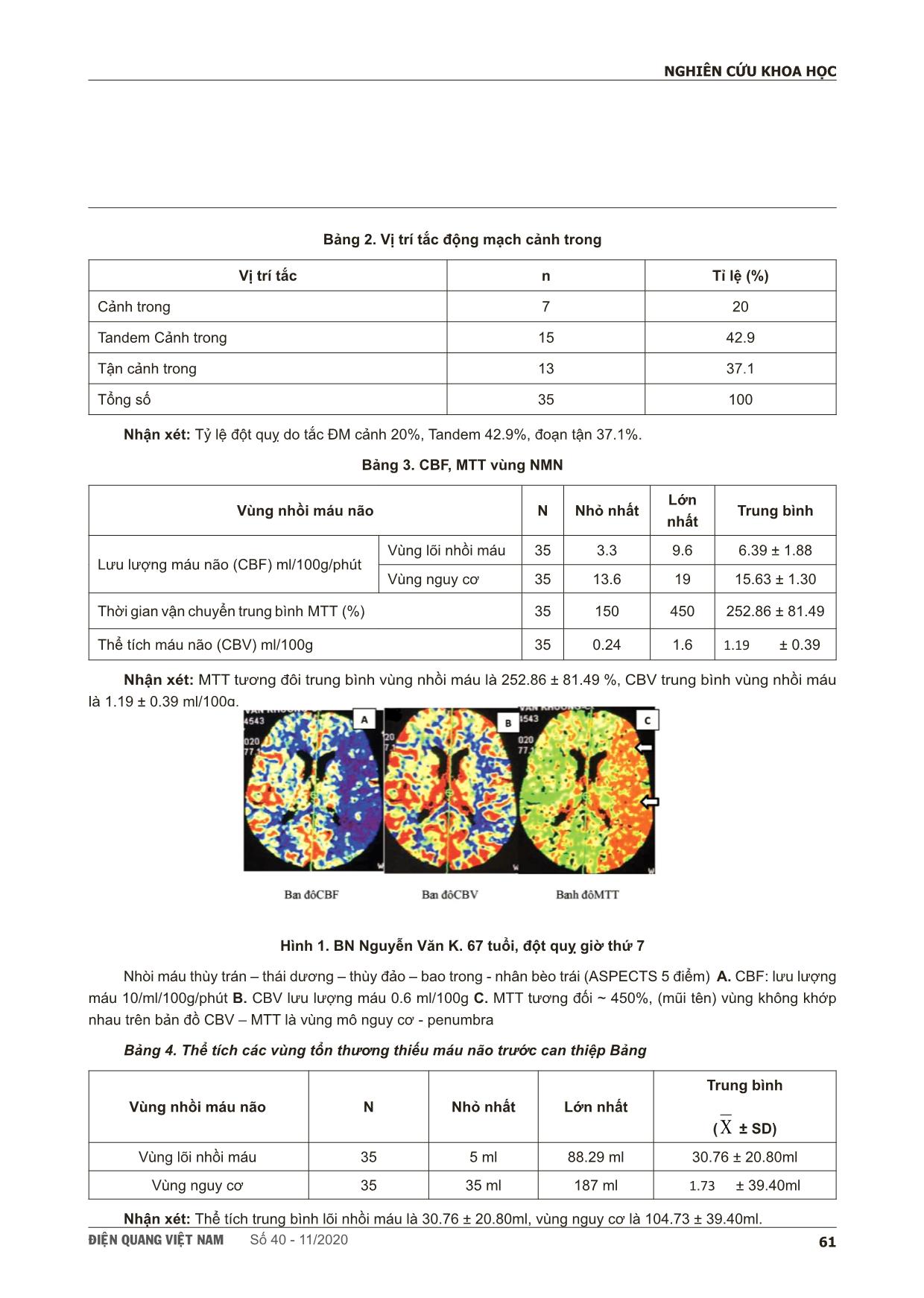
ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/2020 59 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH SUMMARY ĐẶC ĐIỂM HÌNH ẢNH VÀ VAI TRÒ CHỤP CẮT LỚP VI TÍNH 128 DÃY TƯỚI MÁU NÃO TRONG CHẨN ĐOÁN NHỒI MÁU NÃO CẤP DO TẮC ĐỘNG MẠCH CẢNH TRONG Image features and role of 128-slice ct perfusion in diagnosis of acute ischemic stroke due to internal carotid artery occlusion Sor Sotheary*, Vũ Đăng Lưu*, Trần Anh Tuấn*, Nguyễn Quang Anh*, Nguyễn Tất Thiện* * Trung tâm điện quang Bệnh viện Bạch Mai, Đại học Y Hà Nội Abstract: For acute ischemic stroke (AIS) patient, assessment of cerebral injury plays a very important role in choosing treatment for better outcome and reduces mortality. CT perfusion (CTP) can assess the infarct area and tissue at risk area. Therefore, CTP has a very important role in the choice of treatment and prognosis for AIS patient. Objective: (1) Image features of 128-slice CT perfusion in diagnosis of ASI. (2) Role of CTP in assessing the extent and prognosis of acute cerebral infarction due to internal carotid artery occlusion. Method: A prospective descriptive cross-sectional study of 35 acute ischemic stroke due to internal carotid artery occlusion patients, had 128-slice CT perfusion, and indicated for mechanical thrombectomy in Bach Mai Radiology Center from April 2019 to June 2020. Results: Mean age of 66.57 ± 11.98, the average baseline NIHSS was 17.23 ± 4.47, 32 patients (91.43%) had early infarcted signs on Non- contrast CT (NCCT). ICA occlusion site: ICA 20%, Tandem 42.9%, ICA Terminus 37.1%. Mean volume of infarct core 34.60 ± 33.34 cm3, and penumbra 102.98 ± 40.07 cm3. Mean relative MTT 252.86 ± 81.49%. Mean CBV infarct core 1.19 ± 0.39 ml / 100g. ASPECTS score and infarct core volume, as well as the rate of post-intervention bleeding with infarct core volume were statistically significant (p <0.05). Conclusion: A 128-slicce CTP of AIS due to ICA occlusion is characterized by: mean infarct core volume is greater than mean infarct core volume of AIS due to anterior circulation large artery occlusion (AC-LAO) in general, although the majority of patients were admitted to the hospital early. From the correlation between infarct core volume and the risk of post-intervention bleeding, it is possible to predict patients with AIS due to ICA have higher rate of post-intervention bleeding than patients with AIS due to AC-LAO in general. Keywords: CT perfusion, acute ischemic stroke, AIS, ICA occlusion ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/202060 NGHIÊN CỨU KHOA HỌC I. GIỚI THIỆU Theo hướng dẫn hiệp hội đột quỵ Hoa kỳ năm 2019, dựa vào thời gian khởi phát để lựa chọn phương pháp điều trị với mục đích tái thông mạch tắc sớm cho BN NMN trong vòng 24H đầu [1]. Nhưng có nhiều trường hợp không xác định được mốc thời gian khởi phát, nên CLVT tưới máu não, cộng hưởng từ được khuyến cáo để đánh giá mức độ tổn thương não thật sự để có hướng xử trí phù hợp [2]. Trên CLVT tưới máu năo, có khả năng đánh giá chính xác mức độ tổn thương thật sự nhu mô não để giúp việc tiền lượng và lựa chọn phương phát điều trị phù hợp. Đề tài này, chúng tôi thực hiện nghiên cứu đặc điểm hình ảnh và vai trò chụp CLVT 128 dãy tưới máu năo trên 35 BN NMN cấp do tắc động mạch cảnh trong được chụp CLVT tưới máu não và có chỉ định can thiệp lấy huyết khối cơ học. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP * Tiểu chuẩn lựa chọn: các bệnh nhân được lựa chọn thỏa mãn các tiêu chuẩn: − Tuổi ≥18 − Có các dấu hiệu thiếu sót về thần kinh rõ ràng NIHSS ≥ 6 − Bệnh nhân bị nhồi máu não cấp (< 24H) − Không bị chảy máu não − CTA: tắc động mạch cảnh trong − Được chụp cắt lớp vi tính tưới máu trước điều trị − Đủ tiêu chuẩn can thiệp lấy huyết khối bằng dụng cụ cơ học (DEFUSE 3) • Tổn thương < 1/3 vùng cấp máu động mạch não giữa • Thể tích lõi nhồi máu <70ml, tỷ lệ mô thiếu máu/ lõi ≥1.8 − Được cộng hưởng từ hoặc CLVT theo dõi sau điều trị − Đồng ý tham gia nghiên cứu * Tiêu chuẩn loại trừ: BN giả tắc động mạch cảnh trong trên CTA: là những BN hẹp nặng đoạn gần ĐM cảnh trong, giảm dần dòng chảy đoạn xa ĐM cảnh trong gây hình ảnh tắc giả trên CTA nhưng trên DSA vẫn hiện hình của ĐM cảnh trong. * Xử lý số liệu: bằng phần mềm SPSS 20.0 − Các biến số định tính thì tính theo tỉ lệ % − Các biến số định lượng thì tính giá trị trung bình, độ lệch − Thuật toán kiểm định Test Fisher’s hai phía, tính mức ý nghĩa “p”, mối tương quan Pearson “r”. III. KẾT QUẢ 1. Đặc điểm hình ảnh nhồi máu não cấp Bảng 1. Vùng NMN theo điểm ASPECTS trên chụp CLVT sọ não lần đầu Vùng nhồi máu theo điểm ASPECTS (N=35) Thời gian (giờ) < 6 ≥ 6 Tổng n Tỉ lệ (%) n Tỉ lệ (%) n Tỉ lệ (%) Có nhồi máu não 1 Vùng 11 31.44 3 8.57 14 40.01 ≥ 2 Vùng 9 25.71 9 25.71 18 51.42 Tổng 20 57.15 12 34.28 32 91.43 Không thấy h́nh ảnh NMN 3 8.57 0 0.00 3 8.57 Tổng số 23 65.72 12 34.28 35 100.00 Nhận xét: 32 BN (91,4%) có thấy NMN trên chụp CLVT lần đầu. 3 BN (8.57 %) không thấy NMN đều được chụp trước 6 giờ từ lúc khởi phát. ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/2020 61 NGHIÊN CỨU KHOA HỌC Bảng 2. Vị trí tắc động mạch cảnh trong Vị trí tắc n Tỉ lệ (%) Cảnh trong 7 20 Tandem Cảnh trong 15 42.9 Tận cảnh trong 13 37.1 Tổng số 35 100 Nhận xét: Tỷ lệ đột quỵ do tắc ĐM cảnh 20%, Tandem 42.9%, đoạn tận 37.1%. Bảng 3. CBF, MTT vùng NMN Vùng nhồi máu não N Nhỏ nhất Lớn nhất Trung bình Lưu lượng máu não (CBF) ml/100g/phút Vùng lõi nhồi máu 35 3.3 9.6 6.39 ± 1.88 Vùng nguy cơ 35 13.6 19 15.63 ± 1.30 Thời gian vận chuyển trung bình MTT (%) 35 150 450 252.86 ± 81.49 Thể tích máu não (CBV) ml/100g 35 0.24 1.6 1.19 ± 0.39 Nhận xét: MTT tương đôi trung bình vùng nhồi máu là 252.86 ± 81.49 %, CBV trung bình vùng nhồi máu là 1.19 ± 0.39 ml/100g. Hình 1. BN Nguyễn Văn K. 67 tuổi, đột quỵ giờ thứ 7 Nhòi máu thùy trán – thái dương – thùy đảo – bao trong - nhân bèo trái (ASPECTS 5 điểm) A. CBF: lưu lượng máu 10/ml/100g/phút B. CBV lưu lượng máu 0.6 ml/100g C. MTT tương đối ~ 450%, (mũi tên) vùng không khớp nhau trên bản đồ CBV – MTT là vùng mô nguy cơ - penumbra Bảng 4. Thể tích các vùng tổn thương thiếu máu não trước can thiệp Bảng Vùng nhồi máu não N Nhỏ nhất Lớn nhất Trung bình ( X ± SD) Vùng lõi nhồi máu 35 5 ml 88.29 ml 30.76 ± 20.80ml Vùng nguy cơ 35 35 ml 187 ml 1.73 ± 39.40ml Nhận xét: Thể tích trung bình lõi nhồi máu là 30.76 ± 20.80ml, vùng nguy cơ là 104.73 ± 39.40ml. ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/202062 NGHIÊN CỨU KHOA HỌC Biểu đồ 1. Tương quan giữa điểm ASPECTS với thể tích lõi hoại tử Nhận xét: điểm ASPECTS và lõi nhồi máu sự khác biệt có ý nghĩa thống kê (p<0.05). Có mối tương quan nghịch giữa điểm điểm ASPECTS với thể tích lõi hoại tử (r = -0.61). Bảng 5. Tương quan giữa biến chứng chảy máu não sau can thiệp với thể tích lõi nhồi máu Chảy máu não N=35 40 cm3 p n Tỷ lệ (%) n Tỷ lệ (%) n Tỷ lệ (%) < 0.05 Có chảy máu 1 2.90 5 14.30 8 22.90 Không chảy máu 14 40.00 6 17.10 1 2.90 Nhận xét: Sự khác biệt có ý nghĩa thống kê giữa biến chứng chảy máu sau can thiệp lấy huyết khối cơ học với nhóm thể tích lõi nhồi máu với (p<0.05). IV. BÀN LUẬN 1. Đặc điểm hình ảnh nhồi máu não cấp Đặc điểm hình ảnh nhu mô não Trong 35 trường hợp tắc động mạch tắc động mạch cảnh trong cấp, chúng tôi ghi nhận 32/35 trường hợp có dấu hiệu thay đổi sớm trên phim chụp CLVT lần đầu, chiểm tỷ lệ 91.4 % (Bảng 1). Kết quả này tương đương với nghiên cứu của Trương Lê Tuấn Anh (90,4%), Nguyễn Duy Trinh (91%). 3 BN còn lại (chiếm 8.57 %) không thấy dấu hiệu NMN đều được chụp trước 6 giờ từ lúc khởi phát (Bảng 1). Điều này có thể chứng mình rằng dấu hiệu nhồi máu não sớm đôi khi kín đáo không được phát hiện hoặc thậm chí không thể phát hiện được [3], [4]. Đặc điểm hình ảnh mạch máu não Theo nghiên cứu của Fischer5 và công sự trên 201 bệnh nhân, sự phân loại vị trí tắc động mạch cảnh trong đã đưa ra: (1) Tắc động động mạch cảnh trong đoạn trong hoặc ngoài sọ không kèm tắc nhánh nhánh chính của động mạch não giữa (đoạn M1, M2) và động mạch não trước (đoạn A1, A2), (2) Tắc động mạch cảnh trọng đoạn trong hoặc ngoài sọ kèm tắc nhánh chính động mạch não giữa (đoạn M1, M2) hoặc động mạch não trước (đoạn A1, A2), hay gọi là tắc dang Tandem, (3) Tắc đoạn tận động mạch cảnh trong vị trí ngã ba. Trong nghiên cứu chúng tôi, NMN cấp đa số là do tắc ĐM cảnh trong dạng Tandem 42.9%, tiếp theo là do đoạn tận 37.1%, ĐM cảnh 20%. Khác với nghiên cứu của Fischer trên 201 BN, tắc ĐM cảnh trong đoạn tận chiếm ưu thế với tỷ lệ 107 BN (53%), tắc dạng Tandem 76 BN (38%), tắc ĐM cảnh trong 18 BN (9%), cũng như Ridwan Lin6 trên 85 BN NMN do tắc đoạn tận chiếm 88%, dạng Tandem chiếm 11%, và còn lại là do tắc cảnh trong. Sự khác nhau này có thể do BN chúng tôi ưu thế có bệnh tăng huyết áp, bệnh xơ vữa động mạch, hẹp mạn tính động mạch cảnh đoạn ngoài hoặc trong sọ, nên cơ chế tắc mạch có thể do huyết khối từ mảng xơ vữa từ đoạn gần gây tắc đoạn xa, gây tắc nhiều vị trí cùng bên động mạch. Đặc điểm hình ảnh tưới máu não Vùng hoại tử “vùng lõi – infarct core” là vùng khớp nhau trên bản đồ CBV/ MTT. Vùng mô nguy cơ “vùng tranh tối tranh sáng – penumbra” nằm cạnh xung quanh vùng lõi, tức là vùng không khớp nhau trên bản đồ CBV/MTT [7], [8]. Trong 35 trường hợp thăm khám hình ảnh CLVT tưới máu não, 32 (91,43%) BN có giảm CBV với giá trị trung bình vùng nhồi máu là 1.19 ± 0.39 ml/100g, trong đó có 3 (8.57%) BN không có giảm CBV. MTT tương đôi trung bình vùng nhồi máu là 252.86 ± 81.49 Thể tích trung bình lõi nhồi máu là 34.60 ± 33.34 cm3, vùng nguy cơ là 102.98 ± 40.07 cm3, và chỉ số PRR trung bình là 76 ± 12 % (Bảng 4). Theo Wintermark9 và cộng sự nghiên cứu trên 130 bệnh nhân cho thấy giá trị tuyết đối CBV< 2ml/100mg có thể xác định vùng lõi nhồi máu, và gia trị tương đối MTT kéo dài > 145% có thể xác định dược vùng mô ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/2020 63 NGHIÊN CỨU KHOA HỌC nguy cơ. Nghiên cứu của chúng tôi có sự tương đồng với các nghiên cứu này cho thấy việc dựa vào tình trạng tưới máu não vùng nhồi máu để chẩn đoán xác định vùng lõi nhồi máu và vùng mô nguy cơ cũng phù hợp. Nghiên cứu EPITHET có thể tích lõi nhồi máu cao hơn với giá trị trung bình là 21 cm3 và vùng nguy cơ có thể tích thấp hơn là 105 cm3 10 và cũng cao hơn so với kết quả của nghiên cứu của Nguyễn Quang Anh với giá trị trung bình thể tích lõi là 24,20±8,57cm3, vùng nguy cơ có thể tích 107,36±30,86 cm3. Tuy nhiên, kết quả trong nghiên cứu của chúng tôi còn hạn chế do số lượng bệnh nhân ít và các bệnh nhân không được đánh giá lại tình trạng tưới máu não sau điều trị. 2. Vai trò chụp cắt lớp vi tính tưới máu não Đánh giá lõi nhồi máu trước can thiệp với điểm ASPECTS Thể tích vùng nhồi máu não có mối tương quan với thang điểm ASPECTS ở những bệnh nhân trong nghiên cứu với hệ số tương quan r = - 0.61, p<0,05 (biểu đồ 1). Thể tích càng lớn thì thang điểm ASPECTS càng thấp. Kết quả của chúng tôi cũng giống như kết quả nghiên cứu của Margerie-Mellon, nghiên cứu 330 bệnh nhân nhồi máu động mạch não giữa, cho thấy có sự tương quan chặt chẽ (r = - 0,82, p<0,01) giữa thang điểm ASPECTS và thể tích nhồi máu. Tác giả nhận thấy, tất cả (207) bệnh nhân có ASPECTS ≥7 đều có thể tích <70 cm3, trong khi đó có 32/34 bệnh nhân có ASPECTS 100ml. Tác giả đã đưa ra kết luận rằng với ASPECTS < 4 hoặc ASPECTS ≥7 có thể sử dụng thay thế thể tích >100 cm3 và <70 cm3. Đây là những mốc thể tích mà người ta cho rằng có ý nghĩa lớn trong tiên lượng điều trị và phục hồi lâm sàng. Trong nghiên cứu của chúng tôi tất cả bệnh nhân có ASPECTS ≥ 7 đều có thể tích ≤ 70 cm3. Như vậy việc áp dụng thang điểm ASPECTS cũng có thể sơ bộ đánh giá thể tích vùng nhồi máu. Đánh giá thang điểm ASPECTS nhanh chóng và dễ áp dụng ở những cơ sở chưa có đủ điều kiện chụp cắt lớp vi tính tưới máu do có sự liên quan giữa thể tích tổn thương và thang điểm ASPECTS. 3. Nhận xét một vài trường hợp biến chứng chảy máu nội sọ có triệu chứng Trong số bệnh nhân nghiên cứu, có 14 trường hợp chảy máu sau can thiệp (tỷ lệ 40%), trong đó có 4 trường hợp chảy máu có triệu chứng (tỷ lệ 11.42%) và đều có lõi nhồi máu lớn hơn >70 cm3 (lớn nhất 189cm3), ba trường hợp này sau đó tử vong, một trường hợp mRs 4 điểm. Các trường hợp chảy máu còn lại phục hồi lâm sàng chậm. Các bệnh nhân chảy máu trong nhóm của chúng tôi, hầu hết có thể tích lõi nhồi máu lớn, thang điểm ASPECTS 5 và 6 điểm, vùng nhồi máu lớn, do vậy nguy cơ chảy máu cao hơn các bệnh nhân còn lại. Theo Thomalla, Biến chứng chảy máu cũng thường gặp hơn ở những bệnh nhân được điều trị muộn, bệnh nhân có điểm ASPECTS thấp. Theo Cucchiara, nếu ASPECTS ≤ 7 (tương đương >1/3 diện cấp máu động mạch não giữa), tăng tỷ lệ chảy máu lên 5,63 lần so với nhóm ASPECTS >7. Tuổi BN tăng 1 tuổi, tăng nguy cơ chảy máu có triệu chứng lên 1,03 lần, đặc biệt >80 tuổi, nguy cơ chảy máu có triệu chứng cao. Điểm NIHSS tăng 1 điểm, tăng nguy cơ chảy máu triệu chứng lên 1,09 lần. V. KẾT LUẬN Hình ảnh cắt lớp vi 128 dãy tính tưới máu não của nhồi máu não cấp do tắc động mạch cảnh trong có đặc điểm: diện tích lõi nhồi máu trung bình lớn hơn diện tích lõi nhồi máu trung bình của nhóm bệnh nhân nhồi máu do tắc mạch vòng tuần hoàn trước nói chung, mặc dù đa số bệnh nhân đã nhập viện sớm. Từ mối tương quan giữa diện tích lõi nhồi máu và nguy cơ chảy máu sau can thiệp, cho phép tiên đoán BN NMN não cấp do tắc ĐM cảnh trong tỷ lệ chảy máu sau can thiệp cao hơn so với BN nhồi máu não do tắc mạch vòng tuần hoàn trước nói chung. TÀI LIỆU THAM KHẢO 1. Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019;50(12):e344-e418. 2. Jauch EC, Saver JL, Adams HP, Jr., et al. Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2013;44(3):870-947. ÑIEÄN QUANG VIEÄT NAM Số 40 - 11/202064 NGHIÊN CỨU KHOA HỌC 3. de Lucas EM, Sanchez E, Gutierrez A, et al. CT protocol for acute stroke: tips and tricks for general radiologists. Radiographics. 2008;28(6):1673-1687. 4. Koenig M, Klotz E, Luka B, Venderink DJ, Spittler JF, Heuser L. Perfusion CT of the brain: diagnostic approach for early detection of ischemic stroke. Radiology. 1998;209(1):85-93. 5. Fischer U, Mono ML, Schroth G, et al. Endovascular therapy in 201 patients with acute symptomatic occlusion of the internal carotid artery. Eur J Neurol. 2013;20(7):1017-1024, e1087. 6. Lin R, Vora N, Zaidi S, et al. Mechanical approaches combined with intra-arterial pharmacological therapy are associated with higher recanalization rates than either intervention alone in revascularization of acute carotid terminus occlusion. Stroke. 2009;40(6):2092-2097. 7. Murphy BD, Fox AJ, Lee DH, et al. Identification of penumbra and infarct in acute ischemic stroke using computed tomography perfusion-derived blood flow and blood volume measurements. Stroke. 2006;37(7):1771-1777. 8. Srinivasan A, Goyal M, Al Azri F, Lum C. State-of-the-art imaging of acute stroke. Radiographics. 2006;26 Suppl 1:S75-95. 9. Wintermark M, Chiolero R, Van Melle G, et al. Cerebral vascular autoregulation assessed by perfusion-CT in severe head trauma patients. J Neuroradiol. 2006;33(1):27-37. 10. Nagakane Y, Christensen S, Brekenfeld C, et al. EPITHET: Positive Result After Reanalysis Using Baseline Diffusion-Weighted Imaging/Perfusion-Weighted Imaging Co-Registration. Stroke; a journal of cerebral circulation. 2011;42(1):59-64. TÓM TẮT Đặt vến đề: Trên bệnh nhân nhồi máu não cấp tính, việc đánh giá tổn thương não thật sự có vai trò rất quan trọng trong việc lựa chọn phương pháp điều trị phù hợp để cải thiện lâm sàng và giảm tỷ lệ tử vong. Chụp cắt lớp vi tính tưới máu não (CTP) có thể đánh giá chính xác vùng tổn thương thật sự và vùng có nguy cơ. Do đó, chụp CTP có vai trò rất quan trọng trong việc lựa chọn phương pháp điều trị cũng như tiên lượng cho bệnh nhân nhồi máu não cấp. Muc tiêu: 1) Mô tả đặc điểm h́nh ảnh của chụp cắt lớp vi tính 128 dãy tưới máu năo trong chẩn đoán nhồi máu năo cấp. 2) Vai trò của chụp cắt lớp vi tính tưới máu năo 128 dãy trong việc đánh giá mức độ và tiên lương tổn thương nhồi máu máu não cấp do tắc động mạch cảnh trong Phương pháp và đối tượng nghiên cứu: Tiến cứu mô tả cắt ngang trên 35 bệnh nhân (BN) nhồi máu não (NMN) cấp do tắc động mạch cảnh trong, được chụp cắt lớp vi tính (CLVT) tưới máu não và chỉ định can thiệp lấy huyết khối cơ học tại trung tâm điện quang bệnh viện Bạch Mai trong khoảng thời gian từ tháng 04 năm 2019 đến tháng 06 năm 2020. Kết quả: Tuổi trung bình 66,57± 11,98 tuổi, Điểm NIHSS trung bình là 17.23 ± 4.47 điểm, 32 BN (91,43%) thấy NMN trên chụp CLVT không tiêm thuốc lần đầu. Vị trí tắc: tắc ĐM cảnh 20%, Tandem 42.9%, đoạn tận ĐM cảnh trong 37.1%. Thể tích trung bình lõi nhồi máu là 34.60 ± 33.34 cm3, vùng nguy cơ là 102.98 ± 40.07 cm3. MTT tương đôi trung bình vùng nhồi máu là 252.86 ± 81.49 %. CBV trung bình vùng nhồi máu là 1.19 ± 0.39 ml/100g. Điểm ASPECTS và thể tích lõi nhồi máu, cũng như tỷ lệ biến chứng chảy máu sau can thiệp lấy với diện tích lõi nhồi máu đều có sự khác biệt có ý nghĩa thống kê (p<0.05). Kết luận: Hình ảnh cắt lớp vi 128 dãy tính tưới máu não của nhồi máu não cấp do tắc động mạch cảnh trong có đặc điểm: diện tích lõi nhồi máu trung bình lớn hơn diện tích lõi nhồi máu trung bình của nhóm bệnh nhân nhồi máu do tắc mạch vòng tuần hoàn trước nói chung, mặc dù đa số bệnh nhân đã nhập viện sớm. Từ mối tương quan giữa diện tích lõi nhồi máu và nguy cơ chảy máu sau can thiệp, cho phép tiên đoán BN NMN não cấp do tắc ĐM cảnh trong tỷ lệ chảy máu sau can thiệp cao hơn so với BN nhồi máu não do tắc mạch vòng tuần hoàn trước nói chung. Từ khóa: cắt lớp vi tính tưới máu não, nhồi máu não cấp, tắc động mạch cảnh trong Người liên hệ: Sor Sotheary, Email: sorsotheary@gmail.com Ngày nhận bài: 15/9/2020. Ngày chấp nhận đăng: 19/10/2020
File đính kèm:
 dac_diem_hinh_anh_va_vai_tro_chup_cat_lop_vi_tinh_128_day_tu.pdf
dac_diem_hinh_anh_va_vai_tro_chup_cat_lop_vi_tinh_128_day_tu.pdf

