Các phương pháp thăm dò chức năng tim
1. Mỏm tim đồ: góp phần đánh giá hoạt động cơ học của tim nhờ ghi những dao động trên thành ngực tại
mỏm tim.
2. Trở kháng tim: thông qua sự thay đổi trở kháng để đánh giá tình trạng huyết động học của tim và mạch máu.

Trang 1

Trang 2

Trang 3
Trang 4
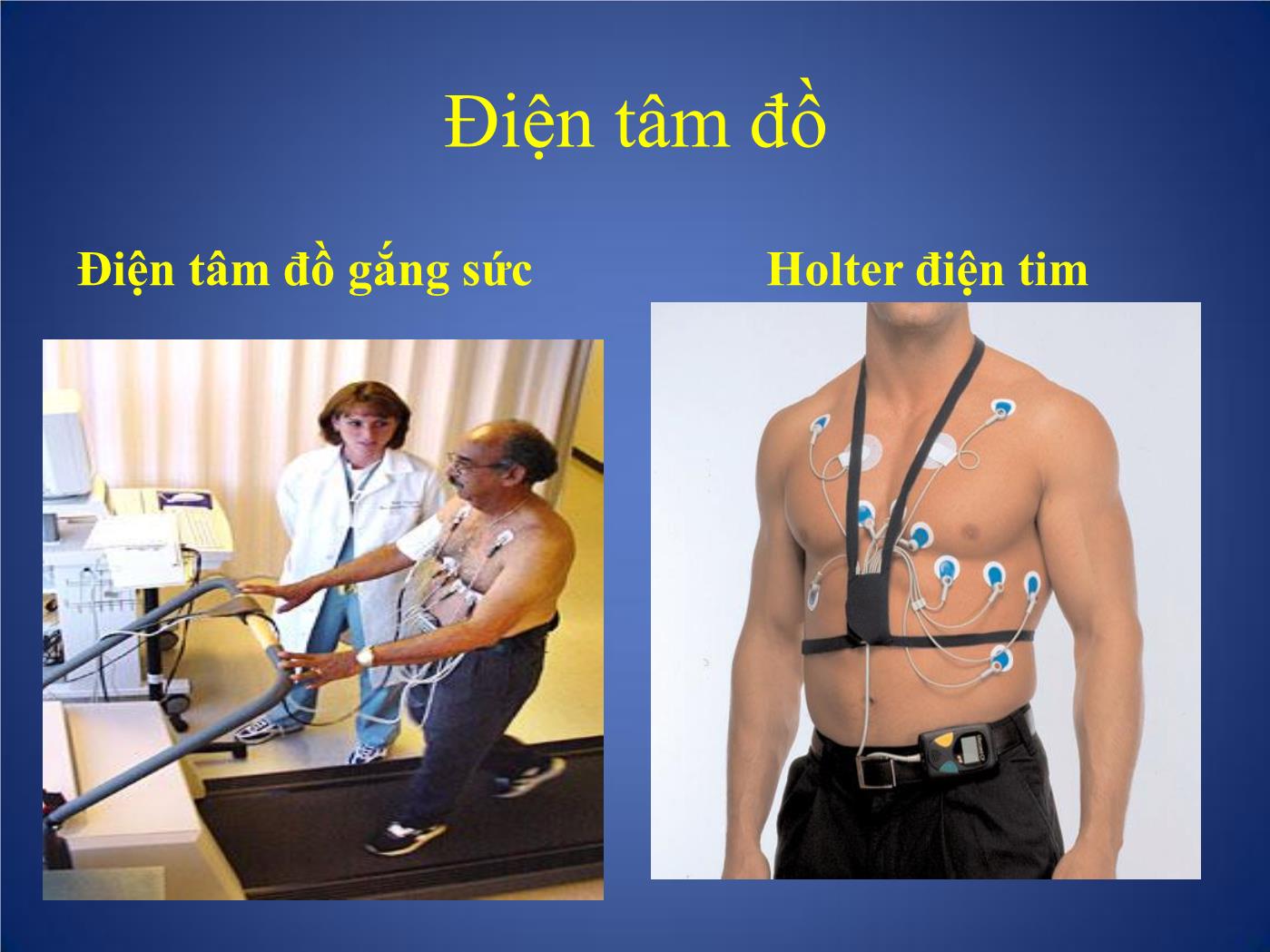
Trang 5
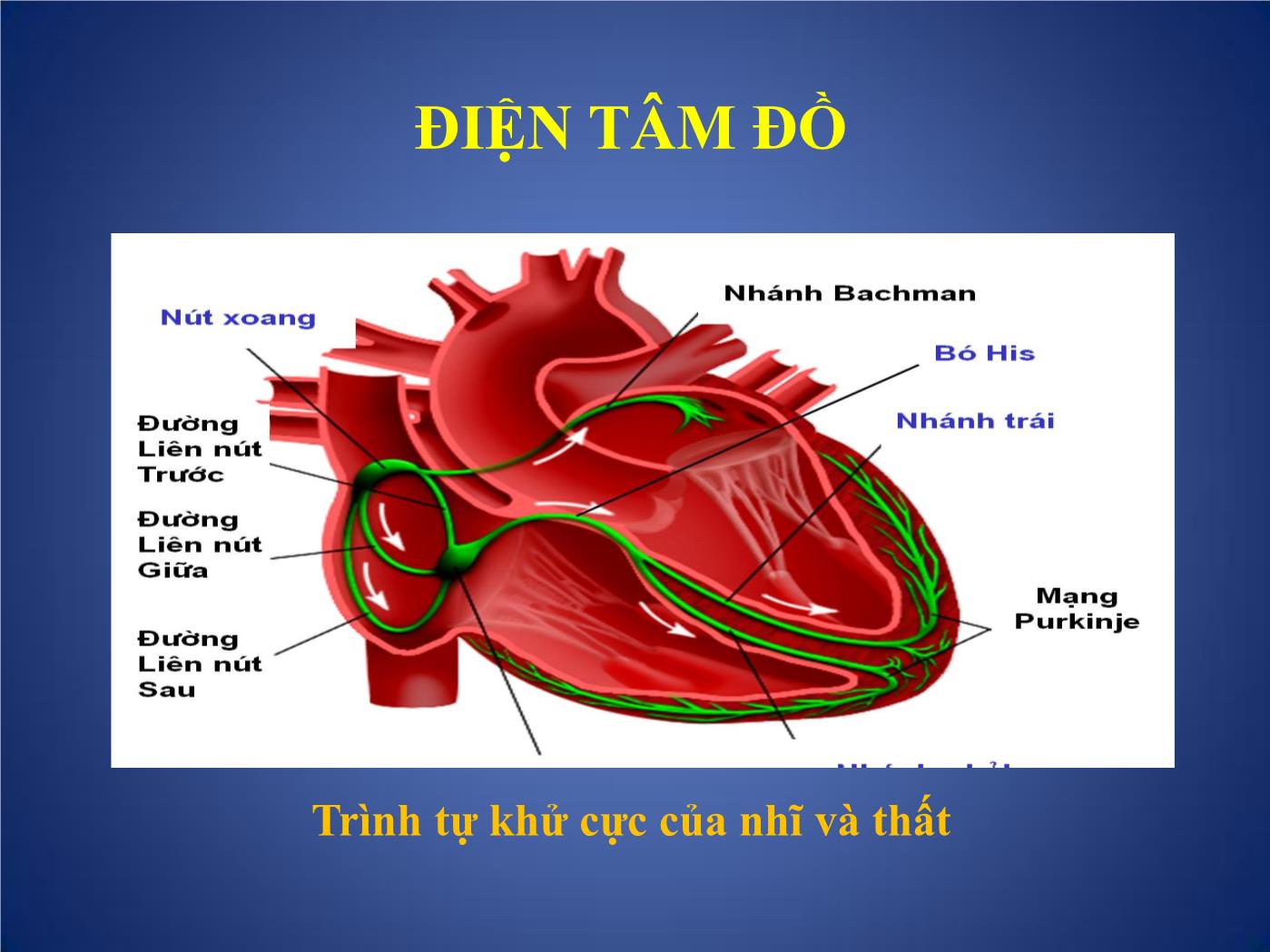
Trang 6
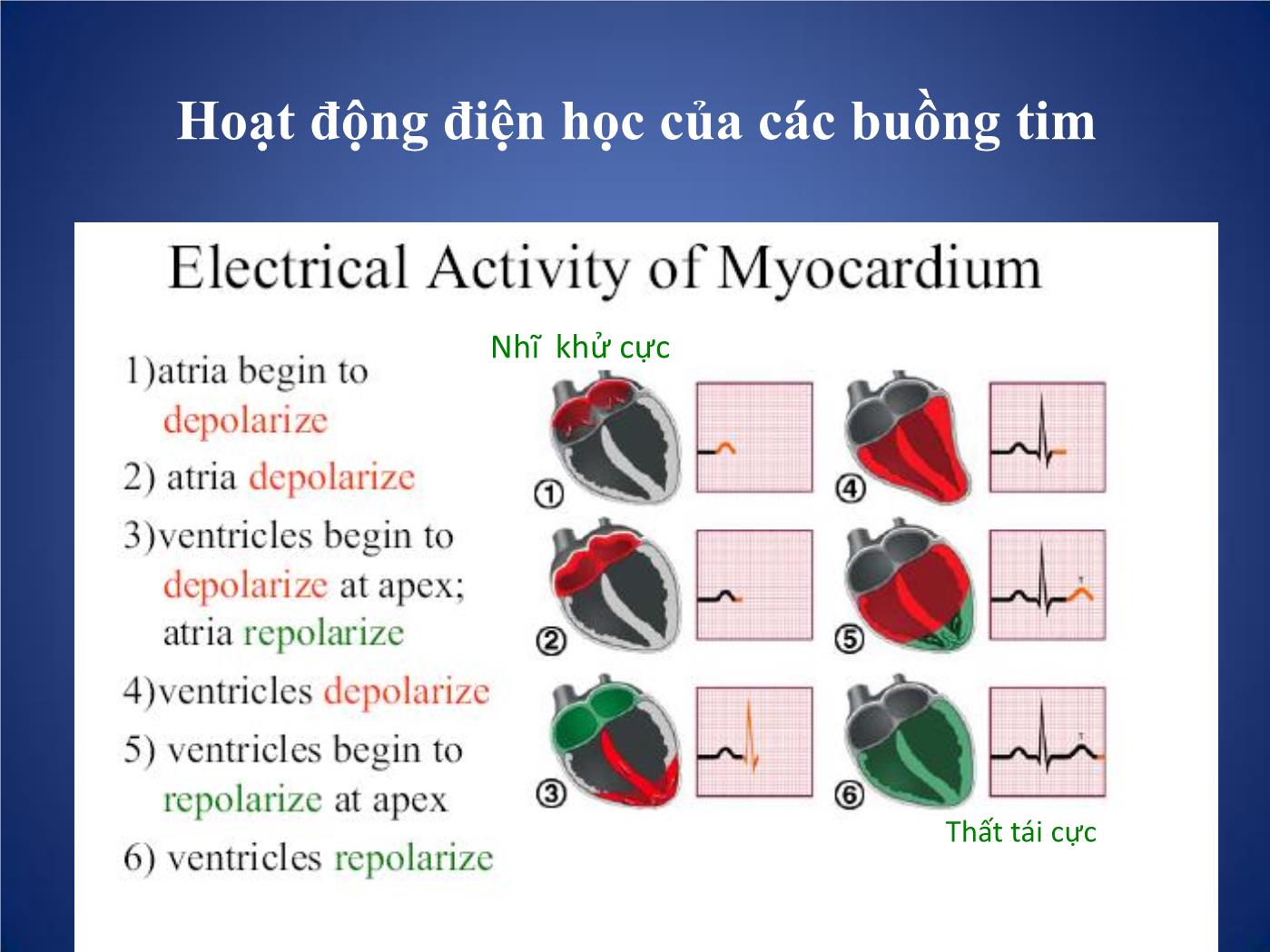
Trang 7
Trang 8

Trang 9
Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Các phương pháp thăm dò chức năng tim", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Các phương pháp thăm dò chức năng tim

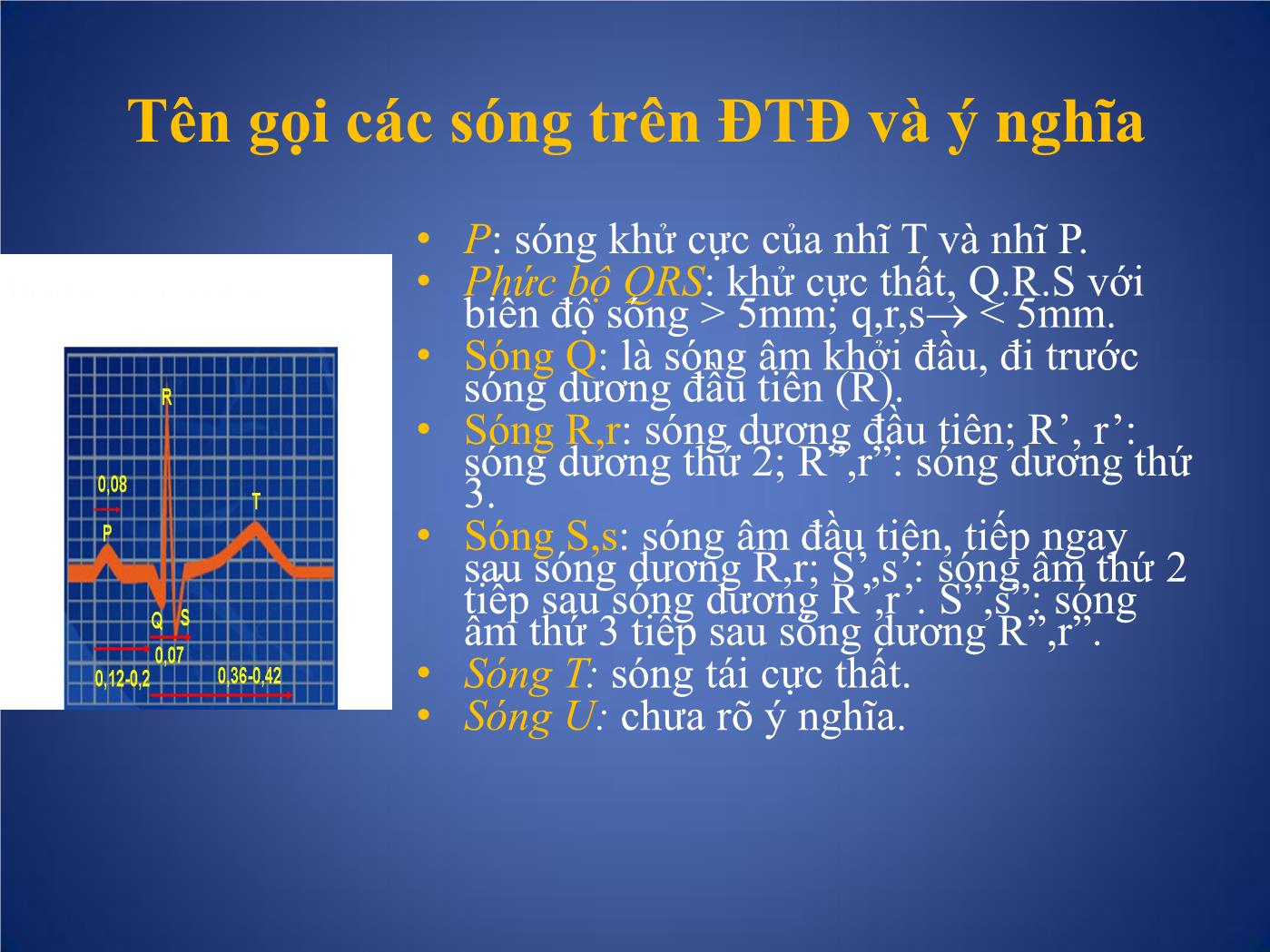
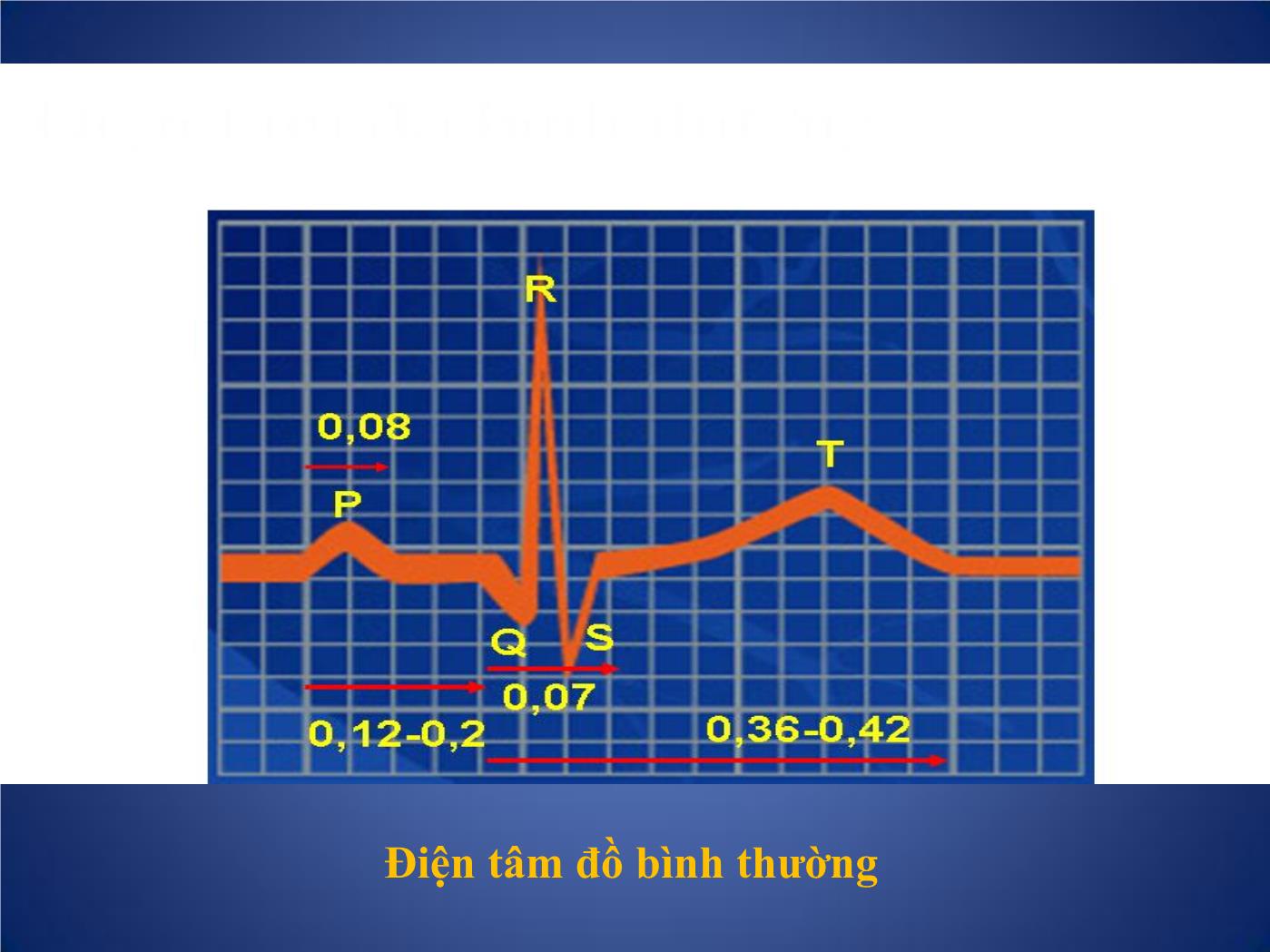
Các phương pháp thăm dò chức năng Tim I. Những phương pháp thăm dò không chảy máu. 1. Mỏm tim đồ: góp phần đánh giá hoạt động cơ học của tim nhờ ghi những dao động trên thành ngực tại mỏm tim. 2. Trở kháng tim: thông qua sự thay đổi trở kháng để đánh giá tình trạng huyết động học của tim và mạch máu. 3. Động mạch cảnh đồ: đánh giá thời kỳ tiền tống máu của tim, tình trạng giao động của động mạch cảnh. 4. Tâm thanh đồ: ghi lại tiếng tim, tiếng thổi ở từng vị trí giống như các vị trí khi nghe tim. I. Những phương pháp thăm dò không chảy máu. • 5. Tâm thanh cơ động đồ: cùng một lúc ghi được nhiều đường cong như: điện tim, tâm thanh đồ, động mạch cảnh đồ. Góp phần đánh giá các phân thì của thì tâm thu và thì tâm trương. • 6- Véc tơ tim đồ: ghi lại hướng khử cực và diện mặt phẳng khử cực của buồng tim, để đánh giá phì đại các buồng tim, nhồi máu cơ tim. • 7. Điện tâm đồ: ghi lại hoạt động điện sinh lí học của tim, qua đó đánh giá tình trạng phì đại, giãn các buồng nhĩ, buồng thất, các rối loạn nhịp, chẩn đoán thiếu máu cục bộ cơ tim, nhồi máu cơ tim • - Có nhiều các ghi điện tim như điện tim lúc nghỉ, khi gắng sức, ghi điện tim qua thực quản, điện cực trong buồng tim, ghi điện tim liên tục 24 giờ (Holter). Điện tâm đồ Điện tâm đồ Điện tâm đồ gắng sức Holter điện tim ĐIỆN TÂM ĐỒ Trình tự khử cực của nhĩ và thất Hoạt động điện học của các buồng tim Nhĩ khử cực Thất tái cực Tên gọi các sóng trên ĐTĐ và ý nghĩa • P: sóng khử cực của nhĩ T và nhĩ P. • Phức bộ QRS: khử cực thất, Q.R.S với biên độ sóng > 5mm; q,r,s < 5mm. • Sóng Q: là sóng âm khởi đầu, đi trước sóng dương đầu tiên (R). • Sóng R,r: sóng dương đầu tiên; R’, r’: sóng dương thứ 2; R”,r”: sóng dương thứ 3. • Sóng S,s: sóng âm đầu tiên, tiếp ngay sau sóng dương R,r; S’,s’: sóng âm thứ 2 tiếp sau sóng dương R’,r’. S”,s”: sóng âm thứ 3 tiếp sau sóng dương R”,r”. • Sóng T: sóng tái cực thất. • Sóng U: chưa rõ ý nghĩa. Tên gọi các sóng trên ĐTĐ và ý nghĩa Điện tâm đồ bình thường Các chuyển đạo ĐTĐ cơ bản Chuyển đạo chi Chuyển đạo trước tim • Ba chuyển đạo lưỡng cực chi : • D1,D2 và D3 • Ba chuyển đạo đơn cực chi : aVR, aVL, aVF Các chuyển đạo ĐTĐ cơ bản Các chuyển đạo đơn cực trước tim V1: Khoang LS 4 sát bờ phài xương ức V2: Khoang LS 4 sát bờ trái xương ức V4: Khoang LS 5 cắt đường giữa đòn trái V3: Điểm giữa đường nối V2 với V4 V5: Đường kẻ ngang từ V4 cắt đường nách trước V6: Đường kẻ ngang từ V4,V5 cắt đường nách giữa Cách tính tần số tim 1. Dùng thước tính tần số 2. Dùng bảng tần số 3. Dùng công thức tính tần số: F = 60/ RR (s) Hoặc F = 300/ RR Xác định trục điện tim Tam trục kép bayley: - 6 chuyển đạo ngoại biên lập thành 12 nửa trục dương và âm cách đều nhau một góc 30 độ. - Nhìn 6 chuyển đạo ngoại biện QRS có biên độ nhỏ nhất gọi là chuyển đạo A. Trục điện tim sẽ gần vuông góc với chuyển đạo A gọi là chuyển đạo B. - QRS của CĐ B dương thì trục điện tim trùng nửa trục dương, ngược lại trùng nửa trục âm của chuyển đạo này. Từ đó tính góc anpha. Xác định trục điện tim 10 tiêu chuẩn điện tâm đồ bình thường Nhịp bình thường: Là nhịp xoang, khi đó toàn bộ hoạt động điện của tim được chỉ huy bởi nút xoang và nút Keith-Flack. 1. Sóng P phải (+) ở D1, D2 và V2 đến V6. P (-) ở aVR 2. Khoảng PR: trong khoảng 0,12 - 0, 2 sec. 3. Độ rộng của phức bộ QRS không được vượt quá 0,07 sec. 4. Phức bộ QRS phải có dạng sóng dương ưu thế ở chuyển đạo D1 và D2. 5. QRS và sóng T thường có cùng hướng ở các chuyển đạo ngoại biên. 6. Tất cả các sóng đều âm ở chuyển đạo aVR 10 tiêu chuẩn điện tâm đồ bình thường 7. Sóng R ở các chuyển đạo trước tim phải có dạng tăng biên độ từ V1 (≥ 5mm), cao nhất là V4= 22mm. Sóng S sâu < 6mm. 8. ST phải có dạng đẳng điện, ngoại trừ ở V1 và V2, ST có thể chênh lên ≤ 1 mm. ST có thể chênh xuống < 0,5mm ở V6. 9. Không có sóng Q hay chỉ có sóng q nhỏ (rộng < 0,04 sec, sâu < 3mm) ở D1, D2 và V4 đến V6. 10. Sóng T phải (+) ở D1, avf và V3 -V6, T/R < 1/3 Nhịp xoang bình thường Điện tâm đồ bình thường Dầy nhĩ phải • Gặp trong: Tứ chứng Fallot, Hẹp ĐMP, Thông liên nhĩ, Hẹp hay hở 3 lá • Cơ chế: thay đổi về thời gian và biờn độ khử cực nhĩ (súng P) • Dầy nhĩ phải - Điện tõm đồ Sóng P cao ≥ 3mm chủ yếu thấy ở D2 Trục điện tim lệch phải. V1 có dạng QR Dầy nhĩ phải Dầy nhĩ trái • Gặp trong: HHL,HoHL, Ho ĐMC, THA. • Cơ chế: thay đổi về thời gian và biờn độ khử cực nhĩ (súng P) Dầy nhĩ trái Điện tâm đồ Sóng P rộng > 0,12 s. 2 đỉnh hay có móc ở đỉnh. DIII, avf, V1: P 2 pha +/- hay âm hẳn. Trục trái. Tăng gánh thất • Là tình trạng ứ máu ở tâm thất→ Tâm thất tăng co bóp làm cho thành thất dầy và giãn ra. Gây tăng quá trinh khử cực do đó R tăng biên độ ở chuyển đạo trực tiếp, S sâu ở chuyển đạo đối lập. • Thời gia khử cực nhiều hơn: QRS rộng ra. • Thay đổi quá trỡnh tái cực làm ST đảo ngược. Tăng gánh thất phải • Gặp trong: H HL, TP mạn, tim BS có tím và không tím, thông liên nhĩ, thông liên thất, còn ống ĐM đã có tăng áp ĐMP Tăng gánh thất phải Điện tâm đồ : ở V1: R cao ≥ 7mm. Có thể dạng QS, hay rS từ V1- V6. ở V5,V6: sóng S sâu hơn bình thường. RV1+SV5 ≥ 11mm ( Bloc nhánh phải hoàn toàn: RV1+SV5 ≥ 15mm Bloc nhánh phải không hoàn toàn: RV1+SV5 ≥ 12mm) Tăng gánh thất phải Tăng gánh thất trỏi • Gặp trong: tăng huyết áp, hở hay hẹp ĐMC, Hẹp eo ĐMC, còn ống ĐM, thiểu năng vành ... * ở V5, V6 - Sóng R thường cao ≥ 25 mm. - Sóng Q hơi sâu < 1/4 R, rộng < 0,04s. - Sóng S vắng mặt hoặc rất nhỏ. - Nhánh nội điện muộn > 0,045s. * ở V1, V2: R bé đi có khi mất hẳn, sóng S dài ra. Chỉ số Solokop-lyon: RV5+ SV1 ≥ 35mm V5,V6: ST chênh xuống, sóng T(-): Tăng gánh tâm thu ST bt hay chênh xuống, sóng T(+) nhọn: Tăng gánh tâm trương
File đính kèm:
 cac_phuong_phap_tham_do_chuc_nang_tim.pdf
cac_phuong_phap_tham_do_chuc_nang_tim.pdf

