Bệnh tuyến giáp tự miễn kết hợp với lupus ban đỏ hệ thống ở trẻ em: Báo cáo 2 trường hợp
Bệnh tuyến giáp tự miễn là nhóm bệnh bao gồm viêm tuyến giáp Hashimoto và bệnh Basedow. Các nghiên cứu cho thấy tỉ lệ mắc các bệnh tuyến giáp tự miễn ở bệnh nhân lupus ban đỏ hệ thống (SLE) cao hơn trong quần thể nói chung, nhưng chủ yếu các nghiên cứu này ở người lớn. Chúng tôi Báo cáo 02 trường hợp trẻ nữ tuổi thiếu niên biểu hiện bướu cổ. Với đặc điểm lâm sàng của bướu giáp và các kháng thể đặc hiệu tuyến giáp, một trẻ được chẩn đoán viêm tuyến giáp Hashimoto (T3 2,49 nmol/L, FT4 12,28 pmol/L, TSH 8,51 mUI/L, anti-Tg 1417 U/mL, anti-TPO 455,7 U/mL, TRAb 0,3 U/L) và một trẻ được chẩn đoán bệnh Basedow (T3 2,83 nmol, FT4 17,16 pmol/L, TSH 0,005 mUI/L, anti-Tg 513 U/mL, anti-TPO 156 U/mL, TRAb 33,9 U/L). Mặt khác, cả hai bệnh nhân đều có giảm số lượng tiểu cầu và đáp ứng tiêu chuẩn chẩn đoán SLE. Chúng tôi điều trị kết hợp cả bệnh lý tuyến giáp và SLE, số lượng tiểu cầu trở về bình thường. Bệnh tuyến giáp tự miễn kết hợp với lupus ban đỏ hệ thống tuy hiếm gặp ở trẻ em nhưng cần chú ý để chẩn đoán và điều trị phối hợp

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6
Tóm tắt nội dung tài liệu: Bệnh tuyến giáp tự miễn kết hợp với lupus ban đỏ hệ thống ở trẻ em: Báo cáo 2 trường hợp

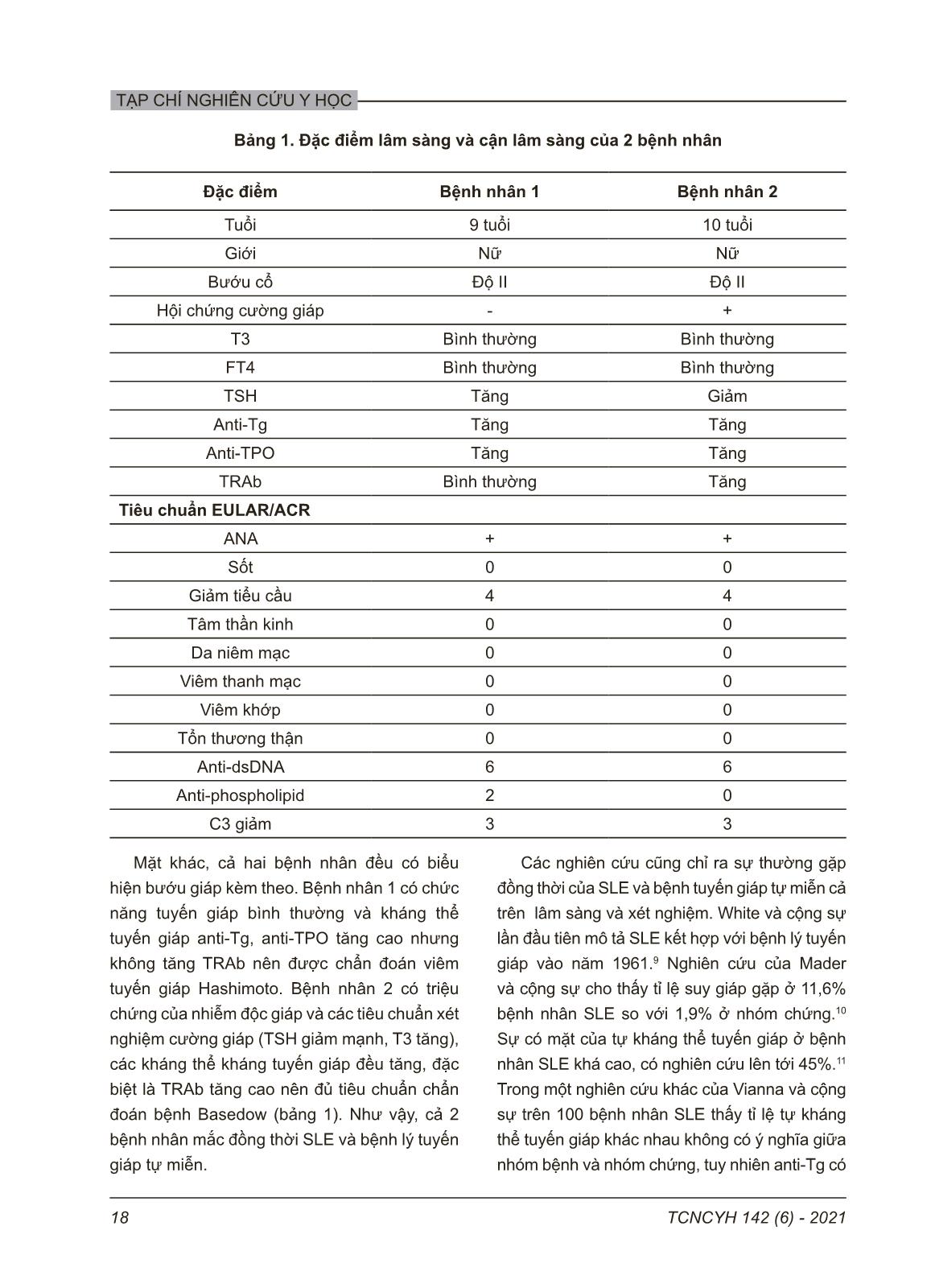
TẠP CHÍ NGHIÊN CỨU Y HỌC 15TCNCYH 142 (6) - 2021 BỆNH TUYẾN GIÁP TỰ MIỄN KẾT HỢP VỚI LUPUS BAN ĐỎ HỆ THỐNG Ở TRẺ EM: BÁO CÁO 2 TRƯỜNG HỢP Mai Thành Công1, , Trần Thị Anh Thương1, Nguyễn Thị Diệu Thúy1, Thục Thanh Huyền2 1Trường Đại học Y Hà Nội 2Bệnh viện Nhi Trung ương Từ khóa: Bệnh tuyến giáp tự miễn, viêm tuyến giáp Hashimoto, bệnh Basedow, lupus ban đỏ hệ thống, trẻ em. Bệnh tuyến giáp tự miễn là nhóm bệnh bao gồm viêm tuyến giáp Hashimoto và bệnh Basedow. Các nghiên cứu cho thấy tỉ lệ mắc các bệnh tuyến giáp tự miễn ở bệnh nhân lupus ban đỏ hệ thống (SLE) cao hơn trong quần thể nói chung, nhưng chủ yếu các nghiên cứu này ở người lớn. Chúng tôi báo cáo 02 trường hợp trẻ nữ tuổi thiếu niên biểu hiện bướu cổ. Với đặc điểm lâm sàng của bướu giáp và các kháng thể đặc hiệu tuyến giáp, một trẻ được chẩn đoán viêm tuyến giáp Hashimoto (T3 2,49 nmol/L, FT4 12,28 pmol/L, TSH 8,51 mUI/L, anti-Tg 1417 U/mL, anti-TPO 455,7 U/mL, TRAb 0,3 U/L) và một trẻ được chẩn đoán bệnh Basedow (T3 2,83 nmol, FT4 17,16 pmol/L, TSH 0,005 mUI/L, anti-Tg 513 U/mL, anti-TPO 156 U/mL, TRAb 33,9 U/L). Mặt khác, cả hai bệnh nhân đều có giảm số lượng tiểu cầu và đáp ứng tiêu chuẩn chẩn đoán SLE. Chúng tôi điều trị kết hợp cả bệnh lý tuyến giáp và SLE, số lượng tiểu cầu trở về bình thường. Bệnh tuyến giáp tự miễn kết hợp với lupus ban đỏ hệ thống tuy hiếm gặp ở trẻ em nhưng cần chú ý để chẩn đoán và điều trị phối hợp. Tác giả liên hệ: Mai Thành Công Trường Đại học Y Hà Nội Email: Maithanhcong@hmu.edu.vn Ngày nhận: 15/03/2021 Ngày được chấp nhận: 16/05/2021 I. ĐẶT VẤN ĐỀ Bệnh lý tự miễn có thể được phân loại thành nhóm bệnh tự miễn hệ thống và nhóm bệnh tự miễn đặc hiệu cơ quan tùy thuộc vào tự kháng thể lưu hành gây tổn thương nhiều hay một cơ quan đặc hiệu. Lupus ban đỏ hệ thống (systemic lupus erythematosus: SLE) là một bệnh tự miễn hệ thống, gây ra do hệ thống miễn dịch tấn công các tế bào và mô liên kết dẫn đến viêm và tổn thương. Bệnh thường biểu hiện ở khớp, da, mạch máu, tim, thận, phổi và hệ thống thần kinh.1 Sự đa dạng các triệu chứng lâm sàng trong SLE phụ thuộc vào nhiều yếu tố như hệ gen, hormon và môi trường, cũng như các kháng thể tự miễn lưu hành. Rất nhiều tự kháng thể khác nhau có mặt ở bệnh nhân SLE nên bệnh còn được gọi là “bệnh tế bào B”.2 Bệnh lý tuyến giáp tự miễn là nhóm bệnh tự miễn đặc hiệu cơ quan hay gặp nhất, tỉ lệ mắc khoảng 2 - 5% dân số,3 với sự khác nhau về giới rõ ràng (5 - 15% ở nữ và 1 - 5% ở nam).4 Bệnh lý tuyến giáp tự miễn bao gồm bệnh Basedow và viêm tuyến giáp Hashimoto. Trong đó, sự thâm nhiễm của các tế bào lympho làm tổn thương mô và ảnh hưởng đến chức năng tuyến giáp, với sự xuất hiện của các tự kháng thể đặc hiệu tuyến giáp. Trong khi tế bào lympho T là tế bào có mặt chính trong viêm tuyến giáp Hashimoto thì tế bào lympho B lại thường xuất hiện và có vai trò quyết định trong bệnh Basedow.5 SLE có thể phối hợp với nhiều bệnh tự miễn khác, trong đó có các bệnh tuyến giáp tự miễn. Biểu hiện của bệnh lý tuyến giáp và SLE có thể nhầm lẫn với nhau vì đều có các triệu chứng không đặc hiệu như: mệt mỏi, thay đổi cân nặng, tóc khô, triệu chứng da. Trên thế giới đã TẠP CHÍ NGHIÊN CỨU Y HỌC 16 TCNCYH 142 (6) - 2021 có một số nghiên cứu về sự kết hợp hai bệnh tự miễn này ở người lớn nhưng còn ít các nghiên cứu ở trẻ em. Chúng tôi báo cáo 2 trường hợp bệnh ở trẻ em có biểu hiện bướu giáp và giảm số lượng tiểu cầu: một trẻ được chẩn đoán SLE kết hợp viêm tuyến giáp Hashimoto và một trẻ được chẩn đoán SLE kết hợp Basedow. II. BÁO CÁO CA BỆNH 1. Ca bệnh 1 Bệnh nhân nữ 9 tuổi được chẩn đoán giảm tiểu cầu vô căn 8 tháng trước tại bệnh viện địa phương do xét nghiệm tình cờ phát hiện giảm số lượng tiểu cầu, không có các biểu hiện bất thường trên lâm sàng. Trẻ được điều trị bằng prednisolone giảm liều dần trong 1 tháng, sau đó gia đình cho trẻ ngừng thuốc và không khám lại. Đợt này, trẻ được khám tại Bệnh viện Nhi Trung ương vì phát hiện sưng vùng cổ trước, không đau, không nuốt nghẹn, không sụt cân, không có thay đổi trong sinh hoạt hàng ngày. Tiền sử gia đình không có gì đặc biệt. Hình 1. Bướu giáp ở bệnh nhân viêm tuyến giáp Hashimoto kết hợp lupus ban đỏ hệ thống Khám lâm sàng: mạch 92 chu kì/phút, huyết áp 110/80 mmHg. Bướu giáp độ II, to lan tỏa cả hai thùy, mật độ mềm, không sờ thấy nhân (hình 1). Khám các cơ quan khác không phát hiện bất thường. Siêu âm vùng cổ cho thấy tuyến giáp to lan tỏa, nhu mô giảm âm đều, không có nhân tuyến, không có hình ảnh tăng sinh mạch. Xét nghiệm hormon tuyến giáp cho kết quả: T3 2,49 (bình thường 1,39 – 2,7 nmol/L), FT4 12,28 (bình thường 12 – 22 pmol/L), TSH 8,51 (0,7 – 6,4 mUI/L). Định lượng các kháng thể đặc hiệu tuyến giáp trong máu cho kết quả: anti-Tg 1417 (bình thường < 115 U/mL), anti- TPO 455,7 (bình thường 0 – 34 U/mL), TRAb 0,3 (bình thường < 1,22 U/L). Với biểu hiện lâm sàng và các kết quả xét nghiệm này, bệnh nhân được chẩn đoán viêm tuyến giáp Hashimoto và được chỉ định uống levothyroxine 50 µg/ ngày (2 µg/kg/ngày). Ngoài ra, do tiền sử phát hiện giảm tiểu cầu trước đó 8 tháng và kết quả các tế bào máu ngoại vi với số lượng tiểu cầu 70 G/L (số lượng bạch cầu 6,63 G/L, nồng độ hemoglobin 127 g/L), bệnh nhân được chỉ định một số xét nghiệm để chẩn đoán nguyên nhân gây giảm tiểu cầu. Một bệnh nhân nữ, tuổi thiếu niên có giảm tiểu cầu và mắc bệnh lí tuyến giáp tự miễn có khả năng mắc bệnh tự miễn khác. Do đó, bệnh nhân được chỉ định các xét nghiệm chẩn đoán lupus ban đỏ hệ thống, kết quả: nồng độ C3 huyết thanh giảm 0,78 (bình thường 0,85 – 1,42 g/L), nồng độ C4 bình thường 0,2 (bình thường 0,12 – 0,4 g/L), kháng thể kháng nhân dương tính (phương pháp miễn dịch huỳnh quang), kháng thể kháng chuỗi kép DNA dương tính (142,0 U/mL), kháng thể kháng phospholipid dương tính. Trẻ được chẩn đoán lupus ban đỏ hệ thống và được đi ... . Khám các cơ quan khác không phát hiện bất thường. Siêu âm vùng cổ cho thấy tuyến giáp to lan tỏa, nhu mô giảm âm đều, không có nhân tuyến, không có hình ảnh tăng sinh mạch. Xét nghiệm hormon tuyến giáp cho kết quả: T3 2,49 (bình thường 1,39 – 2,7 nmol/L), FT4 12,28 (bình thường 12 – 22 pmol/L), TSH 8,51 (0,7 – 6,4 mUI/L). Định lượng các kháng thể đặc hiệu tuyến giáp trong máu cho kết quả: anti-Tg 1417 (bình thường < 115 U/ L), anti-TPO 455,7 (bình thường 0 – 34 U/mL), TRAb 0,3 (bình thường < 1,22 U/L). Với biểu hiện lâm sàng và các kết quả xét nghiệm này, bệnh nhân được chẩn đoán viêm tuyến giáp Hashimoto và được chỉ định uống levothyroxine 50 µg/ngày (2 µg/kg/ngày). Ngoài ra, do tiền sử phát hiện giảm tiểu cầu trước đó 8 tháng và kết quả các tế bào máu ngoại vi với số lượng tiểu cầu 70 G/L (số lượng bạch cầu 6,63 G/L, nồng độ hemoglobin 127 g/L), bệnh TẠP CHÍ NGHIÊN CỨU Y HỌC 17TCNCYH 142 (6) - 2021 2. Ca bệnh 2 Bệnh nhân nữ 10 tuổi khởi phát triệu chứng cách đây 14 tháng với biểu hiện xuất huyết dưới da và bướu cổ độ II có hội chứng cường giáp (run tay, nhịp tim nhanh 120 chu kì/phút). Số lượng tiểu cầu giảm nặng 4 G/L, số lượng bạch cầu 7,08 G/L, nồng độ hemoglobin 97 g/L. Các xét nghiệm hormon tuyến giáp cho kết quả: T3 2,83 (bình thường 1,39 – 2,7 nmol/L), FT4 17,16 (bình thường 12 – 22 pmol/L), TSH 0,005 (0,7 – 6,4 mUI/L). Định lượng các kháng thể đặc hiệu tuyến giáp trong máu cho kết quả: anti-Tg 513 (bình thường < 115 U/mL), anti-TPO 156 (bình thường 0 – 34 U/mL), TRAb 33,9 (bình thường < 1,22 U/L). Hình 2. Bướu giáp ở bệnh nhân Basedow kết hợp lupus ban đỏ hệ thống Trẻ được chẩn đoán bệnh Basedow kết hợp giảm tiểu cầu vô căn, điều trị bằng Thyrozol chỉnh liều theo chức năng tuyến giáp và corticosteroid. Sau điều trị 1 tháng, số lượng tiểu cầu trở về bình thường nên bệnh nhân được chỉ định ngừng corticosteroid. Sau 5 tháng, số lượng tiểu cầu giảm trở lại nhưng > 30 G/L và không có biểu hiện xuất huyết nên không điều trị. Sau 14 tháng, bệnh nhân xuất hiện chảy máu cam, số lượng tiểu cầu giảm nặng 7 G/L nên được điều trị corticosteroid trở lại và làm các xét nghiệm chẩn đoán nguyên nhân giảm tiểu cầu. 3 nhân được chỉ định một số xét nghiệm để chẩn đoán nguyên nhân gây giảm tiểu cầu. Một bệnh nhân nữ, tuổi thiếu niên có giảm tiểu cầu và mắc bệnh lí tuyến giáp tự miễn có khả năng mắc bệnh tự miễn khác. Do đó, bệnh nhân được chỉ định các xét nghiệm chẩn đoán lupus ban đỏ hệ thống, kết quả: nồng độ C3 huyết thanh giảm 0,78 (bình thường 0,85 – 1,42 g/L), nồng độ C4 bình thường 0,2 (bình thường 0,12 – 0,4 g/L), kháng thể kháng nhân dương tính (phương pháp miễn dịch huỳnh quang), kháng thể kháng chuỗi kép DNA dương tính (142,0 U/mL), kháng thể kháng phospholipid dương tính. Trẻ được chẩn đoán lupus ban đỏ hệ thống và được điều trị prednisolone 1 mg/kg/ngày kết hợp với hydroxychloroquine 5 mg/kg/ngày, số lượng tiểu cầu trở về bình thường. Như vậy, bệnh nhân mắc đồng thời hai bệnh lí tự miễn: viêm tuyến giáp Hashimoto và lupus ban đỏ hệ thống. Ca bệnh 2 Bệnh nhân nữ 10 tuổi khởi phát triệu chứng cách đây 14 tháng với biểu hiện xuất huyết dưới da và bướu cổ độ II có hội chứng cường giáp (run tay, nhịp tim nhanh 120 chu kì/phút). Số lượng tiểu cầu giảm nặng 4 G/L, số lượng bạch cầu 7,08 G/L, nồng độ hemoglobin 97 g/L. Các xét nghiệm hormon tuyến giáp cho kết quả: T3 2,83 (bình thường 1,39 – 2,7 nmol/L), FT4 17,16 (bình thường 12 – 22 pmol/L), TSH 0,005 (0,7 – 6,4 mUI/L). Định lượng các kháng thể đặc hiệu tuyến giáp trong máu cho kết quả: anti-Tg 513 (bình thường < 115 U/mL), anti-TPO 156 (bình thường 0 – 34 U/mL), TRAb 33,9 (bình thường < 1,22 U/L). Hình 2. Bướu giáp ở bệnh nhân Basedow kết hợp lupus ban đỏ hệ thống. Chúng tôi chẩn đoán bệnh nhân mắc lupus ban đỏ hệ thống do kháng thể kháng nhân dương tính (phương pháp miễn dịch huỳnh quang), kháng thể kháng chuỗi kép DNA dương tính (81,6 UI/mL), nồng độ C3 huyết thanh giảm 0,76 (bình thường 0,85 – 1,42 g/L). Bệnh nhân được điều trị prednisolone 1 mg/ kg/ngày, hydroxychloroquine 5 mg/kg/ngày kết hợp với chuyên khoa nội tiết điều trị Basedow bằng Thyrozol, số lượng tiểu cầu trở về bình thường và giữ ổn định, hội chứng cường giáp được kiểm soát. III. BÀN LUẬN Hiện nay, tiêu chuẩn phân loại SLE theo EU- LAR/ACR (European League Against Rheuma- tism/ American College of Rheumatology) năm 2019 được sử dụng rộng rãi trong chẩn đoán bệnh với ngưỡng từ 10 điểm trở lên có độ nhạy và độ đặc hiệu tương đối cao.6 Viêm tuyến giáp Hashimoto được chẩn đoán khi bệnh nhân có 1 tiêu chuẩn lâm sàng (bướu giáp) và 1 tiêu chuẩn xét nghiệm là anti-TPO tăng và/hoặc an- ti-Tg tăng hoặc có thâm nhiễm bạch cầu lym- pho ở tuyến giáp trên sinh thiết.7 Chẩn đoán bệnh Basedow dựa vào triệu chứng lâm sàng của cường giáp, giảm TSH, tăng T3 hoặc FT4 kèm theo tăng các tự kháng thể tuyến giáp đặc biệt là TRAb.8 Hai bệnh nhân chúng tôi báo cáo đều có biểu hiện giảm số lượng tiểu cầu ở tuổi thiếu niên nên được chỉ định các xét nghiệm chẩn đoán SLE. Cả hai bệnh nhân đều có kháng thể kháng nhân dương tính, kháng thể kháng chuỗi kép DNA dương tính và nồng độ C3 huyết thanh giảm. Ngoài ra, ca bệnh 1 còn có kháng thể kháng phospholipid dương tính. Như vậy, cả hai bệnh nhân đều đáp ứng tiêu chuẩn phân loại SLE theo EULAR/ACR 2019 với tổng số điểm tương ứng là 15 điểm và 13 điểm (bảng 1). TẠP CHÍ NGHIÊN CỨU Y HỌC 18 TCNCYH 142 (6) - 2021 Bảng 1. Đặc điểm lâm sàng và cận lâm sàng của 2 bệnh nhân Đặc điểm Bệnh nhân 1 Bệnh nhân 2 Tuổi 9 tuổi 10 tuổi Giới Nữ Nữ Bướu cổ Độ II Độ II Hội chứng cường giáp - + T3 Bình thường Bình thường FT4 Bình thường Bình thường TSH Tăng Giảm Anti-Tg Tăng Tăng Anti-TPO Tăng Tăng TRAb Bình thường Tăng Tiêu chuẩn EULAR/ACR ANA + + Sốt 0 0 Giảm tiểu cầu 4 4 Tâm thần kinh 0 0 Da niêm mạc 0 0 Viêm thanh mạc 0 0 Viêm khớp 0 0 Tổn thương thận 0 0 Anti-dsDNA 6 6 Anti-phospholipid 2 0 C3 giảm 3 3 Mặt khác, cả hai bệnh nhân đều có biểu hiện bướu giáp kèm theo. Bệnh nhân 1 có chức năng tuyến giáp bình thường và kháng thể tuyến giáp anti-Tg, anti-TPO tăng cao nhưng không tăng TRAb nên được chẩn đoán viêm tuyến giáp Hashimoto. Bệnh nhân 2 có triệu chứng của nhiễm độc giáp và các tiêu chuẩn xét nghiệm cường giáp (TSH giảm mạnh, T3 tăng), các kháng thể kháng tuyến giáp đều tăng, đặc biệt là TRAb tăng cao nên đủ tiêu chuẩn chẩn đoán bệnh Basedow (bảng 1). Như vậy, cả 2 bệnh nhân mắc đồng thời SLE và bệnh lý tuyến giáp tự miễn. Các nghiên cứu cũng chỉ ra sự thường gặp đồng thời của SLE và bệnh tuyến giáp tự miễn cả trên lâm sàng và xét nghiệm. White và cộng sự lần đầu tiên mô tả SLE kết hợp với bệnh lý tuyến giáp vào năm 1961.9 Nghiên cứu của Mader và cộng sự cho thấy tỉ lệ suy giáp gặp ở 11,6% bệnh nhân SLE so với 1,9% ở nhóm chứng.10 Sự có mặt của tự kháng thể tuyến giáp ở bệnh nhân SLE khá cao, có nghiên cứu lên tới 45%.11 Trong một nghiên cứu khác của Vianna và cộng sự trên 100 bệnh nhân SLE thấy tỉ lệ tự kháng thể tuyến giáp khác nhau không có ý nghĩa giữa nhóm bệnh và nhóm chứng, tuy nhiên anti-Tg có TẠP CHÍ NGHIÊN CỨU Y HỌC 19TCNCYH 142 (6) - 2021 mặt ở 11% bệnh nhân SLE so với 2% ở nhóm chứng. Cùng với đó là tỉ lệ bệnh tuyến giáp có triệu chứng lâm sàng ở bệnh nhân SLE cũng cao hơn nhóm chứng.12 Trong một nghiên cứu khác, tần suất viêm tuyến giáp Hashimoto và bệnh Basedow ở bệnh nhân SLE, cao hơn theo thứ tự là 90 và 68 lần so với dân số chung.13 Một nghiên cứu trên 524 bệnh nhân SLE và viêm tuyến giáp tự miễn có 6,1% bệnh nhân có triệu chứng của rối loạn hormon tuyến giáp trên lâm sàng, 11,5% có bệnh lý tuyến giáp dưới lâm sàng (rối loạn hormon tuyến giáp nhưng chưa có biểu hiện lâm sàng) và 17% có tự kháng thể tuyến giáp nhưng không có biểu hiện lâm sàng. Tự kháng thể tuyến giáp có thể báo trước sự xuất hiện các triệu chứng lâm sàng của bệnh lý tuyến giáp ở 70% ở bệnh nhân SLE.14 Sự tồn tại đồng thời bệnh lý tuyến giáp tự miễn và SLE do hai bệnh cùng cơ chế bệnh sinh: cơ chế tự miễn dịch. Điểm tương đồng rõ rệt nhất giữa bệnh tuyến giáp và SLE có thể là ưu thế miễn dịch thông qua tế bào T hỗ trợ type 1 (Th1). Cả SLE và bệnh lý tuyến giáp tự miễn đều có sự tăng interferon gamma và chemokin liên quan. Interferon gamma là một trong những cytokine chính được sản xuất bởi tế bào Th1.15 Theo Vianna và cộng sự trong một một nghiên cứu phân tích gộp nhận thấy tỉ lệ kháng thể kháng tuyến giáp dương tính gặp ở bệnh nhân SLE cao hơn so với nhóm chứng 2,99 lần (95% CI 1,83-4,89). Ngược lại, bệnh nhân mắc bệnh lý tuyến giáp tự miễn có nguy cơ mắc SLE cao hơn rõ ràng.12 Điều trị bệnh nhân SLE kết hợp bệnh tuyến giáp tự miễn bao gồm điều trị cùng lúc cả hai bệnh tự miễn. Cả 2 bệnh nhân của chúng tôi ngoài điều trị bệnh tuyến giáp, nhờ việc chẩn đoán và điều trị SLE kết hợp mà số lượng tiểu cầu được kiểm soát ổn định. Tiên lượng của bệnh phụ thuộc vào tiên lượng của từng bệnh lý và giai đoạn bệnh khác nhau. IV. KẾT LUẬN Sự kết hợp của các bệnh lý tự miễn đã được đề cập từ rất lâu, trong đó sự kết hợp bệnh lý tuyến giáp tự miễn và lupus ban đỏ hệ thống cũng được nghiên cứu nhiều ở người lớn nhưng ít được báo cáo ở trẻ em. Trên bệnh nhân SLE nếu có các triệu chứng gợi ý bệnh lý tuyến giáp cần kiểm tra chức năng tuyến giáp và các tự kháng thể tuyến giáp. Ngược lại, ở bệnh nhân mắc bệnh tuyến giáp tự miễn cũng cần chú ý các biểu hiện của SLE để chẩn đoán và điều trị phối hợp toàn diện. TÀI LIỆU THAM KHẢO 1. Rahman A, Isenberg DA. Systemic lupus erythematosus. N Engl J Med. 2008;358(9):929- 939. doi:10.1056/NEJMra071297. 2. Lisnevskaia L, Murphy G, Isenberg D. Sys- temic lupus erythematosus. Lancet Lond Engl. 2014;384(9957):1878-1888. doi:10.1016/S0140- 6736(14)60128-8. 3. Simmonds MJ, Gough SCL. Unravelling the genetic complexity of autoimmune thyroid disease: HLA, CTLA-4 and beyond. Clin Exp Immunol. 2004;136(1):1-10. doi:10.1111/j.1365- 2249.2004.02424.x. 4. Dayan CM, Daniels GH. Chronic autoim- mune thyroiditis. N Engl J Med. 1996;335(2):99- 107. doi:10.1056/NEJM199607113350206. 5. Shin JI, Kim MJ, Lee JS. Graves’ disease, rheumatoid arthritis, and anti-tumor necrosis fac- tor-alpha therapy. J Rheumatol. 2009;36(2):449- 450; author reply 450. doi:10.3899/jrheum.080725. 6. Aringer M, Costenbader K, Daikh D, et al. 2019 European League Against Rheumatism/ American College of Rheumatology Classifica- tion Criteria for Systemic Lupus Erythematosus. Arthritis Rheumatol. 2019;71(9):1400-1412. doi:10.1002/art.40930. 7. Akamizu T, Amino N. Hashimoto’s Thyroiditis. In: Feingold KR, Anawalt B, Boyce A, et al., eds. Endotext. MDText.com, Inc.; 2000. TẠP CHÍ NGHIÊN CỨU Y HỌC 20 TCNCYH 142 (6) - 2021 Accessed December 11, 2020. nlm.nih.gov/books/NBK285557/. 8. Kahaly GJ, Bartalena L, Hegedüs L, Leenhardt L, Poppe K, Pearce SH. 2018 European Thyroid Association Guideline for the Management of Graves’ Hyperthyroidism. Eur Thyroid J. 2018;7(4):167-186. doi:10.1159/000490384. 9. White RG, Bass BH, Williams E. lymphadenoid goitre and the syndrome of systemic lupus erythematosus. The Lancet. 1961;277(7173):368-373. doi:10.1016/S0140- 6736(61)91537-9. 10. Mader R, Mishail S, Adawi M, Lavi I, Luboshitzky R. Thyroid dysfunction in patients with systemic lupus erythematosus (SLE): relation to disease activity. Clin Rheumatol. 2007;26(11):1891-1894. doi:10.1007/s10067- 007-0602-5. 11. Miller FW, Moore GF, Weintraub BD, Steinberg AD. Prevalence of thyroid disease and abnormal thyroid function test results in patients with systemic lupus erythematosus. Arthritis Rheum. 1987;30(10):1124-1131. doi:10.1002/ art.1780301006. 12. Vianna JL, Haga HJ, Asherson RA, Swana G, Hughes GR. A prospective evaluation of antithyroid antibody prevalence in 100 patients with systemic lupus erythematosus. J Rheumatol. 1991;18(8):1193-1195. 13. Biró E, Szekanecz Z, Czirják L, et al. Association of systemic and thyroid autoimmune diseases. Clin Rheumatol. 2006;25(2):240-245. doi:10.1007/s10067-005-1165-y. 14. Appenzeller S, Pallone AT, Natalin RA, Costallat LTL. Prevalence of thyroid dysfunction in systemic lupus erythematosus. J Clin Rheumatol Pract Rep Rheum Musculoskelet Dis. 2009;15(3):117-119. doi:10.1097/RHU.0b013e31819dbe4c. 15. Antonelli A, Ferrari SM, Giuggioli D, Ferrannini E, Ferri C, Fallahi P. Chemokine (C-X-C motif) ligand (CXCL)10 in autoimmune diseases. Autoimmun Rev. 2014;13(3):272- 280. doi:10.1016/j.autrev.2013.10.010. Summary THE COEXISTENCE OF AUTOIMMUNE THYROID DISEASE AND SYSTEMIC LUPUS ERYTHEMATOSUS IN CHILDREN: 2 CASES REPORT Autoimmune thyroid diseases (AITD) include Hashimoto’s thyroiditis and Basedow’s disease. Many studies shows that the incidence of AITD in patients with systemic lupus erythematosus (SLE) is higher than in the general population, but most of these studies are in adults. We report 2 cases of teenage girls with goiter. One child was diagnosed for Hashimoto’s thyroiditis (T3 2.49 nmol/L, FT4 12.28 pmol/L, TSH 8.51 mUI/L, anti-Tg 1417 U/mL, anti-TPO 455.7 U/mL, TRAb 0.3 U/L) and the other was diagnosed for Basedow’s disease (T3 2.83 nmol, FT4 17.16 pmol/L, TSH 0.005 mUI/L, anti-Tg 513 U/mL, anti-TPO 156 U/mL, TRAb 33.9 U/L) with the clinical features and thyroid- specific antibodies. Besides, both patients experienced thrombocytopenia and were diagnosed for SLE. When treated for both thyroid disease and SLE, the platelet count returned to normal. AITD associates with SLE although rare in children, but physician should be attentive to diagnose correctly and initiate treatment. Keywords: Autoimmune thyroid disease, Hashimoto's thyroiditis, Basedow's disease, systemic lupus erythematosus, children.
File đính kèm:
 benh_tuyen_giap_tu_mien_ket_hop_voi_lupus_ban_do_he_thong_o.pdf
benh_tuyen_giap_tu_mien_ket_hop_voi_lupus_ban_do_he_thong_o.pdf

