Báo cáo Viêm phổi cộng đồng
Chẩn đoán & Đánh giá mức độ nặng và tiên
lượng
Vi khuẩn gây bệnh
Tử vong
Corticosteroid
Kết hợp COPD
Kháng sinh trị liệu
Vấn đề ‘HCAP’
Vaccin

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5
Trang 6
Trang 7
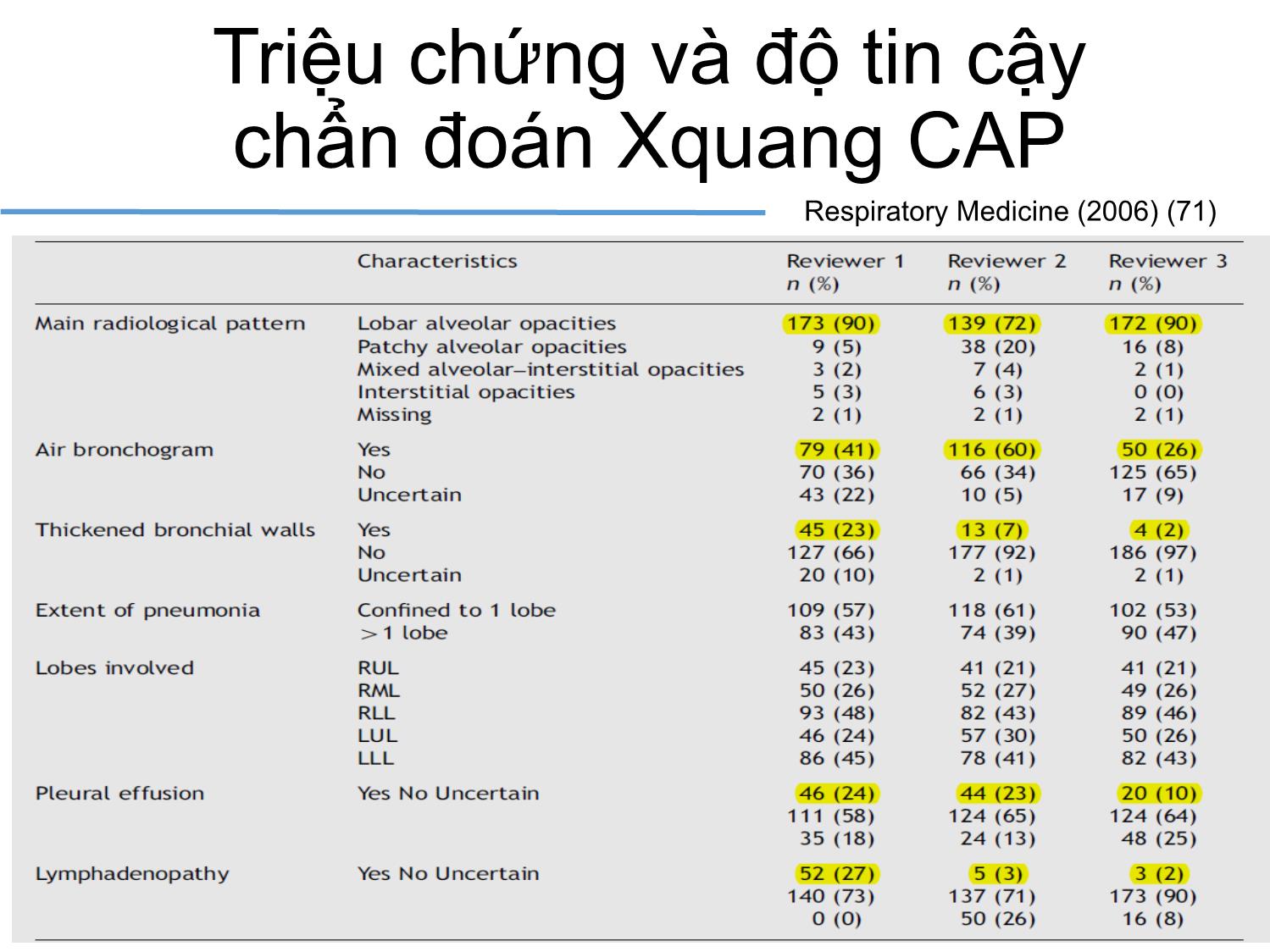
Trang 8
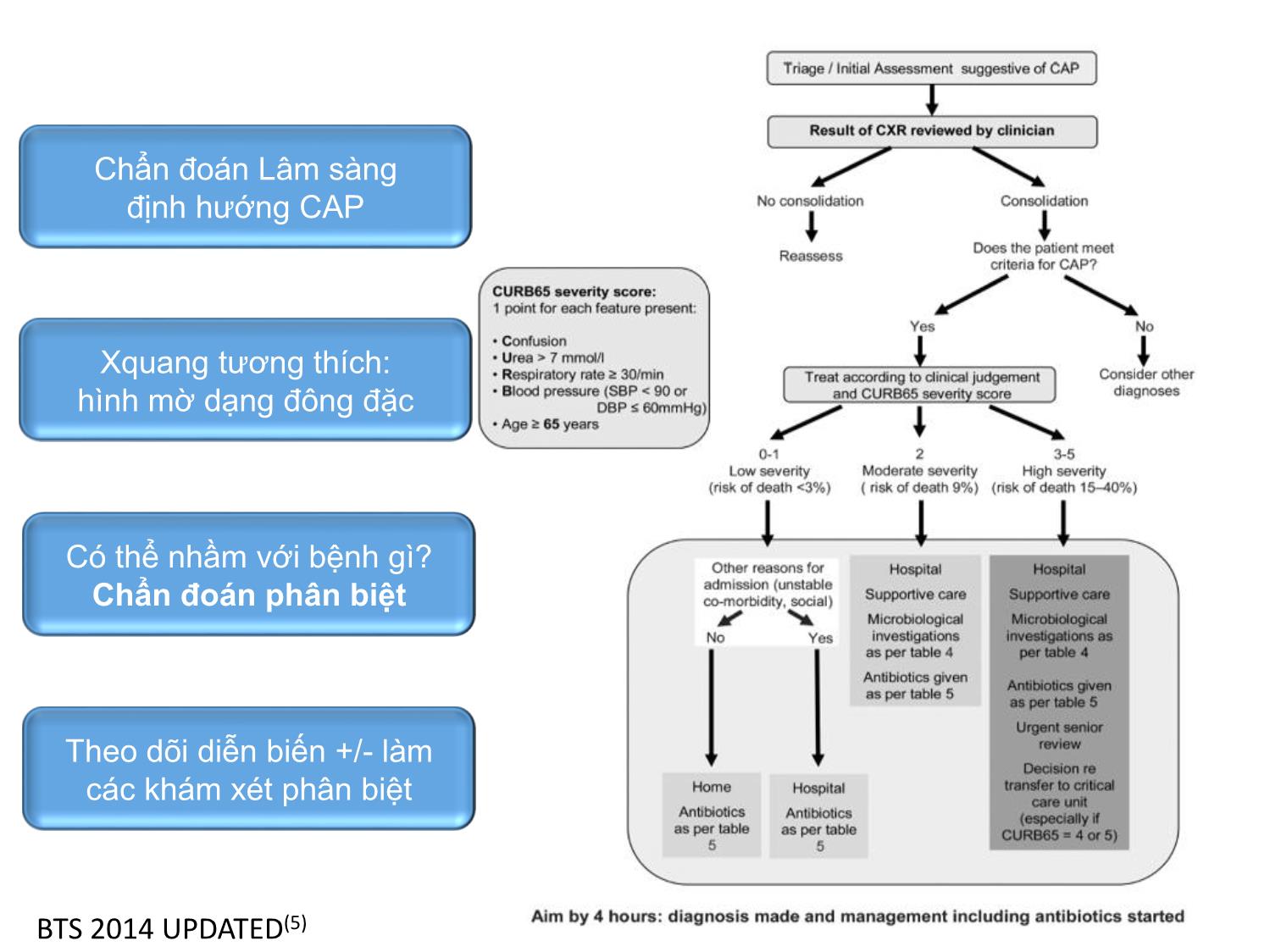
Trang 9
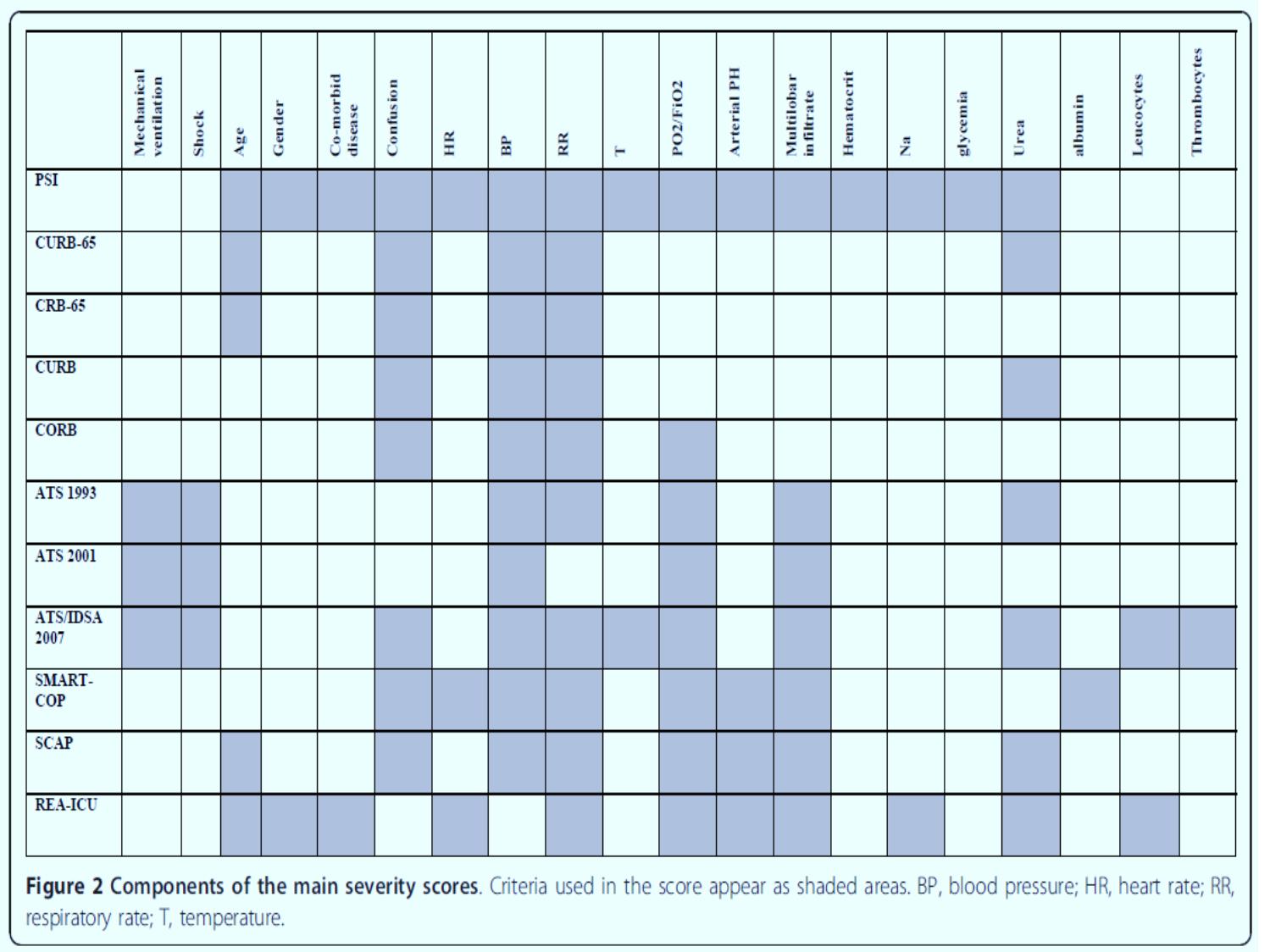
Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Báo cáo Viêm phổi cộng đồng", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Báo cáo Viêm phổi cộng đồng

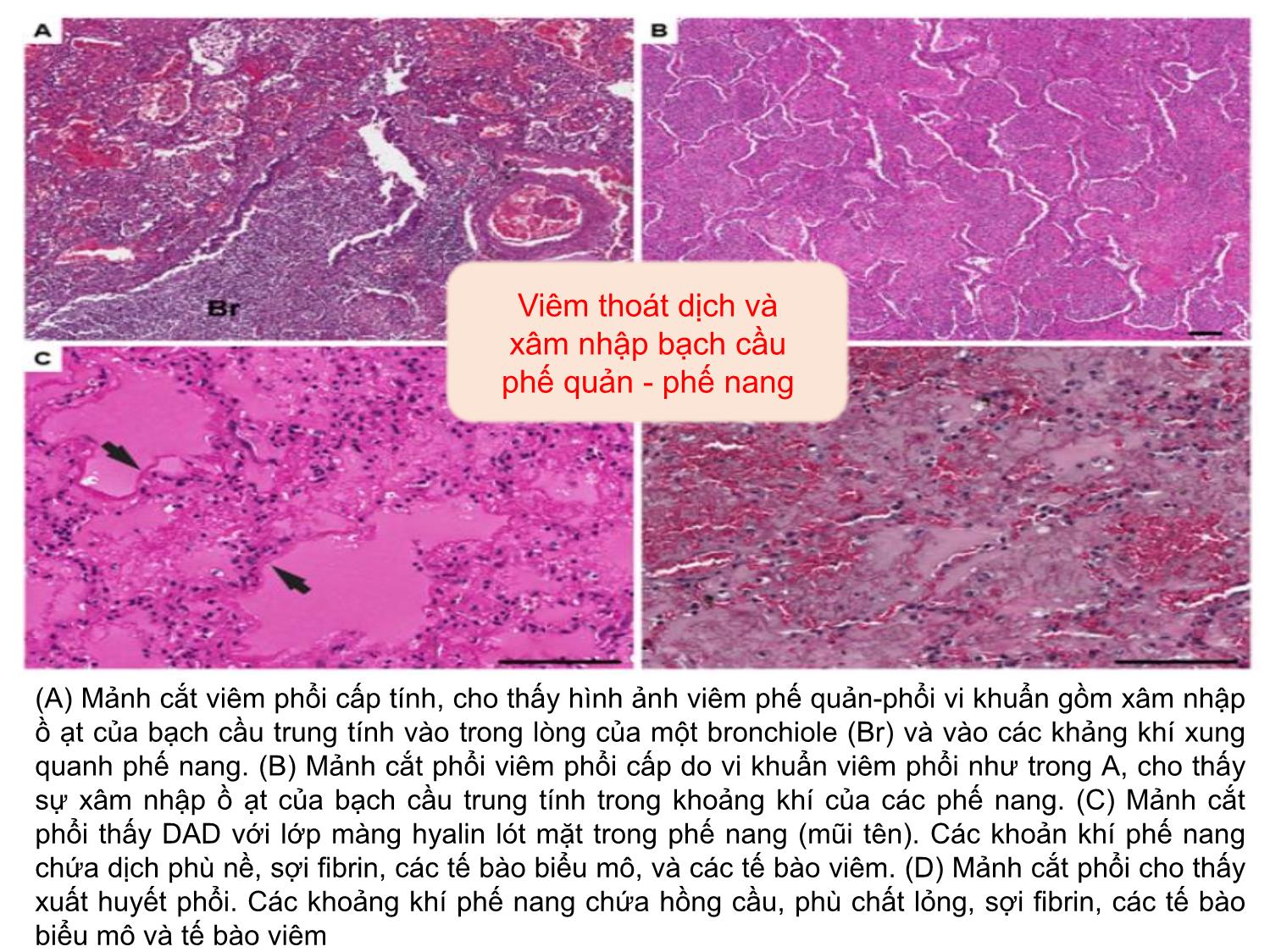
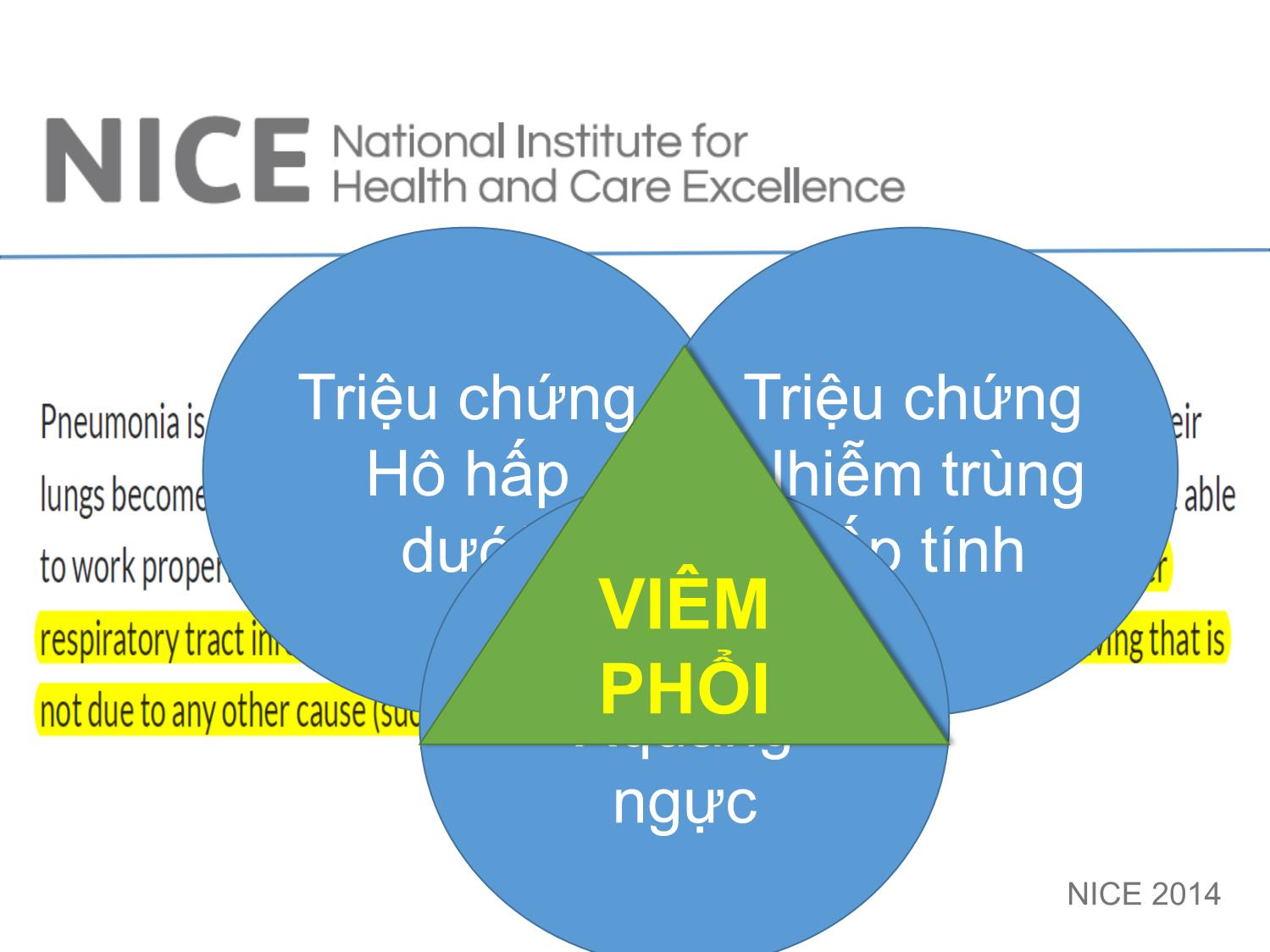
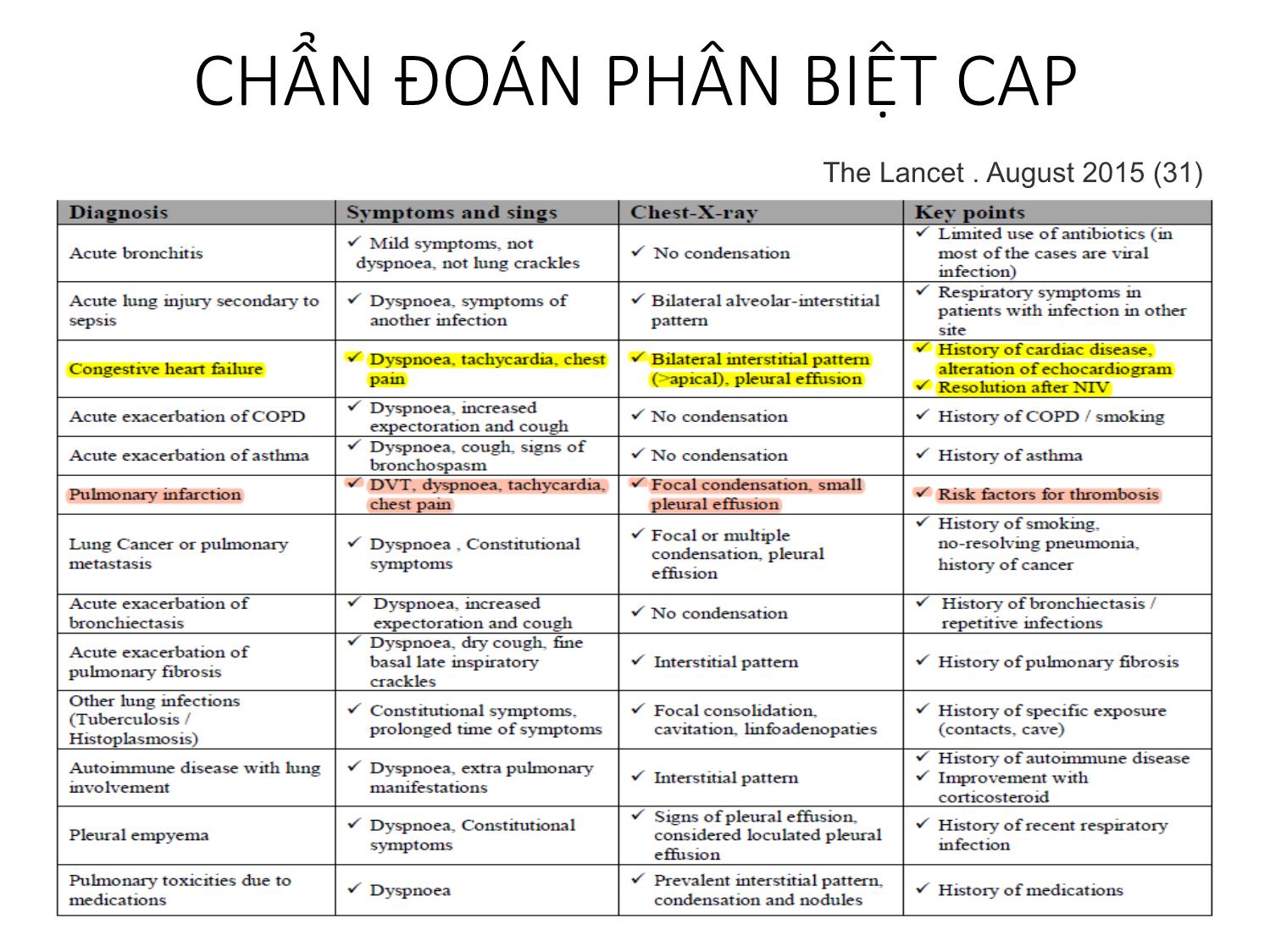
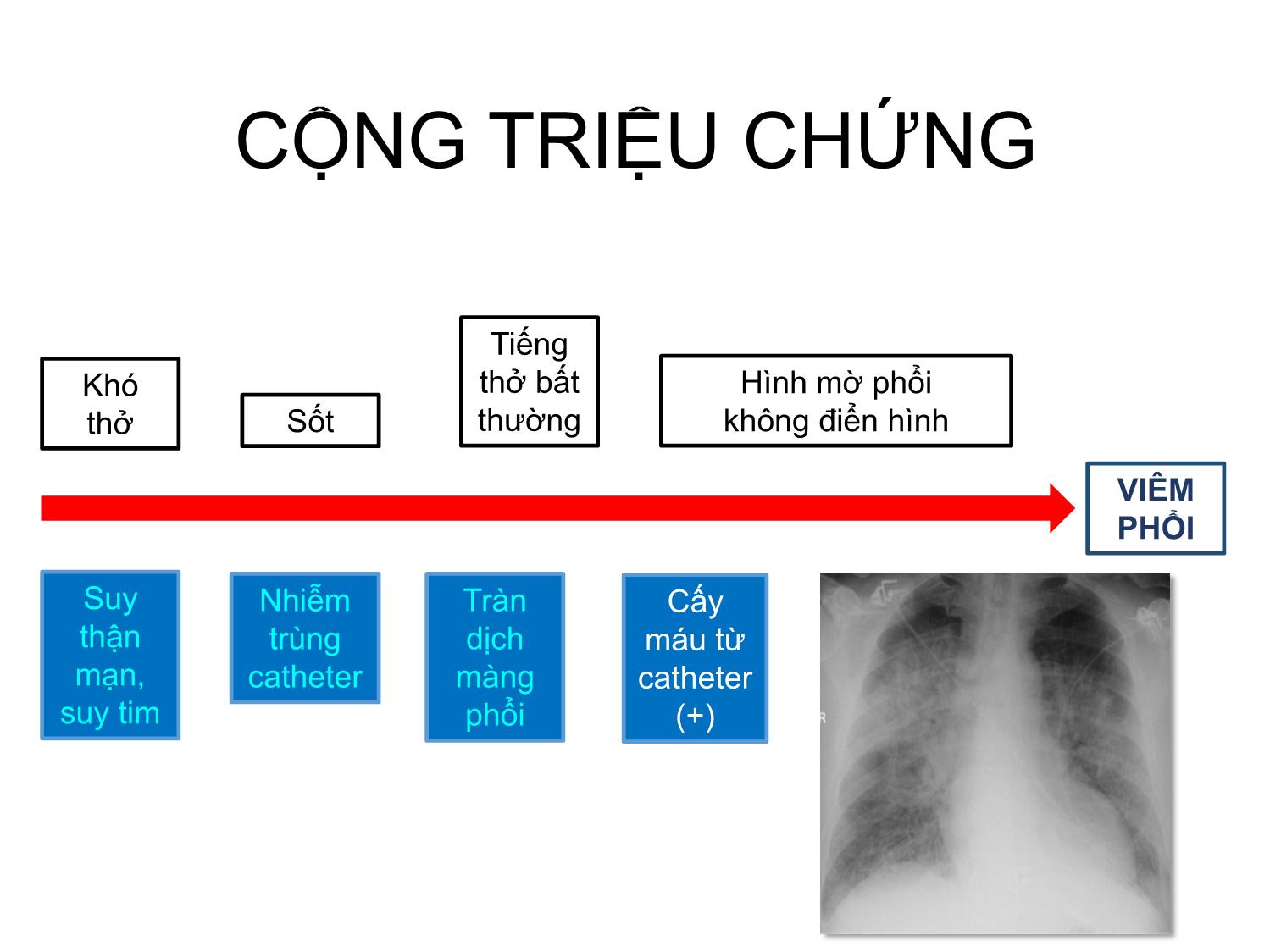
VIÊM PHỔI CỘNG ĐỒNG Cập nhật đến 2016 EAMME 2016 – Can Tho TS.BS Nguyễn Văn Thành PCT Hội Lao và Bệnh phổi Việt Nam Outline: Chẩn đoán & Đánh giá mức độ nặng và tiên lượng Vi khuẩn gây bệnh Tử vong Corticosteroid Kết hợp COPD Kháng sinh trị liệu Vấn đề ‘HCAP’ Vaccin (A) Mảnh cắt viêm phổi cấp tính, cho thấy hình ảnh viêm phế quản-phổi vi khuẩn gồm xâm nhập ồ ạt của bạch cầu trung tính vào trong lòng của một bronchiole (Br) và vào các khảng khí xung quanh phế nang. (B) Mảnh cắt phổi viêm phổi cấp do vi khuẩn viêm phổi như trong A, cho thấy sự xâm nhập ồ ạt của bạch cầu trung tính trong khoảng khí của các phế nang. (C) Mảnh cắt phổi thấy DAD với lớp màng hyalin lót mặt trong phế nang (mũi tên). Các khoản khí phế nang chứa dịch phù nề, sợi fibrin, các tế bào biểu mô, và các tế bào viêm. (D) Mảnh cắt phổi cho thấy xuất huyết phổi. Các khoảng khí phế nang chứa hồng cầu, phù chất lỏng, sợi fibrin, các tế bào biểu mô và tế bào viêm Viêm thoát dịch và xâm nhập bạch cầu phế quản - phế nang NICE 2014 Triệu chứng Hô hấp dưới Triệu chứng Nhiễm trùng cấp tính Triệu chứng Xquang ngực VIÊM PHỔI CHẨN ĐOÁN: HỘI CHỨNG CAP NHẬP VIỆN N Engl J Med 2014 CHẨN ĐOÁN PHÂN BIỆT CAP The Lancet . August 2015 (31) CỘNG TRIỆU CHỨNG Hình mờ phổi không điển hìnhSốt Tiếng thở bất thường Khó thở VIÊM PHỔI Suy thận mạn, suy tim Nhiễm trùng catheter Tràn dịch màng phổi Cấy máu từ catheter (+) Triệu chứng và độ tin cậy chẩn đoán Xquang CAP Respiratory Medicine (2006) (71) BTS 2014 UPDATED(5) Chẩn đoán Lâm sàng định hướng CAP Xquang tương thích: hình mờ dạng đông đặc Có thể nhầm với bệnh gì? Chẩn đoán phân biệt Theo dõi diễn biến +/- làm các khám xét phân biệt NGUY CƠ CAP VÀ ĐÁNH GIÁ The Lancet. August 2015 (31) CÁC THANG ĐIỂM VÀ ÁP DỤNG • CRB-65 • CURB- 65 • ATS 2007 • PSI Đánh giá ban đầu ở cộng đồng Đánh giá ở phòng khám hay ED Quyết định nhập ICU Đánh giá ở các khoa điều trị Nhiễm trùng – Nhiễm độc Mất cân bằng các bệnh đồng mắc (tim) Trầm trọng thêm bệnh phổi mạn tính Cơ địa suy giảm miễn dịch tiềm tàng Tăng phản ứng đường thở, giảm CNHH Virus và suy giảm chức năng bảo vệ cấp tính Mất thăng bằng xuất nhập dinh dưỡng, nước và điện giải Những vấn đề trong CAP CAP/TIM MẠCH Circulation. 2012 BIẾN CHỨNG TIM MẠCH / CAP Lý do: - Cơ địa người già - Tiền sử bệnh tim-mạch - Tình trạng viêm phổi nặng - Rối loạn chức năng thận mạn tính Vi khuẩn: Phế cầu International Journal of Infectious Diseases 17 (2013) (7) Circulation. 2012;125:773-781 (14) Âm tính giả, Dương tính giả, Theo dõi đánh giá diễn biến sớm. Khám cấp cứu Ở cộng đồng Nhập viện khoa Nội Nhập ICU ROC analysis: AUC (2) Không do nhiễm trùng Phản ứng quá mức của đường thở Bệnh đồng mắc và mạn tính Tử vong Tuổi Takahashi et al. BMC Infectious Diseases 2013, 13:296 (22) QUYẾT ĐỊNH NHẬP VIỆN: VI SINH GÂY BỆNH CAP (UK) BTS guideline 2009 VI SINH GÂY BỆNH (VN) Takahashi et al. BMC Infectious Diseases 2013, 13:296 (22) Infect Dis Clin North Am (US). 2013 (63) N Engl J Med 2015 (61) PCR+ XÉT NGHIỆM THƯỜNG QUY: KẾT HỢP TÁC NHÂN VI SINH Clinical Infectious Diseases 2010 (40) BMC Infectious Diseases (2015) (28) VI SINH GÂY BỆNH VÀ TRIỆU CHỨNG Journal of Infection (2013) (69) S.aureus: Case 31-year-old woman Presented 1 week prior to hospitalization complaining of a headache. She was afebrile, had a normal WBC count, and was sent home with symptomatic therapy. A few days later, productive cough, difficulty breathing, fevers, and chills developed, and the patient required hospitalization. Chest. 2009;136(5):1407-1412 CAP/S.a sau cúm: Tăng tử vong Abstract We retrospectively analyzed data for 195 respiratory infection patients who had positive Staphyloccocus aureus cultures and who were hospitalized in 2 hospitals in Lowa and Maryland, USA, during 2003–2009. Odds for death for patients who also had influenza-positive test results were than for those who had negative influenza test results. Emerging Infectious Diseases. 2016; 22(7):1253-1256. IDSA 2011. KHUYẾN CÁO MRSA Clinical Infectious Diseases 2011 (42) • Khi bệnh nhân nhập viện nặng: 1) Cần vào ICU; 2) Thâm nhiễm hoại tử tạo hang trên Xquang ngực; 3) Mủ màng phổi • Điều trị MRSA trong khi chờ xác định vi sinh XỬ TRÍ CAP - TỤ CẦU Clinical Infectious Diseases 2008 (39) Nghi ngờ Xử trí Đánh giá và chẩn đoán (25) Đa tác nhân vi sinh phối hợp là phổ biến trên bệnh nhân nhập ICU và đây là yếu tố nguy cơ độc lập làm tăng tử vong VI KHUẨN VÀ MỨC ĐỘ NẶNG Thorax 2011; 66:340-346 (84) CAP /AE - COPD International Journal of COPD 2016 (100) Eur Respir J 2006; 28: 346–351 (12) CAP/COPD CAP RẤT NẶNG VÀ CRS International Journal of General Medicine 2013 (101) N=101 BN >130 điểm PSI In conclusion, early adjunctive systemic corticosteroids may be expected to have the efficacy to reduce the mortality in very severe CAP. We can consider the administration of systemic corticosteroids simultaneously with initial antibiotic medication in cases of very severe CAP, although a larger-scale prospective study is necessary. SỬ DỤNG KHÁNG SINH & VI SINH THƯỜNG QUY Nhuộm Gram Cấy Clinical Infectious Diseases 2004 (35) ĐỊNH HƯỚNG KHÁNG SINH THEO VI KHUẨN GÂY BỆNH The Lancet. August 2015 (31) NGUY CƠ KHÁNG THUỐC Xét nghiệm vi sinh The Lancet. August 2015 (31) Clinical Infectious Diseases 2014;58(3):330–9 (43) RISK FOR CAP DRP These included 1) prior hospitalization (adjusted odds ratio [AOR], 2.06; 95% confidence interval [CI], 1.23–3.43), 2) immunosuppression (AOR, 2.31; 95% CI, 1.05–5.11), 3) previous antibioticuse (AOR, 2.45;95%CI,1.51–3.98), 4) use of gastricacid–suppressive agents (AOR, 2.22; 95%CI, 1.39–3.57), 5) tube feeding (AOR, 2.43; 95% CI, 1.18–5.00), and 6) nonambulatory status (AOR, 2.45; 95% CI, 1.40–4.30). The AUC was 0.79 (95%CI, 0.74–0.84). Am J Respir Crit Care Med. 2013 (79) Antimicrobial Agents and Chemotherapy 2012 p. 1418–1426 (88) 2008 to 2009 SOAR - Kết quả nghiên cứu tại Việt Nam 2010 – 2011 Cochrane Database of Systematic Reviews 2012(47) Included 28 trials, encompassing 5939 randomized pts. Nhiễm S.p và điều trị KS Nhiễm Virus - S.p và điều trị KS + water Nhiễm Virus - S.p và điều trị KS + Osel Nhiễm Virus - S.p và điều trị KS + Rim ĐIỀU TRỊ KẾT HỢP KHÁNG VIRUS The Journal of Infectious Diseases 2004 (50) The Journal of Infectious Diseases® 2015;212:183–94 (51) Cochrane Database of Systematic Reviews 2014 (66) Eur Respir J 2009; 33: 153–159 (9) a. Tất cả bn, b. C (-); c. C(+); d. Kháng macrolide HR=0.34 HR=0.37 HR=0.26 HR=0.10 Khuyến cáo phối hợp thuốc Annals of Intensive Care 2011 (24) NGUY CƠ THẤT BẠI ĐIỀU TRỊ Thorax 2004 (86) Tử vong sau xuất viện vs dân số chung Clin Microbiol Infect 2011; 17: 763–768 (9) Đánh giá - Kết luận: timeline Sử dụng thang điểm Khi nhận bệnh và quyết định vào viện, <4 giờ) Xquang ngực Chụp lại nghi nghi ngờ chẩn đoán và chỉ khi tiến triển không thuận lợi sau 72 giờ Các xét nghiệm chẩn đoán phân biệt Ngay khi nhận bệnh, khi có nguy cơ chẩn đoán sai: bệnh kết hợp, triệu chứng không giải thích được, ngay khi nhận bệnh Các xét nghiệm đánh giá toàn thân Khi bệnh nặng và còn chưa trở về bình thường, chậm nhất là mỗi 48 giờ Xét nghiệm vi sinh, vi sinh thường quy, PCR Khi bệnh nặng và hoặc có nguy cơ nhiễm khuẩn đặc biệt, kháng thuốc ngay trước khi cho kháng sinh, trước 4 giờ Theo dõi, xử trí không đáp ứng Tái chẩn đoán và tìm nguyên nhân ngay, chậm nhất là 72 giờ Chuyển tuyến hay hội chẩn chuyên khoa hô hấp Ngay khi diễn biến không thuận lợi 48 giờ VACCIN PHÒNG BỆNH PHẾ CẦU (IPD) Cochrane Database of Systematic Reviews 2013(56)(IDP: INVASIVE PNEUMOCOCCAL DISEASES) 18 RCTs involving 64,852 participants and seven non-RCTs involving 62,294 participants CONCLUSIONS: Declines in childhood pneumonia were sustained during the decade since PCV7 introduction. Substantial reductions in pneumonia hospitalizations in adults were also observed 65 CÁM ƠN !
File đính kèm:
 bao_cao_viem_phoi_cong_dong.pdf
bao_cao_viem_phoi_cong_dong.pdf

