Báo cáo Cập nhật điều trị ung thư tuyến giáp thể biệt hóa tái phát, di căn kháng I - 131
Mô bệnh học: 3 nhóm chính:
- Thể biệt hóa (bao gồm thể nhú, thể nang, thể hỗn
hợp, tế bào Hurthle)
- Thể tủy
- Thể kém biệt hóa
Ung thư tuyến giáp thể biệt hóa: phẫu thuật + điều
trị I-131 + điều trị nội tiết
- Phần lớn các trường hợp, mang lại hiệu quả điều trị
cao với tỷ lệ sống thêm 5 năm trên 80%.
- Khoảng 5-15% trường hợp kháng với I-131.
Việc điều trị các UT tuyến giáp thể biệt hóa tái phát,
di căn thất bại sau điều trị I-131 là một thách thức
trong thực tế LS.

Trang 1
Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8

Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Báo cáo Cập nhật điều trị ung thư tuyến giáp thể biệt hóa tái phát, di căn kháng I - 131", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Báo cáo Cập nhật điều trị ung thư tuyến giáp thể biệt hóa tái phát, di căn kháng I - 131

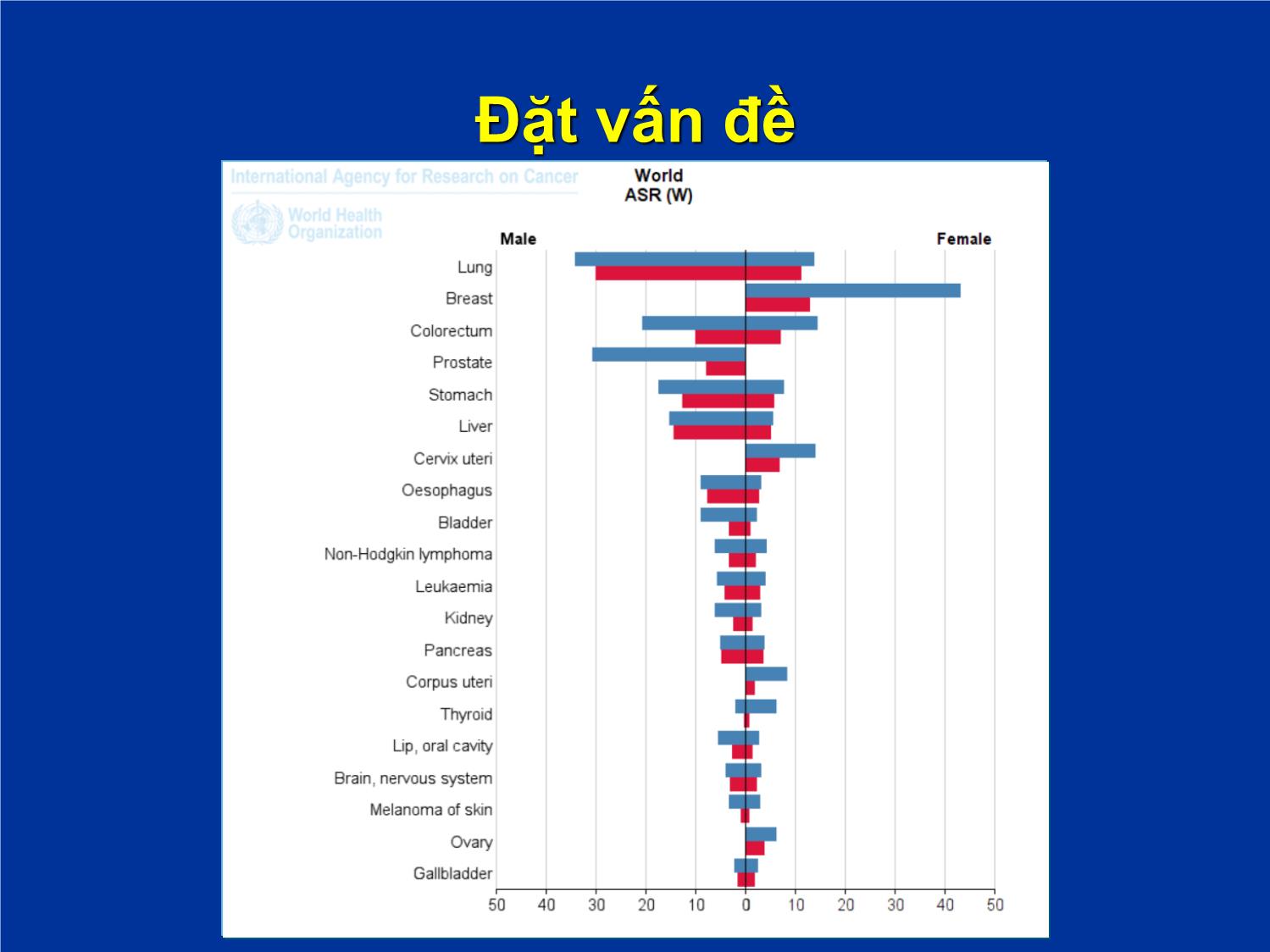
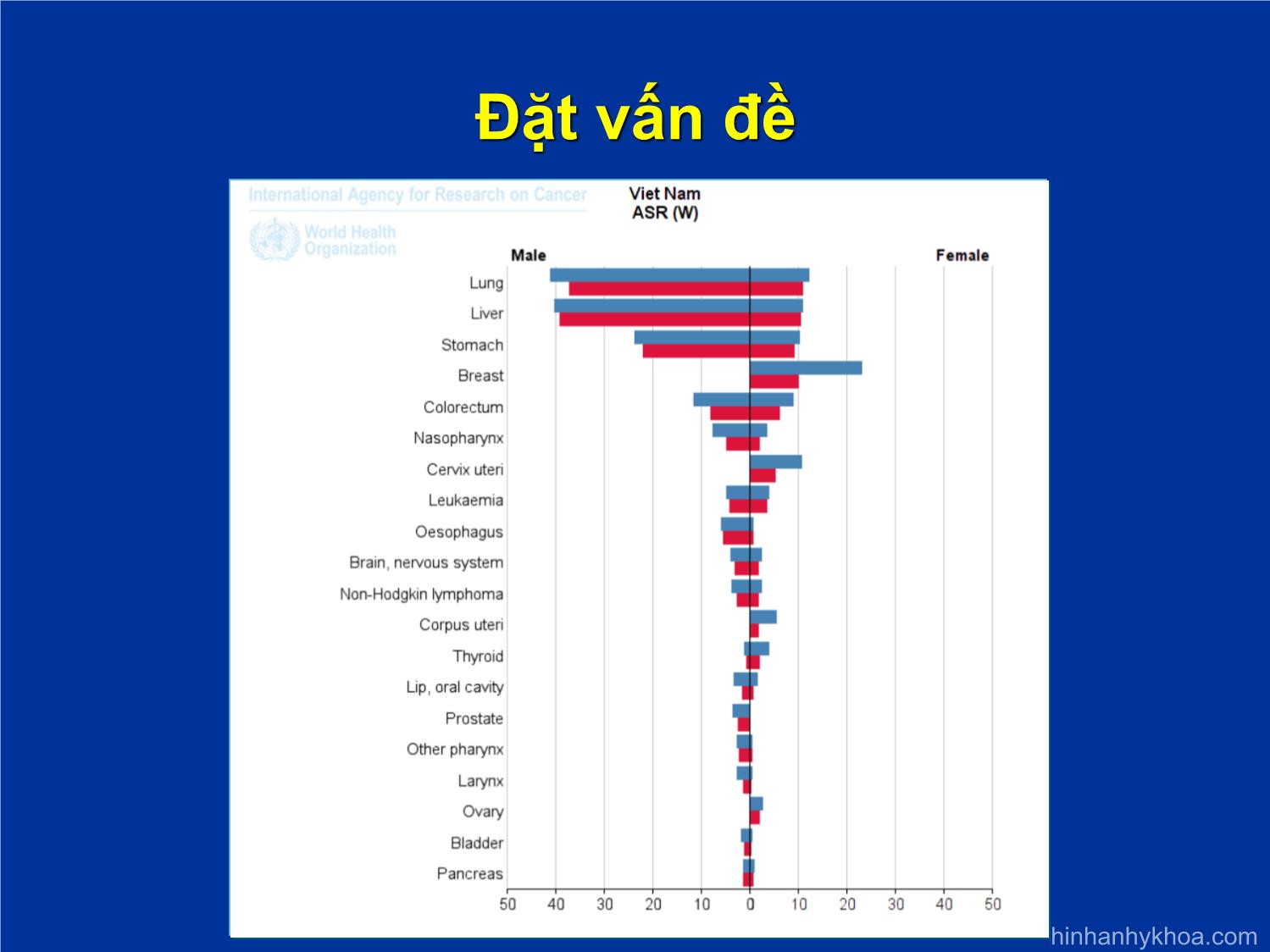
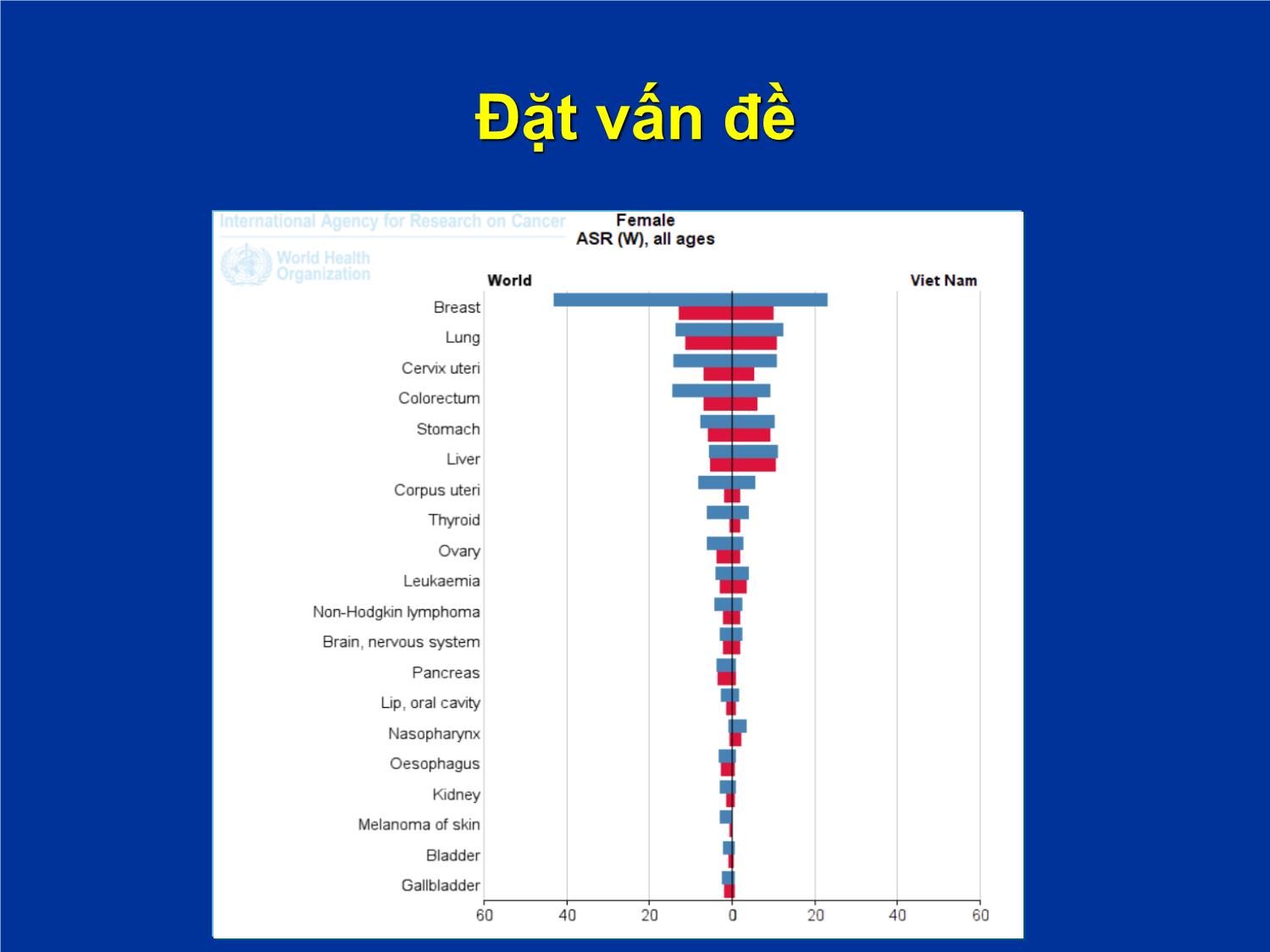
CẬP NHẬT ĐIỀU TRỊ UNG THƯ TUYẾN GIÁP THỂ BIỆT HÓA TÁI PHÁT, DI CĂN KHÁNG I-131 BỆNH VIỆN BẠCH MAI TRUNG TÂM Y HỌC HẠT NHÂN VÀ UNG BƯỚU TS. BS. Phạm Văn Thái hinhanhykhoa.com Đặt vấn đề Đặt vấn đề hinhanhykhoa.com Đặt vấn đề Mô bệnh học: 3 nhóm chính: - Thể biệt hóa (bao gồm thể nhú, thể nang, thể hỗn hợp, tế bào Hurthle) - Thể tủy - Thể kém biệt hóa Ung thư tuyến giáp thể biệt hóa: phẫu thuật + điều trị I-131 + điều trị nội tiết - Phần lớn các trường hợp, mang lại hiệu quả điều trị cao với tỷ lệ sống thêm 5 năm trên 80%. - Khoảng 5-15% trường hợp kháng với I-131. Việc điều trị các UT tuyến giáp thể biệt hóa tái phát, di căn thất bại sau điều trị I-131 là một thách thức trong thực tế LS. hinhanhykhoa.com Mục tiêu Cập nhật kiến thức về điều trị trị ung thư tuyến giáp thể biệt hóa ti kháng I-131 Phương pháp nghiên cứu: Tổng hợp, phân tích các khuyến cáo, các hướng dẫn các nghiên cứu quốc tế gần đây nhất về chẩn đoán, điều trị ung thư tuyến giáp thể biệt hóa kháng I-131 Kết quả và bàn luận Tiêu chuẩn chẩn đoán UT tuyến giáp kháng I-131 Theo Hiệp hội tuyến giáp Hoa Kỳ, chẩn đoán là UT tuyến giáp thể biệt hóa kháng I-131 khi có 1 trong các tiêu chuẩn sau: Mô ung thư hoặc tổ chức di căn không bắt I-131 Tổ chức khối u mất khả năng bắt I-131 sau 1 lần điều trị I-131 chỉ bắt vào 1 số tổn thương, có 1 số tổn thương không bắt I-131 Các tổn thương tiến triển mặc dù có bắt I-131 Xử trí Nguyên tắc điều trị Tùy thuộc vào: Vị trí Số lượng tổn thương Mức độ tiến triển Triệu chứng xuất hiện. Xử trí Phương pháp điều trị: - Phẫu thuật lấy bỏ tổ chức ung thư tái phát, di căn nếu có khả năng phẫu thuật được chỉ định cho tất cả các trường hợp - Kết hợp với Levothyroxine để ức chế TSH 1. Đối với các trường hợp còn tổ chức UT tại chỗ và hoặc tái phát tại chỗ, tại vùng kháng I-131 mà không PT được : hoặc di căn mô mền (phổi, gan, cơ,..) kháng I-131 mà không phẫu thuật được -Nếu có triệu chứng và hoặc bệnh tiến triển: + Hóa chất: ít hiệu quả + Nên dùng Lenvatinib hoặc sorafenib. + Hiệu quả của Levatinib đã được chứng minh tốt hơn Sorafenib. Cách dùng: + Levatinib: 24 mg/ngày, uống hàng ngày + Sorafenib: 400 mg x 2 lần/ngày, uống hàng ngày hinhanhykhoa.com Levatinib Cơ chế tác dụng của Levatinib Sorafenib Cơ chế tác dụng của Sorafenib - Thử nghiệm lâm sàng pha 3, ngẫu nhiên mù đôi - 77 trung tâm ở 18 quốc gia - n = 417 bệnh nhân + 207 bệnh nhân dùng sorafenib 400 mg x 2 lần/ngày, uống hàng ngày + 210 bệnh nhân nhóm Placebo) Đối tượng nghiên cứu: BN được chẩn đoán là ung thư tuyến giáp thể biệt hóa di căn hoặc tiến triển tại chỗ kháng I-131 Thiết kế nghiên cứu Đặc điểm bệnh nhân Sống thêm không tiến triển Nhóm dùng sorafenib: 10,8 tháng Nhóm Placebo: 5,8 tháng P=0,0001 Phân tích dưới nhóm Các biến cố bất lợi Tỷ lệ BN gặp tác dụng phụ - Sorafenib: 98,6% - Placebo: 87,6% Phần lớn là độ 1, 2 Các tác dụng phụ thường gặp là: + phản ứng ngoài da vùng tay chân (76,3%) + tiêu chảy (68,6%) + rụng tóc (67,1%), + ban tróc vảy (50,2%). hinhanhykhoa.com - Thử nghiệm lâm sàng pha 3, mù đôi, ngẫu nhiên - Đa trung tâm, ở 21 quốc gia, trên 392 BN (261 bệnh nhân dùng Levatinib, 131 BN placebo) Đối tượng nghiên cứu: ung thư tuyến giáp thể nhú và nang kháng I-131 Thiết kế nghiên cứu Đặc điểm bệnh nhân Tỷ lệ đáp ứng khách quan Đáp ứng Levatinib Placebo p Hoàn toàn 1,5 0 < 0,001Đáp ứng một phần 63,3 1,5 Đáp ứng toàn bộ 64,8 1,5 Sống thêm không tiến triển Tỷ lệ ST không tiến triển 6 tháng - Levatinib: 77,5% - Placebo: 25,4 % Phân tích dưới nhóm Các biến cố bất lợi Tỷ lệ BN gặp tác dụng phụ - Levatinib: 97,3% - Placebo: 59,5% Phần lớn là độ 1, 2 Các tác dụng phụ thường gặp là: + Tăng huyết áp (67,8%) + Tiêu chảy (59,4%) + Mệt mỏi (59,0%) + Giảm cảm giác ngon miệng (50,2%) + Giảm cân (46,4%) + Buồn nôn, nôn (41%) Các biện pháp điều trị tại chỗ - Xạ ngoài tốt nhất là xạ trị điều biến liều (IMRT: Intensity-Modulated Radiation Therapy) - Xạ trị định vị thân (SBRT: Stereotactic Body Radiation Therapy) - Các biện pháp điều trị tại chỗ khác: + Đốt sóng cao tần + Tiêm cồn tuyệt đối + Điều trị đông lạnh Nếu không đau, không có di căn não, không có triệu chứng: không có chỉ định dùng Levatinib hoặc sorafenib 2. Nếu có di căn xương, kháng I-131 - Nếu có triệu chứng hoặc không có triệu chứng nhưng ở vị trí chịu lực: + Phẫu thuật + hoặc xạ trị chiếu ngoài, xạ trị định vị thân (SBRT) - Trong trường hợp phẫu thuật nên tắc mạch trước để giảm nguy cơ chảy máu. - Kết hợp điều trị tại chỗ + thuốc ức chế hủy xương (Biphosphonat hoặc Denosumab) - Nếu có triệu chứng và hoặc bệnh tiến triển: + Nên dùng Levatinib hoặc sorafenib. + Hiệu quả của Levatinib đã được chứng minh tốt hơn Sorafenib Cách dùng: + Levatinib: 24 mg/ngày, uống hàng ngày + Sorafenib: 400 mg x 2 lần/ngày, uống hàng ngày - Nếu không có triệu chứng, tổn thương ở vị trí không chịu lực: không có chỉ định dùng Levatinib hoặc sorafenib 3. Nếu di căn thần kinh trung ương Nếu di căn đơn độc 1 ổ: + Phẫu thuật lấy u + Xạ phẫu liều 18-24 Gy, tùy theo kích thước tổn thương di căn 3. Nếu di căn thần kinh trung ương Nếu di căn đa ổ - Xạ trị chiếu ngoài, tốt nhất là xạ trị điều biến liều (IMRT: Intensity-Modulated Radiation Therapy) - hoặc xạ trị dưới hướng dẫn của chẩn đoán hình ảnh (IGRT: Image-guided Radiation Therapy) - Xạ trị chiếu ngoài toàn não ± xạ phẫu 3. Nếu di căn thần kinh trung ương Nếu có triệu chứng và hoặc bệnh tiến triển, có tổn thương ngoài não - Nên dùng Levatinib hoặc sorafenib kết hợp với xạ trị chiếu ngoài, ưu tiên kỹ thuật xạ trị điều biến liều. - Hiệu quả của Levatinib đã được chứng minh tốt hơn Sorafenib với tổn thương ngoài não. Tuy nhiên với tổn thương di căn não chưa rõ ràng hinhanhykhoa.com KẾT LUẬN Qua phân tích, tổng hợp các khuyến cáo, các nghiên cứu trong nước, quốc tế gần đây nhất về chẩn đoán, ĐT ung thư tuyến giáp thê biệt hóa tái phát, di căn kháng I-131: - ĐT tùy thuộc vào: + Vị trí + Số lượng tổn thương + Mức độ tiến triển + Trriệu chứng xuất hiện, KẾT LUẬN Các biện pháp điều trị bao gồm: - Phẫu thuật lấy bỏ tổ chức ung thư tái phát, di căn nếu có khả năng phẫu thuật được - Điều trị đích: Levatinib hoặc Sorafenib. Trong đó Levatinib được chứng minh có hiệu quả hơn Sorafenib về lợi ích thời gian sống thêm không tiến triển, tỷ lệ đáp ứng KẾT LUẬN Các biện pháp điều trị bao gồm: - Các biện pháp điều trị tại chỗ khác: + Xạ trị điều biến liều + Xạ trị định vị thân + Xạ phẫu + Đốt sóng cao tần + Tiêm cồn tuyệt đối. - Khi có di căn xương: cần kết hợp với thuốc ức chế hủy xương (Biphosphonat hoặc Denosumab) - Khi bệnh nhân không có triệu chứng, tổn thương ở mức độ nhẹ, không có di căn não: không có có chỉ định dùng sorafenib, levatinib
File đính kèm:
 bao_cao_cap_nhat_dieu_tri_ung_thu_tuyen_giap_the_biet_hoa_ta.pdf
bao_cao_cap_nhat_dieu_tri_ung_thu_tuyen_giap_the_biet_hoa_ta.pdf

