Ứng dụng kỹ thuật hiện hình và sinh thiết hạch cửa trong phẫu thuật điều trị ung thư vú tại bệnh viện ung bướu Nghệ An
Đặt vấn đề: Sinh thiết hạch lính gác (STHLG) hiện nay là phương pháp thay thế hiệu quả nạo hạch nách (NHN) trong điều trị ung thư vú giai đoạn sơm. Giá trị của STHLG luôn so sánh với NHN. STHLG bằng chất màu đơn thuần có nguy cơ bỏ sót hạch lính gác (HLG) và có độ chính xác tương đối thấp hơn phương pháp kết hợp chất màu và đồng vị phóng xạ. Phương pháp: Từ tháng 2/2017 đến tháng 10/2017, chúng tôi tiền cứu 37 bệnh nhân carcinôm vú giai đoạn 0-I-II được STHLG và NHN. Tất cả HLG được đánh giá bằng cắt lạnh và nhuộm H&E sau mổ. Ghi nhận tỉ lệ nhận diện, âm tính giả, dương tính giả. Giá trị của thủ thuật này dựa vào độ nhạy,độ đặc hiệu, giá trị tiên đoán âm tính và độ chính xác. Kết quả: Tuổi trung bình của bệnh nhân là 50,7 tuổi. Vị trí khối u đa số ở ¼ trên ngoài (83.8%) Kích thước khối u trung bình 2.3cm, 70,3% số bệnh nhân ở giai đoạn IIa. Ung thư biểu mô thể ống xâm lấn chiếm tỷ lệ 89,2%, mô học độ 2 chiếm 67,5%. Tỷ lệ phát hiện hạch gác là 97,3% trong đó 87,5% được xác định bằng PVPX kết hợp chỉ thị màu, 12,5%. Số lượng HLG xác định được trung bình là 2,11 ± 0,75. Độ nhạy là 100%, độ đặc hiệu là 96%, giá trị dự báo dương tính là 91,7%, giá trị dự báo âm tính là 100%, độ chính xác toàn bộ là 97,2%, tỷ lệ âm tính giả là 0%, tỷ lệ dương tính giả 3,8%. Các yếu tố kích thước u, độ mô học không thấy có ảnh hưởng đến tỷ lệ phát hiện hạch gác. Kết luận: STHLG bằng đồng vị phóng xạ kết hợp chất chỉ thị màu là phương pháp an toàn, có độ chính xác cao.Thủ thuật này thực sự hữu ích trong điều trị ung thư vú giai đoạn sớm giúp bệnh nhân tránh được việc nạo vét hạch nách không cần thiết

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Ứng dụng kỹ thuật hiện hình và sinh thiết hạch cửa trong phẫu thuật điều trị ung thư vú tại bệnh viện ung bướu Nghệ An

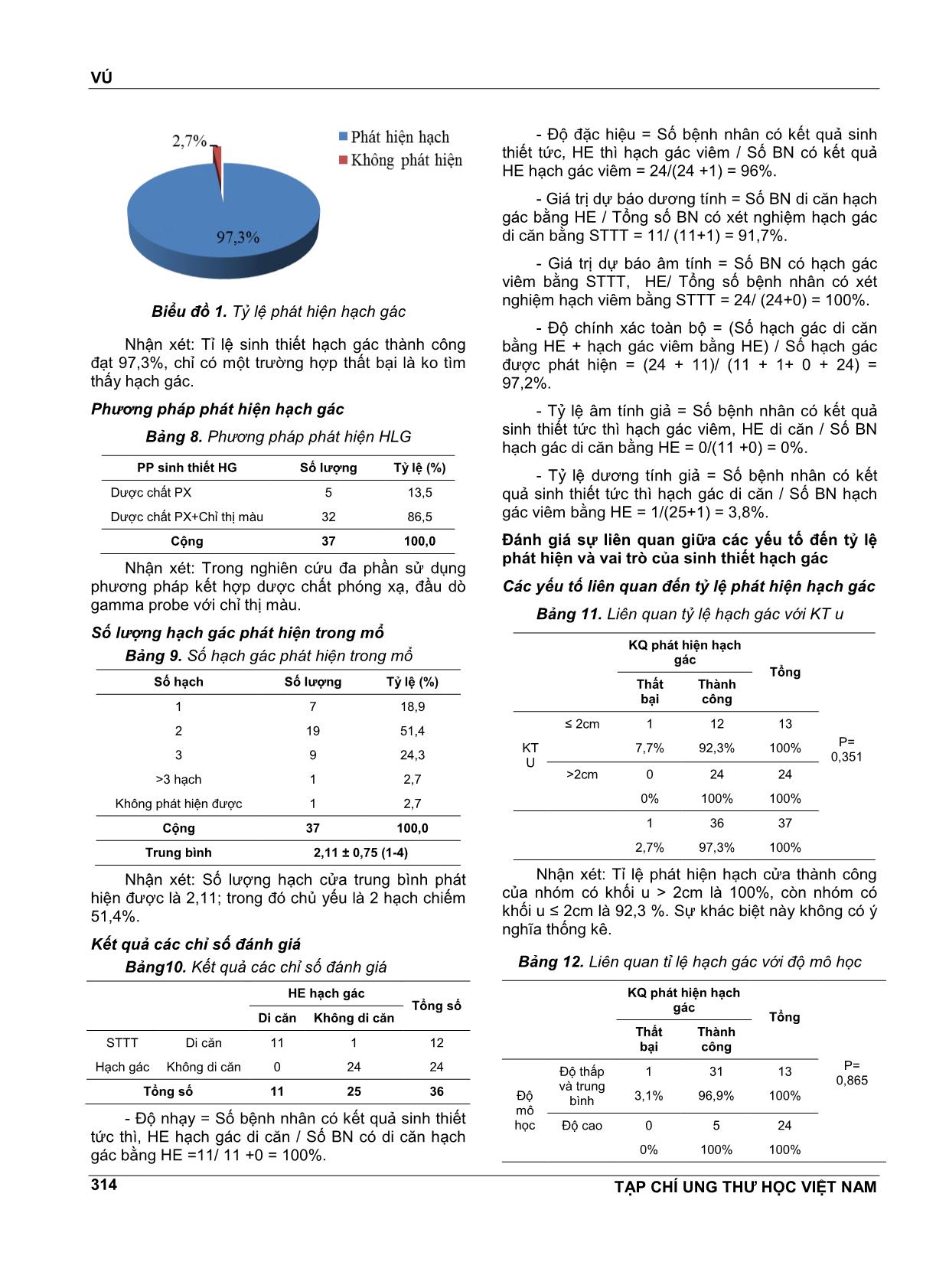
VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 311 ỨNG DỤNG KỸ THUẬT HIỆN HÌNH VÀ SINH THIẾT HẠCH CỬATRONG PHẪU THUẬT ĐIỀU TRỊ UNG THƯ VÚ TẠI BỆNH VIỆN UNG BƯỚU NGHỆ AN NGUYỄN QUANG TRUNG1, VŨ ĐÌNH GIÁP2, NGUYỄN KHẮC TIẾN3, TRẦN THỊ HOÀI3 TÓM TẮT Đặt vấn đề: Sinh thiết hạch lính gác (STHLG) hiện nay là phương pháp thay thế hiệu quả nạo hạch nách (NHN) trong điều trị ung thư vú giai đoạn sơm. Giá trị của STHLG luôn so sánh với NHN. STHLG bằng chất màu đơn thuần có nguy cơ bỏ sót hạch lính gác (HLG) và có độ chính xác tương đối thấp hơn phương pháp kết hợp chất màu và đồng vị phóng xạ. Phương pháp: Từ tháng 2/2017 đến tháng 10/2017, chúng tôi tiền cứu 37 bệnh nhân carcinôm vú giai đoạn 0-I-II được STHLG và NHN. Tất cả HLG được đánh giá bằng cắt lạnh và nhuộm H&E sau mổ. Ghi nhận tỉ lệ nhận diện, âm tính giả, dương tính giả. Giá trị của thủ thuật này dựa vào độ nhạy,độ đặc hiệu, giá trị tiên đoán âm tính và độ chính xác. Kết quả: Tuổi trung bình của bệnh nhân là 50,7 tuổi. Vị trí khối u đa số ở ¼ trên ngoài (83.8%) Kích thước khối u trung bình 2.3cm, 70,3% số bệnh nhân ở giai đoạn IIa. Ung thư biểu mô thể ống xâm lấn chiếm tỷ lệ 89,2%, mô học độ 2 chiếm 67,5%. Tỷ lệ phát hiện hạch gác là 97,3% trong đó 87,5% được xác định bằng PVPX kết hợp chỉ thị màu, 12,5%. Số lượng HLG xác định được trung bình là 2,11 ± 0,75. Độ nhạy là 100%, độ đặc hiệu là 96%, giá trị dự báo dương tính là 91,7%, giá trị dự báo âm tính là 100%, độ chính xác toàn bộ là 97,2%, tỷ lệ âm tính giả là 0%, tỷ lệ dương tính giả 3,8%. Các yếu tố kích thước u, độ mô học không thấy có ảnh hưởng đến tỷ lệ phát hiện hạch gác. Kết luận: STHLG bằng đồng vị phóng xạ kết hợp chất chỉ thị màu là phương pháp an toàn, có độ chính xác cao.Thủ thuật này thực sự hữu ích trong điều trị ung thư vú giai đoạn sớm giúp bệnh nhân tránh được việc nạo vét hạch nách không cần thiết. Từ khóa: Sinh thiết hạch lính gác (STHLG), nạo hạch nách (NHN). ABSTRACT Application of tumor marking technique and sentinel node biopsy in breast cancer treatment at nghe an oncology hospital Introduction: Sentinel node biopsy (SNB) is an effective alternative to axillary lymph node dissection (ALD) for axillary staging. SNB (test) needs a validation period in which ALD is always performed. SNB by blue dye alone has a risk of missing appropriate SLNs and slightly lower accuracy than blue dye and radioisotope method. Methods: Between 2/2017 to 10/2017, we prospectively conducted 37 cases early breast cancer were treated with sentinel node biopsy (SNB) followed by completion axillary lymph node dissection (ALD). All sentinel and nonsentinel nodes were examined intraoperatively with frozen section and imprint, postoperatively with H&E staining. Identification and false-negative rate were defined. The value of this procedure is based on sensitivity, specificity, negative predictive values (NPV) and the accuracy. Results: The mean age was 50.7. Most tumors (83.8%) located at upper lateral quarter. The mean 1 TS.Giám Đốc Bệnh viện Ung Bướu Nghệ An 2 ThS.BS. Khoa Ngoại Vú - Phụ khoa - Bệnh viện Ung Bướu Nghệ An 3 BS Khoa Ngoại Vú - Phụ khoa - Bệnh viện Ung Bướu Nghệ An VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 312 diameter of tumors was 2.3cm, 70.3% patients were at stage IIa. Invasive ductal carcinoma accounted for 89.2%, histological grade 2 accounted for 67.5%. Sentinel node detection rate was 97.3%, in which 87.5% was determined by the radioactive method combined with color indicator, 12.5%. The mean number of sentinel node detected was 2,11 ± 0,75. Sensitivity was 100%, specificity was 96%, positive predictive valure was 91.7%, negative predictive value was 100%, overall accuracy rate was 97.2%, false negative rate was 3.8%. Tumor diameter, histological grade did not affect the sentinel node detection rate. Conclusion: SNB with the radioactive method combined with color indicator is a safe and reliable technique with high accuracy in axillary staging for early breast cancer patients. This procedure is useful in early breast cancer treatment, reducing unnecessary axillary lymph node dissection for patients. Keywords: Sentinel node biopsy (SNB), axillary lymph node dissection (ALD) ĐẶT VẤN ĐỀ Ung thư vú là cĕn bệnh hay gặp đứng hàng đầu trong số các ung thư ở nữ giới, chiếm một phần rất lớn trong gánh nặng ung thư toàn cầu: cho thấy nĕm 2012 trên toàn thế giới có 1.380.000 trường hợp ung thư vú mới được chẩn đoán và số trường hợp tử vong do ung thư vú là 458.400. Ung thư vú là nguyên nhân gây tử vong đứng hàng thứ 5 trong số các loại ung thư, nhưng lại là cĕn bệnh ác tính gây ra tử vong nhiều nhất đối với phụ nữ[1]. Tình trạng di cĕn hạch nách là yếu tố tiên lượng độc lập quan trọng bậc nhất trong ung thư vú. Mục đích của vét hạch nách trong ung thư vú bao gồm: (1) cung cấp thông tin chính xác cho việc tiên lượng bệnh, (2) kiểm soát bệnh tại vùng, và (3) cung cấp cĕn cứ để đưa ra quyết định về điều trị bổ trợ sau phẫu thuật. Tuy nhiên, bên cạnh các vai trò quan trọng nêu trên, vét hạch nách triệt cĕn cũng kèm theo nhiều biến chứng trước mắt cũng như lâu dài cho người bệnh như đọng dịch vùng nách, loét vùng nách và mặt trong cánh tay, tê bì, liệt và phù bạch huyết. Nhiều nghiên cứu cho thấy tỷ lệ biến chứng sớm lên tới 20% - 30% và tỷ lệ biến chứng muộn lên tới 15% - 20% số bệnh nhân, điều này ảnh hưởng rất nhiều đến chất lượng sống của bệnh nhân sau điều trị. Do vậy khoảng gần 20 nĕm trở lại đây các nghiên cứu sinh thiết hạch cửa để đánh giá tình trạng di cĕn hạch nách trong ung thư vú được phát triển mạnh nhằm đi tới thay thế vét hạch nách cho những ung thư vú giai đoạn sớm, điển hình là các nghiên cứu Giuliano, Krag, Veronesi[2, 3]. Trong những nĕm gần đây, nghiên cứu về ung thư vú trong nước cũng phát triển trên nhiều lĩnh vực cả về chẩn đoán lẫn điều trị, tuy nhiên các nghiên cứu về hạch cửa còn hạn chế về s ... ,3 6,4 Nhận xét: Kích thước khối u trung bình là 2,3 cm. Kích thước U nhỏ nhất 1,1cm và lớn nhất là 4,1 cm. Trong đó có 26 bệnh nhân xếp giai đoạn T2 chiếm 70,3%; T có 11 bệnh nhân chiếm 29,7%. Giai đoạn bệnh trước mổ theo AJCC 2009 Bảng 4. Giai đoạn bệnh trước mổ theo theo AJCC 2009 Giai đoạn trước mổ Số lượng Tỷ lệ (%) I 11 29,7 IIa 26 70,3 Cộng 37 100,0 Nhận xét: Đa phần các bệnh nhân trước mổ ở giai đoạn IIa. Kết quả mô bệnh học Bảng 5. Thể mô bệnh học Thể bênh học Số lượng Tỷ lệ (%) Thể ống xâm nhập 33 89,2 Thể ống tại chỗ 1 2,7 Thể khác 3 8,1 Cộng 83 100,0 Nhận xét: Ung thư biểu mô thể ông xâm nhập là thể mô bệnh học hay gặp nhất, ngoài ra còn gặp thể tuyến nhày, thể tủy nhưng tỷ lệ thấp Bảng 6. Độ mô bệnh học Độ mô bênh học Số lượng Tỷ lệ (%) 1 7 18,9 2 25 67,6 3 5 23,5 Cộng 37 100,0 Nhận xét: Đa phần bệnh nhân có độ mô học 2. Giai đoạn bệnh sau mổ Bảng 7. Giai đoạn bệnh sau mổ Giai đoạn sau mổ Số bệnh nhân Tỷ lệ (%) I 10 27,1 IIa 15 40,5 IIb 12 32,4 Cộng 37 100,0 Nhận xét: Giai đoạn bệnh sau mổ chiếm tỉ lệ cao nhất là IIa chiếm 40,5%, Tiếp theo là IIb. Kết quả xác định hạch gác bằng dược chất phóng xạ 99mtc trong mổ Tỷ lệ phát hiện hạch gác VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 314 Biểu đồ 1. Tỷ lệ phát hiện hạch gác Nhận xét: Tỉ lệ sinh thiết hạch gác thành công đạt 97,3%, chỉ có một trường hợp thất bại là ko tìm thấy hạch gác. Phương pháp phát hiện hạch gác Bảng 8. Phương pháp phát hiện HLG PP sinh thiết HG Số lượng Tỷ lệ (%) Dược chất PX 5 13,5 Dược chất PX+Chỉ thị màu 32 86,5 Cộng 37 100,0 Nhận xét: Trong nghiên cứu đa phần sử dụng phương pháp kết hợp dược chất phóng xạ, đầu dò gamma probe với chỉ thị màu. Số lượng hạch gác phát hiện trong mổ Bảng 9. Số hạch gác phát hiện trong mổ Số hạch Số lượng Tỷ lệ (%) 1 7 18,9 2 19 51,4 3 9 24,3 >3 hạch 1 2,7 Không phát hiện được 1 2,7 Cộng 37 100,0 Trung bình 2,11 ± 0,75 (1-4) Nhận xét: Số lượng hạch cửa trung bình phát hiện được là 2,11; trong đó chủ yếu là 2 hạch chiếm 51,4%. Kết quả các chỉ số đánh giá Bảng10. Kết quả các chỉ số đánh giá HE hạch gác Tổng số Di cĕn Không di cĕn STTT Hạch gác Di cĕn 11 1 12 Không di cĕn 0 24 24 Tổng số 11 25 36 - Độ nhạy = Số bệnh nhân có kết quả sinh thiết tức thì, HE hạch gác di cĕn / Số BN có di cĕn hạch gác bằng HE =11/ 11 +0 = 100%. - Độ đặc hiệu = Số bệnh nhân có kết quả sinh thiết tức, HE thì hạch gác viêm / Số BN có kết quả HE hạch gác viêm = 24/(24 +1) = 96%. - Giá trị dự báo dương tính = Số BN di cĕn hạch gác bằng HE / Tổng số BN có xét nghiệm hạch gác di cĕn bằng STTT = 11/ (11+1) = 91,7%. - Giá trị dự báo âm tính = Số BN có hạch gác viêm bằng STTT, HE/ Tổng số bệnh nhân có xét nghiệm hạch viêm bằng STTT = 24/ (24+0) = 100%. - Độ chính xác toàn bộ = (Số hạch gác di cĕn bằng HE + hạch gác viêm bằng HE) / Số hạch gác được phát hiện = (24 + 11)/ (11 + 1+ 0 + 24) = 97,2%. - Tỷ lệ âm tính giả = Số bệnh nhân có kết quả sinh thiết tức thì hạch gác viêm, HE di cĕn / Số BN hạch gác di cĕn bằng HE = 0/(11 +0) = 0%. - Tỷ lệ dương tính giả = Số bệnh nhân có kết quả sinh thiết tức thì hạch gác di cĕn / Số BN hạch gác viêm bằng HE = 1/(25+1) = 3,8%. Đánh giá sự liên quan giữa các yếu tố đến tỷ lệ phát hiện và vai trò của sinh thiết hạch gác Các yếu tố liên quan đến tỷ lệ phát hiện hạch gác Bảng 11. Liên quan tỷ lệ hạch gác với KT u KQ phát hiện hạch gác Tổng P= 0,351 Thất bại Thành công KT U ≤ 2cm 1 7,7% 12 92,3% 13 100% >2cm 0 0% 24 100% 24 100% 1 2,7% 36 97,3% 37 100% Nhận xét: Tỉ lệ phát hiện hạch cửa thành công của nhóm có khối u > 2cm là 100%, còn nhóm có khối u ≤ 2cm là 92,3 %. Sự khác biệt này không có ý nghĩa thống kê. Bảng 12. Liên quan tỉ lệ hạch gác với độ mô học KQ phát hiện hạch gác Tổng P= 0,865 Thất bại Thành công Độ mô học Độ thấp và trung bình 1 3,1% 31 96,9% 13 100% Độ cao 0 0% 5 100% 24 100% VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 315 1 2,7% 36 97,3% 37 100% Nhận xét: Tỉ lệ phát hiện hạch cửa thành công của nhóm có độ mô học cao là 100%, còn nhóm độ mô học thấp và trung bình là 96,9%. Sự khác biệt này không có ý nghĩa thống kê. Kết quả theo dõi dẫn lưu hố nách hậu phẫu của 2 nhóm vét hạch và không vét hạch Bảng 13. Số ngày dẫn lưu hố nách hậu phẫu Phương pháp PT Số BN Giá trị trung bình Thời gian dẫn lưu Vét hạch nách 13 8,84± 0,52 P=0.000 Chỉ lấy hạch gác 24 6,33± 0,26 Nhận xét: Thời gian dẫn lưu hố nách của nhóm vét hạch nách cao hơn nhóm chỉ lấy hạch gác, sự khác biệt có ý nghĩa thống kê. BÀN LUẬN Tuổi Độ tuổi trung bình trong nghiên cứu của chúng tôi là 50,7. So với các nghiên cứu trong nước có kết quả tương tự, Nghiên cứu của Vũ Kiên 2015 là 50,6; so với các nghiên cứu nước ngoài thì trẻ hơn. Vị trí khối u vú qua khám lâm sàng Về vị trí u chúng tôi thấy bệnh nhân chủ yếu có u ở ¼ trên ngoài chiếm 83,8%, các vị trí khác có tỷ lệ gặp ít hơn. Tương đồng với các tác giả trong và ngoài nước như: Lê Hồng Quang (2012) vị trí hay gặp nhất là u ở ¼ trên ngoài chiếm tỷ lệ 51,2%. Trần Tứ Quý u ở vị trí 1/4 trên ngoài là 52,6%. McMasters và cộng sự nghiên cứu 2148 bệnh nhân cũng cho thấy u ở vị trí ¼ trên ngoài chiếm tỷ lệ 51,0%[4, 5]. Kích thước khối U Cũng giống với các nghiên cứu của một số tác giả khác trong nước, trong nghiên cứu của chúng tôi Kích thước trung bình của khối u là 2,3 và có 70,9 % xếp T2. Nghiên cứu của Trần Vĕn Thiệp và CS (2010) là 2,2 và có 36,5% xếp T2[76]. Giai đoạn bệnh trước mổ Trong nghiên cứu của chúng tôi, chủ yếu là giai đoạn IIa chiếm tỷ lệ 70,3%, giai đoạn I chiếm tỷ lệ 29,7% theo phân loại AJCC 2009. Kết quả này tương tự với nghiên cứu của Vũ Kiên là 79,3%[7]. Kết quả mô bệnh học (nhuộm HE) Trong nghiên cứu của chúng tôi, ung thư biểu mô thể ống xâm nhập chiếm đại đa số với tỷ lệ 89,2%. So sánh với các tác giả trong nước: Nguyễn Đĕng Đức (1997) báo cáo tỷ lệ ung thư biểu mô thể ống xân nhập là 75,72%, Âu Nguyệt Diệu (2009) tỷ lệ thể ống xâm lấn là 88,1%, Wllliam D.J và CS (2009) tỷ lệ thể ống là 91% tại nhóm bệnh nhân ung thư vú người Việt Nam, Lê hồng Quang (2012) tỷ lệ thể ống xâm lấn là 69,4%. Vũ Kiên (2015) là 71,6. Về xếp độ mo học thì độ 2 chiêm đa số với tỉ lệ 67,6%, độ 3 là 23,5%. Tương đồng với Trần vĕn Thiệp ( 2010) độ 2 là 70,3%. Trong nghiên cứu của Lê Hồng Quang (2010) thấy độ 3 là 22,6 %. đây là 2 đặc điểm quan trọng phản ánh độ ác tính của khối u và ái tính với di cĕn hạch, các đặc tính này được nhiều tác giả quan tâm đề cập trong các phân tích về sinh thiết hạch cửa. Tỷ lệ xác định hạch gác Trong nghiên cứu của chúng tôi, kết quả xác định hạch gác thành công là 97,3%. Trong đó có 5 trường hợp là dung ĐVPX đơn độc và 32 trường hợp dùng ĐVPX kết hợp chất chỉ thị màu. So sánh với các báo cáo của các tác giả nước ngoài khác có tỷ lệ phát hiện hạch gác tương tự. Nghiên cứu của Vũ kiên là 98,3% và nghiên cứu của Lê Hồng Quang là 98,2%. Việc phát hiện được hạch cửa có ý nghĩa rất quan trọng trong toàn bộ qui trình nghiên cứu và thực hành. Theo nhiều tác giả, chính sự thành thục về kỹ thuật quan trọng hơn là việc lựa chọn kỹ thuật hiện hình và để đạt được sự thành thục về kỹ thuật, phẫu thuật viên cần trải qua một giai đoạn làm quen với kỹ thuật (learning curve) với số lượng cần làm là 20-30 trường hợp, trong giai đoạn này phẫu thuật viên được yêu cầu nạo vét hạch nách tiêu chuẩn sau khi tiến hành sinh thiết hạch cửa để tránh cho người bệnh khỏi những nguy cơ do sai sót trong sinh thiết hạch cửa mang lại. Số lượng hạch gác phát hiện được Kết quả nghiên cứu của chúng tôi có số lượng hạch gác trung bình là 2,11± 0,75 (dao động từ 1 đên 4 hạch). Kết quả này cũng tương tự với các kết quả đã công bố của các tác giả trong và ngoài nước. Trần Vĕn Thiệp (2010) là 2,5 ± 0,8, Lê Hồng Quang (2012) là 1,53 ± 0,77. Choi (2003) báo cáo kết quả với số hạch gác trung bình lấy được ở mỗi bệnh nhân là 2,7. Kết quả của Snider (1998) là 2,2 hạch, Giuliano (1997) là 1,8 hạch và Veronesi (1997) là 1,4 hạch. Kết quả xét nghiệm sinh thiết tức thì bằng cắt lạnh đối với hạch gác Kết quả sinh thiết tức thì hạch gác dương tính trong nghiên cứu của chúng tôi là 44%. Hầu hết các nghiên cứu đều được thực hiện trên các bệnh nhân T1,T2, chưa có di cĕn hạch nách theo đánh giá lâm VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 316 sàng, siêu âm và cyto hạch nách, các kết quả công bố về di cĕn hạch gác qua xét nghiệm sinh thiết tức thì cũng thay đổi tùy theo tác giả: Trần Vĕn Thiệp (2010) báo cáo kết quả sinh thiết tức thì dương tính là 7,1% trong số 70 bệnh nhân T1-2, Lê Hồng Quang tỷ lệ di cĕn hạch cửa qua xét nghiệm sinh thiết tức thì là 32,7% (55/168). Theo Francissen 2013, tỷ lệ sinh thiết tức thì âm tính là 87,3% nghĩa là tỷ lệ dương tính của STT = 12,7%. Theo Yamanda 2012, tỷ lệ sinh thiết tức thì dương tính là 158/753 bệnh nhân = 21%. Theo Veronesi 1999, trong số 192 bệnh nhân được kiểm tra trong cuộc phẫu thuật bởi sinh thiết tức thì thông thường, 55 bệnh nhân là dương tính = 28,7%. So sánh độ phù hợp trong phát hiện hạch gác giữa Cắt lạnh với nhuộm HE HE chính là xét nghiệm kiểm định lại giá trị của sinh thiết tức thì bằng cắt lạnh. Trong nghiên cứu của chúng tôi, thấy trong so sánh về tỷ lệ chẩn đoán đúng giữa sinh thiết tức thì và HE về hạch viêm là 24/25 bệnh nhân = (96%), chỉ có 1 trường hợp sinh thiết tức thì dương tính giả (3,8%). Tỷ lệ chẩn đoán đúng giữa sinh thiết tức thì và HE về hạch di cĕn là 11/11 bệnh nhân = (100%). Như vậy mức độ phù hợp giữa sinh thiết tức thì và nhuộm HE thường quy có độ phù hợp rất cao gần như tuyệt đối. Kết quả các chỉ số đánh giá Đối chiếu giữa kết quả sinh thiết tức thì hạch gác với nhuộm HE (tiêu chuẩn), kết quả các chỉ số đánh giá của chúng tôi như sau: độ nhạy là 100%, độ đặc hiệu là 96%, giá trị dự báo dương tính là 91,7%, giá trị dự báo âm tính là 100%, độ chính xác toàn bộ là 97,2%, tỷ lệ âm tính giả là 0%; tỷ lệ dương tính giả 3,8%. Các kết quả này ất tương đồng với nghiên cứu của Vũ Kiên (2015): độ nhạy là 100%, độ đặc hiệu là 98,7%, giá trị dự báo dương tính là 97,3%, giá trị dự báo âm tính là 100%, độ chính xác toàn bộ là 99,1%, tỷ lệ âm tính giả là 0%; tỷ lệ dương tính giả 1,3%. Với bệnh nhân có hạch gác âm tính và không vét hạch: Nhiều báo cáo đã ghi nhận tỷ lệ tái phát là 0% với thời gian theo dõi 36 tháng. Giuliano (2000) theo dõi 39 tháng trên 67 bệnh nhân hạch gác viêm không vét hạch, (T < 4cm) tỷ lệ tái phát = 0, hay tại báo cáo của Reitsamer (2004) trên 200 bệnh nhâncũng tương tự. Veronesi (2005) nghiên cứu 953 bệnh nhân với T1 sau 38 tháng theo dõi có 0,3% tái phát tại tháng 26, 29 và 37. Tại nghiên cứu của Naik ở 2340 bệnh nhân sinh thiết hạch gác đơn thuần có tái phát = 0,12% (tại tháng 18,5 ; 29; 38). Liên quan giữa kích thước u với kết quả phát hiện hạch gác Kết quả nghiên cứu của chúng tôi cho thấy ở nhóm kích thước u ≤ 2cm có hạch gác là 92,3%; của nhóm có u > 2cm là 100%, tuy nhiên p = 0,351 không có ý nghĩa thống kê. Như vậy đối với sự lựa chọn u < 5cm đối với sinh thiết hạch gác không ảnh hưởng đến tỷ lệ xác định hạch gác, mà sự lựa chọn sẽ hướng về nhóm bệnh nhân có tỷ lệ di cĕn hạch nách thấp. Sự lựa chon của chúng tôi cũng tương tự như các tác giả trong và ngoài nước. Liên quan giữa loại mô học đến tỷ lệ phát hiện hạch gác Kết quả nghiên cứu chúng tôi thấy rằng không có sự khác biệt về tỉ lệ phát hiện hạch gác giữa nhóm độ mô học cao với nhóm thấp và trung bình. Vấn đề này chúng tôi đưa ra với hy vọng có sự khác biệt nào không nhưng với số lượng bệnh nhân còn nhỏ thì đây là một điều khó đánh giá. KẾT LUẬN VÀ KHUYẾN NGHỊ STHLG bằng đồng vị phóng xạ kết hợp chất chỉ thị màu là phương pháp an toàn, có độ chính xác cao .Thủ thuật này thực sự hữu ích trong điều trị ung thư vú giai đoạn sớm giúp bệnh nhân tránh được việc nạo vét hạch nách không cần thiết. Việc xếp giai đoạn ung thư vú sớm nhờ vào sinh thiết hạch cửa sẽ giúp ích rất nhiều cho phẫu thuật viên quyết đinh việc có phối hợp tái tạo vú một thì hay không đối với bệnh nhân UTV giai đoạn sớm. TÀI LIỆU THAM KHẢO 1. Ferlay J, Shin H.R, Bray F et al (2010), “Estimates of worldwide burden of cancer in 2008:GLOBOCAN 2008”, Int J Cancer, Vol 127, 2893-2917. 2. Giuliano A.E, Kirgan D.M, Guenther D.M, et al (1994), “Lymphatic mapping and sentinel lymphadenectomy for breast cancer.” Ann Surg, Vol 220, 391–401 3. Krag D.N, Anderson S.J, Julian T.B et al (2010), “Sentinel-lymph-node resection compared with conventional axillary-lymph-node dissection in clinically node-negative patients with breast cancer: overall survival findings from the NSABP B-32 randomised phase 3 trial”, The Lancet Oncology, Vol 11, 927-933 4. Lê Hồng Quang (2012). “ Nghiên cứu úng dụng kỹ thuật hiện hình và sinh thiết hạch của trong đánh giá tình trạng di cĕn hạch nách ở bệnh nhân ung thư vú”. Luận án tiến sỹ y học. Đại học Y Hà nội. VÚ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 317 5. Trần Tứ Quí (2009), “Nghiên cứu tình trang di cĕn hạch gác trong ung thư vú giai đọan I-IIA”, Luận án Chuyên khoa cấp II, Đại học Y Huế. 6. Trần Vĕn Thiệp, Trương Vĕn Trường, Huỳnh Hồng Hạnh và CS (2010), “Sinh thiết hạch lính gác trong carcinoma vú giai đọan sớm 0-I-II”, Tạp chí Y học thành phố Hồ Chí Minh, Phụ bản tập 14, Số 4, trang 441-452. 7. Vũ Kiên (2015) “Nghiên cứu tình trạng di cĕn hạch gác bằng dược chất phóng xạ làm cơ sở xác định phương pháp phẫu thuật ung thư vú giai đoạn I, IIa”. Luận án tiến sỹ y học. Đại học Y Hà Nội
File đính kèm:
 ung_dung_ky_thuat_hien_hinh_va_sinh_thiet_hach_cua_trong_pha.pdf
ung_dung_ky_thuat_hien_hinh_va_sinh_thiet_hach_cua_trong_pha.pdf

