Tối ưu hóa trong xạ trị ung thư vú trái sử dụng kỹ thuật hít sâu nhịn thở (DIBH)
Kỹ thuật hít sâu nhịn thở (Deep inspiration breath hold – DIBH) sử dụng hệ thống theo dõi bề mặt
quang học (Optical surface monitoring system - OSMS) trong điều trị ung thư vú trái giúp giảm liều vào tim
và các cơ quan lành trong quá trình xạ trị. Hiện nay tại khoa Xạ trị - Xạ phẫu, Bệnh viện Trung ương Quân
đội 108 áp dụng kỹ thuật DIBH cho bệnh nhân ung thư vú trái. Để tối ưu hóa trong việc lựa chọn bệnh
nhân và kỹ thuật xạ trị sử dụng, chúng tôi tiến hành nghiên cứu so sánh, đánh giá phân bố liều tại thể tích
điều trị và các cơ quan lành trên hai chuỗi ảnh CT thở tự do (Free Breathing - FB) và hít sâu nhịn thở
(DIBH) của ba kỹ thuật lập kế hoạch Trường trong trường (Field in Field - FiF), Xạ trị điều biến liều
(Intensity Modulated Radiation Therapy - IMRT), Xạ trị điều biến liều theo thể tích cung tròn (Volumetric
Modulated Arc Therapy - VMAT).
So sánh giữa 2 kế hoạch DIBH và FB của 10 bệnh nhân ung thư vú trái, các tiêu chí liều trung bình và
liều lớn nhất ở các cơ quan lành đều có sự cải thiện, đặc biệt ở tim (p <0,05, liều trung bình và liều lớn
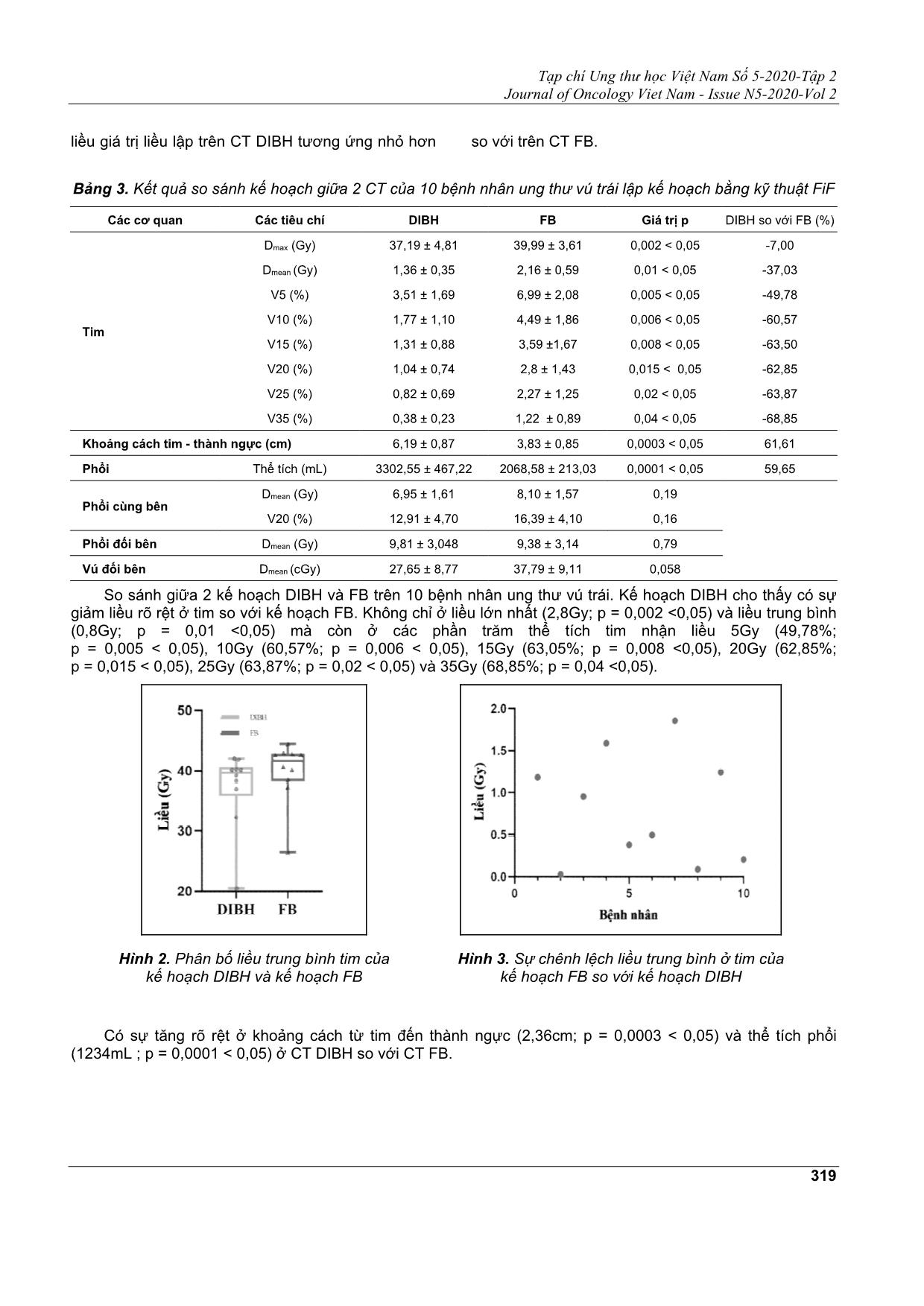
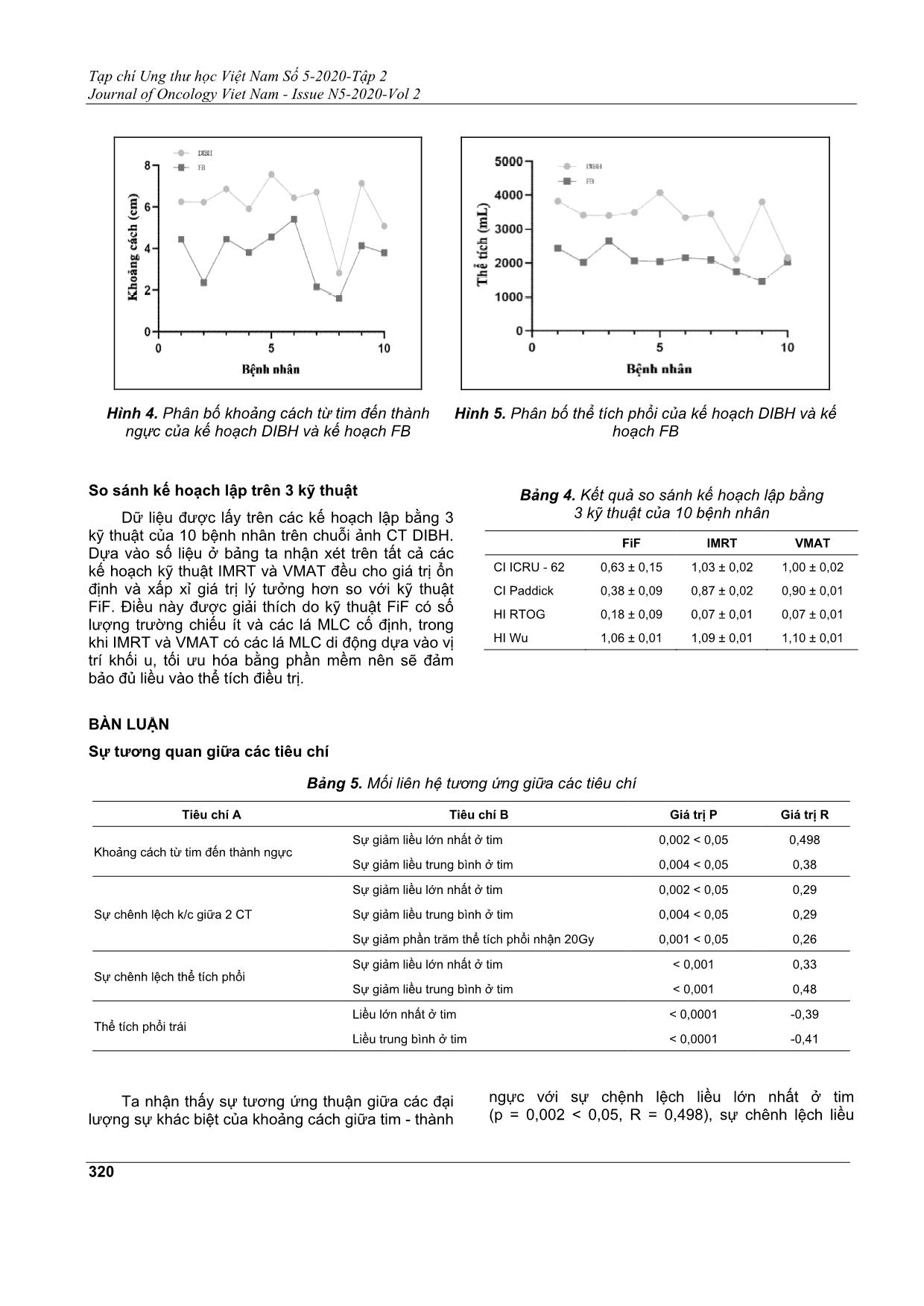
nhất ở tim giảm tương ứng 37,03% và 7%). Khoảng cách từ tim đến thành ngực, thể tích phổi ở CT DIBH
lớn hơn ở CT FB (p <0,05). Có sự tương quan giữa thể tích phổi (R = 0,48), sự khác biệt giữa 2 CT
(R = 0,29), khoảng cách từ tim đến thành ngực (R = 0,49) với sự giảm liều tim từ đó có thể đưa ra một
số tiêu chí mới để lựa chọn bệnh nhân. So sánh giữa 3 kỹ thuật FiF, IMRT và VMAT ta thấy kế hoạch
VMAT, IMRT cho độ bao phủ Q, chỉ số CI, và HI gần giá trị lý tưởng hơn so với kế hoạch FiF từ đó có thể
đưa ra sự lựa chọn kỹ thuật tối ưu cho từng ca bệnh.
Từ đó để tối ưu hóa quy trình xạ trị ung thư vú trái cần: lựa chọn bệnh nhân (ngoài lựa chọn dựa trên
khả năng hít thở cần sử dụng thêm các công cụ xác định sự thay đổi thể tích phổi, khoảng cách giữa 2 CT
FB và DIBH để tiên lượng khả năng hưởng lợi từ kỹ thuật DIBH), lập kế hoạch (sử dụng cả 3 kỹ thuật trên
2 chuỗi CT), đánh giá (giá trị “cut-off” V25% ở tim)

Trang 1

Trang 2

Trang 3

Trang 4
Trang 5
Trang 6

Trang 7

Trang 8

Trang 9

Trang 10
Tóm tắt nội dung tài liệu: Tối ưu hóa trong xạ trị ung thư vú trái sử dụng kỹ thuật hít sâu nhịn thở (DIBH)

Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 315 TỐI ƯU HÓA TRONG XẠ TRỊ UNG THƯ VÚ TRÁI SỬ DỤNG KỸ THUẬT HÍT SÂU NHỊN THỞ (DIBH) QUÁCH NGỌC MAI1, LÊ VĂN HUÂN2 ,PHẠM QUANG TRUNG3 Địa chỉ liên hệ: Phạm Quang Trung Email: qtphamhus@gmail.com Ngày nhận bài : 01/10/2020 Ngày phản biện : 03/11/2020 Ngày chấp nhận đăng : 05/11/2020 1 KS. Bộ môn Kỹ thuật hạt nhân và Vật lý Môi trường, Viện Vật lý Kỹ thuật Đại học Bách khoa Hà Nội 2 KTV. Khoa Xạ trị - Xạ phẫu, Viện Ung thư, Bệnh viện Trung ương Quân đội 108. 3 TS. Khoa Xạ trị - Xạ phẫu, Viện Ung thư, Bệnh viện Trung ương Quân đội 108 ĐẶT VẤN ĐỀ Ung thư vú là một trong những loại ung thư thường gặp nhất và gây tử vong hàng đầu ở phụ nữ các nước[1]. Hiện nay ung thư vú được điều trị dưới dạng đa mô thức kết hợp giữa: Phẫu thuật, hóa trị, xạ trị và các liệu pháp miễn dịch. Trong đó xạ trị là một trong những phương pháp chính để điều trị cho bệnh nhân ung thư vú trái vì nó thể hiện khả năng cải thiện rõ rệt trong việc kiểm soát tại chỗ tại vùng và cải thiệ khả năng sống còn của bệnh nhân[2]. Tuy nhiên, hiệu quả và độ chính xác của xạ trị đối với bệnh nhân ung thư vú phụ thuộc rất lớn vào sự di động thành ngực của bệnh nhân. Đặc biệt với bệnh nhân ung thư vú trái có liều xạ vào tim lớn, có nguy cơ tử vong do các biến chứng về tim mạch (vì tim nằm trong trường chiếu). Điều này được đề cập trong nhiều nghiên cứu: Nghiên cứu công bố vào năm 2013 cho thấy tỷ lệ tăng tuyến tính của các TÓM TẮT Kỹ thuật hít sâu nhịn thở (Deep inspiration breath hold – DIBH) sử dụng hệ thống theo dõi bề mặt quang học (Optical surface monitoring system - OSMS) trong điều trị ung thư vú trái giúp giảm liều vào tim và các cơ quan lành trong quá trình xạ trị. Hiện nay tại khoa Xạ trị - Xạ phẫu, Bệnh viện Trung ương Quân đội 108 áp dụng kỹ thuật DIBH cho bệnh nhân ung thư vú trái. Để tối ưu hóa trong việc lựa chọn bệnh nhân và kỹ thuật xạ trị sử dụng, chúng tôi tiến hành nghiên cứu so sánh, đánh giá phân bố liều tại thể tích điều trị và các cơ quan lành trên hai chuỗi ảnh CT thở tự do (Free Breathing - FB) và hít sâu nhịn thở (DIBH) của ba kỹ thuật lập kế hoạch Trường trong trường (Field in Field - FiF), Xạ trị điều biến liều (Intensity Modulated Radiation Therapy - IMRT), Xạ trị điều biến liều theo thể tích cung tròn (Volumetric Modulated Arc Therapy - VMAT). So sánh giữa 2 kế hoạch DIBH và FB của 10 bệnh nhân ung thư vú trái, các tiêu chí liều trung bình và liều lớn nhất ở các cơ quan lành đều có sự cải thiện, đặc biệt ở tim (p <0,05, liều trung bình và liều lớn nhất ở tim giảm tương ứng 37,03% và 7%). Khoảng cách từ tim đến thành ngực, thể tích phổi ở CT DIBH lớn hơn ở CT FB (p <0,05). Có sự tương quan giữa thể tích phổi (R = 0,48), sự khác biệt giữa 2 CT (R = 0,29), khoảng cách từ tim đến thành ngực (R = 0,49) với sự giảm liều tim từ đó có thể đưa ra một số tiêu chí mới để lựa chọn bệnh nhân. So sánh giữa 3 kỹ thuật FiF, IMRT và VMAT ta thấy kế hoạch VMAT, IMRT cho độ bao phủ Q, chỉ số CI, và HI gần giá trị lý tưởng hơn so với kế hoạch FiF từ đó có thể đưa ra sự lựa chọn kỹ thuật tối ưu cho từng ca bệnh. Từ đó để tối ưu hóa quy trình xạ trị ung thư vú trái cần: lựa chọn bệnh nhân (ngoài lựa chọn dựa trên khả năng hít thở cần sử dụng thêm các công cụ xác định sự thay đổi thể tích phổi, khoảng cách giữa 2 CT FB và DIBH để tiên lượng khả năng hưởng lợi từ kỹ thuật DIBH), lập kế hoạch (sử dụng cả 3 kỹ thuật trên 2 chuỗi CT), đánh giá (giá trị “cut-off” V25% ở tim). Từ khóa: Ung thư vú trái, DIBH, FB, FiF, IMRT, VMAT. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 316 biến cố tim mạch với liều tim lên đến 7,4% (Bao gồm: Nhồi máu cơ tim, tử vong do tim thiếu máu). Kết quả của nghiên cứu tương đồng cho thấy nguy cơ mắc biến cố mạch vành cấp tính ở tim tăng tỷ lệ 16,5% trên mỗi Gy liều tim trung bình trong 9 năm đầu sau khi kết thúc điều trị[3]. Để cải thiện điều này, từ năm 2018 tại khoa Xạ trị - Xạ phẫu bệnh viện TƯQĐ 108 đã đưa vào quy trình kỹ thuật mới hít sâu nhịn thở (DIBH) sử dụng hệ thống theo dõi bề mặt quang học (OSMS) dùng để xạ trị vú trái. DIBH là một kỹ thuật mới, yêu cầu bệnh nhân nhịn thở từ 20 - 30 s trong quá trình chụp CT cũng như quá trình điều trị. Ưu điểm của kỹ thuật xạ trị hít sâu nhịn thở: Khi bệnh nhân hít sâu nhịn thở, phổi của bệnh nhân sẽ chứa đầy khí và đẩy tim của bệnh nhân ra xa thành ngực và khu vực xạ trị. Điều này rất quan trọng để giảm thiểu liều xạ vào tim, tránh được các tác dụng phụ không mong muốn của tia xạ lên tim của bệnh nhân. Ưu điểm này đã được đề cập trong nhiều nghiên cứu[4]: Có sự giảm liều tim từ 40% đến 48% ở kế hoạch sử dụng kỹ thuật DIBH so với khi bệnh nhân thở tự do với sự giảm liều tim trung bình từ 1,7 đến 2,5Gy[5]. Một số hệ thống hỗ trợ đang được áp dụng để triển khai kỹ thuật DIBH trong quá trình điều trị như DIBH tự nguyện, hệ thống điều khiển bằng máy tính dựa trên thể tích thở (ACB) và theo dõi bề mặt quang học. Trong nghiên cứu này, bệnh nhân điều trị bằng kỹ thuật DIBH nhờ sự trợ giúp của hệ thống giám sát bề mặt quang học (OSMS). OSMS là một công cụ để theo dõi di động bề mặt của bệnh nhân. Dựa vào việc phát và thu nhận tia hồng ngoại phản xạ, hệ thống giúp điều chỉnh vị trí của bệnh nhân và giường bệnh khi điều trị về vị trí giống như khi bệnh nhân chụp CT[6]. Tuy nhiên, trong quy trình chưa thực sự tối ưu hoá ở bước lập kế hoạch điều trị. Hiện tại, các kỹ thuật lập kế hoạch khác nhau đã được phát triển để giảm liều bức xạ cho tim trong điều trị ung thư vú: Kỹ thuật xạ trị điều biến liều (IMRT) và Kỹ thuật xạ trị theo thể tích cung tròn (VMAT) đã được chứng minh là làm giảm phần trăm thể tích nhận liều cao nhưng lại tăng phần trăm thể tích nhận liều thấp hơn so với kỹ thuật xạ trị tương thích ba chiều ... bên Dmean (Gy) 6,95 ± 1,61 8,10 ± 1,57 0,19 V20 (%) 12,91 ± 4,70 16,39 ± 4,10 0,16 Phổi đối bên Dmean (Gy) 9,81 ± 3,048 9,38 ± 3,14 0,79 Vú đối bên Dmean (cGy) 27,65 ± 8,77 37,79 ± 9,11 0,058 So sánh giữa 2 kế hoạch DIBH và FB trên 10 bệnh nhân ung thư vú trái. Kế hoạch DIBH cho thấy có sự giảm liều rõ rệt ở tim so với kế hoạch FB. Không chỉ ở liều lớn nhất (2,8Gy; p = 0,002 <0,05) và liều trung bình (0,8Gy; p = 0,01 <0,05) mà còn ở các phần trăm thể tích tim nhận liều 5Gy (49,78%; p = 0,005 < 0,05), 10Gy (60,57%; p = 0,006 < 0,05), 15Gy (63,05%; p = 0,008 <0,05), 20Gy (62,85%; p = 0,015 < 0,05), 25Gy (63,87%; p = 0,02 < 0,05) và 35Gy (68,85%; p = 0,04 <0,05). Hình 2. Phân bố liều trung bình tim của kế hoạch DIBH và kế hoạch FB Hình 3. Sự chênh lệch liều trung bình ở tim của kế hoạch FB so với kế hoạch DIBH Có sự tăng rõ rệt ở khoảng cách từ tim đến thành ngực (2,36cm; p = 0,0003 < 0,05) và thể tích phổi (1234mL ; p = 0,0001 < 0,05) ở CT DIBH so với CT FB. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 320 Hình 4. Phân bố khoảng cách từ tim đến thành ngực của kế hoạch DIBH và kế hoạch FB Hình 5. Phân bố thể tích phổi của kế hoạch DIBH và kế hoạch FB So sánh kế hoạch lập trên 3 kỹ thuật Dữ liệu được lấy trên các kế hoạch lập bằng 3 kỹ thuật của 10 bệnh nhân trên chuỗi ảnh CT DIBH. Dựa vào số liệu ở bảng ta nhận xét trên tất cả các kế hoạch kỹ thuật IMRT và VMAT đều cho giá trị ổn định và xấp xỉ giá trị lý tưởng hơn so với kỹ thuật FiF. Điều này được giải thích do kỹ thuật FiF có số lượng trường chiếu ít và các lá MLC cố định, trong khi IMRT và VMAT có các lá MLC di động dựa vào vị trí khối u, tối ưu hóa bằng phần mềm nên sẽ đảm bảo đủ liều vào thể tích điều trị. Bảng 4. Kết quả so sánh kế hoạch lập bằng 3 kỹ thuật của 10 bệnh nhân FiF IMRT VMAT CI ICRU - 62 0,63 ± 0,15 1,03 ± 0,02 1,00 ± 0,02 CI Paddick 0,38 ± 0,09 0,87 ± 0,02 0,90 ± 0,01 HI RTOG 0,18 ± 0,09 0,07 ± 0,01 0,07 ± 0,01 HI Wu 1,06 ± 0,01 1,09 ± 0,01 1,10 ± 0,01 BÀN LUẬN Sự tương quan giữa các tiêu chí Bảng 5. Mối liên hệ tương ứng giữa các tiêu chí Tiêu chí A Tiêu chí B Giá trị P Giá trị R Khoảng cách từ tim đến thành ngực Sự giảm liều lớn nhất ở tim 0,002 < 0,05 0,498 Sự giảm liều trung bình ở tim 0,004 < 0,05 0,38 Sự chênh lệch k/c giữa 2 CT Sự giảm liều lớn nhất ở tim 0,002 < 0,05 0,29 Sự giảm liều trung bình ở tim 0,004 < 0,05 0,29 Sự giảm phần trăm thể tích phổi nhận 20Gy 0,001 < 0,05 0,26 Sự chênh lệch thể tích phổi Sự giảm liều lớn nhất ở tim < 0,001 0,33 Sự giảm liều trung bình ở tim < 0,001 0,48 Thể tích phổi trái Liều lớn nhất ở tim < 0,0001 -0,39 Liều trung bình ở tim < 0,0001 -0,41 Ta nhận thấy sự tương ứng thuận giữa các đại lượng sự khác biệt của khoảng cách giữa tim - thành ngực với sự chệnh lệch liều lớn nhất ở tim (p = 0,002 < 0,05, R = 0,498), sự chênh lệch liều Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 321 trung bình ở tim (p = 0,004 < 0,05, R = 0,38). Cụ thể khi khoảng cách giữa tim và thành ngực của bệnh nhân giữa lúc thở tự do và khi hít sâu nhịn thở càng lớn thì sự giảm liều vào tim trên cả liều lớn nhất và liều trung bình càng lớn. Nhưng khoảng cách này chỉ xác định được trên ảnh CT mà không thể nhận biết được bằng trực quan mắt thường. Ta có 2 dấu hiệu có thể nhận biết được bằng trực quan và có thể đưa vào các tiêu chí để lựa chọn bệnh nhân đó là: Sự tương ứng thuận của sự chênh lệch khoảng cách giữa 2 CT và sự chênh lệch của thể tích phổi với liều tim. Sự chênh lệch khoảng cách giữa 2 CT có sự tương ứng thuận với sự chênh lệch liều lớn nhất ở tim (p = 0,002 <0,05, R = 0,29), sự chênh lệch liều trung bình ở tim (p = 0,004 <0,05, R = 0,12) và sự chênh lệch phần trăm thể tích phổi nhận liều 20Gy (p = 0,001 <0,05, R = 0,26). Từ đây ta có thể xác định khoảng cách giữa 2 CT bằng cách đo trực tiếp trên cơ thể bệnh nhân (Phần ngực) từ lúc trước khi chụp ảnh CT để từ đó có thể lựa chọn kỹ thuật phù hợp bởi bệnh nhân có khoảng cách chênh lệch giữa 2 CT càng lớn thì hiệu quả giảm liều vào tim (Cả liều lớn nhất và liều trung bình) càng lớn và phần trăm thể tích phổi nhận liều 20Gy càng nhỏ, mang lại hiệu quả càng cao. Sự chênh lệch thể tích phổi khi bệnh nhân hít vào và khi bệnh nhân thở ra càng lớn thì sự giảm liều lớn nhất và liều trung bình ở tim càng hiệu quả tương ứng (p <0,001, R = 0,33 và R = 0,48). Từ đây ta có thể sử dụng các thiết bị để xác được sự chênh lệch thể tích phổi của bệnh nhân trước và trong khi nhịn thở (Các thiết bị tập thở). Sự chênh lệch thể tích phổi càng lớn thì khả năng có thể giảm liều vào tim càng lớn. Cùng với sự tương ứng thuận là sự tương ứng nghịch của thể tích phổi trái khi bệnh nhân hít sâu nhịn thở với liều tim. Cụ thể khi thể tích phổi trái của bệnh nhân khi hít sâu nhịn thở càng lớn thì liều cực đại và liều trung bình của tim càng nhỏ tương ứng p = 0,0001 <0,05, R = -0,39 và p = 0,0001 <0,05, R = -0,41. Không có sự tương quan giữa thể tích tim với sự giảm liều (p>0,05) nên ta có thể kết luận bệnh nhân được hưởng lợi ích từ kỹ thuật DIBH bất kể có thể tích tổng thể hoặc giải phẫu tim thế nào. Liên hệ với các nghiên cứu tương đồng Kết quả của nghiên cứu tương đồng với kết quả của các nghiên cứu đã được công bố. Ví dụ Hjelstuen và cộng sự[16], Vikström và cộng sự[17] và Stranzl van cộng sự[18] nhận thấy giảm liều tim trung bình từ 50 đến 56% thông qua việc áp dụng DIBH so với xạ trị thường quy. Hay nghiên cứu của Darby và cộng sự cho thấy tỷ lệ các biến cố mạch vành lớn tăng tuyến tính với liều trung bình cho tim là 7,4% mỗi Gy[2]. Ngoài ra nghiên cứu của Winston Vuong[19] có kết luận: ”Những bệnh nhân áp dụng phương thức phẫu thuật bảo tồn và không có trường hạch bổ sung có một mối liên hệ với việc giảm phần trăm thể tích phổi nhận liều 20Gy khi sử dụng kỹ thuật DIBH”. Nhưng nghiên cứu này chưa xét đến kế hoạch điều trị kết hợp hạch bổ sung nên chưa thể kết luận về điều này. Đặc biệt ở bài báo của S.Schonecker[20] đưa ra kết quả: ”Với những bệnh nhân có phần trăm thể tích tim nhận liều 25Gy bằng 0% thì bệnh nhân đó sẽ không được hưởng lợi từ kỹ thuật DIBH và sẽ được điều trị bằng quy trình thường quy”. Điều này được giải thích là do nếu phần trăm thể tích nhận liều 25Gy ở tim của bệnh nhân nhỏ hơn hoặc bằng 0% thì tất cả các giá trị khác như phần trăm thể tích tim nhận liều 5Gy, 10Gy 15Gy, 20Gy ở cả 2 kế hoạch DIBH và FB đều xấp xỉ nhau và chênh lệch rất ít nên giá trị V25 (%) được sử dụng như một giá trị “cut-off “ để quyết định liệu bệnh nhân có điều trị bằng kỹ thuật DIBH hay không ? Trong nghiên cứu này có 1 bệnh nhân số 2 thỏa mãn được yêu cầu thể tích nhận liều 25Gy bằng 0%. KẾT LUẬN Từ kết quả nghiên cứu đã chỉ ra rằng: việc sử dụng các công cụ xác định sự thay đổi thể tích phổi, khoảng cách giữa 2 CT FB và DIBH có thể tiên lượng khả năng hưởng lợi từ kỹ thuật DIBH. Tối ưu hoá ở bước lập kế hoạch bằng cả 3 kỹ thuật FiF, IMRT và VMAT trên cả 2 chuỗi CT FB và DIBH), giúp đánh giá giá trị “cut-off” V25% ở tim nhằm tăng hiệu quả điều trị. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 322 Bắt đầu quy trình Bác sĩ tư vấn Giới thiệu kỹ thuật DIBH Luyện tập và lựa chọn bệnh nhân (Tập nhịn thở 20-30s, xác định sự chênh lệch giữa 2 đường biên cơ thể, xác định sự chênh lệch thể tích phổi) Tiến hành chụp CT trên cả 2 pha FB và DIBH Điều trị thường quy Lập kế hoạch Kỹ thuật IMRT Kỹ thuật FiF Kỹ thuật VMAT Tim V25(%)>0KhôngĐiều trị thường quy Tiến hành điều trị áp dụng kỹ thuật DIBH dưới sự giám sát của hệ thống OSMS Bệnh nhân lựa chọnKhông đồng ý Có So sánh đánh giá và lựa chọn kế hoạch Kết thúc quy trình Tiến hành chụp CT thường quy Đồng ý Điều trị áp dụng DIBH Hình 6. Quy trình tối ưu hơn việc lựa chọn bệnh nhân, lập và đánh giá kế hoạch TÀI LIỆU THAM KHẢO 1. Vietnam fact sheet," IARC, 2018. 2. -Darby SC và cộng sự, "Rish of ischemic heart disease in women after radiotherapy for breast cancer," N Engl J Med, 2013. 3. Risk of Breast Cancer Death is Low After DCIS Diagnosis of Ductal Carcinoma in Situ," Cancer.gov. 4. Lu.HM và cộng sự, "Reduction of cardiac volume in left-breast treatment fields by respirator maneuvers: A CT study.," Radiation Oncology. 5. Swanson va cộng sự., "Six-year experience routinely utilizing moderate deep inspiration breath-hold (mDIBH) for the reduction of car- diac dose in left-sided breast irradiation for patients with early stage or locally advanced breast cancer," Clinical Oncology. 6. Pietro Mancosu và cộng sự, "Accuracy evaluation of the opyical surface monitoring system on EDGE," Medical Dosimetry, 2015. 7. Schubert LK và cộng sự, "Dosimetric comparison of left- sided whole breast irradiation with 3DCRT, forward-planned IMRT, inverse- planned IMRT, helical tomotherapy, and topotherapy.," Radiother Oncol.. 8. Feng M và cộng sự, "Development and validation of a heart atlas to study cardiac Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 323 exposure to radiation following treatment for breast cancer," Int J Radiat Oncol Biol Phys, 2017. 9. Oliveira SC và cộng sự, "Comparison of three linac-based stereotactic radiosurgery techniques," Medical Physics Unit - McGill University, Montreal, 2003.. 10. Jenifer R và cộng sự, "Radiation Therapy Techniques and Treatment Planning for breast cancer". 11. Eva Boman và cộng sự, "A new split arc VMAT technique for lymph node positive breast cancer," Physical Medial, 2016. 12. ICRU, "International Commission on Radiation Units and Measurements Report 62: Prescribing, Recording, and Reporting Photon-Beam Therapy (Supplement to ICRU Report 50)," 1999. 13. Paddick I và cộng sự, "A simple scoring ratio to index the conformity of radiosurgical treatment plans," 2000. 14. Quin Wu và cộng sự, "Simultaneous integrated boost intensity-modulated radiotherapy for locally advanced head-and-neck squamous cell carcinomas I: Dosimetric results," Int. J. Radiat. Oncol. Biol. Phys, vol. 56, pp. 573-585, 2003. 15. Pair Sample T-Test," Statistics Solutions. 16. Hjelstuen MHB và cộng sự, "Radiation during deep inspiration allows loco-regional treatment of left breast and axillary-, supraclavicular-, and internal mammary lymph nodes without compromising target coverage or dose restrictions to organs at risk," Acta Oncol, 2015. 17. Vikstrom J và cộng sự, "Cardiac and pulmonary dose reduction for targentially irradiated breast cancer, utilizing deep inspiration breath hold with audio-visual guidance, with compromising target coverage," Acta Oncol, 2011. 18. Stranzl H và cộng sự, "Postoperative irradiation of left-sided breast cancer patients and cardiac toxicity.," Strahlenther Onkol, 2018. 19. Winston Vương và cộng sự, "Dosimetric comparison of deep-inspiration breath-hold and free-breathing treatment delivery techniques for left-sided breast cancer using 3D surface tracking," 2018. 20. S. Schönecker1 và cộng sự, "Treatment planning and evaluation of gated radiotherapy in left-sided breast cancer patients using the Catalyst/ Sentinel system for deep inspiration breath-hold(DIBH)," 2016. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 324 ABSTRACT Optimization of the radiotherapy protocol for left-side breast cancer using deep inspiration breath hold (DIBH) The Deep Inspiration Breath Hold (DIBH) technique using an Optical surface monitoring system (OSMS) helps reduce the dose into the heart and organs at risk. At Department of Radiation Oncology and Radiosurgery 108 Military Central Hospital have applied DIBH technique for left-sided breast cancer patient.To optimize patient selection and the radiotherapy technique used, we research to compare and evaluate the dose distribution at clinical target volume and organs at risk on two CT Free Breath (FB) scans and DIBH scans, of three planning techniques three - dimensional conformal radiation therapy (FiF), Intensity Modulated Radiation Therapy (IMRT), Volumetric Modulated Arc Therapy (VMAT). Comparing between the two DIBH and FB plans of 10 left-sided breast cancer patients, the criteria for the average dose and the maximum dose in OARs showed an improvement, especially in the heart (p <0.05, mean dose and max dose decrease respect 37.03% and 7%). The distance from the heart to the chest wall, the lung volume in CT DIBH was greater than that in CT FB (p <0.05). There was a correlation between lung volume (R = 0.48), the difference between 2 CT (R = 0.29), distance from the heart to the chest wall (R = 0.49), and a decrease in cardiac dose from that may present some new criteria for selecting patients. Comparison between 3 techniques FiF (Field in Field), IMRT (Intensity Modulated Radiation Therapy), and VMAT (Volumetric Modulated Arc Therapy) we see VMAT, IMRT plans for Q, CI, and HI close to perfect value than FiF plan so that it can offer the optimal technical choice for each case. From there, to optimize the radiotherapy protocol for left breast cancer: patient selection (in addition to options based on breathing ability, it is necessary to use additional tools to determine changes in lung volume, the distance between 2 CT FB and DIBH to predict the possibility of benefit from DIBH technique), plan (using all 3 techniques on 2 CT series), evaluate (“cut-off” value of V25% at heart). Keywords: Left-sided Breast cancer, DIBH, OSMS, FiF, IMRT, VMAT.
File đính kèm:
 toi_uu_hoa_trong_xa_tri_ung_thu_vu_trai_su_dung_ky_thuat_hit.pdf
toi_uu_hoa_trong_xa_tri_ung_thu_vu_trai_su_dung_ky_thuat_hit.pdf

