Nghiên cứu đặc điểm hình ảnh và giá trị CHT trong đánh giá phân độ giai đoạn T của ung thư bàng quang
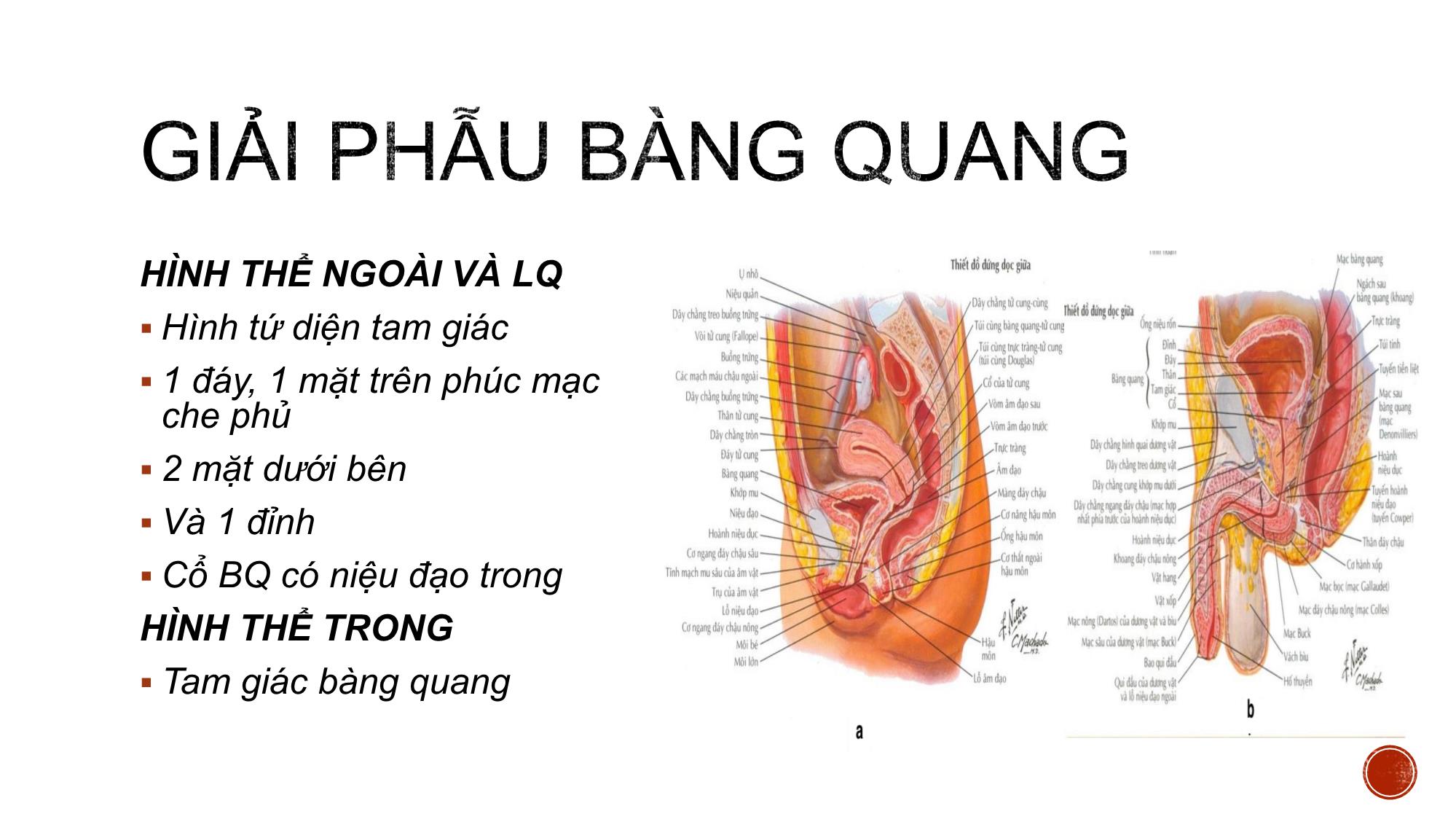
HÌNH THỂ NGOÀI VÀ LQ
Hình tứ diện tam giác
1 đáy, 1 mặt trên phúc mạc
che phủ
2 mặt dưới bên
Và 1 đỉnh
Cổ BQ có niệu đạo trong
HÌNH THỂ TRONG
Tam giác bàng quang

Trang 1
Trang 2
Trang 3
Trang 4
Trang 5
Trang 6

Trang 7
Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Nghiên cứu đặc điểm hình ảnh và giá trị CHT trong đánh giá phân độ giai đoạn T của ung thư bàng quang", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Nghiên cứu đặc điểm hình ảnh và giá trị CHT trong đánh giá phân độ giai đoạn T của ung thư bàng quang

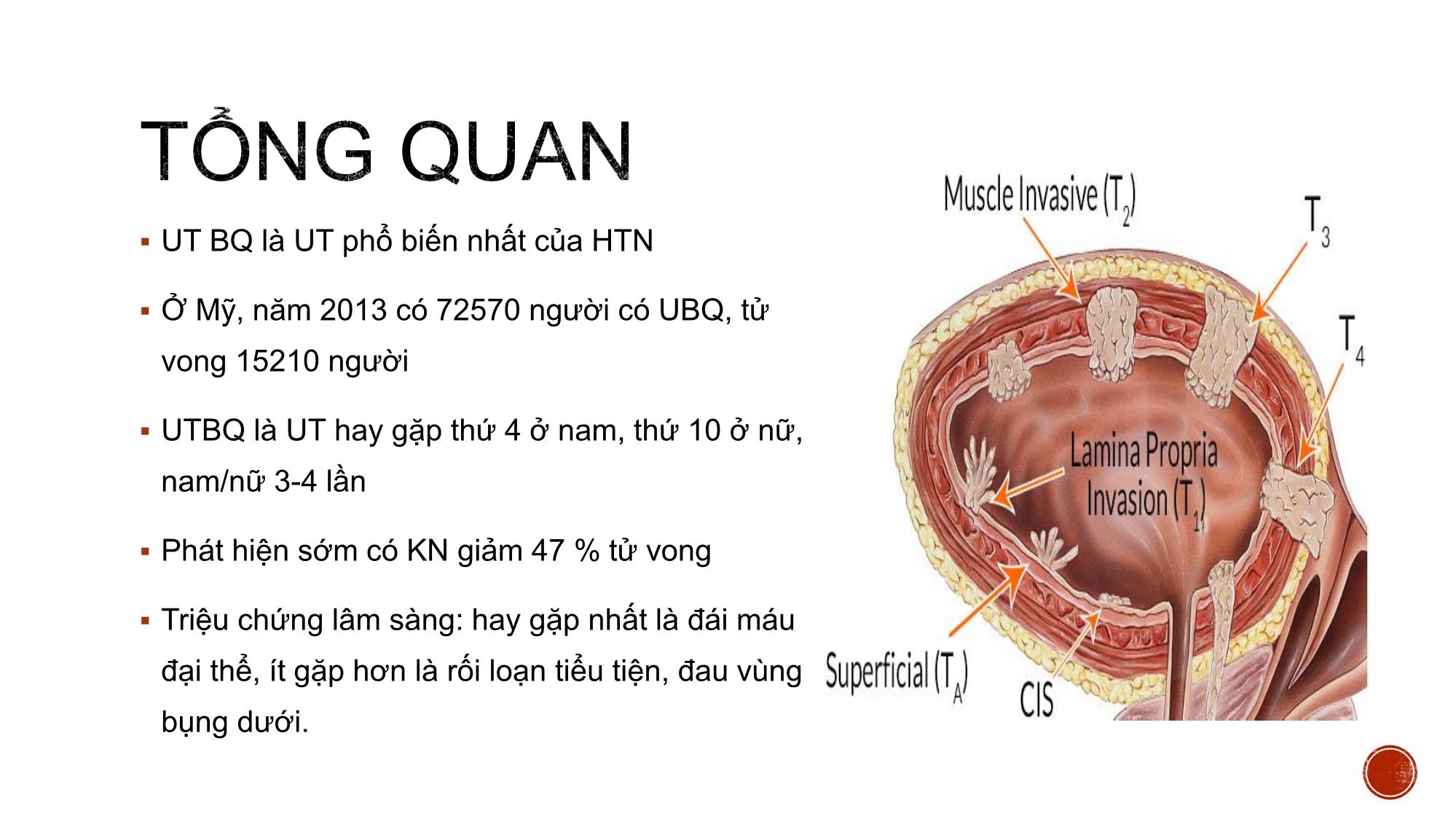
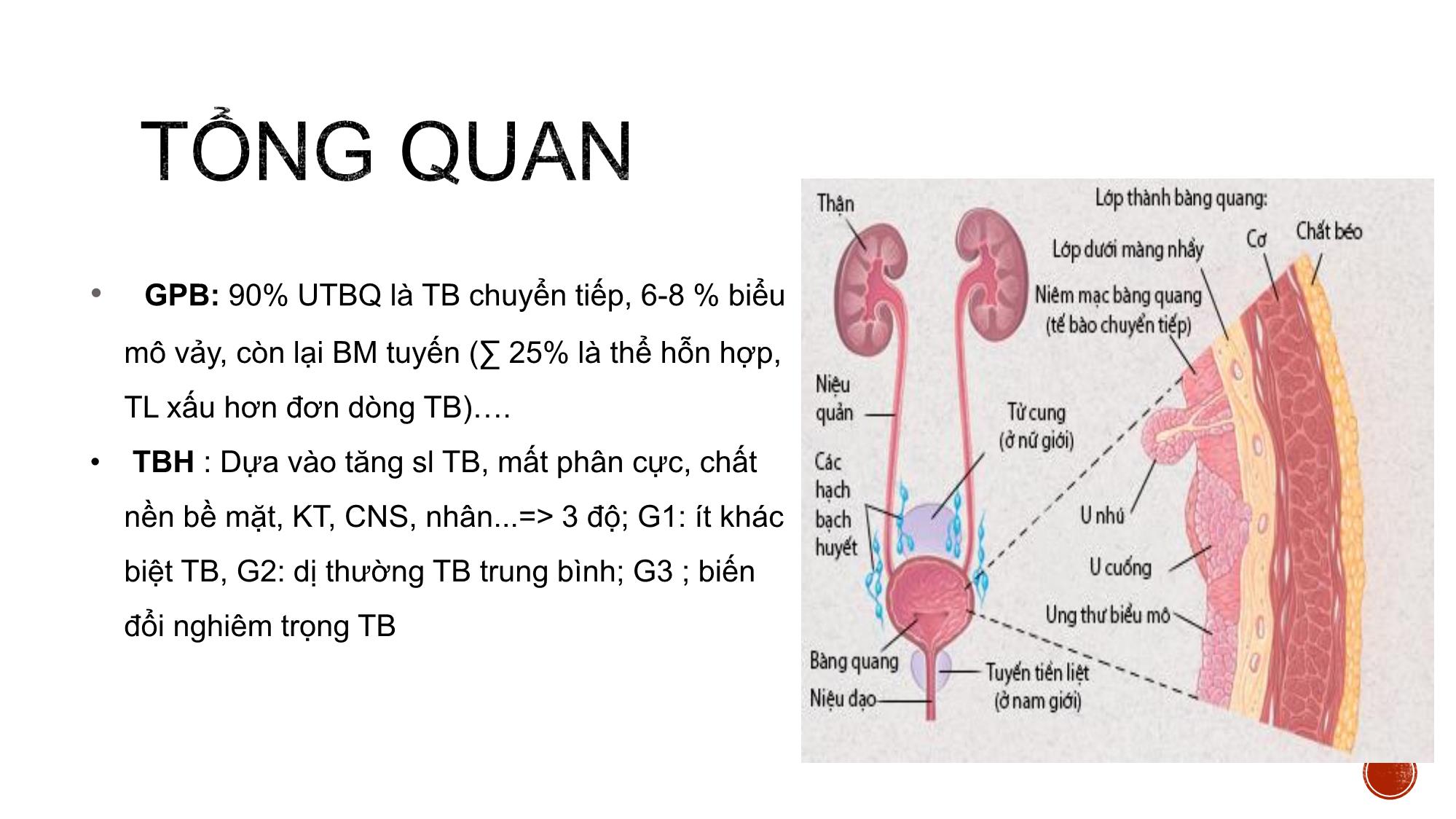
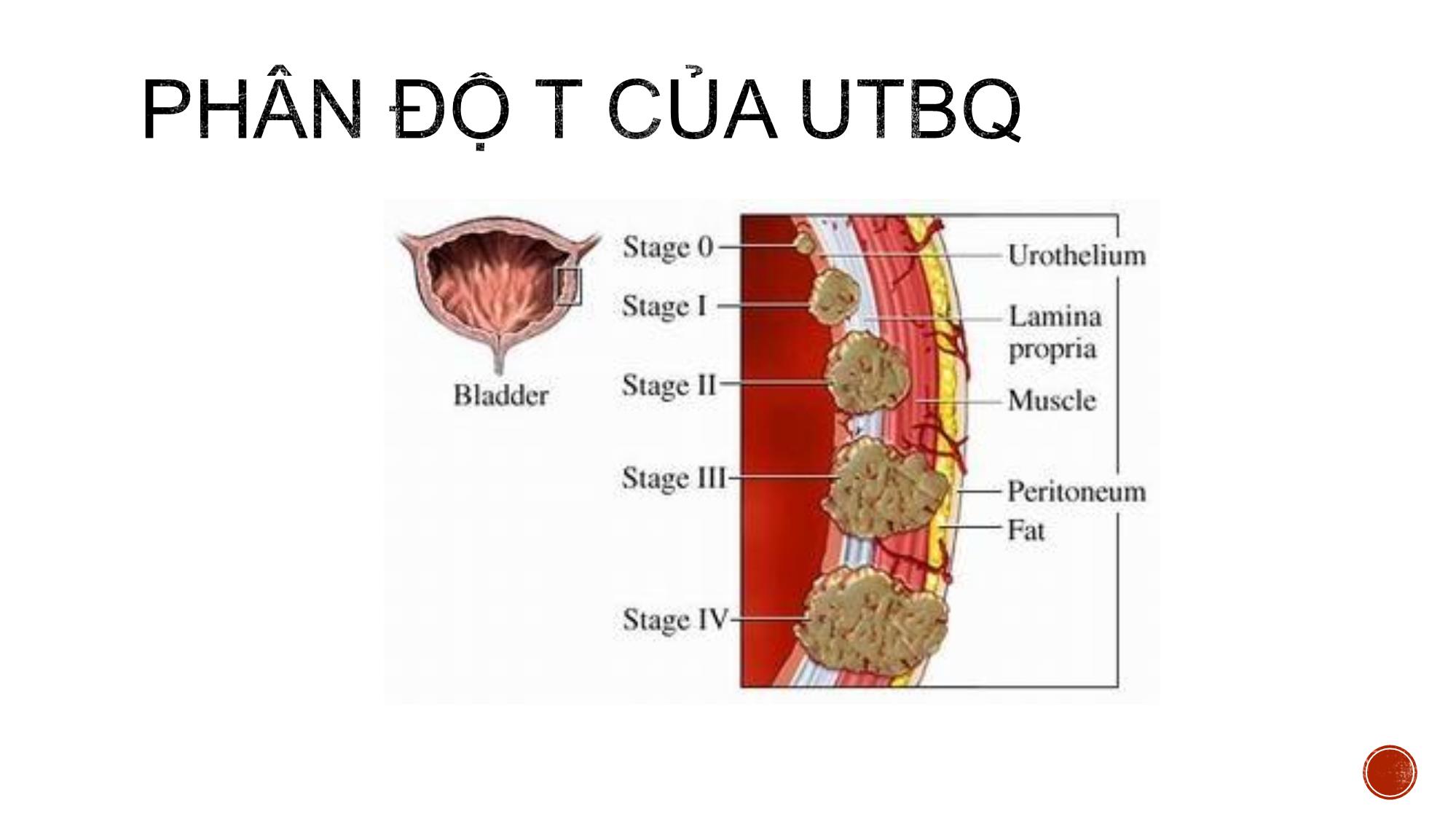
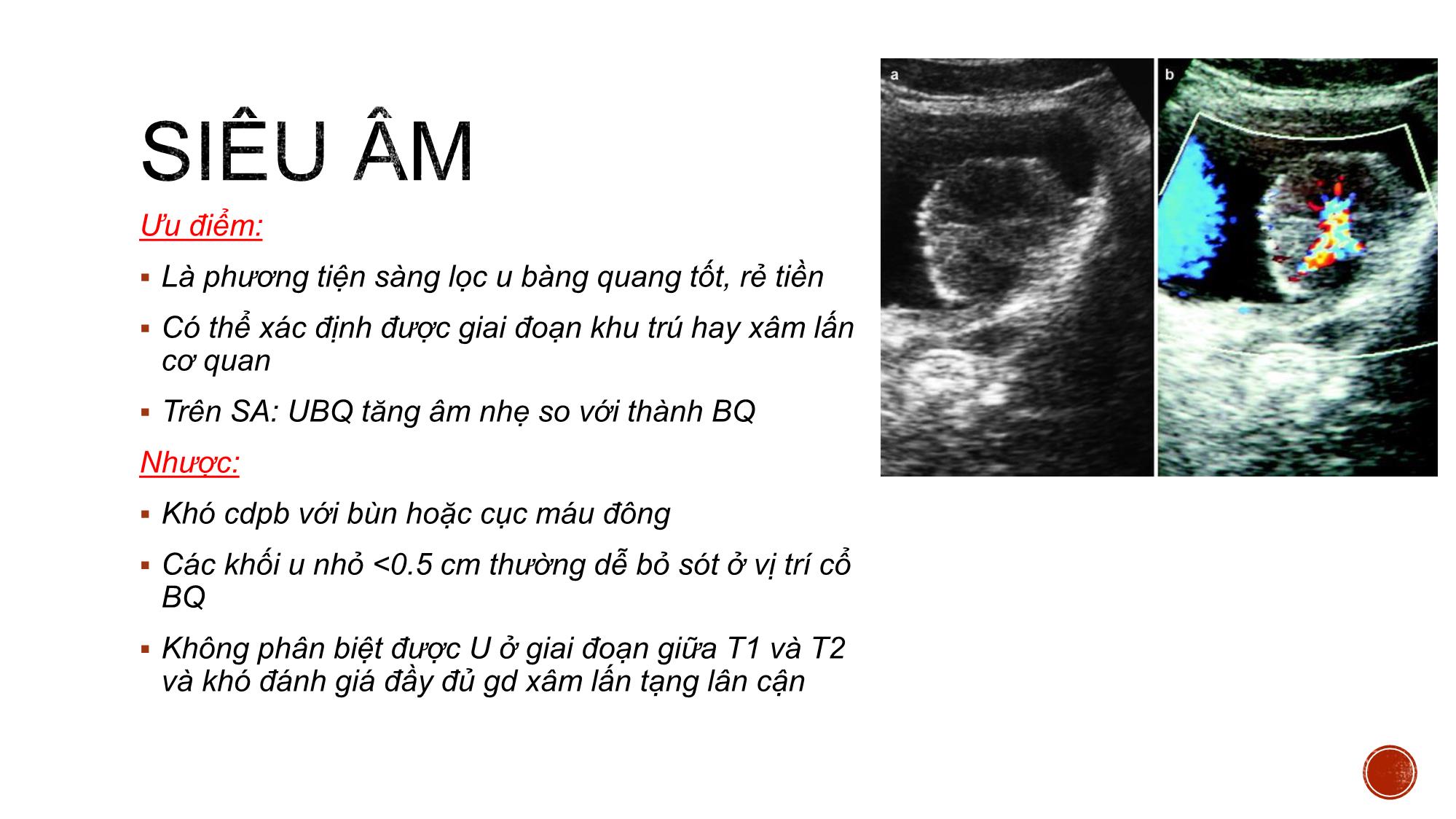
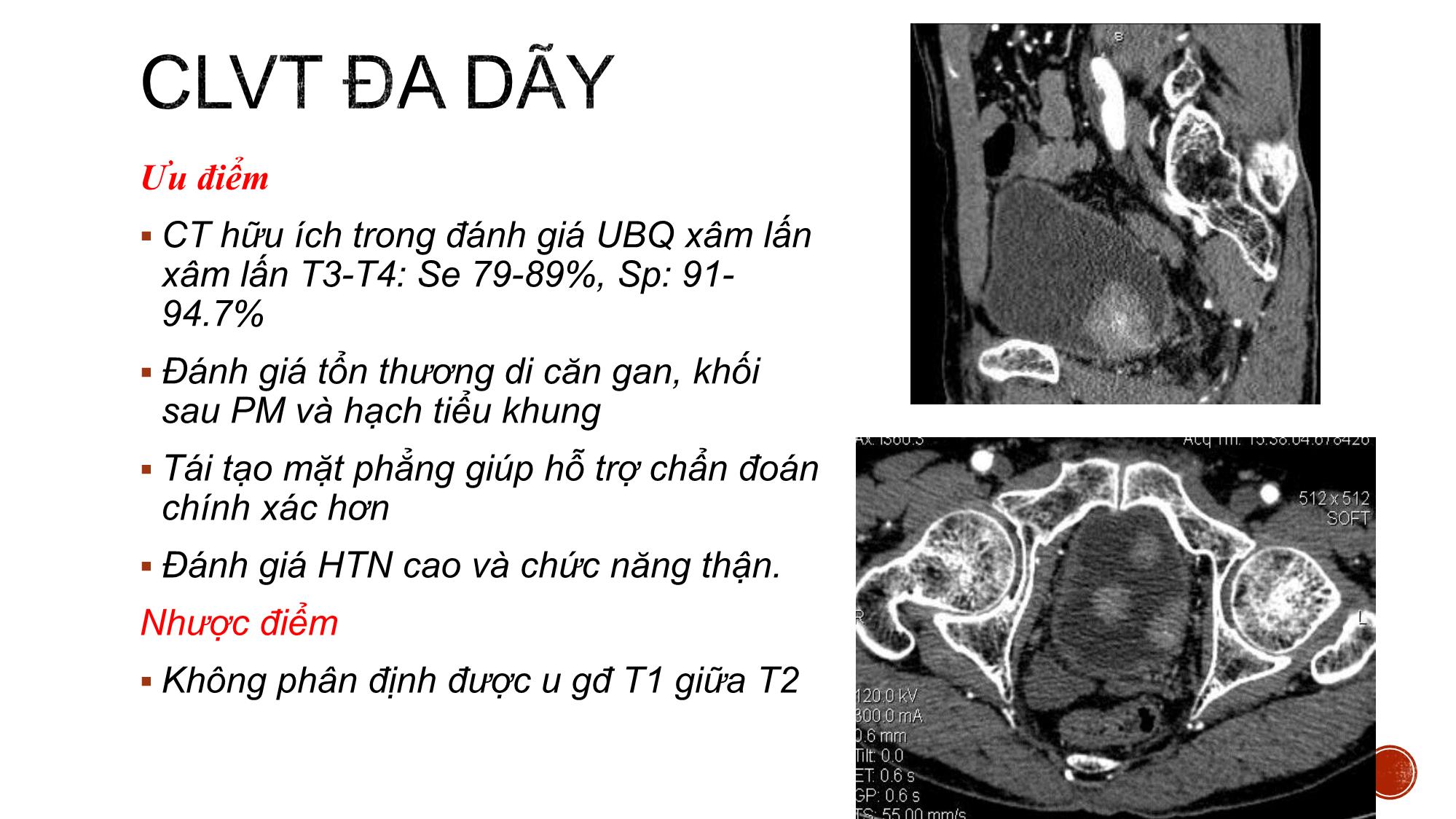
Bs. Nguyễn Quang Toàn – Bv K TW PGS.TS. Vũ Đăng Lưu- PGS. TS. Bùi Văn Giang hinhanhykhoa.com HÌNH THỂ NGOÀI VÀ LQ Hình tứ diện tam giác 1 đáy, 1 mặt trên phúc mạc che phủ 2 mặt dưới bên Và 1 đỉnh Cổ BQ có niệu đạo trong HÌNH THỂ TRONG Tam giác bàng quang UT BQ là UT phổ biến nhất của HTN Ở Mỹ, năm 2013 có 72570 người có UBQ, tử vong 15210 người UTBQ là UT hay gặp thứ 4 ở nam, thứ 10 ở nữ, nam/nữ 3-4 lần Phát hiện sớm có KN giảm 47 % tử vong Triệu chứng lâm sàng: hay gặp nhất là đái máu đại thể, ít gặp hơn là rối loạn tiểu tiện, đau vùng bụng dưới. hinhanhykhoa.com • GPB: 90% UTBQ là TB chuyển tiếp, 6-8 % biểu mô vảy, còn lại BM tuyến (∑ 25% là thể hỗn hợp, TL xấu hơn đơn dòng TB). • TBH : Dựa vào tăng sl TB, mất phân cực, chất nền bề mặt, KT, CNS, nhân...=> 3 độ; G1: ít khác biệt TB, G2: dị thường TB trung bình; G3 ; biến đổi nghiêm trọng TB hinhanhykhoa.com Điều trị và tiên lượng được quyết định bởi sự phân loại cơ bản giai đoạn T của u với thành BQ 2 nhóm: Giai đoạn bề mặt không xâm lấn (T1 hoặc thấp hơn) Giai đoạn xâm lấn (T2 hoặc cao hơn) GIAI ĐOẠN T1 HOẶC THẤP HƠN Điều trị bằng PT cắt u nội soi Bổ trợ bằng bơm hóa chất trong lòng BQ GIAI ĐOẠN T2 – T4 Tiên lượng điều trị khó khăn Cắt bàng quang toàn bộ Hóa chất và xạ trị bổ trợ Ưu điểm: Là phương tiện sàng lọc u bàng quang tốt, rẻ tiền Có thể xác định được giai đoạn khu trú hay xâm lấn cơ quan Trên SA: UBQ tăng âm nhẹ so với thành BQ Nhược: Khó cdpb với bùn hoặc cục máu đông Các khối u nhỏ <0.5 cm thường dễ bỏ sót ở vị trí cổ BQ Không phân biệt được U ở giai đoạn giữa T1 và T2 và khó đánh giá đầy đủ gd xâm lấn tạng lân cận Ưu điểm CT hữu ích trong đánh giá UBQ xâm lấn xâm lấn T3-T4: Se 79-89%, Sp: 91- 94.7% Đánh giá tổn thương di căn gan, khối sau PM và hạch tiểu khung Tái tạo mặt phẳng giúp hỗ trợ chẩn đoán chính xác hơn Đánh giá HTN cao và chức năng thận. Nhược điểm Không phân định được u gđ T1 giữa T2 Chuẩn bị bệnh nhân: 1. BN nhân nhịn tiểu ít nhất 1h trước khi chụp 2. BN đặt sonde tiểu có thể bơm 250 – 400ml nước muối sinh lý 3. Giảm nhu động ruột 1mg Glucagon hoặc tiêm 20mg Buscopan trước khi chụp 4. Giảm chuyển động nhịp thở bằng cách bao quanh bụng phù hợp hinhanhykhoa.com Chuỗi xung T2W Kỹ thuật : Hướng AX đánh giá vị trí u, bổ sung COR nếu u ở thành bên, SAG u ở thành trước – sau vuông góc với trục của u Trên T2W: Xác định vị trí u U thường tăng nhẹ tín hiệu với thành BQ Các khối u dạng polyp lớp đáy dày hoặc dạng dày thành khó đánh giá được độ xâm lấn. Chuỗi xung động học T1 xóa mỡ ( DCE) Liều 0.1 ml/kg Nguyên lý: Các khối UTBQ, lớp niêm mạc và dưới niêm giàu mạch máu bắt thuốc ở những giây đầu tiên 20-30s Lớp cơ và thanh mạc ngấm thuốc ở thì muộn hơn 60- 120s Thời điểm muộn> 5p quan sát được vị trí u dù u nhỏ => Đánh giá nền khối u nhận định sự mất liên tục hay không với lớp cơ Chuỗi xung DWI (ADC) Sử dụng giá trị b1000 s/ 𝐦𝐦𝟐 Tín hiệu khối u tăng mạnh trên DWI, p.b rõ phần dưới niêm tín hiệu trung bình, phần cơ giảm tín hiệu.=> quan trọng nâng cao giá trị CĐ mà trên T2W và DCE khó p.b P.b khối u lành và phản ứng viêm dày thành không hạn chế khuếch tán. Chuỗi xung DWI – giá trị ADC với UTBM chuyển tiếp Đo theo KT u, S>0,5 c𝑚2 Những NC ban đầu cho thấy giá trị ADC TB của các khối UTBQ (1,06 ± 0,26 x 10-3 mm2/s) so sánh với thành BQ bình thường (2,01 ± 0,11 x 10-3 mm2/s) và những khối u lành tính 1,8 ± 0,19 x 10-3 mm2/s, có sự khác biệt đáng kể . # giữa giai đoạn mô học G1, G2 và G3 của u M,80y, MIBC, ADC=0.94 x 10−3 mm2/s ĐỐI TƯỢNG NC : Mô tả tiến cứu 43 BN u bàng quang (trong đó 38 BN có u nguồn gốc từ mô bệnh học u bàng quang, 5 bệnh nhân có mô học từ nguồn gốc khác), được chụp CHT, được phẫu thuật (phẫu thuật cắt u nội soi, sinh thiết nội soi hay phẫu thuật toàn bộ). ĐỊA ĐIỂM VÀ THỜI GIAN NGHIÊN CỨU Thời gian từ tháng 5 năm 2017 đến tháng 6 năm 2018 tại bệnh viện K Trung ương cơ sở Tân Triều Đặc điểm chung của đối tượng nghiên cứu. Tuổi trung bình: 56±13.24 (27-76) tuổi, NC thế giới > 50t chiếm 73.6%. Giới: Trong 38 BN tỷ lệ nam/ nữ ≈7/1. Tương đồng NC Lê Thanh Dũng (2003), Lê Minh Hoàn (2014), khác biệt với NC Mỹ nam/ nữ = 3/1 Triệu chứng lâm sàng: Hầu hết BN tiểu máu (86,7%), tiểu máu kèm rối loạn tiểu tiện (28.9%), phát hiện tình cờ (7,9%), không có bệnh nhân nào bí tiểu. Đặc điểm UTBQ trên CHT Số lượng u : Thường 1 khối u (64.8%). Vị trí u : phân bố thành bên 30,7%, thành sau 27.3%, thành trước 17.5%, cổ BQ 19,3%, tam giác và toàn bộ thành 1BN Tương tự NC Lê Minh Hoàn (2014) và các tác giả trên TG Kích thước u : 7-68 mm, TB 23,47 ±14,09 mm, không liên quan đến phân độ T (p> 0.05) , tương đương Whalan và cs. Đặc điểm UTBQ trên CHT Hình dáng khối u và xâm lấn : Khối có hình dạng Polyp hay gặp nhất 65.8%, dày lớp dưới niêm 10.5% tương ứng với gđ bệnh. KQ nghiên cứu tương đồng với Tekeuchi và cs. Có mối tương quan hình dáng và gđ bệnh (p<0.001) Khối u dạng polyp thường u bề mặt Khối dày thành thường u xâm lấn Đối chiếu các dấu hiệu MRI và mức độ xâm lấn UTBQ KQ nghiên cứu BN ở giai đoạn T3 và T4 chỉ 4/38 BN (10.5%) Thấp hơn so với NC Lê Minh Hoàn (2014), S. Tritschler, C. Mosler và cs 35,9 % lúc mới phát hiện Phương tiện chẩn đoán rộng rãi và Phát hiện sớm 1 BN giai đoạn T4 ở cổ BQ xâm lấn, tương đồng theo Catalona W J các khối ở cổ và tam giác BQ có khả năng xâm lấn TLT – túi tinh, AD, niêu đạo, NQ gây chít hẹp Vai trò CHT trong đánh giá phân độ giai đoạn T của UTBQ sử dụng chuỗi xung T2W và DCE GPB T2W+DCE T1 hoặc thấp hơn T2 hoặc cao hơn Tổng T1 hoặc thấp hơn 23 0 23 T2 hoặc cao hơn 6 9 15 Tổng 29 9 38 KQ: Se = 79.3%, Sp = 100%, ACC = 84.2% Tương tự Takes và cs . Se = 95-97 %, Sp = 55- 67%, ACC = 85 % hinhanhykhoa.com Vai trò CHT trong đánh giá phân độ giai đoạn T của UTBQ sử dụng chuỗi xung T2W và DCE và DWI GPB T2W+DCE+DWI T1 hoặc thấp hơn T2 hoặc cao hơn Tổng T1 hoặc thấp hơn 28 3 31 T2 hoặc cao hơn 1 6 7 Tổng 29 9 38 KQ: Chỉ số tương hợp Cohen’s Kappa K= 0.685 (p<0.001); Se = 96.5%, Sp = 66.7%, ACC = 89.5%, PPV= 90.3%. Kết quả cho thấy giá trị DWI tương tự nhiều tác giả Takeuchi , Ghafori Giá trị ADC với độ mô học u Nhóm NC có 36/38 BN UTBM đường niệu Giai đoạn T1 hoặc thấp hơn T2 hoặc cao hơn Tổng số 29 7 TB ADC( x𝟏𝟎−𝟑𝒎𝒎𝟐/s) 1.138 0.106 0.79 0.075 Sự khác biệt có ý nghĩa thống kê (p< 0.001) tương tự các nghiên cứu Takeuchi và cs, Wang và cs Giá trị ADC trong tiên lượng ung thư biểu mô đường niệu xâm lấn (T1 hoặc thấp hơn và T2 hoặc cao hơn). Diện tích dưới đường cong AUC là 0,888x10−3𝒎𝒎𝟐/s, với điểm cut – off 0,981, độ nhạy 96,6% và độ đặc hiệu 87.5%. Phương pháp Điều trị Điều trị Phẫu thuật nội soi cắt u Hóa chất trước phẫu thuật Phẫu thuật cắt BQ toàn bộ Phẫu thuật Cắt BQ bán phần Không điều trị Tổng số 28 2 6 1 1 Tỷ lệ % 73.7 5.3 15.6 2.6 2.6 Các bệnh nhân ở giai đoạn T1 hoặc thấp hơn đều đc PT nội soi 73.7% Nguyễn Xuân Th, 61 tuổi, Mã hồ sơ : 183069100. Chẩn đoán CHT : UTBQ giai đoạn T1 hoặc thấp hơn, ADC 1.22𝑥10−3𝑚𝑚2/s , GPB: u biểu mô đường niệu, độ ác tính thấp Trần Thị B, 49 tuổi, MHS: 173083203, chẩn đoán MRI u giai đoạn T1, chẩn đoán GPB: U giai đoạn T1 Đinh Công H, 72t, MHS : 183111428 , CHT giai đoạn T2, GPB UTBM chuyển tiếp xâm nhập, độ cao. Chẩn đoán sai Nguyễn Tất Th, 69 tuổi, MHS: 173139356. Chẩn đoán MRI: UTBQ cổ bàng quang phân độ T1. Chẩn đoán GPB sau PT cắt BQ toàn bộ UT tiền liệt tuyến (Glison 9đ) di căn bàng quang UTBQ thường gặp ở lứa tuổi > 50 tuổi Nam/nữ ~ 7/1 Lâm sàng : ~86.7% tiểu máu, có thể kèm theo rối loạn tiểu Thường 1 khối u (64.8%), hay gặp dạng polyp có cuống 65.8% CHT đóng vai trò quan trọng trong phân độ giai đoạn T( có hay không xâm nhập lớp cơ) với độ chính xác cao (89.5%) Giá trị ADC có liên quan đến phân độ mô học của khối u 1. Takeuchi M., Sasaki S., Ito M., et al. (2009). Urinary Bladder Cancer: Diffusion- weighted MR Imaging—Accuracy for Diagnosing T Stage and Estimating Histologic Grade. Radiology, 251(1), 112–121. 2. Lê Thanh Dũng (2003). Nghiên cứu giá trị của chụp cắt lớp vi tính trong chẩn đoán u bàng quang. Luận văn tốt nghiệp nội trú(Đại học Y khoa Hà Nội). 3. Lê Minh Hoàn Nghiên cứu giá trị của chụp cắt lớp vi tính 64 dãy đầu dò trong ung thư bàng quang. Luận văn thạc sỹ y khoa.Đại học Y khoa Hà Nội. 4. Tekes A., Kamel I., Imam K., et al. (2005). Dynamic MRI of bladder cancer: evaluation of staging accuracy. Am J Roentgenol, 184(1), 121–127. 5. Hafeez S. and Huddart R. (2013). Advances in bladder cancer imaging. BMC Med, 11(1), 104.
File đính kèm:
 nghien_cuu_dac_diem_hinh_anh_va_gia_tri_cht_trong_danh_gia_p.pdf
nghien_cuu_dac_diem_hinh_anh_va_gia_tri_cht_trong_danh_gia_p.pdf

