Lymphôm không hodgkin cơ quan sinh dục nữ Báo cáo trường hợp lâm sàng và xem lại y văn
Lymphôm không Hodgkin (LKH) cơ quan sinh dục nữ nguyên phát rất hiếm gặp chiếm tỷ lệ 1,1,%
lymphôm không Hodgkin. Bệnh khó chẩn đoán do các triệu chứng lâm sàng và hình ảnh không đặc hiệu,
ngoài ra, mô bệnh học có thể nhầm với ung thư đường sinh dục nữ khác. Chẩn đoán xác định dựa vào
hóa mô miễn dịch với các dấu ấn đặc hiệu của các tế bào lymphô. Đánh giá giai đoạn và điều trị theo giải
phẫu bệnh như lymphôm không Hodgkin chung. Nhằm khảo sát một số đặc điểm về triệu chứng lâm sàng
của bệnh hiếm này, chúng tôi hồi cứu năm trường hợp lâm sàng đã được chẩn đoán là lymphôm không
Hodgkin cơ quan sinh dục nữ nguyên phát.
Hai trường hợp lymphôm không Hodgkin cổ tử cung (CTC) giai đoạn IIE, hóa trị rituximab (R)-CHOP 6
chu kỳ kết hợp với xạ trị ngoài, đạt đáp ứng hoàn toàn. Một trường hợp LKH buồng trứng hoá trị R-CHOP
6 chu kỳ và đạt đáp ứng hoàn toàn. Một trường hợp LKH thân tử cung hoá trị R CHOP 6 chu kỳ và đạt
đáp ứng hoàn toàn. Một trường hợp LKH âm đạo

Trang 1
Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Lymphôm không hodgkin cơ quan sinh dục nữ Báo cáo trường hợp lâm sàng và xem lại y văn

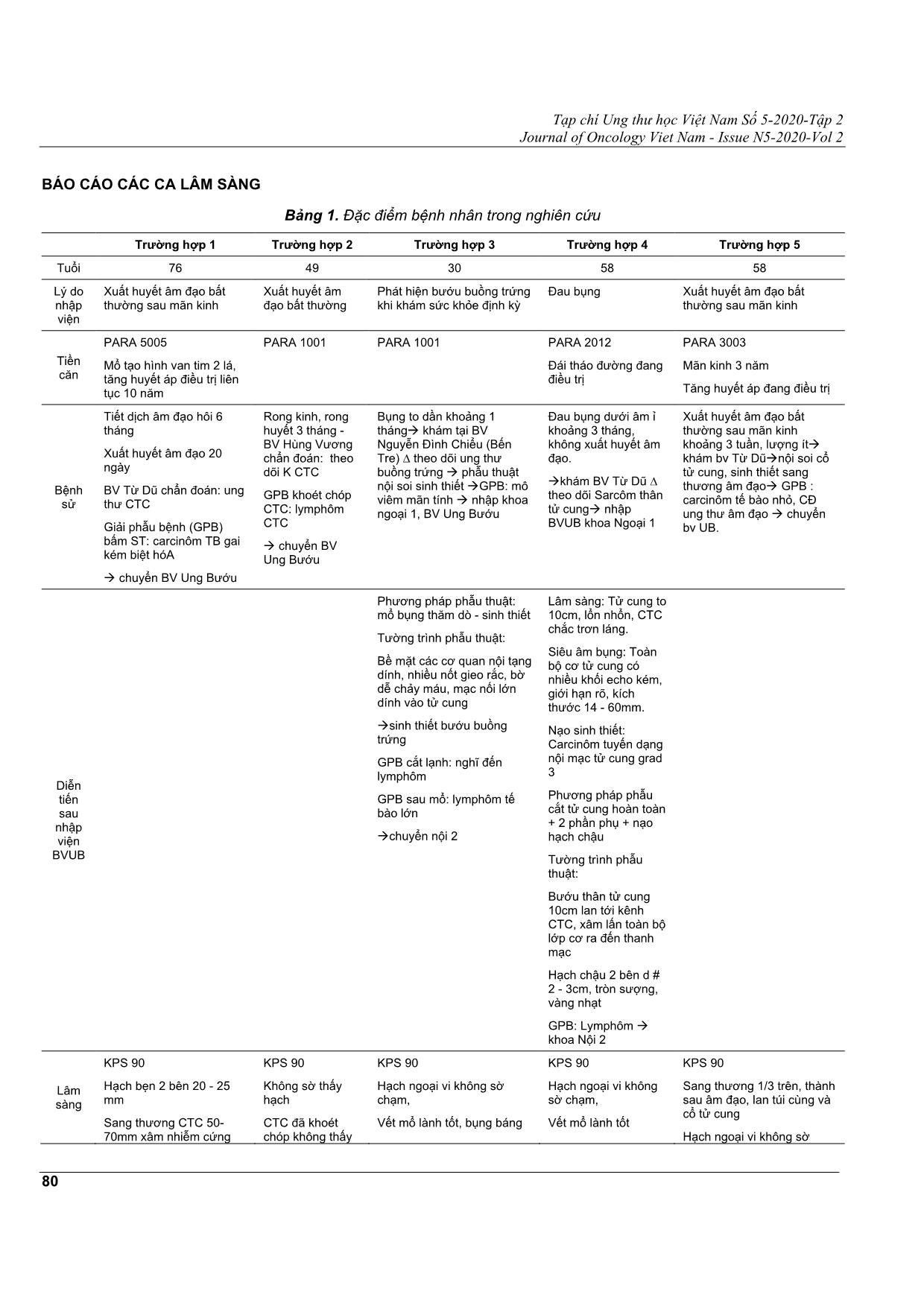
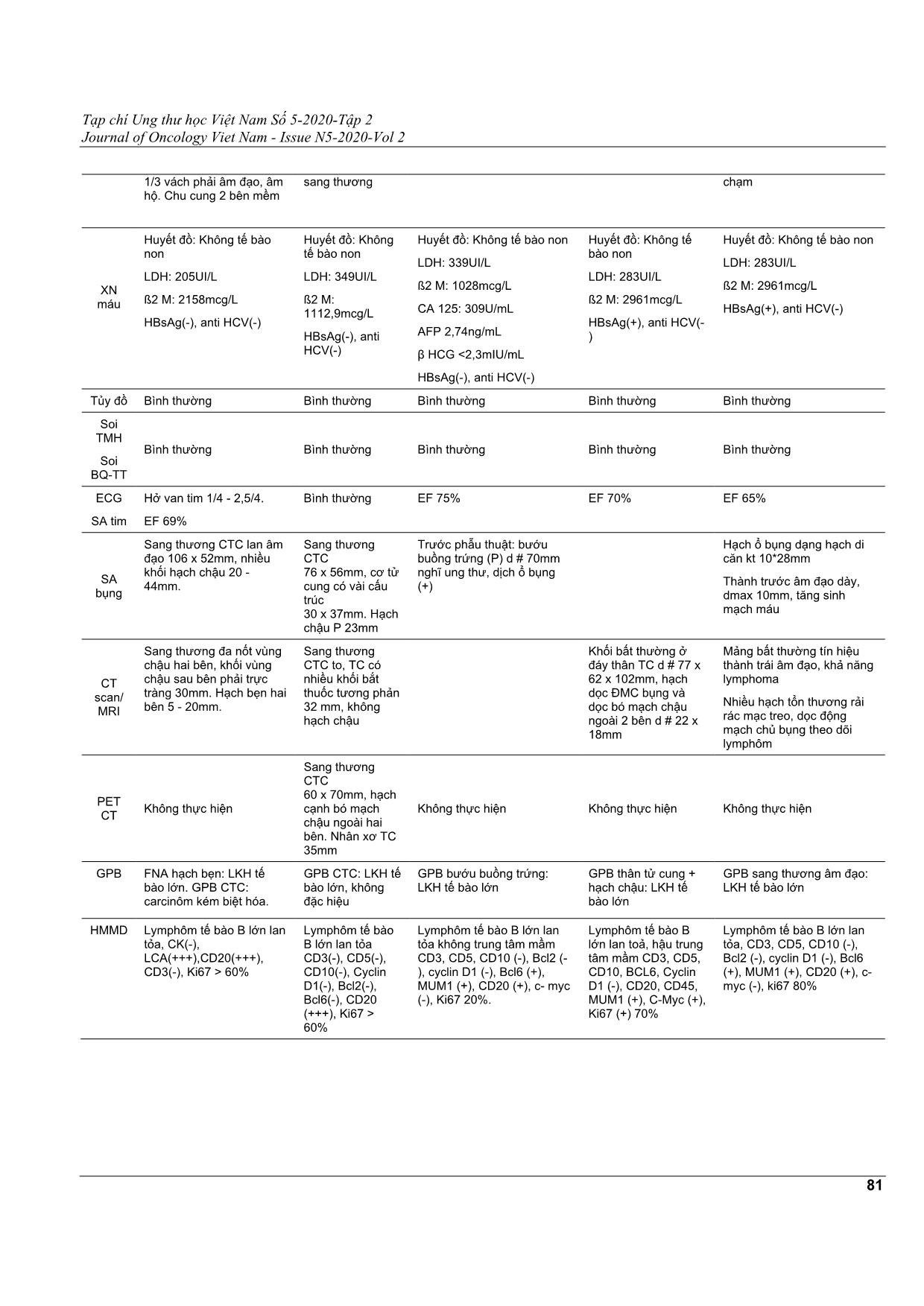
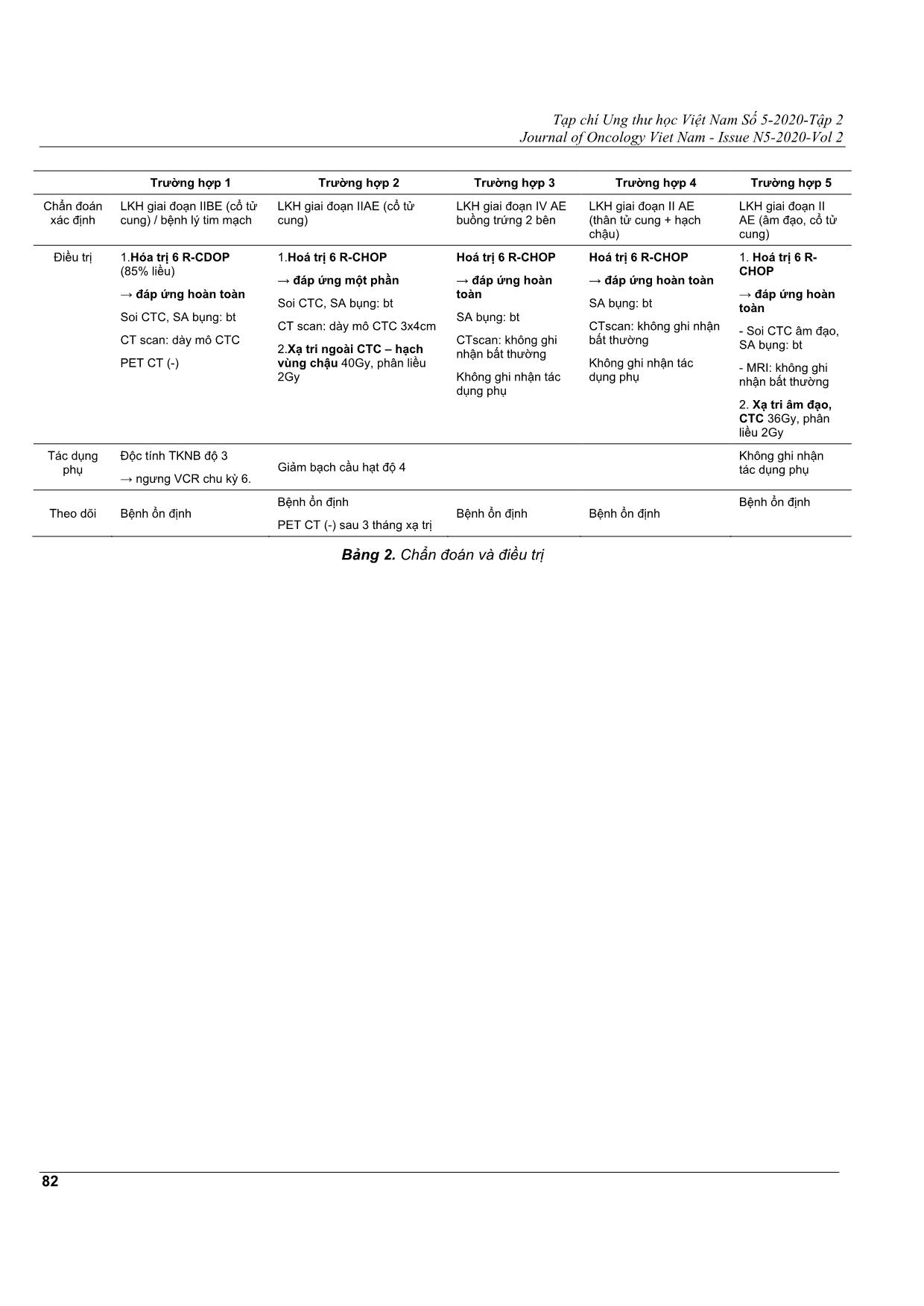
Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 79 LYMPHÔM KHÔNG HODGKIN CƠ QUAN SINH DỤC NỮ BÁO CÁO TRƯỜNG HỢP LÂM SÀNG VÀ XEM LẠI Y VĂN NGUYỄN THỊ THANH SON1, PHAN MINH CHÂU2, LƯU HÙNG VŨ3, PHẠM XUÂN DŨNG4 Địa chỉ liên hệ: Nguyễn Thị Thanh Son Email: [email protected] Ngày nhận bài: 09/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 BSĐT Khoa Nội Huyết học hạch - Bệnh viện Ung Bướu TP. HCM Bộ môn Ung Bướu - Trường Đại học Y Khoa Phạm Ngọc Thạch TP. HCM 2 BSĐT Khoa Nội Huyết học hạch - Bệnh viện Ung Bướu TP. HCM 3 BSCKII. Trưởng Khoa Nội Huyết học hạch - Bệnh viện Ung Bướu TP. HCM 4 TS.BS. Giám đốc Bệnh viện Ung Bướu TP. HCM Trưởng Bộ môn Ung Bướu - Trường Đại học Y khoa Phạm Ngọc Thạch TÓM TẮT Lymphôm không Hodgkin (LKH) cơ quan sinh dục nữ nguyên phát rất hiếm gặp chiếm tỷ lệ 1,1,% lymphôm không Hodgkin. Bệnh khó chẩn đoán do các triệu chứng lâm sàng và hình ảnh không đặc hiệu, ngoài ra, mô bệnh học có thể nhầm với ung thư đường sinh dục nữ khác. Chẩn đoán xác định dựa vào hóa mô miễn dịch với các dấu ấn đặc hiệu của các tế bào lymphô. Đánh giá giai đoạn và điều trị theo giải phẫu bệnh như lymphôm không Hodgkin chung. Nhằm khảo sát một số đặc điểm về triệu chứng lâm sàng của bệnh hiếm này, chúng tôi hồi cứu năm trường hợp lâm sàng đã được chẩn đoán là lymphôm không Hodgkin cơ quan sinh dục nữ nguyên phát. Hai trường hợp lymphôm không Hodgkin cổ tử cung (CTC) giai đoạn IIE, hóa trị rituximab (R)-CHOP 6 chu kỳ kết hợp với xạ trị ngoài, đạt đáp ứng hoàn toàn. Một trường hợp LKH buồng trứng hoá trị R-CHOP 6 chu kỳ và đạt đáp ứng hoàn toàn. Một trường hợp LKH thân tử cung hoá trị R CHOP 6 chu kỳ và đạt đáp ứng hoàn toàn. Một trường hợp LKH âm đạo hoá trị R CHOP 6 chu kỳ và đạt đáp ứng hoàn toàn. Tất cả các trường hợp bệnh ổn định đến hiện tại. Từ khóa: lymphôm không Hodgkin cơ quan sinh dục nữ nguyên phát, hóa trị, xạ trị, rituximab. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 80 BÁO CÁO CÁC CA LÂM SÀNG Bảng 1. Đặc điểm bệnh nhân trong nghiên cứu Trường hợp 1 Trường hợp 2 Trường hợp 3 Trường hợp 4 Trường hợp 5 Tuổi 76 49 30 58 58 Lý do nhập viện Xuất huyết âm đạo bất thường sau mãn kinh Xuất huyết âm đạo bất thường Phát hiện bướu buồng trứng khi khám sức khỏe định kỳ Đau bụng Xuất huyết âm đạo bất thường sau mãn kinh Tiền căn PARA 5005 Mổ tạo hình van tim 2 lá, tăng huyết áp điều trị liên tục 10 năm PARA 1001 PARA 1001 PARA 2012 Đái tháo đường đang điều trị PARA 3003 Mãn kinh 3 năm Tăng huyết áp đang điều trị Bệnh sử Tiết dịch âm đạo hôi 6 tháng Xuất huyết âm đạo 20 ngày BV Từ Dũ chẩn đoán: ung thư CTC Giải phẫu bệnh (GPB) bấm ST: carcinôm TB gai kém biệt hóA chuyển BV Ung Bướu Rong kinh, rong huyết 3 tháng - BV Hùng Vương chẩn đoán: theo dõi K CTC GPB khoét chóp CTC: lymphôm CTC chuyển BV Ung Bướu Bụng to dần khoảng 1 tháng khám tại BV Nguyễn Đình Chiểu (Bến Tre) ∆ theo dõi ung thư buồng trứng phẫu thuật nội soi sinh thiết GPB: mô viêm mãn tính nhập khoa ngoại 1, BV Ung Bướu Đau bụng dưới âm ỉ khoảng 3 tháng, không xuất huyết âm đạo. khám BV Từ Dũ ∆ theo dõi Sarcôm thân tử cung nhập BVUB khoa Ngoại 1 Xuất huyết âm đạo bất thường sau mãn kinh khoảng 3 tuần, lượng ít khám bv Từ Dũ nội soi cổ tử cung, sinh thiết sang thương âm đạo GPB : carcinôm tế bào nhỏ, CĐ ung thư âm đạo chuyển bv UB. Diễn tiến sau nhập viện BVUB Phương pháp phẫu thuật: mổ bụng thăm dò - sinh thiết Tường trình phẫu thuật: Bề mặt các cơ quan nội tạng dính, nhiều nốt gieo rắc, bờ dễ chảy máu, mạc nối lớn dính vào tử cung sinh thiết bướu buồng trứng GPB cắt lạnh: nghĩ đến lymphôm GPB sau mổ: lymphôm tế bào lớn chuyển nội 2 Lâm sàng: Tử cung to 10cm, lổn nhổn, CTC chắc trơn láng. Siêu âm bụng: Toàn bộ cơ tử cung có nhiều khối echo kém, giới hạn rõ, kích thước 14 - 60mm. Nạo sinh thiết: Carcinôm tuyến dạng nội mạc tử cung grad 3 Phương pháp phẫu cắt tử cung hoàn toàn + 2 phần phụ + nạo hạch chậu Tường trình phẫu thuật: Bướu thân tử cung 10cm lan tới kênh CTC, xâm lấn toàn bộ lớp cơ ra đến thanh mạc Hạch chậu 2 bên d # 2 - 3cm, tròn sượng, vàng nhạt GPB: Lymphôm khoa Nội 2 Lâm sàng KPS 90 Hạch bẹn 2 bên 20 - 25 mm Sang thương CTC 50- 70mm xâm nhiễm cứng KPS 90 Không sờ thấy hạch CTC đã khoét chóp không thấy KPS 90 Hạch ngoại vi không sờ chạm, Vết mổ lành tốt, bụng báng KPS 90 Hạch ngoại vi không sờ chạm, Vết mổ lành tốt KPS 90 Sang thương 1/3 trên, thành sau âm đạo, lan túi cùng và cổ tử cung Hạch ngoại vi không sờ Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 81 1/3 vách phải âm đạo, âm hộ. Chu cung 2 bên mềm sang thương chạm XN máu Huyết đồ: Không tế bào non LDH: 205UI/L ß2 M: 2158mcg/L HBsAg(-), anti HCV(-) Huyết đồ: Không tế bào non LDH: 349UI/L ß2 M: 1112,9mcg/L HBsAg(-), anti HCV(-) Huyết đồ: Không tế bào non LDH: 339UI/L ß2 M: 1028mcg/L CA 125: 309U/mL AFP 2,74ng/mL β HCG <2,3mIU/mL HBsAg(-), anti HCV(-) Huyết đồ: Không tế bào non LDH: 283UI/L ß2 M: 2961mcg/L HBsAg(+), anti HCV(- ) Huyết đồ: Không tế bào non LDH: 283UI/L ß2 M: 2961mcg/L HBsAg(+), anti HCV(-) Tủy đồ Bình thường Bình thường Bình thường Bình thường Bình thường Soi TMH Soi BQ-TT Bình thường Bình thường Bình thường Bình thường Bình thường ECG SA tim Hở van tim 1/4 - 2,5/4. EF 69% Bình thường EF 75% EF 70% EF 65% SA bụng Sang thương CTC lan âm đạo 106 x 52mm, nhiều khối hạch chậu 20 - 44mm. Sang thương CTC 76 x 56mm, cơ tử cung có vài cấu trúc 30 x 37mm. Hạch chậu P 23mm Trước phẫu thuật: bướu buồn ... . Triệu chứng lâm sàng đặc hiệu do đó có thể bị chẩn đoán nhầm với các u nguyên phát khác của buồng trứng, tử cung như bướu tế bào mầm, ung thư biểu mô không biệt hóa, ung thư biểu mô tế bào nhỏ. Hóa mô miễn dịch giúp xác định chẩn đoán mô bệnh học và các phân nhóm bệnh lymphôm. Tại Bệnh viện Ung Bướu TpHCM, trong 2 năm 2019 và 2020, chúng tôi ghi nhận năm trường hợp LKH cơ quan sinh dục nữ nguyên phát. LKH cổ tử cung nguyên phát Độ tuổi chẩn đoán lymphôm nguyên phát CTC từ 27 - 80 tuổi, trung vị 44 tuổi, khá trẻ hơn so với lymphôm không Hodgkin nói chung[5, 14]. Nguyên nhân gây bệnh chưa rõ ràng. Một số yếu tố nguy cơ được đề cập đến nhiễm HIV, điều trị ức chế miễn dịch, tiếp xúc với hóa chất diệt côn trùng, chất gây ô nhiễm làm tăng nguy cơ mắc bệnh. Chưa có vai trò của Epstein-Barr virus và Human Papilloma virus trong sự phát triển lymphôm CTC. Biểu hiện triệu chứng lâm sàng không đặc hiệu. Đa số bệnh nhân than phiền vì xuất huyết âm đạo bất thường[8, 12]. Triệu chứng toàn thân sốt, sụt cân, mệt mỏi, đổ mồ hôi đêm ít gặp[6, 12, 14]. Khoảng 10 - 20% trường hợp được phát hiện qua khám sức khỏe định kỳ hoặc sau mổ cắt tử cung vì bệnh lý khác. Đa số lymphôm CTC phát triển nhanh, hơn ½ các trường hợp có sang thương CTC to trên 4 cm lúc chẩn đoán [6]. Cả hai trường hợp trong nghiên cứu chúng tôi có triệu chứng lâm sàng tương tự y văn. Quan sát đại thể qua soi CTC cho thấy kích thước CTC to, sang thương CTC có hình dạng polyp hoặc lan tỏa hình thùng; 67% các trường hợp hiếm đi kèm loét hay hoại tử bề mặt biểu mô do tổn thương dạng dưới niêm [6]. Cần lưu ý những trường hợp có Pap’s bất thường (50% trường hợp) mặc dù xét nghiệm này không được sử dụng chẩn đoán xác định bệnh [6]. Sinh thiết sâu tổn thương và nhuộm hóa mô miễn dịch là phương tiện chủ yếu giúp chẩn đoán xác định và phân biệt với viêm CTC mạn tính, carcinôm kém biệt hóa, sarcôm và các tổn thương dạng lymphôm khác [3, 6, 9, 14]. CT scan hay MRI vùng chậu giúp ích trong chẩn đoán, đánh giá giai đoạn tuy độ đặc hiệu còn thấp [3, 8, 12]. Ngày nay, PET CT được khuyến cáo thực hiện trong bệnh lý lymphôm trong xếp giai đoạn chẩn đoán và đánh giá đáp ứng điều trị, đặc biệt đói với lymphôm diễn tiến nhanh mô bệnh học háo FDG [2]. Một trường hợp được đánh giá đáp ứng bằng PET cho thấy vai trò rõ ràng của PET trong trường hợp không xác định được bản chất tổn thương còn sót trên CT scan. Chưa có sự thống nhất về xếp giai đoạn lymphôm nguyên phát CTC. Vì vậy, cả hai hệ thống FIGO và Ann Arbor đều được sử dụng để xếp giai đoạn cho bệnh lý này [8]. Đa số bệnh nhân lymphôm CTC ở giai đoạn sớm và được xếp giai đoạn theo Ann Arbor, giai đoạn I (69,2%), giai đoạn II (22,7%), giai đoạn III-IV (8,1%)[2]. Giải phẫu bệnh thường gặp nhất là lymphôm lan tỏa tế bào B lớn (37%), kế đến là lymhôm dạng nang (5-8,5%)[2, 8]. Các loại mô học hiếm gặp khác là lymphôm vùng rìa lymphô B và lymphôm dạng lymphô liên quan đến tế bào tiết nhầy[8]. Hiện nay, chưa có điều trị chuẩn cho lymphôm nguyên phát CTC do bệnh hiếm gặp, sự khác biệt về phân loại mô bệnh học, kinh nghiệm điều trị hạn chế. Phương thức điều trị bao gồm hóa trị đơn thuần, xạ trị đơn thuần hoặc phối hợp hai đến ba mô thức phẫu-xạ- hóa[6, 8, 13, 14]. Vai trò phẫu thuật cũng được đề cập đến. Một vài nghiên cứu ghi nhận tỉ lệ sống còn rất cao ở bệnh nhân giai đoạn sớm, grad thấp hay trung bình sau điều trị phối hợp giữa phẫu thuật với hóa trị hoặc xạ trị. Vài nghiên cứu hồi cứu ghi nhận hiệu quả đáng kể của việc phối hợp với mô thức hóa trị. Ngược với quan điểm trên, những nghiên cứu lâm sàng ngẫu nhiên cho thấy hiệu quả hóa trị ở lymphôm grad thấp, giai đoạn sớm không có ý nghĩa thống kê do số lượng bệnh ít và khoảng thời gian theo dõi còn ngắn. So sánh loạt bệnh nhân xạ trị đơn thuần với bệnh điều trị đa mô thức trong nghiên cứu MD Anderson, phối hợp hóa trị với xạ trị ngoài trị cải thiện 20-30% sống còn không bệnh 10 năm. Tỉ lệ tái phát sau 10 năm là 46% [8]. Vai trò của rituximab - kháng thể đơn dòng kháng CD20 đã được chứng minh có hiệu quả trong điều trị lymphôm lan tỏa tế bào B lớn, tỉ lệ đáp ứng hoàn toàn cao, thời gian ổn định lâu dài, ít độc tính [2, 3, 8]. Mặc dù R-CHOP nhanh chóng trở thành phác đồ tiêu chuẩn cho mô bệnh học lymphôm tế bào lớn dòng B, CD20(+) nhưng hiệu quả trên Lymphôm CTC chưa xác định rõ . Tiên lượng của lymphôm ngoài hạch xấu hơn lymphôm tại hạch nhưng lymphôm CTC nguyên phát giai đoạn sớm có tiên lượng tốt hơn các bệnh lý ác tính khác ở đường sinh dục nữ. Giai đoạn bệnh và grad mô học là yếu tố tiên lượng quan trọng nhất; chỉ số IPI giúp tiên lượng bệnh [8]. Tỉ lệ sống còn ở giai đoạn IE (89%) cao hơn hẳn so với giai đoạn IIE và IV (20%) [8]. Khảo sát 187 bệnh lymphôm không Hodgkin đường sinh dục nữ, 118 trường hợp là lymphôm nguyên phát CTC; hóa trị phối hợp rituximab (11,2%) giúp bệnh ổn định lâu Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 84 dài không tái phát 85,2% trường hợp với trung vị theo dõi 40,5 tháng, tái phát 2%, tử vong do bệnh 8,6% và trung vị sống còn toàn bộ 4 năm. LKH buồng trứng Lymphôm buồng trứng là một bệnh lý ác tính rất hiếm gặp. Nó chiếm khoảng 0,5% trong bệnh lymphôm ngoài hạch và 1,5% trong bướu buồng trứng[4]. U ở hai bên buồng trứng chiếm tới hơn một nửa các trường hợp và thường có kèm theo hạch chậu, hạch quanh động mạch chủ. Mô bệnh học thường gặp nhất lymphôm tế bào B grad cao (lymphôm tế bào B lớn lan tỏa) chiếm tỷ lệ khoảng 20%, kế đến là lymphôm nang, lymphôm Burkitt ít găp. Tổn thương có thể xuất hiện ở một hay cả hai bên buồng trứng. Tuổi trung bình 42 - 47 tuổi[7]. Biểu hiện lâm sàng đa dạng, không đặc hiệu. Hơn 50% bệnh nhân không có triệu chứng lúc chẩn đoán, các triệu chứng như bụng to ra, hay cảm giác khó chịu ở vùng bụng chậu không thường gặp. Lymphôm buồng trứng có thể là nguyên phát hay thứ phát. Sự phân biệt này giúp tiên lượng thời gian sống còn vì lymphôm buồng trứng nguyên phát có thời gian sống còn toàn bộ 5 năm đến 80%, trong khi thứ phát chỉ khoảng 30%. Tuy nhiên không phải lúc nào cũng phân biệt được lymphôm buồng trứng nguyên phát hay thứ phát. Bệnh nhân của chúng tôi là thanh niên trẻ, không có triệu chứng lâm sàng, phát hiện tình cờ bướu buồng trứng qua khám sức khỏe định kì, CA125 tăng, LDH tăng. Dựa và triệu chứng lâm sàng và cận lâm sàng của bệnh nhân không thể chẩn đoán xác định là ung thư buồng trứng hay lymphôm buồng trứng. Vì triệu chứng ban đầu đều mơ hồ, không rõ ràng, tăng cả LDH và CA125. Đứng trước bệnh nhân này, xác định được giải phẫu bệnh là điều cấp thiết nhất. Để xác định khối bướu buồng trứng, siêu âm và CT scan là phương tiện chẩn đoán đơn giản, dễ dàng và thuận lợi. Ngoài ra, CT scan không những cho phép chẩn đoán sự lan rộng của khối u mà còn gợi ý bản chất của khối u, sự phân bố mạch máu và tình trạng hoại tử. Ferrozi và cộng sự đã tổng hợp 8 trường hợp lymphôm buồng trứng cho thấy hình ảnh trên siêu âm là một khối echo kém, đồng nhất, tăng sinh mạch máu ít. Còn hình ảnh trên CT scan là tổn thương giảm đậm độ giới hạn rõ, bắt tương phản nhẹ. Trong trường hợp này, hình ảnh trên siêu âm là khối bướu buồng trứng đồng nhất, tăng sinh mạch máu nhẹ, trên CT scan thấy khối đậm độ thấp cạnh 2 bên đáy tử cung, giới hạn rõ, phù hợp hình ảnh lymphôm buồng trứng. Xếp giai đoạn của lymphôm buồng trứng theo bảng phân loại Ann Abor. Do đó trong trường hợp này, chúng tôi xếp giai đoạn IVA cho bệnh nhân, tổn thương ở buồng trứng 2 bên, mạc nối lớn, hạch chậu, tràn dịch màng bụng, tràn dịch màng phổi. Khác với carcinôm buồng trứng, điều trị lymphôm buồng trứng chủ yếu là hóa trị, mặc dù chưa được thống nhất do tỷ lệ bệnh hiếm, nhưng điều trị chủ yếu tùy theo giải phẫu bệnh. Phẫu thuật đóng vai trò sinh thiết bướu để có giải phẫu bệnh. Theo y văn, vai trò hóa trị rất quan trọng và phải sử dụng các phác đồ phối hợp nhiều thuốc như CHOP kết hợp với rituximab khi có CD20 (+)[10]. Bệnh nhân của chúng tôi không được phẫu thuật cắt bướu, nhưng mô bệnh học lại là lymphôm tế bào B lớn lan tỏa, CD20 (+), thuộc loại lymphôm diễn tiến nhanh. Do đó chúng tôi tiến hành hóa trị phác đồ R CHOP 6 chu kỳ 100% liều. Bệnh nhân đạt đáp ứng hoàn toàn sau 6 chu kỳ đánh giá qua CT scan. Điều này có thể giải thích do mô bệnh học là lymphôm tế bào B lớn lan toả, CD 20 (+), đạt tỷ lệ đáp ứng hoàn toàn cao hơn khi phối hợp rituximab với hoá trị (CHOP hoặc CHOP like) so với hoá trị quy ước (76% so với 63% trong nghiên cứu GELA). Trong thời gian điều trị, bệnh nhân bị tác dụng phụ nhẹ, độ 0-1, không có biến chứng nào ghi nhận được. Bệnh nhân ổn định. LKH tử cung Lymphôm tử cung là 1 bệnh hiếm gặp, chiếm 0,5% trong bệnh lymphôm và < 1% trong lymphôm nguyên phát đường sinh dục nữ. Bệnh thường gặp ở bệnh nhân trẻ, tuổi trung bình 42 – 47 tuổi. Mô bệnh học thường là lymphôm tế bào B lớn. Fox và More đưa ra 3 tiêu chuẩn để chẩn đoán lymphôm tử cung nguyên phát: (1) Có sự hiện diện của một khối giới hạn ở tử cung; sự xâm nhiễm hạch vùng chẩn đoán qua mô bệnh học. (2) Không phải là bệnh bạch cầu. (3) Có khoảng thời gian khá dài giữa tổn thương ở tử cung và tổn thương khác. Biểu hiện lâm sàng không rõ ràng, đau âm ỉ bụng hay xuất huyết âm đạo bất thường nên chẩn đoán trễ hay chẩn đoán nhầm với carcinôm tử cung. Bệnh nhân của chúng tôi có xuất huyết âm đạo, MRI ghi nhận khối bướu to ở đáy tử cung, triệu chứng lâm sàng và cận lâm sàng không điển hình nên được chỉ định phẫu thuật thăm dò. Qua tường trình phẫu thuật thấy bướu thân tử cung 10 cm lan tới kênh CTC, xâm lấn toàn bộ lớp cơ ra đến thanh mạc, bướu giới hạn ở tử cung và hạch cạnh động mạch chủ bụng. Về điều trị, không có phương pháp điều trị chuẩn, chủ yếu dựa vào giải phẫu bệnh, có Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 85 thể kết hợp phẫu thuật và hóa trị. Vai trò của xạ trị chưa được chứng minh. Lymphôm không Hodgkin âm đạo LKH âm đạo rất hiếm gặp, thường được báo cáo các trường hợp lâm sàng, tuổi mắc bệnh từ 26 đến 66. Tình huống lâm sàng thường gặp là khối xâm nhiễm ở thành âm đạo, xuất huyết âm đạo hay tiết dịch âm đạo bất thường. Mô bệnh học là lymphôm tế bào B lớn. Do đây là bệnh rất hiếm, không có phương pháp điều trị nào riêng cho LKH nguyên phát của âm đạo. Phương pháp điều trị chính vẫn là hóa trị như LKH chung. Đối với LKH tế bào B lớn điều trị phác đồ rituximab CHOP. Xạ trị được cân nhắc do vẫn chưa có bằng chứng vai trò cụ thể. Tiên lượng sống còn sau 5 năm từ 80% đến 90% nếu chẩn đoán sớm và điều trị đầy đủ. Trường hợp của chúng tôi có một kết quả tốt tương tự như những thống kê này. KẾT LUẬN Qua năm trường hợp LKH cơ quan sinh dục nữ nguyên phát điều trị tại Bệnh viện Ung Bướu TP.HCM, chúng tôi ghi nhận tất cả các trường hợp có triệu chứng lâm sàng không điển hình, chẩn đoán ban đầu có thể là ung thư biểu mô. Phương tiện chẩn đoán ngoài lâm sàng, CT scan (hoặc PET/CT nếu được) và sinh thiết tổn thương để khảo sát giải phẫu bệnh cần phối hợp thêm hóa mô miễn dịch để có chẩn đoán xác định. Về điều trị vẫn dựa trên phương pháp điều trị chuẩn của LKH chung, vị trí tổn thương và giải phẫu bệnh trong đó đối với lymphôm tế bào B lớn lan tỏa CD20 (+) thì hóa trị liệu miễn dịch phối hợp rituximab với CHOP mang lại hiệu quả cao và bệnh ổn định lâu dài. Xạ trị ngoài phối hợp sau hóa trị đối với LKH cổ tử cung đạt đáp ứng một phần đã giúp cải thiện hiệu quả điều trị. TÀI LIỆU THAM KHẢO 1. Anand S Lagoo et al (2006), Lymphoma of the female genital tract: current status, Int J Gynecol Pathol; 25(1):1 - 21 2. Antonios Anagnostopoulos, Primary cervical and uterine corpus lymphoma; a case; report and literature review. Int J Clin Exp Med 2013;6(4):298 - 306. 3. Cohn DE (2007) Non-Hodgkin’s lymphoma mimicking gynecological malignancies of the vagina and cervix: a report of four cases. Int J Gynecol Cancer 17(1):274 - 279. 4. Dimopoulos MA, Daliani D, Pugh W et al (1997): Primary ovarian nonHodgkin’s lymphoma: outcome after treatment with combination chemotherapy. Gynecol Oncol; 64(3): 446 - 50 5. Hariprasad R (2006) Primary uterine lymphoma: report of 2 cases and review of literature. Am J Obst Gynecol 195:308 - 313. 6. Jitti Hanprasertpong, (2008) Primary non- Hodgkin's lymphoma of the uterine cervix. Asian Pacific J Cancer Prev, 9, 363-366 7. Julian A. Crasta and Elizabeth Vallikad (2009), Ovarian lymphoma, Indian J Med Paediatr Oncol. 2009 Jan-Mar; 30(1): 28 - 30 8. Korcum, A.F., et al., Primary follicular lymphoma of the cervix uteri: a review. Ann Hematol, 2007. 86(9): p. 623 - 30. 9. National Institute for Health and Clincal Execllence (NICE). Rituximab for the first line maintenance treatment of follicular non- Hodgkin’s lymphoma. Technology appraisal guidance no 226. Issued 2011 June. 10. Narendra Kumar et al (2014), Primary Ovarian Lymphoma: A Case Report and Review of Literature, The Journal of Obstetrics and Gynecology of India; 64(1):65 - 67. 11. Taylan Senol et al (2014), Five Cases of Non- Hodgkin B-Cell Lymphoma of the Ovary, Case Reports in Obstetrics and Gynecology; vol 2014: 5 pages 12. Thyagarajan MS, Dobson MJ, Biswas A (2004) Appearance of uterine cervical lymphoma on MRI: a case report and review of the literature. Br J Radiol 77:512–515. 13. Van Renterghem N (2005) Primary lymphoma of the cervix uteri: A diagnostic challenge. Report of two cases and review of the literature. Eur J Gynaecol Oncol 26(1):36–38. 14. Vasudev DS, Kaler AK. Non-Hodgkin’s Lymphoma of the Uterine Cervix. Online J Health Allied Scs. 2012;11(1):13.
File đính kèm:
 lymphom_khong_hodgkin_co_quan_sinh_duc_nu_bao_cao_truong_hop.pdf
lymphom_khong_hodgkin_co_quan_sinh_duc_nu_bao_cao_truong_hop.pdf

