Khảo sát hình thái mạch máu gan và các biến thể giải phẫu bằng hình chụp X quang cắt lớp vi tính
Kiến thức giải phẫu mạch máu gan đóng vai trò
quan trọng trong thực hành lâm sàng không chỉ đối với
các phẫu thuật viên chuyên ngành gan mật tụy mà còn
cho những bác sĩ chẩn đoán hình ảnh và các bác sĩ can
thiệp nội mạch. Các công trình nghiên cứu giải phẫu
mạch máu gan đã được thực hiện từ rất lâu. Tác giả
Michels [3] năm 1955 đã công bố nghiên cứu đầu tiên
về ĐMG, mô tả chi tiết việc phẫu tích 200 tử thi và tìm
được 10 dạng giải phẫu của ĐMG xếp theo thứ tự từ
1 tới 10, trong đó nhóm 1 là dạng giải phẫu phổ biến
hay dạng thường gặp, 9 dạng còn lại là các biến thể với
sự xuất hiện của một hoặc đồng thời cả hai các ĐMG
thay thế hoặc ĐMG phụ. Đặc biệt trong những năm gần
đây, khi phẫu thuật gan mật và các phương pháp can
thiệp nội mạch trong những trường hợp ung thư tế bào
gan, xơ gan đã đạt được nhiều tiến bộ vượt bậc như
là kỹ thuật ghép gan trên người cho gan còn sống [2],
các thủ thuật thuyên tắc hệ ĐMG, TMC. Tất cả các kỹ
thuật trên đòi hỏi sự nhận biết tường tận và chính xác
về giải phẫu mạch máu gan trước khi tiến hành can
thiệp, nhằm hạn chế tối đa nguy cơ chảy máu trong mổ
cũng như các tai biến, biến chứng sau mổ. Hơn nữa,
còn giúp lựa chọn người cho gan phù hợp nhất và tiên
lượng được độ phức tạp của cuộc phẫu thuật. Vì vậy,
việc thiết lập một “bản đồ mạch máu gan” nay đã trở
thành một bước không thể thiếu trước các phẫu thuật
hay thủ thuật can thiệp vào vùng gan mật [4]

Trang 1

Trang 2
Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Khảo sát hình thái mạch máu gan và các biến thể giải phẫu bằng hình chụp X quang cắt lớp vi tính

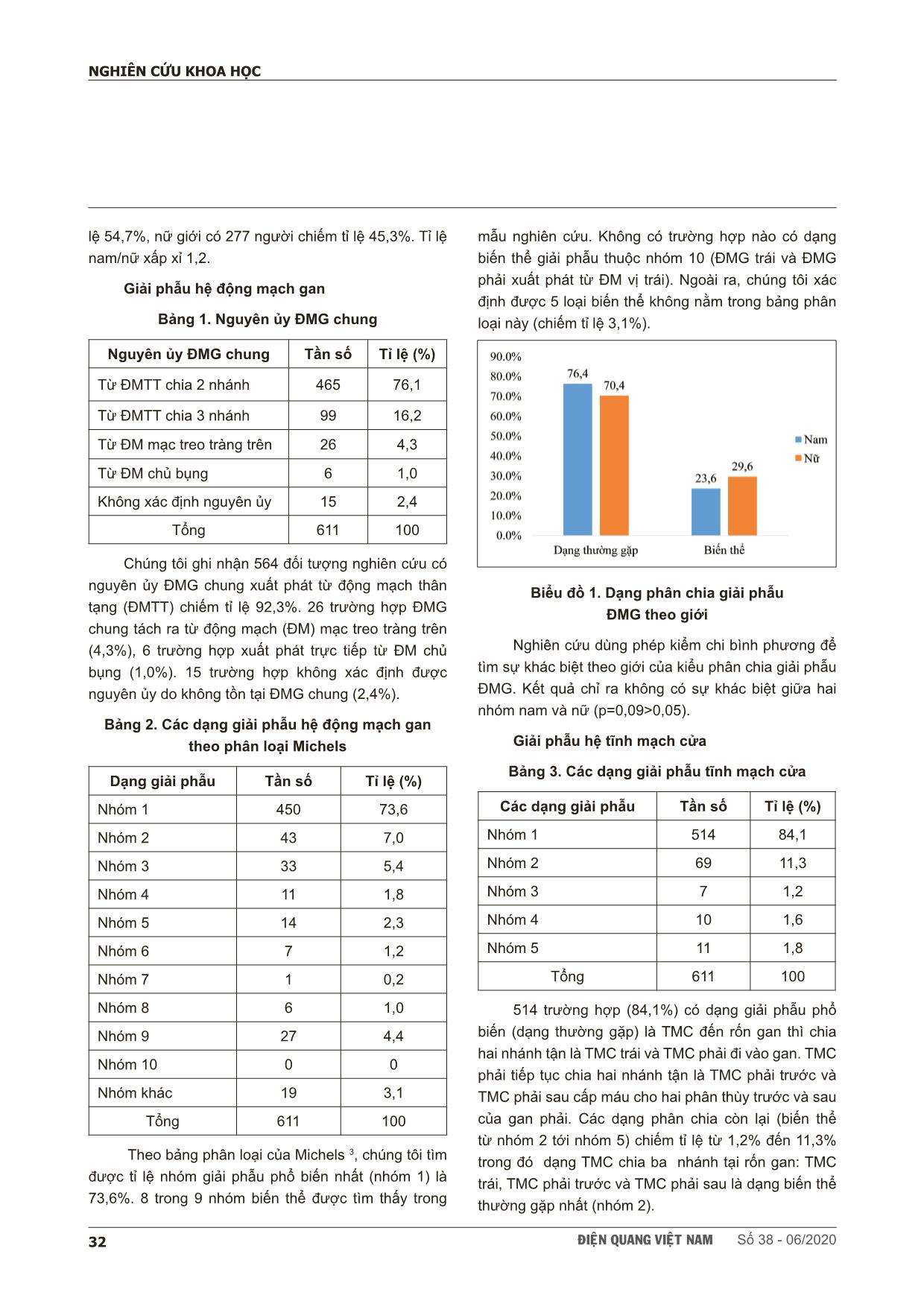
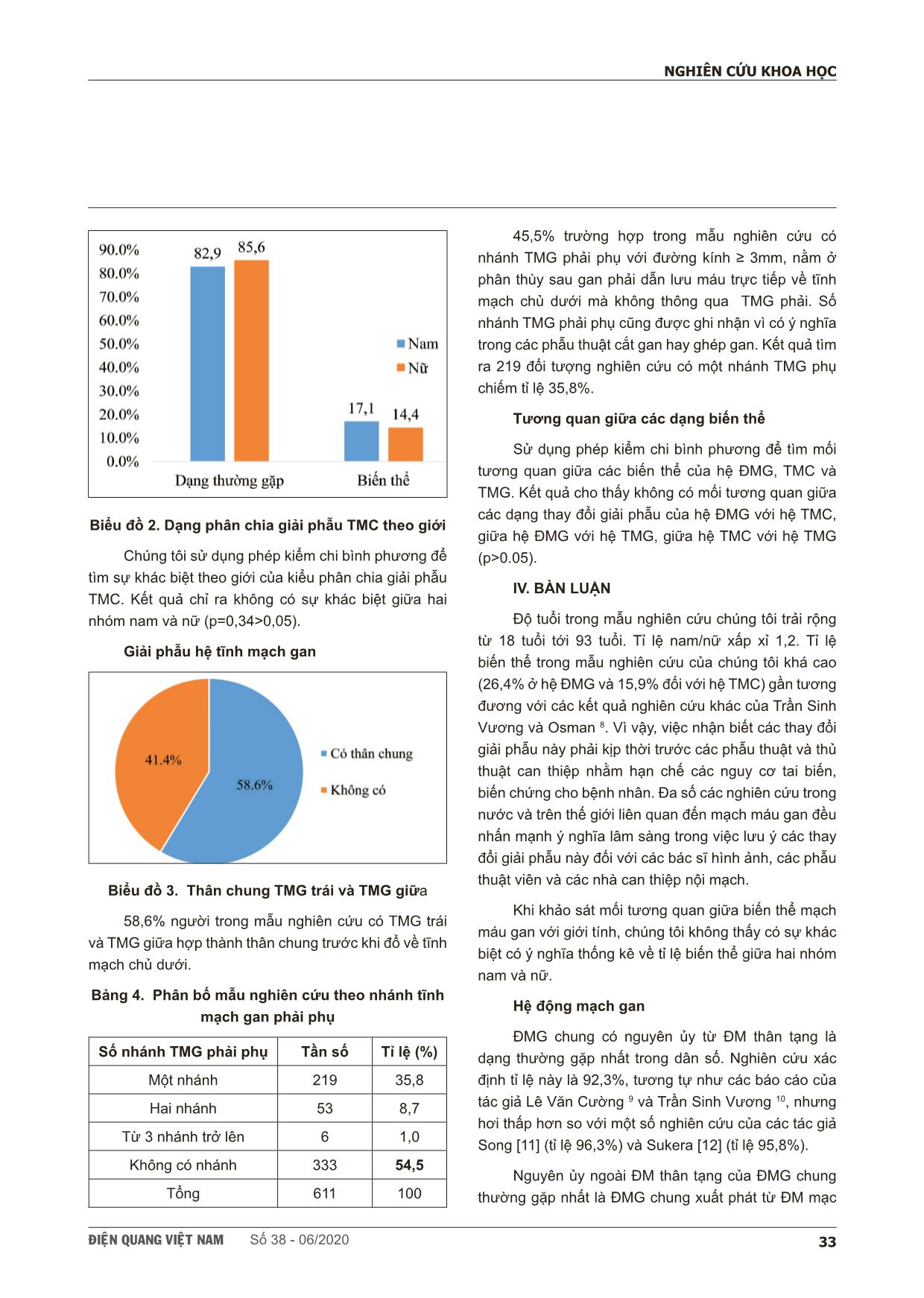
ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202030 NGHIÊN CỨU KHOA HỌC SCIENTIFIC RESEARCH SUMMARY KHẢO SÁT HÌNH THÁI MẠCH MÁU GAN VÀ CÁC BIẾN THỂ GIẢI PHẪU BẰNG HÌNH CHỤP X QUANG CẮT LỚP VI TÍNH Study of hepatic vascular anatomy with multidetector computed tomography Nguyễn Thị Thanh Thiên*, Phạm Đăng Diệu**, Phạm Ngọc Hoa***, Võ Tấn Đức*, Cao Trọng Văn**** Aims: To identify the prevalence of normal anatomy and vascular variants of hepatic vessels by using multidetector computed tomography (MDCT). Methods: We conducted a retrospective study of 611 adults who, for different reasons, came to university medical center Hochiminh city, all underwent abdominal MDCT with contrast material. From the data stored in PACS, using image processing applications (MPR, CPR, MIP, VR) to investigate anatomy of the hepatic artery, the portal vein and the hepatic vein systems. Results: From 08/2017 to 08/2018 at University Medical Center, HCMC, a total of 564 of the 611 patients had the common hepatic artery originated the celiac axis, anatomic variations were seen in 7.7% of patients. 9 of 10 anatomic types (criteria laid by Michels ‘s classification) were identified in our study, type 1 (the typical type) seen in 73.6% cases, we also found 5 other types of the hepatic artery not mentioned in Michels classification (3.1%). Normal anatomy of portal vein was identified in 84.1% of cases. Trifurcation - the most popular type of portal vein variants was seen in 11.3% of patients. The common trunk between the left hepatic vein and the median hepatic vein was seen in 58.6% cases. The accessory right hepatic veins were identified in 45.5% of the patients. There were not correlation between kinds of hepatic vascular variants (p>0.05). Conclusion: Hepatic vascular anatomy plays an important role in hepatectomy, pancreaticoduodenectommy and living liver transplantation. Because of high prevalence of vascular variants, knowledge of these abnormalities and their frequency is of major importance for the surgeon as well as the radiologist. * Bệnh viện ĐHYD TP. HCM. ** Trường Đại học Y khoa Phạm Ngọc Thạch *** Hội CĐHA TP.HCM **** Bệnh viện Ung Bướu TP.HCM ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 31 NGHIÊN CỨU KHOA HỌC I. ĐẶT VẤN ĐỀ Kiến thức giải phẫu mạch máu gan đóng vai trò quan trọng trong thực hành lâm sàng không chỉ đối với các phẫu thuật viên chuyên ngành gan mật tụy mà còn cho những bác sĩ chẩn đoán hình ảnh và các bác sĩ can thiệp nội mạch. Các công trình nghiên cứu giải phẫu mạch máu gan đã được thực hiện từ rất lâu. Tác giả Michels [3] năm 1955 đã công bố nghiên cứu đầu tiên về ĐMG, mô tả chi tiết việc phẫu tích 200 tử thi và tìm được 10 dạng giải phẫu của ĐMG xếp theo thứ tự từ 1 tới 10, trong đó nhóm 1 là dạng giải phẫu phổ biến hay dạng thường gặp, 9 dạng còn lại là các biến thể với sự xuất hiện của một hoặc đồng thời cả hai các ĐMG thay thế hoặc ĐMG phụ. Đặc biệt trong những năm gần đây, khi phẫu thuật gan mật và các phương pháp can thiệp nội mạch trong những trường hợp ung thư tế bào gan, xơ gan đã đạt được nhiều tiến bộ vượt bậc như là kỹ thuật ghép gan trên người cho gan còn sống [2], các thủ thuật thuyên tắc hệ ĐMG, TMC... Tất cả các kỹ thuật trên đòi hỏi sự nhận biết tường tận và chính xác về giải phẫu mạch máu gan trước khi tiến hành can thiệp, nhằm hạn chế tối đa nguy cơ chảy máu trong mổ cũng như các tai biến, biến chứng sau mổ. Hơn nữa, còn giúp lựa chọn người cho gan phù hợp nhất và tiên lượng được độ phức tạp của cuộc phẫu thuật. Vì vậy, việc thiết lập một “bản đồ mạch máu gan” nay đã trở thành một bước không thể thiếu trước các phẫu thuật hay thủ thuật can thiệp vào vùng gan mật [4]. Nhiều phương pháp được lựa chọn như nghiên cứu trên xác, chụp mạch kỹ thuật số xóa nền (Digital subtraction angiography) và chụp cộng hưởng từ (CHT) đã được đề cập nhiều trong các nghiên cứu trong và ngoài nước. XQCLVT sử dụng các máy thế hệ mới đa dãy đầu dò, đang ngày càng được ứng dụng rộng rãi với những ưu điểm như không xâm lấn, thời gian chụp nhanh, giá thành rẻ so với DSA và CHT, đặc biệt sự ra đời của các phần mềm xử lý hình ảnh giúp tạo ra hệ mạch máu gan đẹp và rõ nét. Trong khi nhiều nơi trên thế giới đã công bố các công trình nghiên cứu giải phẫu mạch máu gan bằng XQCLVT [1], [5], [6], [7] các nghiên cứu ở Việt Nam về vấn đề này vẫn còn hạn chế. Trên cơ sở đó, chúng tôi tiến hành nghiên cứu nhằm tìm ra các dạng giải phẫu mạch máu gan bao gồm hệ ĐMG, TMC và TMG cũng như có hay không mối tương quan giữa các dạng biến thể này. Song song đó chúng tôi cũng xác định tỉ lệ phần trăm nhằm đánh giá tính phổ biến của các dạng biến thể mạch máu gan trong mẫu nghiên cứu nói riêng và dân số Việt Nam nói chung. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP Nghiên cứu hồi cứu, cắt ngang mô tả. Cỡ mẫu được tính theo công thức xác định tỷ lệ trong cộng đồng, chúng tôi tính được cỡ mẫu tối thiểu là 544 đối tượng. Bệnh nhân được nhận vào mẫu nghiên cứu thỏa các tiêu chuẩn sau: người Việt Nam trưởng thành (tuổi > 18), được chụp XQCLVT vùng bụng có tiêm thuốc tương phản với kỹ thuật động học (gồm thì động mạch và tĩnh mạch), chụp với máy CT đa dãy đầu dò (MDCT) 64 hoặc 128 dãy đầu dò. Tiêu chuẩn loại trừ là những trường hợp có bệnh lý gan mật như xơ gan, ung thư tế bào gan, ung thư đường mật, tắc mật cùng các bệnh nhân có tiền sử phẫu thuật vùng gan mật tụy. Thuốc tương phản sử dụng là loại không ion hóa với áp lực thẩm thấu thấp, nồng độ 300 tới 350 ng/ml. Liều thuốc tương phản 1,5-2 ml. Hệ thống bơm tiêm tự động 2 nòng 18-20G, đường truyền tĩnh mạch, tốc độ bơm 3-4ml/s. Từ dữ liệu hình ảnh được lưu trữ trên hệ thống PACS Carestream, sử dụng các chương trình xử lý mạch máu chuyên dụng trên phần mềm PACS Vue Motion bao gồm kỹ thuật tái tạo đa mặt phẳng (MPR), tái tạo cấu trúc cong (MPR), hướng cường độ tối đa (MIP) và tạo hình ba chiều ... n cứu chúng tôi trải rộng từ 18 tuổi tới 93 tuổi. Tỉ lệ nam/nữ xấp xỉ 1,2. Tỉ lệ biến thể trong mẫu nghiên cứu của chúng tôi khá cao (26,4% ở hệ ĐMG và 15,9% đối với hệ TMC) gần tương đương với các kết quả nghiên cứu khác của Trần Sinh Vương và Osman 8. Vì vậy, việc nhận biết các thay đổi giải phẫu này phải kịp thời trước các phẫu thuật và thủ thuật can thiệp nhằm hạn chế các nguy cơ tai biến, biến chứng cho bệnh nhân. Đa số các nghiên cứu trong nước và trên thế giới liên quan đến mạch máu gan đều nhấn mạnh ý nghĩa lâm sàng trong việc lưu ý các thay đổi giải phẫu này đối với các bác sĩ hình ảnh, các phẫu thuật viên và các nhà can thiệp nội mạch. Khi khảo sát mối tương quan giữa biến thể mạch máu gan với giới tính, chúng tôi không thấy có sự khác biệt có ý nghĩa thống kê về tỉ lệ biến thể giữa hai nhóm nam và nữ. Hệ động mạch gan ĐMG chung có nguyên ủy từ ĐM thân tạng là dạng thường gặp nhất trong dân số. Nghiên cứu xác định tỉ lệ này là 92,3%, tương tự như các báo cáo của tác giả Lê Văn Cường 9 và Trần Sinh Vương 10, nhưng hơi thấp hơn so với một số nghiên cứu của các tác giả Song [11] (tỉ lệ 96,3%) và Sukera [12] (tỉ lệ 95,8%). Nguyên ủy ngoài ĐM thân tạng của ĐMG chung thường gặp nhất là ĐMG chung xuất phát từ ĐM mạc ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202034 NGHIÊN CỨU KHOA HỌC treo tràng trên, chúng tôi tìm thấy 4,3% các trường hợp này trong mẫu nghiên cứu. Kế đến là ĐMG chung xuất phát trực tiếp từ ĐM chủ bụng, chiếm tỉ lệ 1%, cao hơn so với các tác giả Song [11] và Sukera [12], gần giống với nghiên cứu của Lê Văn Cường 9 và Trần Sinh Vương [10]. 2,4% các trường hợp không tồn tại ĐMG chung do sự tách biệt giữa hai ĐMG và ĐM vị tá tràng. Trong định dạng giải phẫu hệ ĐMG, hai bảng phân loại của Michels 3 và của Hiatt [13] được sử dụng nhiều nhất trong các nghiên cứu. Chúng tôi chọn hệ thống phân loại theo Michels do có giá trị thực tiễn trong thực hành lâm sàng. Tác giả Michels tìm được 10 dạng giải phẫu của ĐMG xếp theo thứ tự từ 1 tới 10, trong đó nhóm 1 là dạng giải phẫu phổ biến hay dạng thường gặp, 9 dạng còn lại là các biến thể với sự xuất hiện của một hoặc đồng thời cả hai các ĐMG thay thế hoặc ĐMG phụ. Với cỡ mẫu nghiên cứu khá lớn, chúng tôi xác định được 9/10 dạng bao gồm dạng phổ biến (nhóm 1 với ĐMG chung cho nhánh ĐM vị - tá tràng rồi đổi tên thành ĐMG riêng, ĐMG riêng tiếp tục chia thành hai nhánh ĐMG trái và ĐMG phải). 8 trên 9 dạng biến thể của ĐMG được chúng tôi tìm thấy trong nghiên cứu với tỉ lệ không khác biệt nhiều so với các nghiên cứu trong và ngoài nước [14], [15]. Ngoài ra, chúng tôi còn tìm thấy thêm 5 dạng nằm ngoài hệ thống phân loại bảng Michels bao gồm: ĐMG chung từ ĐM chủ bụng, ĐMG phải thay thế từ ĐM chủ bụng, ĐMG phải thay thế từ ĐM thân tạng, ĐMG phải phụ từ ĐM vị - tá tràng và kênh thông nối giữa ĐMG chung với ĐM mạc treo tràng trên. Qua khảo sát, chúng tôi ghi nhận trong tỉ lệ 26,4% biến thể của ĐMG thì nhóm các ĐMG thay thế (nhóm 2, 3, 4, 9) thường gặp hơn các nhóm ĐMG phụ (nhóm 5, 6, 7, 8). Hệ tĩnh mạch cửa Sau khi được hình thành từ TM mạc treo tràng trên và TM lách, TMC sẽ chia thành TMC trái và TMC phải tại rốn gan. Tiếp đó, TMC phải chia nhánh bên đầu tiên để cấp máu cho thùy đuôi, rồi chia hai nhánh tận là TMC phải trước và TMC phải sau cấp máu cho phân thùy trước và sau của gan phải. TMC trái đi vào gan trái, hướng theo dây chằng tròn cấp máu cho phân thùy bên và hạ phân thùy IV. Theo y văn và một số nghiên cứu trên thế giới, tỉ lệ giải phẫu bình thường của hệ TMC như mô tả ở trên khoảng 65-85% [1], [16]. Tỉ lệ tìm thấy trong nghiên cứu của chúng tôi khá cao (84,1%). Song song đó, chúng tôi tìm thấy 4 dạng biến thể xếp theo nhóm 2 đến 5 với tỉ lệ 15,9% trong đó dạng TMC chia ba (trifurcation – nhóm 2, tại vị trí rốn gan chia thành ba tĩnh mạch: TMC trái, TMC phải trước và TMC phải sau) là dạng biến thể phổ biến nhất chiếm tỉ lệ 11,3%, gần giống với kết quả của các nghiên cứu ngoài nước với tỉ lệ trong khoảng 8-11% [17], [18]. Các dạng thay đổi giải phẫu còn lại bao gồm TMC chia sớm cho nhánh TMC phải sau từ ngoài gan trước khi tới rốn gan. Tại rốn gan, TMC tiếp tục chia hai nhánh tận là TMC trái và TMC phải trước (nhóm 3), tỉ lệ tìm thấy trong nghiên cứu chúng tôi là 1,2%, khá giống với kết quả của tác giả Lee [19]. Các dạng biến thể nhóm 4 và 5 cũng được ghi nhận trong nghiên cứu với tỉ lệ lần lượt là 1,6% và 1,8%, không khác biệt nhiều so với các tác giả khác [1], [20]. Đối với các bất thường giải phẫu bẩm sinh của TMC liên quan đến quá trình phát triển phôi thai do tắc nghẽn sự thông nối giữa TM rốn và các TM noãn hoàng, nghiên cứu chúng tôi không tìm được trường hợp nào có hai TMC (duplication), TMC không phân chia. Điều này có thể lý giải là do trong tiêu chuẩn chọn mẫu của chúng tôi đã loại trừ tất cả các trường hợp có bệnh lý gan mật như tình trạng xơ gan, khối u gan, tắc mậttrong khi các bất thường bẩm sinh nêu trên thường ảnh hưởng đến chức năng gan, lâu dài sẽ dẫn tới tình trạng xơ hóa gan. Hệ tĩnh mạch gan Theo giải phẫu thông thường, gan sẽ có ba tĩnh mạch dẫn lưu máu từ các phân thùy gan về TM chủ dưới bao gồm TMG trái, TMG giữa và TMG phải, đây cũng là các mốc giải phẫu quan trọng trong việc phân chia các phân thùy gan. Tất cả 611 trường hợp trong mẫu nghiên cứu đều tìm thấy ba tĩnh mạch gan này với chỉ số đường kính có biên độ dao động lớn. Cho tới hiện tại, các biến thể giải phẫu của các TMG không đa dạng và chỉ được quan tâm nhiều trong ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 35 NGHIÊN CỨU KHOA HỌC các trường hợp phẫu thuật cắt gan, ghép gan [2], [21]. TMG trái và TMG giữa tạo thành một thân chung trước khi đổ vào TM chủ dưới là một dạng thay đổi giải phẫu rất thường gặp, nghiên cứu chúng tôi xác định 56,8% đối tượng nghiên cứu có dạng thân chung này. Thân chung giữa hai TMG trái và giữa cần được lưu ý trong các phẫu thuật cắt phân thùy bên gan trái vì phẫu thuật viên phải tách thân chung để lấy đi TMG trái, còn TMG giữa cần được bảo tồn để dẫn lưu máu cho hạ phân thùy IV. Biến thể TMG phải phụ cũng được đề cập trong nhiều nghiên cứu do tần suất thường gặp, chiếm tỉ lệ 47 – 52% trong dân số [22], [23]. Mẫu nghiên cứu chúng tôi có 45,5% trường hợp có nhánh TMG phải phụ, dẫn lưu máu từ phân thùy sau và đổ trực tiếp vào TM chủ dưới. Biến thể này gây khó khăn cho các phẫu thuật viên trong ghép gan. Nếu đường kính của các TMG phải phụ này lớn hơn 3mm thì các phẫu thuật viên phải sửa chữa và tái tạo lại miệng nối để tránh nguy cơ chảy máu và nhồi máu mảnh gan ghép. Ý nghĩa lâm sàng của nghiên cứu Ghép gan hiện tại là một trong những liệu pháp điều trị triệt để đối với các trường hợp viêm gan cấp tính không hồi phục và bệnh gan mạn tính dẫn tới xơ gan mất bù. Trước đây, ghép gan được thực hiện trên những lá gan của người chết. Do bởi số lượng người chờ ghép gan luôn lớn hơn nhiều so với số lá gan có được từ các tử thi nên kỹ thuật ghép gan trên người cho còn sống ra đời. Trong phẫu thuật này, phần gan phải của người cho sẽ được lấy đi và ghép vào cơ thể của người nhận. Đây thật sự là một kỹ thuật phức tạp, đòi hỏi sự chuẩn bị chu đáo sao cho cả người cho gan và người nhận gan đều được an toàn, hạn chế tối thiếu tai biến, biến chứng trong và sau mổ, góp phần kéo dài thời gian sống cho các bệnh nhân. Vai trò của chẩn đoán hình ảnh trong việc đánh giá mạch máu gan chi tiết, nhận diện các biến thể của ĐMG, TMC, TMG rất quan trọng, giúp chọn lọc người cho thích hợp, hỗ trợ lên kế hoạch phẫu thuật để hạn chế tối đa các tổn thương liên quan đến sự cấp máu cũng như chuyển hóa cho phần gan trái còn giữ lại của người cho cũng như mảnh ghép gan phải vào cơ thể người nhận [2], [21], [22]. V. KẾT LUẬN Giải phẫu mạch máu gan đóng vai trò quan trọng trong các phẫu thuật cắt gan, cắt khối tá tụy và ghép gan. Do tần suất các biến thể của mạch máu gan khá cao, kiến thức về giải phẫu là rất cần thiết đối với các phẫu thuật viên cũng như các bác sĩ chẩn đoán hình ảnh. TÀI LIỆU THAM KHẢO 1 Atasoy, Ç. & Özyürek, E. J. A. J. o. R. Prevalence and types of main and right portal vein branching variations on MDCT. 187, 676-681 (2006). 2 Erbay, N., Raptopoulos, V., Pomfret, E. A., Kamel, I. R. & Kruskal, J. B. J. A. J. o. R. Living donor liver transplantation in adults: vascular variants important in surgical planning for donors and recipients. 181, 109- 114 (2003). 3 Favelier, S. et al. Anatomy of liver arteries for interventional radiology. 96, 537-546 (2015). 4 Heilmaier, C. et al. Mapping of hepatic vascular anatomy: dynamic contrast-enhanced parallel MR imaging compared with 64–detector row CT. 245, 872-880 (2007). 5 Tanikake, M. et al. Three-dimensional CT angiography of the hepatic artery: use of multi–detector row helical CT and a contrast agent. 227, 883-889 (2003). 6 Lawton, J. et al. Computer-assisted study of the axial orientation and distances between renovisceral arteries ostia. 39, 149-160 (2017). 7 Araujo Neto, S. A. et al. Multidetector computed tomography angiography of the celiac trunk and hepatic arterial system: normal anatomy and main variants. 49, 49-52 (2016). ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/202036 NGHIÊN CỨU KHOA HỌC 8 Osman, A. M., Abdrabou, A. J. T. E. J. o. R. & Medicine, N. Celiac trunk and hepatic artery variants: A retrospective preliminary MSCT report among Egyptian patients. 47, 1451-1458 (2016). 9 Cường, L. V. Các dạng và kích thước động mạch ở người Việt Nam. tr. 102-148 (Nhà xuất bản Y học TP. HCM, 2012). 10 Trần Sinh Vương. Nghiên cứu về nguyên ủy, các dạng phân nhánh của động mạch gan ở người Việt Nam trưởng thành. Tạp chí Y học thực hành 817, tr. 73-75 (2012). 11 Song, S.-Y. et al. Celiac axis and common hepatic artery variations in 5002 patients: systematic analysis with spiral CT and DSA. 255, 278-288 (2010). 12 Sureka, B. et al. Variations of celiac axis, common hepatic artery and its branches in 600 patients. 23, 223 (2013). 13 Hiatt, J. R., Gabbay, J. & Busuttil, R. W. J. A. o. s. Surgical anatomy of the hepatic arteries in 1000 cases. 220, 50 (1994). 14 Koops, A. et al. Anatomic variations of the hepatic arteries in 604 selective celiac and superior mesenteric angiographies. 26, 239-244 (2004). 15 Thangarajah, A., Parthasarathy, R. J. J. o. c. & JCDR, d. r. Celiac axis, common hepatic and hepatic artery variants as evidenced on MDCT angiography in south indian population. 10, TC01 (2016). 16 Madoff, D. C. et al. Transhepatic portal vein embolization: anatomy, indications, and technical considerations. 22, 1063-1076 (2002). 17 Atri, M., Bret, P. & Fraser-Hill, M. J. R. Intrahepatic portal venous variations: prevalence with US. 184, 157-158 (1992). 18 Fraser-Hill, M. et al. Intrahepatic portal venous system: variations demonstrated with duplex and color Doppler US. 177, 523-526 (1990). 19 Lee, W.-K. et al. Imaging assessment of congenital and acquired abnormalities of the portal venous system. 31, 905-926 (2011). 20 Covey, A. M., Brody, L. A., Getrajdman, G. I., Sofocleous, C. T. & Brown, K. T. J. A. J. o. R. Incidence, patterns, and clinical relevance of variant portal vein anatomy. 183, 1055-1064 (2004). 21 Lee, V. S. et al. MR imaging as the sole preoperative imaging modality for right hepatectomy: a prospective study of living adult-to-adult liver donor candidates. 176, 1475-1482 (2001). 22 Stemmler, B. J. et al. Dual-phase 3D MDCT angiography for evaluation of the liver before hepatic resection. 183, 1551-1557 (2004). 23 Chaib, E., Ribeiro Jr, M., Saad, W. A. & Gama-Rodrigues, J. in Transplantation proceedings. 1063-1066 (Elsevier). TÓM TẮT Mục tiêu nghiên cứu: Xác định tần suất dạng giải phẫu thường gặp và các dạng biến thể của hệ động mạch gan (ĐMG), hệ tĩnh mạch cửa (TMC) và hệ tĩnh mạch gan (TMG) trên x quang cắt lớp vi tính (XQCLVT). Bên cạnh đó, chúng tôi cũng tìm mối tương quan giữa các dạng biến thể mạch máu gan. ÑIEÄN QUANG VIEÄT NAM Số 38 - 06/2020 37 NGHIÊN CỨU KHOA HỌC Phương pháp: Nghiên cứu hồi cứu, cắt ngang mô tả. Dân số chọn mẫu bao gồm các bệnh nhân đến khám bệnh tại bệnh viện Đại học Y Dược (BV ĐHYD) tpHCM, được chụp XQCLVT vùng bụng có tiêm thuốc tương phản thỏa tiêu chuẩn chọn mẫu. Từ hình chụp XQCLVT lưu trên hệ thống PACS của bệnh viện, sử dụng các phần mềm xử lý hình ảnh để dựng hình hệ ĐMG, TMC và TMG nhằm xác định tỉ lệ các dạng biến thể giải phẫu của hệ mạch máu gan Kết quả: Từ tháng 08/2017 đến tháng 08/2018 tại BV ĐHYD TpHCM, 611 trường hợp bệnh nhân (BN) được đưa vào mẫu nghiên cứu. Kết quả ở hệ ĐMG tìm thấy 92,3% trường hợp ĐMG có nguyên ủy từ động mạch thân tạng, xác định được 9 trong 10 dạng giải phẫu theo phân loại Michels trong đó dạng giải phẫu phổ biến nhất (dạng 1) chiếm tỉ lệ 73,6%, ngoài ra ghi nhận thêm 5 nhóm biến thể giải phẫu nằm ngoài bảng phân loại Michels (chiếm 3,1%). Đối với hệ TMC tính được tỉ lệ nhóm giải phẫu bình thường là 84,1%, tìm thấy đủ 4 nhóm biến thể theo mô tả các nghiên cứu trước 1,2 với tỉ lệ lần lượt theo thứ tự từ nhóm 2 tới nhóm 5 là 11,3%, 1,2%, 1,6% và 1,8%. Khảo sát hệ TMG ghi nhận 58,6% đối tượng nghiên cứu có thân chung của TMG trái và TMG giữa, cũng xác định được 45,5% các trường hợp có từ một tới nhiều nhánh TMG phải phụ đổ trực tiếp vào tĩnh mạch chủ dưới. Chúng tôi không tìm thấy mối tương quan giữa các dạng biến thể của mạch máu gan. Kết luận: Giải phẫu mạch máu gan đóng vai trò quan trọng trong các phẫu thuật cắt gan, cắt khối tá tụy và ghép gan. Do tần suất các biến thể của mạch máu gan khá cao, kiến thức về giải phẫu là rất cần thiết đối với các phẫu thuật viên cũng như các bác sĩ chẩn đoán hình ảnh. Người liên hệ: Nguyễn Thị Thanh Thiên, Email: [email protected] Ngày nhận bài: 22/05/2020. Ngày chấp nhận đăng: 05/06/2020
File đính kèm:
 khao_sat_hinh_thai_mach_mau_gan_va_cac_bien_the_giai_phau_ba.pdf
khao_sat_hinh_thai_mach_mau_gan_va_cac_bien_the_giai_phau_ba.pdf

