Kết quả phẫu thuật triệt để kênh nhĩ thất bán phần tại viện tim thành phố Hồ Chí Minh
Mục tiêu: Xác định đặc điểm điều trị sau phẫu thuật, kết quả tại thời điểm một năm, năm năm sau phẫu
thuật triệt để kênh nhĩ thất bán phần tại Viện Tim Thành phố Hồ Chí Minh.
Đối tượng, phương pháp: Thiết kế nghiên cứu hồi cứu, mô tả hàng loạt ca bệnh nhi bị bệnh kênh nhĩ
thất bán phần được phẫu thuật sửa chữa triệt để tại Viện Tim TPHCM thời gian từ 01 - 2009 đến 06 - 2019.
Đánh giá kết quả sớm sau phẫu thuật, sau 1 năm và 5 năm bằng siêu âm tim.
Kết quả: Tỷ lệ tử vong sớm và sau 5 năm là 2,4%. Hở van hai lá nặng phải mổ lại sửa van hai lá chiếm
4,8% (6/126). Block nhĩ thất độ III: sau phẫu thuật chiếm 0,8% (1/126). Biểu hiện tăng tuần hoàn phổi còn
9,5%. Kết quả sửa van hai lá, sửa van ba lá giảm mức độ hở van, đường kính thất phải giảm, áp lực động
mạch phổi giảm sau phẫu thuật, sau 1 năm và 5 năm được đánh giá bằng các giá trị đo trên siêu âm tim
Doppler có ý nghĩa thống kê.
Kết luận: Kết quả phẫu thuật sửa chữa triệt để kênh nhĩ thất bán phần tại Viện Tim TPHCM là tốt

Trang 1

Trang 2

Trang 3
Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Tóm tắt nội dung tài liệu: Kết quả phẫu thuật triệt để kênh nhĩ thất bán phần tại viện tim thành phố Hồ Chí Minh

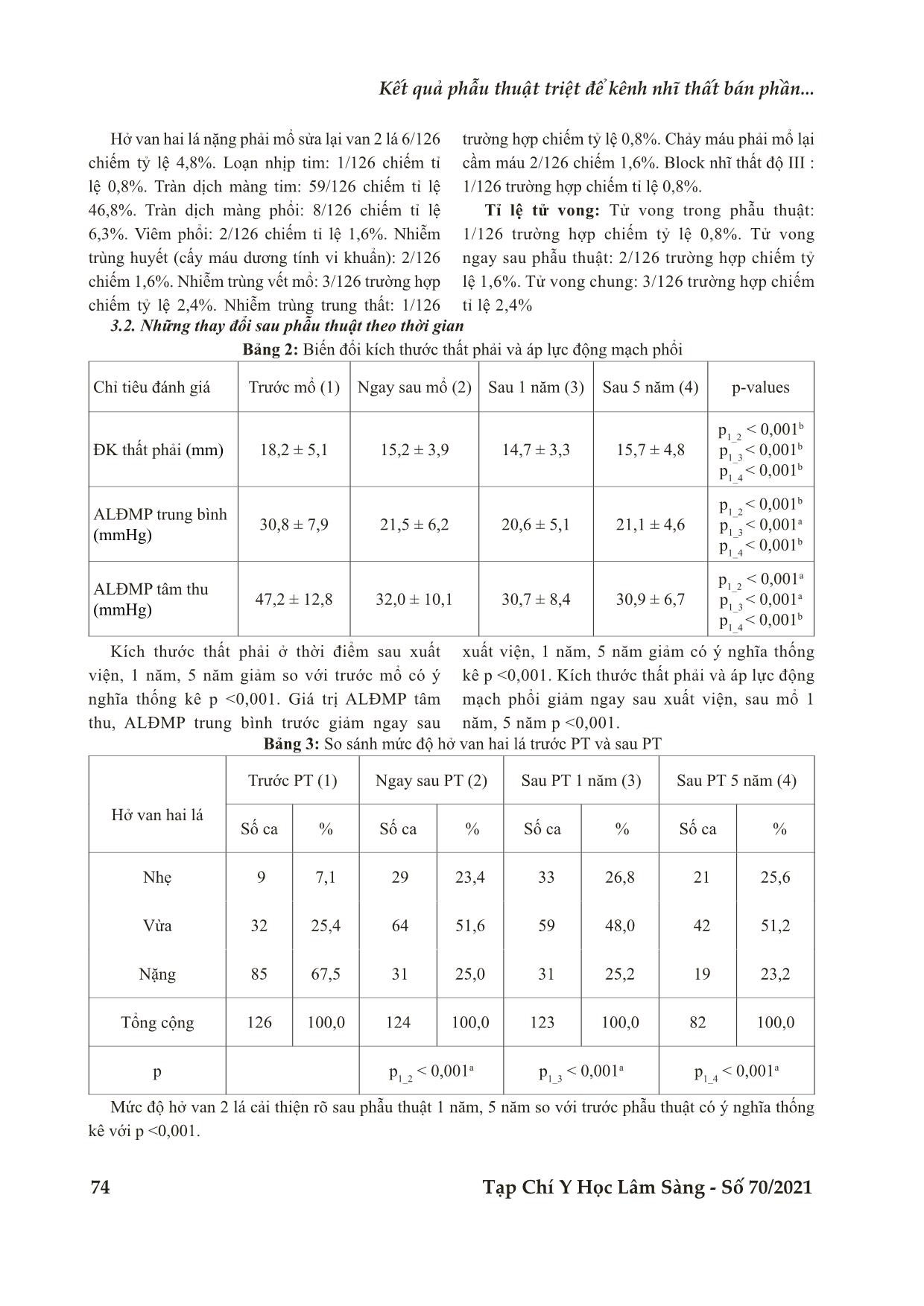
Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 71 Nghiên cứu KẾT QUẢ PHẪU THUẬT TRIỆT ĐỂ KÊNH NHĨ THẤT BÁN PHẦN TẠI VIỆN TIM THÀNH PHỐ HỒ CHÍ MINH Ngô Minh Xuân1* DOI: 10.38103/jcmhch.2021.70.10 TÓM TẮT Mục tiêu: Xác định đặc điểm điều trị sau phẫu thuật, kết quả tại thời điểm một năm, năm năm sau phẫu thuật triệt để kênh nhĩ thất bán phần tại Viện Tim Thành phố Hồ Chí Minh. Đối tượng, phương pháp: Thiết kế nghiên cứu hồi cứu, mô tả hàng loạt ca bệnh nhi bị bệnh kênh nhĩ thất bán phần được phẫu thuật sửa chữa triệt để tại Viện Tim TPHCM thời gian từ 01 - 2009 đến 06 - 2019. Đánh giá kết quả sớm sau phẫu thuật, sau 1 năm và 5 năm bằng siêu âm tim. Kết quả: Tỷ lệ tử vong sớm và sau 5 năm là 2,4%. Hở van hai lá nặng phải mổ lại sửa van hai lá chiếm 4,8% (6/126). Block nhĩ thất độ III: sau phẫu thuật chiếm 0,8% (1/126). Biểu hiện tăng tuần hoàn phổi còn 9,5%. Kết quả sửa van hai lá, sửa van ba lá giảm mức độ hở van, đường kính thất phải giảm, áp lực động mạch phổi giảm sau phẫu thuật, sau 1 năm và 5 năm được đánh giá bằng các giá trị đo trên siêu âm tim Doppler có ý nghĩa thống kê. Kết luận: Kết quả phẫu thuật sửa chữa triệt để kênh nhĩ thất bán phần tại Viện Tim TPHCM là tốt. Từ khoá: Phẫu thuật tim, kênh nhĩ thất bán phần, trẻ em ABSTRACT OUTCOMES OF SURGICAL REPAIR OF PARTIAL ATRIOVENTRICULAR SEPTAL DEFECT IN HEART INSTITUTE OF HO CHI MINH CITY Ngo Minh Xuan1* Objectives: To determine the characteristics of postoperative results and further outcomes (one years, 5 years) of surgical repair of partial atrioventricular septal defect in Heart Institute of Ho Chi Minh City. Subjects and methods: A retrospective study was carried out in pediatric patients with atrioventricular septal defect who were repaired at Heart Institute of Ho Chi Minh City from January 2009 to June 2019. Evaluation of early outcomes after surgery, 1 year and 5 years by echocardiography. Results: The early and 5-year mortality rate was 2.4%. Severe mitral regurgitation requiring reoperation to repair mitral valve accounted for 4.8% (6/126). Third degree atrioventricular block: after surgery accounted for 0.8% (1/126). Pulmonary circulation increased to 9.5%. The results of mitral valve repair, tricuspid valve repair reduced the degree of valve regurgitation, the right ventricular diameter decreased, the pulmonary artery pressure decreased after surgery, after 1 year and 5 years as assessed by echocardiography has statistical significance. 1Trường ĐH Y Phạm Ngọc Thạch, Tp Hồ Chí Minh - Ngày nhận bài (Received): 02/05/2021; Ngày phản biện (Revised): 01/06/2021; - Ngày đăng bài (Accepted): 25/06/2021 - Người phản hồi (Corresponding author): Ngô Minh Xuân - Email: xuanlien62@pnt.edu.vn; SĐT: 0903861784 Bệnh viện Trung ương Huế 72 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Kết quả phẫu thuật triệt để kênh nhĩ thất bán phần... I. ĐẶT VẤN ĐỀ Kênh nhĩ thất hay còn gọi là khiếm khuyết gối nội mạc hoặc thông vách nhĩ thất gặp khoảng 2% trong số bệnh tim bẩm sinh. Khoảng 40% bệnh nhân có hội chứng Down có bệnh tim bẩm sinh mà 50% số bệnh tim bẩm sinh đó là kênh nhĩ thất [1]. Bệnh có thể chẩn đoán trước sinh qua siêu âm tim thai. Đây là bệnh tim bẩm sinh không tím, tần suất tương đối thấp 20% trong số các thông liên nhĩ [2]. Bệnh tim bẩm sinh thông liên nhĩ (TLN) đứng hàng thứ tư sau thông liên thất (TLT), còn ống động mạch (ĐM) và tứ chứng Fallot. Kênh nhĩ thất được chia thành 2 thể bệnh chính dựa vào mức độ thông thương qua vách liên thất: kênh nhĩ thất bán phần và kênh nhĩ thất toàn phần. Danh từ kênh nhĩ thất thể trung gian hiện nay ít được dùng do giải phẫu của thể này còn nhiều ban cãi, mặt khác huyết động học của nó tương tự như kênh nhĩ thất bán phần nên được xếp vào nhóm này [3]. Tổn thương giải phẫu cơ bản kênh nhĩ thất bán phần gồm: thông liên nhĩ lỗ nguyên phát, hai bộ máy van nhĩ thất riêng biệt nằm trên một mặt phẳng, van hai lá (van nhĩ thất trái) có khe lá trước van hai lá có thể gây hở van, van ba lá (van nhĩ thất phải) có thể hở van do khoảng trống giữa lá vách và lá trước van ba lá rộng. Tại Việt Nam, Bệnh viện Việt Đức, Bệnh viện Tim Hà Nội, Bệnh viện Trung ương Huế, Bệnh viện Đà Nẵng, Bệnh viện Đại học Y dược TPHCM, Bệnh viện Nhi Đồng 1, Viện Tim TPHCM, đã phẫu thuật thành công kênh nhĩ thất bán phần ở trẻ em. Tuy nhiên, phẫu thuật sửa chữa triệt để kênh nhĩ thất được thực hiện từ lâu tại Viện Tim TPHCM, các bệnh nhân đã được theo dõi định kỳ, nhưng chưa có tác giả nào nghiên cứu kết quả phẫu thuật ở trẻ em trong khoảng thời gian này. Vì vậy, chúng tôi tiến hành nghiên cứu đề tài này nhằm mục tiêu: Xác định đặc điểm điều trị sau phẫu thuật, kết quả tại thời điểm một năm, năm năm sau phẫu thuật. II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Thiết kế nghiên cứu hồi cứu, mô tả hàng loạt ca. Dân số chọn mẫu: Bệnh nhi bị bệnh kênh nhĩ thất bán phần được phẫu thuật sửa chữa triệt để tại Viện Tim TPHCM thời gian từ 01 - 2009 đến 06 - 2019. Tiêu chí chọn bệnh: Tất cả các bệnh nhân ≤ 16 tuổi được chẩn đoán trước phẫu thuật là kênh nhĩ thất bán phần bằng siêu âm Doppler tim bởi ít nhất hai bản siêu âm của hai bác sĩ siêu âm chính độc lập, hoặc được phẫu thuật viên chẩn đoán trong phẫu thuật. Tiêu chí loại trừ: Kênh nhĩ thất bán phần có các bệnh lý tim phức tạp khác phối hợp (ví dụ: tứ chứng Fallot, thất phải hai đường ra, chuyển vị đại động mạch, thiểu sản thất trái, thiểu sản thất phải). Bệnh nhân đã phẫu thuật nhưng không được theo dõi tái khám sau mổ. Hồ sơ không ghi nhận đầy đủ các biến số trong mục tiêu nghiên cứu. Thất lạc hồ sơ bệnh án. Đánh giá một số biến số: - Tai biến phẫu thuật: là những tổn thương thực thể xảy ra trong thời gian phẫu thuật do phẫu thuật viên, do gây mê hoặc do cơ địa bệnh nhân. - Siêu âm tim: Để giúp đánh giá mức độ hở van 2 lá trên siêu âm tim. - Biến chứng hậu phẫu: là tổn thương ... iện, 1 năm, 5 năm giảm so với trước mổ có ý nghĩa thống kê p <0,001. Giá trị ALĐMP tâm thu, ALĐMP trung bình trước giảm ngay sau xuất viện, 1 năm, 5 năm giảm có ý nghĩa thống kê p <0,001. Kích thước thất phải và áp lực động mạch phổi giảm ngay sau xuất viện, sau mổ 1 năm, 5 năm p <0,001. Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 75 Bảng 4: So sánh mức độ hở van ba lá trước mổ và sau mổ Hở van ba lá Trước PT (1) Ngay sau PT (2) Sau PT 1 năm (3) Sau PT 5 năm (4) Số ca % Số ca % Số ca % Số ca % Nhẹ 3 2,4 35 28,2 43 35,0 21 25,6 Vừa 49 38,9 70 56,5 64 52,0 51 62,2 Nặng 74 58,8 19 15.3 16 13,0 10 12.2 Tổng cộng 126 100,0 126 100,0 123 100,0 82 100,0 p p 1_2 < 0,001a p 1_3 < 0,001a p 1_4 < 0,001a Mức độ hở van 3 lá mức độ nhẹ so với mức độ vừa và nặng cải thiện rõ so với trước mổ 1 năm, 5 năm có ý nghĩa thống kê với p <0,001. IV. BÀN LUẬN 4.1. Thời gian thở máy và nằm viện sau mổ Thời gian thở máy kéo dài, thời gian nằm viện kéo dài. Điều này dẫn đến nhiều hệ lụy, trong đó đáng ngại nhất là nguy cơ nhiễm trùng hô hấp, đây là yếu tố quan trọng nhất làm tăng thời gian thở máy. Trong nghiên cứu này, thời gian thở máy sau phẫu thuật ngắn trong vòng 24 giờ sau mổ chiếm 72,2% (91/126 trường hợp), chỉ có 10,3% (13/126 trường hợp) bệnh nhân phải thở máy dài trên 3 ngày, là những bệnh nhân tăng áp lực phổi nặng và giãn thất phải nhiều. Thời gian nằm hồi sức trung bình 2,5 ± 2,8 ngày trung vị 1 ngày, theo tác giả Mery (2019) thời gian nằm hồi sức trung vị là 2 ngày [6]. Tác giả Waqar (2017) thời gian nằm hồi sức trung vị là 1 ngày [7]. Thời gian lưu ống dẫn lưu trung bình 1,4 ± 1,6 ngày trung vị 1 ngày. Kết quả này trực tiếp phản ánh kết quả phẫu thuật sửa chữa triệt để bệnh kênh nhĩ thất, đồng thời cũng phản ánh sự hoàn thiện của gây mê, chạy máy tim phổi, phẫu thuật và hồi sức. Thời gian nằm viện sau mổ trong nghiên cứu này trung bình là (X±SD) 10,4 ± 7,4 ngày, trung vị 8 ngày. Có một trường hợp tử vong ngay sau mổ được tính nằm viện sau phẫu thuật 1 ngày. Tác giả Đào Quang Vinh (2015) thời gian nằm viện trung bình 10,6 ± 5,3 ngày [8], tác giả Mery (2019) thời gian nằm viện trung vị 5 ngày (ngắn nhất 3 ngày - dài nhất 67 ngày) [6], tác giả Waqar (2017) thời gian nằm viện trung bình 5,81 ± 1,03 ngày [7]. Từ kết quả ghi nhận trong nghiên cứu của chúng tôi về vấn đề thở máy, thời gian thở máy, thời gian nằm hồi sức, thời gian nằm viện sau mổ trên cho thấy kết quả chung của phẫu thuật sửa chữa triệt để bệnh kênh nhĩ thất bán phần tại Viện Tim TPHCM là chấp nhận được. 4.2. Biến chứng và tử vong sớm sau phẫu thuật Trong nghiên cứu của chúng tôi (Biểu đồ 1) chảy máu phải mổ lại cầm máu 2/126 trường hợp chiếm 1,6%. Đây là một trong những biến chứng của phẫu thuật nói chung và của phẫu thuật tim mạch nói riêng, tỷ lệ trên là cho phép chấp nhận được. Chỉ định phẫu thuật lại với HoHL nặng là nguyên nhân chính và gặp nhiều nhất trong nhiều nghiên cứu, Stulak và cs (2010) PT lại liên quan HoHL chiếm 67%, PT lại liên quan hẹp đường ra thất trái chiếm 25%, liên quan van ba lá 22%, liên quan TLN tồn dư 11%, và các nguyên nhân khác chiếm 6% [9]. Hở van hai lá nặng phải phẫu thuật sửa lại van hai lá trong nghiên cứu của chúng tôi là 6/126 chiếm tỷ lệ 4,8% (Biểu đồ 1). Các nghiên cứu trên thế giới đều cho tỷ lệ mổ lại sửa van hai lá khá cao như Kuralay và cs (1999) phẫu thuật lại ở 5/44 bệnh nhân (11,4%) [10], Bowman và cs (2014) phẫu thuật lại cho 13/105 bệnh nhân (12,4%) [11]. Theo Al-Hay và cs (2004) phẫu thuật lại 11/147 bệnh nhân (7,5%) [12]. Như vậy, với kết quả phải mổ lại 6 trường hợp (4,8%) là chấp nhận được [13]. Các trường hợp hở van hai lá nặng sau mổ có thể đáp ứng lâm sàng tốt chúng tôi nhận thấy không chủ trương mổ lại sớm mà ưu tiên điều trị nội khoa tích cực, sở dĩ chúng tôi quyết định điều trị nội khoa tích cực trước vì cơ chế hở van của những trường hợp này chủ yếu do thất giãn gây giãn Bệnh viện Trung ương Huế 76 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Kết quả phẫu thuật triệt để kênh nhĩ thất bán phần... vòng van. Khi đã giải quyết một phần nguyên nhân cộng với điều trị nội khoa tích cực tâm thất nhỏ lại và kết quả đáng khích lệ tình trạng hở van hai lá giảm theo thời gian, lâm sàng cải thiện tốt. Trong nghiên cứu này chúng tôi còn ghi nhận: nhiễm trùng huyết (cấy máu dương tính với vi khuẩn) 2/126 chiếm tỷ lệ 1,6% và các biến chứng khác như viêm phổi là 2/126 chiếm 1,6%, nhiễm trùng vết mổ 3/126 chiếm tỉ lệ 2,4%, nhiễm trùng trung thất 1/126 chiếm 0,8%, loạn nhịp tim 1/126 chiếm tỉ lệ 0,8%, tràn dịch màng tim 59/126 chiếm 46,8%, tràn dịch màng phổi 8/126 chiếm tỉ lệ 6,3%. Đây là những biến chứng thường gặp sau phẫu thuật tim hở và trong quá trình nằm hồi sức. Block nhĩ thất độ III: Trong nghiên cứu của chúng tôi có một trường hợp bị BAV độ III sau mổ chiếm 0,8%. Trường hợp BAV độ III nhịp thoát thất khá chậm < 50 lần/phút và ảnh hưởng huyết động chúng tôi quyết định đặt máy tạo nhịp vĩnh viễn cho bệnh nhân. Các báo cáo trên thế giới về block nhĩ thất hoàn toàn như Chowdhury U.K và cs (2009) là 1,5% [14], tác giả Bove và cs (2018) là 1,4% [15], tác giả Waqar và cs (2017) là 1% [7]. Kết quả của nghiên cứu chúng tôi block nhĩ thất độ III sau phẫu thuật cho tỉ lệ 0,8% là chấp nhận được. Trong nghiên cứu của chúng tôi (Biểu đồ 1) có 3 trường hợp tử vong chiếm tỷ lệ 2,4% nguyên nhân do suy tim cấp, phù phổi. Chúng tôi nhận thấy các tác giả Đào Quang Vinh (2015) 1,1% (1/89) [8], tác giả Jerbi và cs (2009) tỷ lệ tử vong là 1,8% (1/56) [16], tác giả Murashita và cs (2004) tỷ lệ tử vong sớm là 1,6% (1/61), tử vong muộn là 6,6% (4/61) [17], tác giả Al-Hay và cs (2004) nghiên cứu trên 126 bệnh nhân được phẫu thuật điều trị bệnh kênh nhĩ thất bán phần tỷ lệ tử vong là 3,2% (4/126) [12]. Tác giả El-Najdawi và cs (2000) nghiên cứu trên 334 bệnh nhân tỷ lệ tử vong là 2% [18]. Như vậy, khi so sánh với tỷ lệ tử vong sớm sau phẫu thuật trong các nghiên cứu trên thế giới, tỷ lệ này của chúng tôi là chấp nhận được [13]. Theo Kirklin, phần lớn các bệnh nhân chết trong giai đoạn sớm sau mổ là suy tim cấp hoặc mạn. Những yếu tố làm tăng nguy cơ tử vong được nêu ra rất nhiều, có lúc trái ngược nhau, tùy theo từng nghiên cứu, đó là tuổi phẫu thuật, thương tổn giải phẫu, kỹ thuật áp dụng có hay không hạ thân nhiệt, thời gian THNCT và cặp ĐMC, những tổn thương tồn lưu và biến chứng sau phẫu thuật, hội chứng cung lượng tim thấp, suy đa tạng, đặc biệt là suy thận, nhiễm trùng (hô hấp, máu, trung thất...).v.v. Ngoài ra trình độ của phẫu thuật viên phẫu thuật còn hạn chế cũng là nguyên nhân cơ bản dẫn đến tử vong khi chúng ta sửa van không tốt, hở van nặng hơn, biến chứng gây hẹp van, block nhĩ thất, chảy máu, bảo vệ cơ tim không tốt [19-24]. Nhằm giảm thấp tỷ lệ tử vong trong phẫu thuật tim cần tuân thủ tối đa các nguyên tắc an toàn của toàn bộ ekip phẫu thuật, bảo vệ cơ tim tốt trong lúc phẫu thuật, hạn chế tối đa những tác động của quá trình chạy máy tim phổi, hoàn thiện kỹ thuật mổ và hồi sức sau mổ. Sự tiến bộ chung và sự phối hợp của nội khoa, ngoại khoa, gây mê, THNCT và hồi sức là những yếu tố đảm bảo cho tỉ lệ tử vong ở bệnh nhân phẫu thuật ngày càng thấp hơn. 4.3. Những thay đổi sau phẫu thuật theo thời gian Kích thước thất phải và áp lực động mạch phổi giảm ngay sau phẫu thuật, sau một năm, năm năm so với trước phẫu thuật có ý nghĩa thống kê với p <0,001 (kiểm định Wilcoxon signed - rank test) (Bảng 2). Mức độ hở van hai lá cải thiện rõ ngay sau phẫu thuật, một năm, năm năm so với trước phẫu thuật có ý nghĩa thống kê với p <0,001 (kiểm định Wilcoxon signed - rank test) (Bảng 3). Mức độ hở van ba lá cải thiện rõ ngay sau phẫu thuật, một năm, năm năm so với trước phẫu thuật có ý nghĩa thống kê với p <0,001 (kiểm định Wilcoxon signed - rank test) (Bảng 4). V. KẾT LUẬN Biến chứng và tử vong: Tỷ lệ tử vong sớm và sau 5 năm là 2,4%. Hở van hai lá nặng phải mổ lại sửa van hai lá chiếm 4,8% (6/126). Block nhĩ thất độ III: sau phẫu thuật chiếm 0,8% (1/126). Biểu hiện tăng tuần hoàn phổi còn 9,5%. Kết quả sửa van hai lá, sửa van ba lá giảm mức độ hở van, đường Bệnh viện Trung ương Huế Tạp Chí Y Học Lâm Sàng - Số 70/2021 77 kính thất phải giảm, áp lực động mạch phổi giảm được đánh giá bằng các giá trị đo trên siêu âm tim Doppler có ý nghĩa thống kê p <0,001. Kết quả một năm, năm năm sau phẫu thuật Một năm sau phẫu thuật: Kết quả sửa van hai lá, sửa van ba lá giảm mức độ hở van, đường kính thất phải giảm, áp lực động mạch phổi giảm được đánh giá bằng các giá trị đo trên siêu âm tim Doppler màu có ý nghĩa thống kê p <0,001. Năm năm sau phẫu thuật: Kết quả sửa van hai lá, sửa van ba lá giảm mức độ hở van, đường kính thất phải giảm, áp lực động mạch phổi giảm được đánh giá bằng các giá trị đo trên siêu âm tim Doppler màu có ý nghĩa thống kê p <0,001. Kết quả phẫu thuật sửa chữa triệt để kênh nhĩ thất bán phần tại Viện Tim TPHCM là tốt. TÀI LIỆU THAM KHẢO 1. Đỗ Quang Huân, Xử trí kênh nhĩ thất, in Phác đồ điều trị. 2018, Nhà xuất bản Y học. p. tr. 438-444. 2. Phạm Nguyễn Vinh, Kênh nhĩ thất, in Siêu âm tim và bệnh lý tim mạch. 2003, Nhà xuất bản Y Học (tập 1).79-90. 3. Hoàng Trọng Kim, Bệnh tim bẩm sinh, in Sách giáo khoa nhi khoa. 2016, Nhà xuất bản Y học.43-67. 4. Phạm Ngọc Hoa, Chương 3: X Quang tim-mạch, in Bài giảng chuẩn đoán X-quang. 2003, Nhà xuất bản đại học Quốc Gia: Tp. Hồ Chí Minh. 86-91. 5. Bạch Văn Cam, Nhiễm trùng huyết, in Phác đồ điều trị nhi khoa. 2009, Nhà xuất bản Y Học. 251-254. 6. Mery CM, Zea-Vera R, Chacon-Portillo MA, Zhang W, Binder MS, Kyle WB, et al. Contemporary results after repair of partial and transitional atrioventricular septal defects. J Thorac Cardiovasc Surg. 2019. 157: 1117-1127.e4. 7. Waqar T, Riaz MU, Shuaib M. Surgical repair of partial atrioventricular septal defect. Pak J Med Sci. 2017. 33: 285-289. 8. Đào Quang Vinh, Nghiên cứu đánh giá kết quả điều trị phẫu thuật thông vách nhĩ thất bán phần. 2015, Học viện Quân Y: Hà Nội. 9. Stulak JM, Burkhart HM, Dearani JA, Cetta F, Barnes RD, Connolly HM, et al. Reoperations after repair of partial atrioventricular septal defect: a 45-year single-center experience. Ann Thorac Surg. 2010. 89: 1352-9. 10. Kuralay E, Ozal E, Demirkiliç U, Cingöz F, Tatar H. Left atrioventricular valve repair technique in partial atrioventricular septal defects. Ann Thorac Surg. 1999. 68: 1746-50. 11. Bowman JL, Dearani JA, Burkhart HM, Goodloe AH, Phillips SD, Weaver AL, et al. Should repair of partial atrioventricular septal defect be delayed until later in childhood? Am J Cardiol. 2014. 114: 463-7. 12. Al-Hay AA, Lincoln CR, Shore DF, Shinebourne EA. The left atrioventricular valve in partial atrioventricular septal defect: management strategy and surgical outcome. Eur J Cardiothorac Surg. 2004. 26: 754-61. 13. El-Rassi I, Charafedine F, Majdalani M, Arabi M, Khater D, Bitar F. Surgical repair of partial atrioventricular defect. Multimed Man Cardiothorac Surg. 2015. 2015. 14. Chowdhury UK, Airan B, Malhotra A, Bisoi AK, Kalaivani M, Govindappa RM, et al. Specific issues after surgical repair of partial atrioventricular septal defect: actuarial survival, freedom from reoperation, fate of the left atrioventricular valve, prevalence of left ventricular outflow tract obstruction, and other events. J Thorac Cardiovasc Surg. 2009. 137: 548-555 e2. 15. Bové T, Strubbe I, Vandekerckhove K, Panzer J, De Groote K, De Wolf D, et al. Surgical repair of atrioventricular septal defects: incidence and mode of failure of the left atrioventricular valve. Interact Cardiovasc Thorac Surg. 2018. 27: 42-47. Bệnh viện Trung ương Huế 78 Tạp Chí Y Học Lâm Sàng - Số 70/2021 Kết quả phẫu thuật triệt để kênh nhĩ thất bán phần... 16. Jerbi S, Tarmiz A, Romdhani N, Kortas C, Chaouch N, Alimi F, et al. Surgery of 56 patients having a partial atrioventricular septal defect. in Annales de cardiologie et d’angeiologie. 2009. 17. Murashita T, Kubota T, Oba J, Aoki T, Matano J, Yasuda K. Left atrioventricular valve regurgitation after repair of incomplete atrioventricular septal defect. Ann Thorac Surg. 2004. 77: 2157-62. 18. El-Najdawi EK, Driscoll DJ, Puga FJ, Dearani JA, Spotts BE, Mahoney DW, et al. Operation for partial atrioventricular septal defect: a forty-year review. J Thorac Cardiovasc Surg. 2000. 119: 880-9; discussion 889-90. 19. Bergin ML, Warnes CA, Tajik AJ, Danielson GK. Partial atrioventricular canal defect: long- term follow-up after initial repair in patients > or = 40 years old. J Am Coll Cardiol. 1995. 25: 1189-94. 20. Fasting H, Axelsen F, Søndergaard T. Atrial septal defect, primum type. Results of surgical closure in 46 patients. Scand J Thorac Cardiovasc Surg. 1980. 14: 165-8. 21. Baufreton C, Journois D, Leca F, Khoury W, Tamisier D, Vouhé P. Ten-year experience with surgical treatment of partial atrioventricular septal defect: Risk factors in the early postoperative period. The Journal of Thoracic and Cardiovascular Surgery. 1996. 112: 14-20. 22. Manning PB. Partial atrioventricular canal: pitfalls in technique. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu. 2007: 42-6. 23. Woods WA, Schutte DA, McCulloch MA. Care of children who have had surgery for congenital heart disease. The American Journal of Emergency Medicine. 2003. 21: 318-327. 24. Ebels T, Ho SY, Anderson RH, Meijboom EJ, Eijgelaar A. The surgical anatomy of the left ventricular outflow tract in atrioventricular septal defect. Ann Thorac Surg. 1986. 41: 483-8.
File đính kèm:
 ket_qua_phau_thuat_triet_de_kenh_nhi_that_ban_phan_tai_vien.pdf
ket_qua_phau_thuat_triet_de_kenh_nhi_that_ban_phan_tai_vien.pdf

