Đánh giá tác dụng của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn bề mặt và tế bào viêm tại chỗ vết thương mạn tính
Mục tiêu: nghiên cứu vai trò của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn và tế bào viêm tại chỗ vết thương mạn tính. Đối tượng và phương pháp: nghiên cứu 30 bệnh nhân có vết thương mạn tính điều trị nội trú tại Trung tâm Liền vết thương, Bệnh viện Bỏng Quốc gia từ tháng 10 - 2016 đến 6 - 2017.

Trang 1

Trang 2

Trang 3
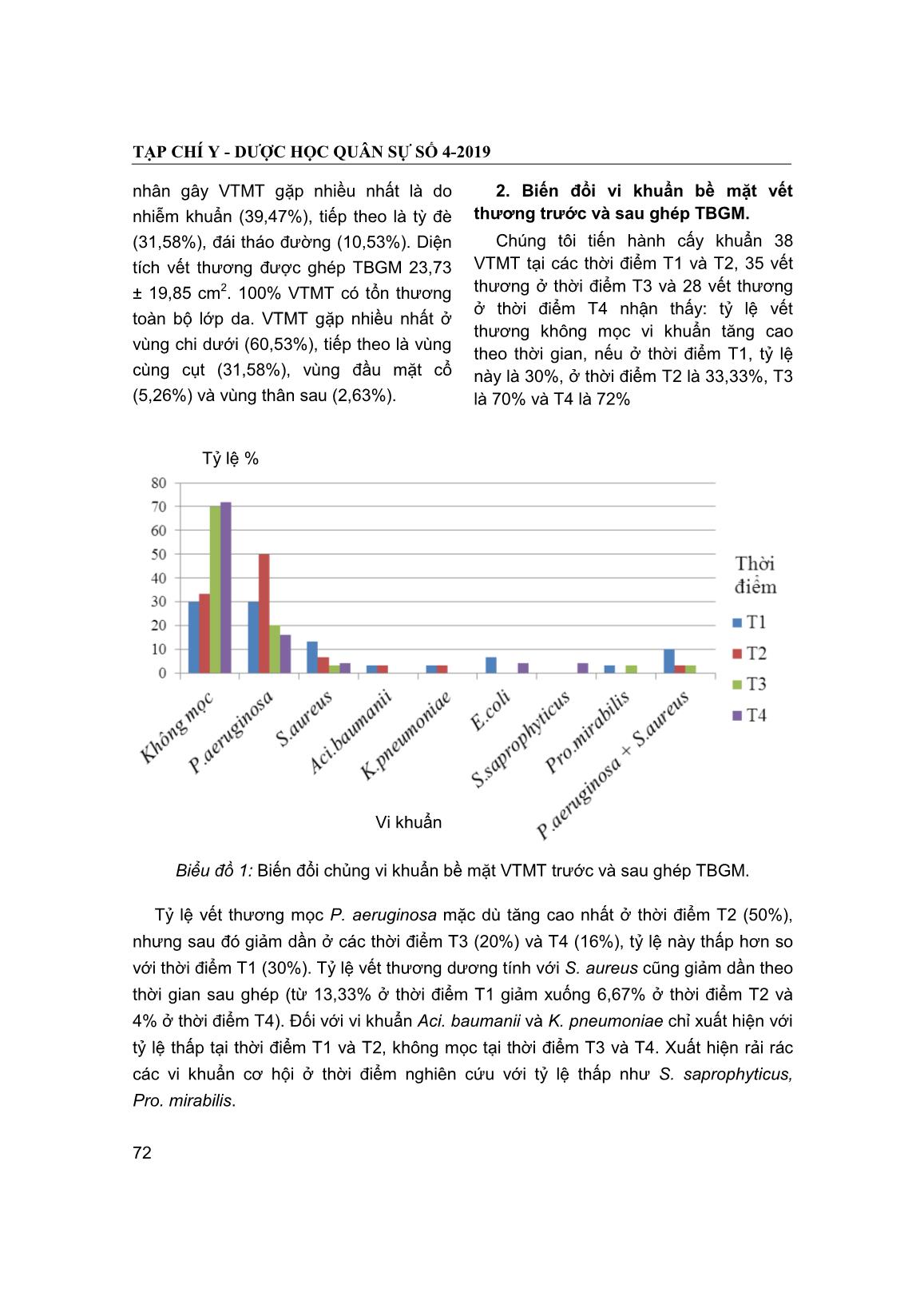
Trang 4
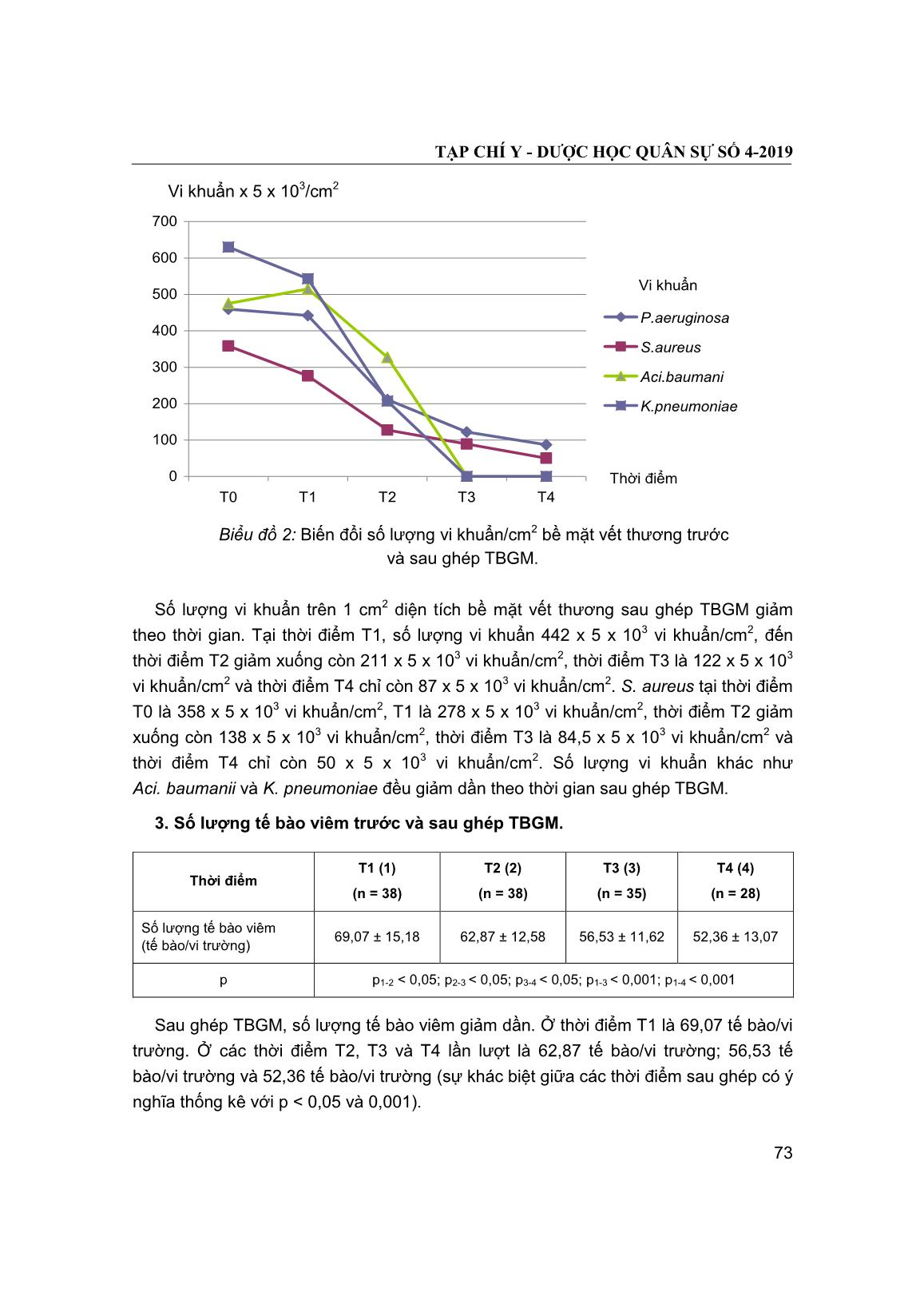
Trang 5

Trang 6

Trang 7

Trang 8
Bạn đang xem tài liệu "Đánh giá tác dụng của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn bề mặt và tế bào viêm tại chỗ vết thương mạn tính", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Đánh giá tác dụng của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn bề mặt và tế bào viêm tại chỗ vết thương mạn tính

TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 69 ĐÁNH GIÁ TÁC DỤNG CỦA GHÉP TẾ BÀO GỐC TỪ MÔ MỠ TỰ THÂN LÊN BIẾN ĐỔI VI KHUẨN BỀ MẶT VÀ TẾ BÀO VIÊM TẠI CHỖ VẾT THƢƠNG MẠN TÍNH Nguyễn Tiến Dũng1; Đinh Văn Hân1; Nguyễn Thành Chung2 TÓM TẮT Mục tiêu: nghiên cứu vai trò của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn và tế bào viêm tại chỗ vết thương mạn tính. Đối tượng và phương pháp: nghiên cứu 30 bệnh nhân có vết thương mạn tính điều trị nội trú tại Trung tâm Liền vết thương, Bệnh viện Bỏng Quốc gia từ tháng 10 - 2016 đến 6 - 2017. Tuổi trung bình 53,53 ± 18,1; tỷ lệ nam/nữ là 2/3. Tất cả bệnh nhân được ghép tế bào gốc từ mô mỡ tự thân lên bề mặt vết thương mỗi 3 - 5 ngày. Trước ghép, sau ghép tế bào gốc từ mô mỡ tự thân 7 ngày, 15 ngày và 20 ngày, tiến hành cấy khuẩn bề mặt vết thương, đếm số lượng vi khuẩn trên 1 cm 2 bề mặt vết thương. Sinh thiết mô tại chỗ vết thương, xác định số lượng tế bào viêm trên một vi trường trên tiêu bản nhuộm H.E. Kết quả: tỷ lệ vết thương cấy khuẩn dương tính với vi khuẩn giảm dần sau ghép tế bào gốc mô mỡ (từ 70% giảm xuống 30% sau ghép 15 ngày và 28% sau ghép 20 ngày). Số lượng các vi khuẩn P. aeruginosa, S. aureus, Aci. baumanii, K. pneumoniae trên 1 cm 2 diện tích bề mặt vết thương giảm rõ rệt sau ghép tế bào gốc từ mô mỡ tự thân. Số lượng tế bào viêm giảm dần có ý nghĩa thống kê sau ghép tế bào gốc từ mô mỡ tự thân. Kết luận: tế bào gốc từ mô mỡ tự thân hỗ trợ làm giảm nhiễm khuẩn và tình trạng viêm tại chỗ vết thương mạn tính. * Từ khoá: Vết thương mạn tính; Tế bào gốc từ mô mỡ; Vi khuẩn; Tế bào viêm. Studying the Effectiveness of Autologous Transplantation of Adipose-Derived Stem Cells on Bacterial and Inflammatory Cellular Changes of Chronic Wound Summary Objectives: Evaluating the effectiveness of autologous transplantation of adipose-derived stem cells on bacterial and inflammatory cellular changes of chronic wound. Subjects and methods: We studied 30 patients with chronic wound, who hospitalized at Wound Healing Center, National Institute of Burns from October, 2016 to June, 2017. The mean age was 53.53 ± 18.1, male/female ratio was 2/3. All patients were grafted the autologous adipose-derived stem cells once every 3 - 5 days. The bacterial culture and wound biopsy was done before and after the autologous transplantation of adipose-derived stem cells, 7 days, 15 days and 20 days for counting bacterial number per 1 cm 2 of wound surface and inflammatory cellular number on H.E stain. 1. Bệnh viện Bỏng Quốc gia 2. Học viện Quân y Người phản hồi (Corresponding): Nguyễn Tiến Dũng (ntzung_0350@yahoo.com) Ngày nhận bài: 26/02/2019; Ngày phản biện đánh giá bài báo: 26/03/2019 Ngày bài báo được đăng: 10/04/2019 TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 70 Results: The ratio of positive wound culture decreased gradually (70% at pre-grafting reduced to 30% at the 15 th day and 28% at the 20 th day post-grafting). Compared to status before adipose- derived stem cells grafting, bacterial number per 1 cm 2 of P. aeruginosa, S. aureus, Aci. baumanii, K. pneumoniae and inflammatory cellular number after adipose-derived stem cells grafting decreased significantly. Conclusion: Autologous adipose-derived stem cells support to reduce bacterial contamination and inflammatory status of chronic wound. * Keywords: Chronic wound; Adipose-derived stem cells; Bacteria; Inflammatory cell. ĐẶT VẤN ĐỀ Trong xã hội hiện đại, tỷ lệ bệnh nhân (BN) có vết thương mạn tính (VTMT) ngày càng gia tăng cùng với xuất hiện bệnh mạn tính như tim mạch, đái tháo đường, đột quỵ não... Đối với VTMT, tại chỗ vết thương tiết quá nhiều cytokine tiền viêm và các enzym phân huỷ protein, kèm theo tình trạng nhiễm trùng dai dẳng [1]. Tế bào gốc phân lập được từ mô mỡ là tế bào gốc trung mô có hình dáng nguyên bào sợi, có khả năng tạo colony và biệt hoá thành nhiều loại mô khác nhau hiện được sử dụng nhiều trong y học tái tạo, trong đó có điều trị VTMT. Trên thực nghiệm nhiều tác giả cho rằng tế bào gốc mỡ (TBGM) có tác dụng kháng khuẩn nhờ tiết ra peptid LL-37 có tác dụng ức chế phát triển vi khuẩn Gram âm (E. coli, P. aeruginosa) và vi khuẩn Gram dương như S. aurues, cũng như tiết ra các cytokine tiền viêm và cytokine kháng viêm làm giảm tình trạng nhiễm khuẩn và viêm tại chỗ vết thương [2; 3]. Do vậy, chúng tôi tiến hành nghiên cứu đề tài này nhằm làm sáng tỏ vai trò của ghép tế bào gốc từ mô mỡ tự thân lên biến đổi vi khuẩn bề mặt và tế bào viêm tại chỗ VTMT. ĐỐI TƢỢNG VÀ PHƢƠNG PHÁP NGHIÊN CỨU 1. Đối tƣợng nghiên cứu. 30 BN với 38 VTMT, tuổi trung bình 53,53 ± 18,1; tỷ lệ nam/nữ 2/3; BN điều trị nội trú tại Trung tâm Liền vết thương, Bệnh viện Bỏng Quốc gia từ tháng 10 - 2016 đến 6 - 2017. * Tiêu chuẩn loại trừ: BN có vết thương do xạ trị hoặc do ung thư. BN mắc các bệnh truyền nhiễm: HIV, viêm gan B, viêm gan C. 2. Trang thiết bị, vật tƣ nghiên cứu. Tấm TBGM tự thân do Khoa Labo, Bệnh viện Bỏng Quốc gia cung cấp (tấm TBGM đạt tiêu chuẩn cơ sở: thế hệ tế bào từ P3-5, tế bào còn khả năng phân chia, hình dạng tế bào bình thường, giá đỡ là màng polycarbonat có kích thước lỗ 3 µm, độ che phủ của tế bào trên giá đỡ 5 x 104 tế bào/cm2, độ che phủ đạt 90%, tấm tế bào vô khuẩn, vô nấm). Kim sinh thiết (biopsy puch) đường kính 7 mm do Italia sản xuất. 3. Phƣơng pháp nghiên cứu. Tất cả BN vào viện đều được xác định các chỉ tiêu: tuổi, giới tính, tiền sử bệnh, nguyên nhân gây VTMT, độ sâu và kích thước VTMT. * Ghép tấm tế bào gốc từ mô m tự thân: - Chuẩn bị nền vết thương phục vụ ghép TBGM: thay băng, lấy bỏ tổ chức hoại tử, giả mạc, đắp thuốc kháng khuẩn tại chỗ (mỡ betadine, silvirin 1%, askina Ag) hoặc phẫu thuật cắt ổ loét. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 71 * Chỉ định ghép: VTMT thỏa mãn các điều kiện sau: - Vết thương sạch hoại tử, không lộ x
File đính kèm:
 danh_gia_tac_dung_cua_ghep_te_bao_goc_tu_mo_mo_tu_than_len_b.pdf
danh_gia_tac_dung_cua_ghep_te_bao_goc_tu_mo_mo_tu_than_len_b.pdf

