Đánh giá kết quả điều trị ung thư lưỡi di động giai đoạn III - IM (MO) bằng hóa chất phác đồ cisplatin và paclitaxel / docetaxel bổ trợ trước phẫu thuật và / hoặc xạ trị
Mục tiêu: Đánh giá kết quả điều trị qua thời gian sống thêm của ung thư lưỡi giai đoạn III, IV (M0) bằng cisplatin + Paclitaxel/Docetaxel (TC) bổ trợ trước phẫu thuật và/hoặc xạ trị. Đối tượng và phương pháp: Đối tượng nghiên cứu gồm 95 BN được chẩn đoán là ung thư lưỡi phần di động giai đoạn III, IV (M0) được điều trị hóa chất bổ trợ trước bằng phác đồ TC, sau đó phẫu thuật và/ hoặc xạ trị tại Bệnh viện K từ tháng 01/2011 đến tháng 10/2015. Phương pháp nghiên cứu thử nghiệm lâm sàng không đối chứng sử dụng mô hình đánh giá can thiệp trước-Sau. Kết quả: Sống thêm toàn bộ sau 1 năm, 2 năm, 3 năm, 4 năm, 5 năm tương ứng là: 80,2%; 65,9%; 51,2%; 42,8% và 29,3%. Sống thêm theo T: T2, T3 là 42,6%; T4 là 15,7%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo N: N0 (37,2%) và N1, N2, N3 (20,2%), p<0,05. Sống thêm theo giai đoạn: giai đoạn III là 50,2% và giai đoạn IV là 18,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo đáp ứng sau 3 chu kỳ: đáp ứng (40,7%), không đáp ứng 19,5%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm giữa nhóm HC+PT là 43,2% và nhóm HC+XT là 29%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo các phương pháp điều trị: nhóm HC+PT là 45,9%; nhóm HC+PT+XT là 39,3% và nhóm HC+XT là 10,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Kết luận: Điều trị ung thư lưỡi giai đoạn muộn (III-IV) bằng hóa chất cisplatin và paclitaxel/docetaxel bổ trợ trước phẫu thật và/hoặc xạ trị đã làm giảm giai đoạn và tạo thuận lợi cho phẫu thuật, đặc biệt là kéo dài thời gian sống thêm cho bệnh nhân

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5
Tóm tắt nội dung tài liệu: Đánh giá kết quả điều trị ung thư lưỡi di động giai đoạn III - IM (MO) bằng hóa chất phác đồ cisplatin và paclitaxel / docetaxel bổ trợ trước phẫu thuật và / hoặc xạ trị

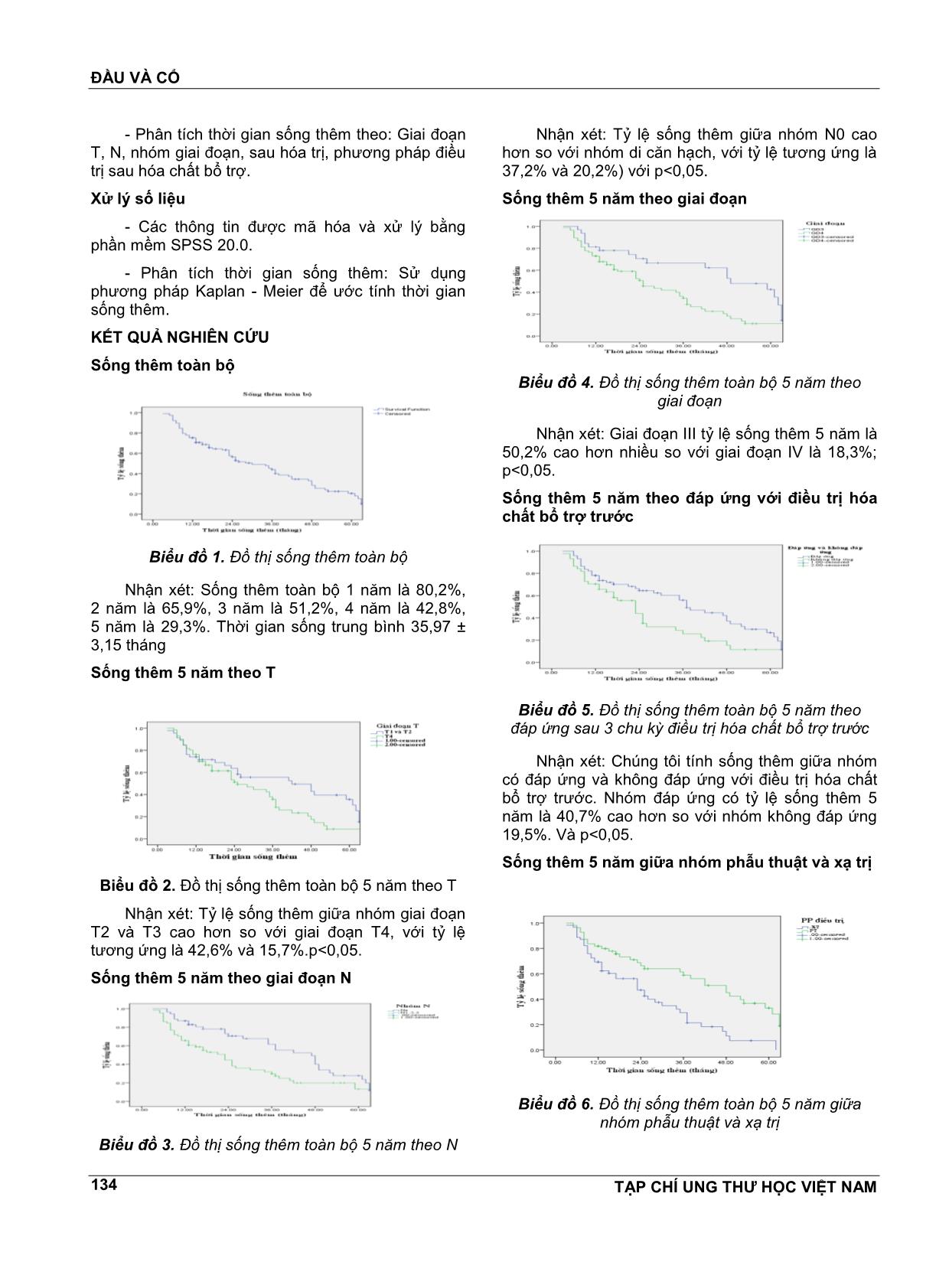
ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 132 ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ UNG THƯ LƯỠI DI ĐỘNG GIAI ĐOẠN III-IV (M0) BẰNG HÓA CHẤT PHÁC ĐỒ CISPLATIN VÀ PACLITAXEL/DOCETAXEL BỔ TRỢ TRƯỚC PHẪU THUẬT VÀ/HOẶC XẠ TRỊ NGÔ XUÂN QUÝ1, NGUYỄN TUYẾT MAI2, LÊ VĔN QUẢNG3 TÓM TẮT Mục tiêu: Đánh giá kết quả điều trị qua thời gian sống thêm của ung thư lưỡi giai đoạn III, IV (M0) bằng cisplatin + Paclitaxel/Docetaxel (TC) bổ trợ trước phẫu thuật và/hoặc xạ trị. Đối tượng và phương pháp: Đối tượng nghiên cứu gồm 95 BN được chẩn đoán là ung thư lưỡi phần di động giai đoạn III, IV (M0) được điều trị hóa chất bổ trợ trước bằng phác đồ TC, sau đó phẫu thuật và/ hoặc xạ trị tại Bệnh viện K từ tháng 01/2011 đến tháng 10/2015. Phương pháp nghiên cứu thử nghiệm lâm sàng không đối chứng sử dụng mô hình đánh giá can thiệp trước-sau. Kết quả: Sống thêm toàn bộ sau 1 nĕm, 2 nĕm, 3 nĕm, 4 nĕm, 5 nĕm tương ứng là: 80,2%; 65,9%; 51,2%; 42,8% và 29,3%. Sống thêm theo T: T2, T3 là 42,6%; T4 là 15,7%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo N: N0 (37,2%) và N1, N2, N3 (20,2%), p<0,05. Sống thêm theo giai đoạn: giai đoạn III là 50,2% và giai đoạn IV là 18,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo đáp ứng sau 3 chu kỳ: đáp ứng (40,7%), không đáp ứng 19,5%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm giữa nhóm HC+PT là 43,2% và nhóm HC+XT là 29%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo các phương pháp điều trị: nhóm HC+PT là 45,9%; nhóm HC+PT+XT là 39,3% và nhóm HC+XT là 10,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Kết luận: Điều trị ung thư lưỡi giai đoạn muộn (III-IV) bằng hóa chất cisplatin và paclitaxel/docetaxel bổ trợ trước phẫu thật và/hoặc xạ trị đã làm giảm giai đoạn và tạo thuận lợi cho phẫu thuật, đặc biệt là kéo dài thời gian sống thêm cho bệnh nhân. Từ khóa: Ung thư lưỡi giai đoạn III, IV, hóa chất bổ trợ trước, sống thêm. ABSTRACT To study the result of treatment in neoadjuvant chemotherapy with cisplatin-paclitaxel/ docetaxel in patients with stage III-IV (M0) mobile tongue cancer followed by surgery and/or radiation Objective: The result of survival rates in neoadjuvant chemotherapy with cisplatin and paclitaxel/docetaxel in patients with stage III-IV (M0) mobile tongue cancer followed by surgery and/or radiation Patients and Methods: 95 cases with stage III-IV (M0) mobile tongue cancer, were investigated in this prospective study, treated by neoadjuvant chemotherapy with TC regimen followed by surgery and/or radiation at K Hospital from 2011 to 2015 Result: Overall 01year, 02 year, 03 year, 04 year survival rate were 80,2%; 65,9%; 51,2%; 42,8%. The five-year survival rate was 29,3%. The five-year survival rate for stage N0 was 37,2% and N1-N3 was 20,2% (p<0,05). The five-year survival rate for stage III was 50,2% and stage IV was 18,3%. (p<0.05). The five-year survival rate for chemotherapy plus surgery group and chemotherapy plus radiotherapy were 43,2% vs 29%. The five-year survival rate for chemotherapy plus surgery group and chemotherapy, surgery plus radiotherapy group and chemotherapy plus radiotherapy were 45,9%; 39,3% and 10,3%. 1 ThS. Phó Trưởng Khoa Ngoại Đầu cổ - Bệnh viện K 2 PGS.TS. Nguyên Trưởng Khoa Nội 1 - Bệnh viện K 3 PGS. TS. Trưởng Bộ môn Ung thư - ĐHYD Hà Nội; Trưởng Khoa Ngoại Đầu cổ - Bệnh viện K ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 133 Conclusions: Result treatment with stage III-IV (M0) mobile tongue cancer with neoadjuvant chemotherapy improved the rate of tumour response, many patients could be treated by surgery after neoadjuvant chemotherapy. Neoadjuvant cisplatin and paclitaxel/docetaxel regimen improves survival in tongue cancer patients. Key words: Oral tongue cancer, neo-adjuvant chemotherapy, survival rate. ĐẶT VẤN ĐỀ Ung thư lưỡi là ung thư thường gặp nhất trong các ung thư vùng khoang miệng. Theo GLOBOCAN 2012, ở nam giới, có 198.975 ca ung thư khoang miệng mới mắc chiếm 2,7% và 97.940 ca tử vong chiếm 2,1%. Ở nữ, có 101.398 trường hợp mới mắc chiếm 1,5% và 47.413 trường hợp tử vong, chiếm 1,3%. Tại Việt Nam, theo ghi nhận ung thư nĕm 2010, số ca mới mắc của ung thư khoang miệng ở nam là 1716 trường hợp với tỷ lệ mắc chuẩn theo tuổi là 4,6/100000 dân. Ở nữ giới là 669 ca mới mắc và tỷ lệ mắc chuẩn theo tuổi là 1,7/100.000 dân. Ung thư khoang miệng gặp ở nam nhiều hơn nữ, tỷ lệ nam/nữ rất khác nhau tùy từng vùng dân cư và có xu hướng thay đổi. Tỷ lệ ở nam có xu hướng giảm, tỷ lệ ở nữ có xu hướng tĕng. Ở Mỹ cách đây 40 nĕm tỷ lệ nam/nữ là 4/1,hiện nay là 3/1. Ở Pháp 12/1 gần đây là 3,7/1. Ấn Độ và Đông Nam Á, tỷ lệ mắc ung thư khoang miệng cao nhất trong các bệnh gặp ở người cao tuổi. Ở Ấn Độ tùy vùng mà ung thư khoang miệng xếp từ thứ nhất đến thứ 6. Ung thư lưỡi là bệnh có thể phát hiện và chẩn đoán sớm. Tuy nhiên, tỷ lệ bệnh nhân ung thư lưỡi đến điều trị ở giai đoạn muộn ở nước ta còn cao. Do đó cần phải có sự kết hợp nhiều phương pháp điều trị nhằm nâng cao hiệu quả. Một trong những phương pháp đó là điều trị hóa chất bổ trợ trước (hay còn gọi là điều trị hóa chất trước phẫu thuật và xạ trị). Mục đích của điều trị hóa chất bổ trợ trước nhằm hạ thấp giai đoạn bệnh, tạo thuận lợi cho phẫu thuật, xạ trị, làm giảm các biến chứng, hạn chế di cĕn xa. Ở Việt Nam cho đến nay nghiên cứu về vai trò của hóa chất bổ trợ trước trong ung thư đầu mặt cổ nói chung, ung thư lưỡi nói riêng còn ít và thường dung phác đồ không có nhóm Taxane. Với phác đồ điều trị bổ trợ trước có nhóm Taxane sẽ làm tĕng tỷ lệ đáp ứng, đồng thời tĕng tỷ lệ sống thêm một cách có ý nghĩa so với các phác đồ khác. Với mong muốn không ngừng cải thiện kết quả điều trị, chúng tôi tiến hành nghiên cứu đề tài nhằm mục tiêu: Đánh giá kết quả điều trị qua thời gian sống thêm của ung thư lưỡi giai đoạn III, IV (M0) bằng cisplatin + paclitaxel/docetaxel (TC) bổ trợ trước phẫu thuật và/hoặc xạ trị. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Đối tượng nghiên cứu gồm 95 BN được chẩn đoán là ung thư lưỡi phần di động giai đoạn III, IV (M0) được điều trị hóa chất bổ trợ trước bằng phác đồ TC, sau đó phẫu thuật và/ hoặc xạ trị tại Bệnh viện K từ tháng 01/2011 đến tháng 10/2015. Tiêu chuẩn lựa chọn bệnh nhân - Các BN ung thư lưỡi phần di động giai đoạn III, IV (M0) theo UICC 2009. - Tuổi < 70. - Các BN được điều trị lần đầu. - Chỉ số toàn trạng từ 0-2 theo ECOG. - Có chẩn đoán mô bệnh học tại u là ung thư biểu mô vảy. - Chức nĕng tủy xương còn tốt, chức nĕng gan thận còn tốt. - BN không mắc các bệnh cấp và mạn tính trầm trọng có nguy cơ tử vong trong thời gian gần, không mắc bệnh ung thư khác ngoài bệnh ung thư lưỡi. - Có thông tin về tình trạng bệnh sau điều trị. Tiêu chuẩn loại trừ bệnh nhân: Không đủ các tiêu chuẩn trên. Phương pháp nghiên cứu - Phương pháp thử nghiệm lâm sàng không đối chứng sử dụng mô hình đánh giá can thiệp trước- sau. Thời điểm bắt đầu chọn BN vào nghiên cứu: thống nhất lấy ngày vào viện. - Thời điểm kết thúc nghiên cứu: Ngày chết hoặc ngày xuất hiện tái phát, di cĕn; ngày mất theo dõi; bị kiểm duyệt do hết thời gian nghiên cứu. Các bước tiến hành - Sau khi các bệnh nhân được chẩn đoán là UTL có đầy đủ các tiêu chuẩn trên được điều trị bằng hóa chất phác đồ TC. - Điều trị phẫu thuật và/hoặc xạ trị sau 3 đợt hóa chất. - Thời gian sống thêm: 1 nĕm, 2 nĕm, 3 nĕm, 4 nĕm và 5 nĕm. ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 134 - Phân tích thời gian sống thêm theo: Giai đoạn T, N, nhóm giai đoạn, sau hóa trị, phương pháp điều trị sau hóa chất bổ trợ. Xử lý số liệu - Các thông tin được mã hóa và xử lý bằng phần mềm SPSS 20.0. - Phân tích thời gian sống thêm: Sử dụng phương pháp Kaplan - Meier để ước tính thời gian sống thêm. KẾT QUẢ NGHIÊN CỨU Sống thêm toàn bộ Biểu đồ 1. Đồ thị sống thêm toàn bộ Nhận xét: Sống thêm toàn bộ 1 nĕm là 80,2%, 2 nĕm là 65,9%, 3 nĕm là 51,2%, 4 nĕm là 42,8%, 5 nĕm là 29,3%. Thời gian sống trung bình 35,97 ± 3,15 tháng Sống thêm 5 nĕm theo T Biểu đồ 2. Đồ thị sống thêm toàn bộ 5 nĕm theo T Nhận xét: Tỷ lệ sống thêm giữa nhóm giai đoạn T2 và T3 cao hơn so với giai đoạn T4, với tỷ lệ tương ứng là 42,6% và 15,7%.p<0,05. Sống thêm 5 nĕm theo giai đoạn N Biểu đồ 3. Đồ thị sống thêm toàn bộ 5 nĕm theo N Nhận xét: Tỷ lệ sống thêm giữa nhóm N0 cao hơn so với nhóm di cĕn hạch, với tỷ lệ tương ứng là 37,2% và 20,2%) với p<0,05. Sống thêm 5 nĕm theo giai đoạn Biểu đồ 4. Đồ thị sống thêm toàn bộ 5 nĕm theo giai đoạn Nhận xét: Giai đoạn III tỷ lệ sống thêm 5 nĕm là 50,2% cao hơn nhiều so với giai đoạn IV là 18,3%; p<0,05. Sống thêm 5 nĕm theo đáp ứng với điều trị hóa chất bổ trợ trước Biểu đồ 5. Đồ thị sống thêm toàn bộ 5 nĕm theo đáp ứng sau 3 chu kỳ điều trị hóa chất bổ trợ trước Nhận xét: Chúng tôi tính sống thêm giữa nhóm có đáp ứng và không đáp ứng với điều trị hóa chất bổ trợ trước. Nhóm đáp ứng có tỷ lệ sống thêm 5 nĕm là 40,7% cao hơn so với nhóm không đáp ứng 19,5%. Và p<0,05. Sống thêm 5 nĕm giữa nhóm phẫu thuật và xạ trị Biểu đồ 6. Đồ thị sống thêm toàn bộ 5 nĕm giữa nhóm phẫu thuật và xạ trị ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 135 Nhận xét: Chúng tôi tính sống thêm giữa nhóm phẫu thuật và nhóm xạ trị sau điều trị hóa chất. Nhóm được phẫu thuật tỷ lệ sống thêm 5 nĕm là 43,2% cao hơn so với nhóm xạ trị (29%); p<0,05. Sống thêm 5 nĕm giữa các phương pháp điều trị Biểu đồ 7. Đồ thị sống thêm toàn bộ 5 nĕm giữa các phương pháp điều trị Nhận xét: Chúng tôi tính sống thêm giữa các nhóm được điều trị phẫu thuật hoặc phẫu thuật kết hợp với xạ trị hoặc xạ trị sau khi điều trị hóa chất 3 đợt. Nhóm HC + PT tỷ lệ sống thêm 5 nĕm là 45,9%; nhóm HC+PT+XT tỷ lệ là 39,3% và nhóm HC+XT tỷ lệ sống thêm là 10,3% với p<0,05. BÀN LUẬN Thời gian sống thêm Việc theo dõi kết quả điều trị, đặc biệt là thời gian sống thêm đối với ung thư nói chung và ung thư lưỡi nói riêng đóng vai trò rất quan trọng. Từ kết quả đó người ta sẽ tiếp tục phương pháp cũ, hay nghiên cứu các phương pháp mới nhằm kéo dài thời gian sống của bệnh nhân. Sống thêm toàn bộ Trong nghiên cứu của chúng tôi có 95 BN, thời gian sống thêm toàn bộ 12 tháng là 80,2%, sau 24 tháng là 65,9%, sau 36 tháng là 51,2%, sau 48 tháng 42,8% và sau 60 tháng là 29,3%. Quan sát đồ thị cho thấy có độ dốc lớn trong 24 tháng đầu sau điều trị, biểu thị tỷ lệ tử vong cao trong thời gian này. Theo nghiên cứu của Nguyễn Đức Lợi, thời gian sống thêm 5 nĕm ở giai đoạn III, IV là 18,6%. Theo Donald và CS (2002), tỷ lệ sống thêm 5 nĕm là 57%. Nghiên cứu của Erich và CS (2005), tỷ lệ sống thêm toàn bộ trên 5 nĕm là 87% ở 15 bệnh nhân ung thư lưỡi T3 và T4, hoặc giai đoạn III và IV, hoặc N2 và N3, được điều trị bổ trợ trước bằng phác đồ có taxane, tiếp theo là phẫu thuật và xạ trị tùy từng trường hợp. Trong nghiên cứu của Richard và CS (1998), thời gian sống thêm trung bình là 48 tháng và tỉ lệ sống thêm toàn bộ trên 5 nĕm là 69% ở 36 bệnh nhân ung thư biểu mô vảy vùng đầu cổ giai đoạn III và IV điều trị bổ trợ trước bằng phác đồ TC, tiếp theo là phẫu thuật đơn thuần, phẫu thuật kết hợp với xạ trị hoặc xạ trị đơn thuần. Theo nghiên cứu của Lê Vĕn Quảng( 2012), sống thêm toàn bộ sau 1 nĕm, 2 nĕm, 3 nĕm, 4 nĕm, 5 nĕm tương ứng là 75,2%; 57,5%; 45,2%; 39,2% và 22,4%. Sống thêm theo một số yếu tố Phân tích thời gian sống thêm theo giai đoạn T cho thấy, đối với T2 và T3 thời gian sống thêm toàn bộ 5 nĕm là 42,6%, cao hơn giai đoạn T4 (15,7%). Sự khác biệt có ý nghĩa thống kê với p<0,05. Theo nghiên cứu của Lê Vĕn Quảng, Sống thêm theo T: T2, T3 là 35,6%; T4 là 8,8%. Nghiên cứu của Gehanno (1987), giai đoạn T1 là 59%, T2 là 40%, T3 là 18% và T4 là 8%. Một yếu tố khác được nhiều tác giả công nhận là hạch vùng cổ, yếu tố tiên lượng chính trong UTL. Nếu chưa di cĕn hạch thì tiên lượng rất tốt, nhưng khi đã có di cĕn hạch thì tiên lượng xấu hơn nhiều và tỷ lệ sống thêm 5 nĕm giảm đi một nửa. Trong nghiên cứu của chúng tôi, tỷ sống thêm 5 nĕm ở nhóm chưa có di cĕn hạch trên lâm sàng và có di cĕn hạch trên lâm sàng tương ứng là 37,2% và 20,2%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Trên đồ thị đường biểu diễn của 2 nhóm luôn cách xa nhau trong thời gian nghiên cứu. Theo nghiên cứu của Nguyễn Đức Lợi (2002), tỷ lệ sống thêm với N0 là 47,78%; N1 là 26,89%; N2 là 5,56% và không có BN nào ở N3 sống đến 5 nĕm. Trong nghiên cứu của Gehanno (1987), tỷ lệ sống 5 nĕm với N0 từ 42-49%, hạch sờ thấy trên lâm sàng chỉ còn 13-24%. Theo Moyse và CS (1972), tỷ lệ này là 60% với N0 và 20% với hạch sờ thấy trên lâm sàng. Trong nghiên cứu của chúng tôi chỉ gồm những BN ở giai đoạn III và IV. Tỷ lệ sống thêm 5 nĕm ở giai đoạn III là 50,2% cao hơn giai đoạn IV (18,3%), sự khác biệt có ý nghĩa thống kê với p<0,05. Theo nghiên cứu của Clayman và CS (2000), tỷ lệ sống thêm 5 nĕm ở giai đoạn III và IV từ 15-30%. Theo Franceschi và CS (1993), khi nghiên cứu 297 trường hợp UTL, tỷ lệ sống thêm 5 nĕm ở giai đoạn III và IV là 49%. Trong nghiên cứu trên 602 BN UTL của Decroix và CS (1983), tỷ lệ sống 5 nĕm ở giai đoạn III là 25%, giai đoạn IV là 13%. Chúng tôi có tính thời gian sống thêm giữa nhóm có ĐƯ với điều trị HC bổ trợ trước. Nhóm ĐƯ có tỷ lệ sống thêm 5 nĕm cao hơn so với nhóm không ĐƯ (tương ứng là 40,7% và 19,5%). Sự khác biệt có ý nghĩa thống kê với p<0,05. Sau điều trị hóa chất BN được điều trị bằng PT, hoặc XT, hoặc cả PT và XT dựa vào mức độ ĐƯ với hóa chất bổ trợ trước. Đối với BN được PT thì dựa vào đánh giá diện cắt sau PT và mô bệnh học u, hạch sau PT có còn tế bào ung thư hay không để quyết định có XT ĐẦU VÀ CỔ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 136 hậu phẫu không. Trong nghiên cứu này, tỷ lệ sống 5 nĕm giữa nhóm phẫu thuật và xạ trị tương ứng là 43,2% và 29%. Sự khác biệt có ý nghĩa thống kê với p<0,05. So sánh sống thêm giữa các phương pháp điều trị cho thấy, nhóm BN điều trị HC bổ trợ trước và PT có tỷ lệ sống thêm 5 nĕm là 45,9%, nhóm HC bổ trợ trước kết hợp với PT và XT có tỷ lệ sống thêm là 39,3%, tỷ lệ sống thêm ở nhóm HC bổ trợ trước và XT là 10,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. KẾT LUẬN Qua nghiên cứu trên 95 bệnh nhân ung thư lưỡi phần di động giai đoạn III, IV (M0) được điều trị hóa chất bổ trợ trước phẫu thuật và/ hoặc xạ trị phác đồ TC tại bệnh viện K trong khoảng thời gian từ 01/2011-10/2015 chúng tôi thu được một số kết luận sau đây về thời gian sống thêm: sống thêm toàn bộ sau 1 nĕm, 2 nĕm, 3 nĕm, 4 nĕm, 5 nĕm tương ứng là: 80,2%; 65,9%; 51,2%; 42,8% và 29,3%. Sống thêm theo T: T2, T3 là 42,6%; T4 là 15,7%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo N: No (37,2%) và N1, N2, N3 (20,2%), p<0,05. Sống thêm theo giai đoạn: giai đoạn III là 50,2% và giai đoạn IV là 18,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo đáp ứng sau 3 chu kỳ: đáp ứng (40,7%), không đáp ưng 15,9%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm giữa nhóm HC + PT là 43,2% và nhóm HC+XT là 29%. Sự khác biệt có ý nghĩa thống kê với p<0,05. Sống thêm theo các phương pháp điều trị: nhóm HC + PT là 45,9%; nhóm HC + PT + XT là 39,3% và nhóm HC+XT là 10,3%. Sự khác biệt có ý nghĩa thống kê với p<0,05. TÀI LIỆU THAM KHẢO 1. Jemal A, Bray F, Center M. M, Ferlay J, Ward E, Forman D (2011), Global Cancer Statistics, CA Cancer J Clin, 61(2): 83. 2. Nguyễn Đức Lợi (2002), Nghiên cứu đặc điểm lâm sàng và một số yếu tố tiên lượng bệnh ung thư lưỡi điều trị tại bệnh viện K, Luận vĕn tốt nghiệp bác sỹ nội trú các bệnh viện, Trường đại học Y Hà Nội. 3. Donald G, Gershon J, Jason L, et al. (2005), Analysis of treatment results for oral tongue cancer, Laryngoscope, vol 112, issue 4, pp 616- 625. 4. Erich M, Brian A, Bonnie S, Merrill S, Dong M, Robert M (2005), Neoadjuvant chemotherapy for squamous cell carcinoma of the oral tongue in young adults: a case series, Head & Neck, 27: pp 748-756. 5. Richard J.M, Sancho-Garnier H, Pessey J.J, Luboinski B, Lefebvre J.L, Dehesdin D et al (1998), Randomizied trial of induction chemotherapy in larynx carcinoma, Oral Oncol, 34: pp 224-8 6. Gehanno P (1987), Le cancer de la langue, Encyclopédie-Medico-Chirurgicale, Paris, pp. 260-271. 7. Kantola S, Parikka M, Jokinen K, Hyrynkangs K, Soini Y, Alho O-P and Salo T (2000), Prognostic factors in tongue cancer – relative importance of demographic, clinical and histopathological factors, Bristish Journal of Cancer 83 (5), pp. 614-619.
File đính kèm:
 danh_gia_ket_qua_dieu_tri_ung_thu_luoi_di_dong_giai_doan_iii.pdf
danh_gia_ket_qua_dieu_tri_ung_thu_luoi_di_dong_giai_doan_iii.pdf

