Đánh giá kết quả điều trị phác đồ tcx trên bệnh nhân ung thư dạ dày giai đoạn tiến xa và di căn tại bệnh viện ung bướu Hà nội (2015 - 2016)
Mục tiêu: Đánh giá đáp ứng điều trị và một số độc tính của phác đồ TCX trong điều trị ung thư dạ dày giai
đoạn tiến xa và di căn tại Bệnh viện Ung Bướu Hà Nội năm 2015-2016.
Bệnh nhân và phương pháp nghiên cứu: Nghiên cứu thử nghiệm lâm sàng không đối chứng. Từ T
10/2015 đến tháng 10/2016 có 30 bệnh nhân ung thư dạ dày giai đoạn tiến xa và di căn được điều trị hóa trị phác đồ TCX tại Bệnh viện Ung bướu Hà Nội; bệnh nhân được đánh giá mức độ đáp ứng theo “Tiêu chuẩn đánh giá đáp ứng cho u đặc“ (RECIST), độc tính theo tiêu chuẩn NCI 2.0.
Kết quả:
Đặc điểm lâm sàng: Tuổi trung bình 55,57 hay gặp từ 56-65 tuổi (53,3%),tỷ lệ nam/nữ 4/1.Thể trạng bệnh
nhân trước điều trị chủ yếu PS=1 (93,3%). Giai đoạn di căn xa chiếm 56,7%, giai đoạn lan rộng chiếm 43,3%.
Kết quả điều trị: Tỷ lệ đáp ứng là 43,3%, đáp ứng hoàn toàn 3,3%, đáp ứng một phần 40%, tỷ lệ kiểm soát
bệnh đạt 90%. Ung thư biểu mô tuyến kém biệt hóa và tế bào nhẫn có tỷ lệ đáp ứng thấp nhất. Ung thư biểu mô tuyến biệt hóa cao có tỷ lệ đáp ứng cao nhất.Với liều điều trị 100% có tỷ lệ đáp ứng là 76,9%; liều dưới 100% có tỷ lệ đáp ứng 21,3%. Bệnh nhân dung nạp thuốc tốt, tác dụng phụ của thuốc thường gặp nhất là hạ bạch cầu chủ yếu độ 2,3. Còn lại các tác dụng phụ khác chủ yếu gặp ở độ 1,2.
Kết luận: Phác đồ hóa trị TCX mang lại kết quả tốt trên lâm sàng với những bệnh nhân ung thư dạ dày giai
đoạn tiến xa và di căn

Trang 1

Trang 2

Trang 3
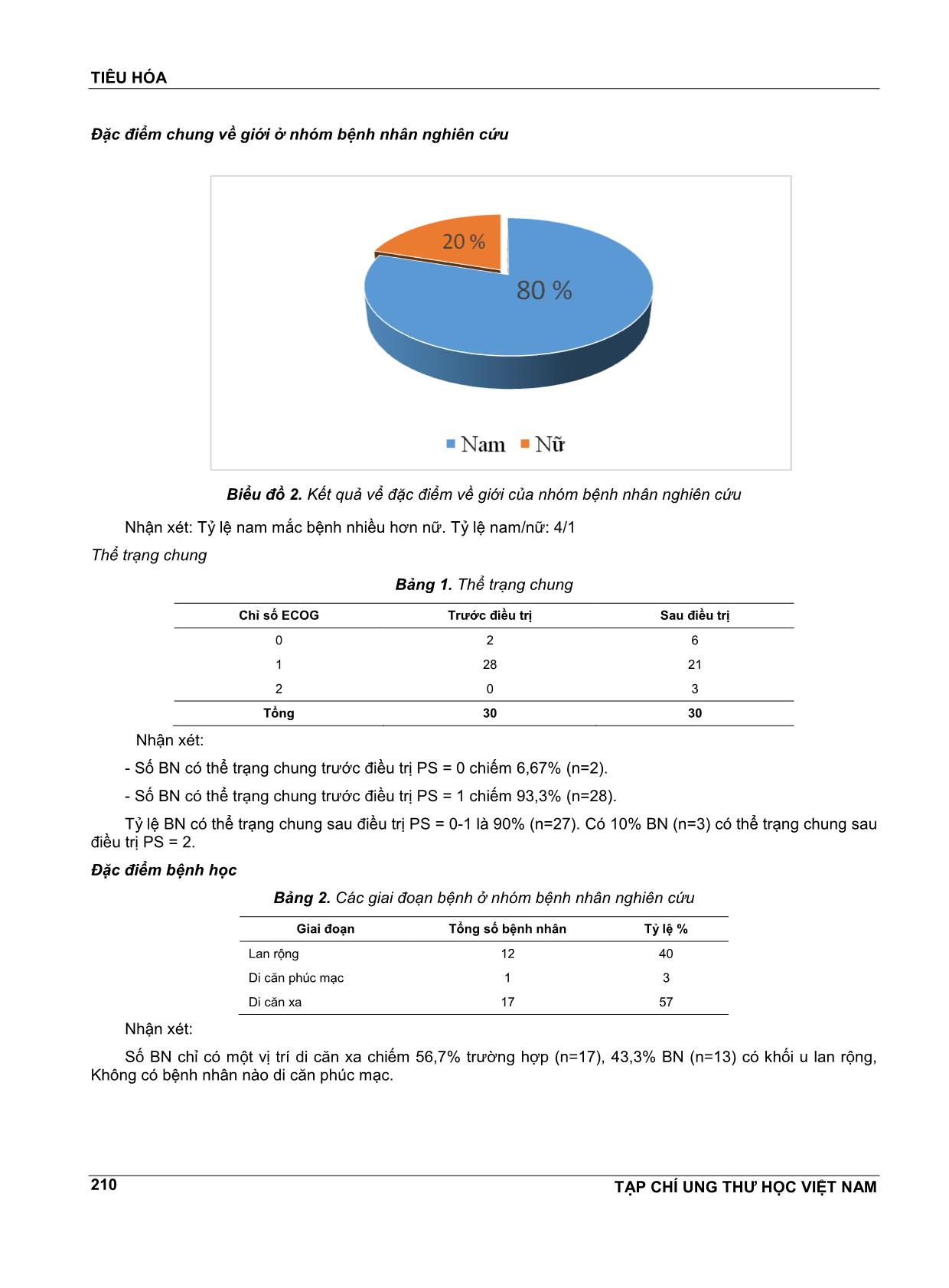
Trang 4
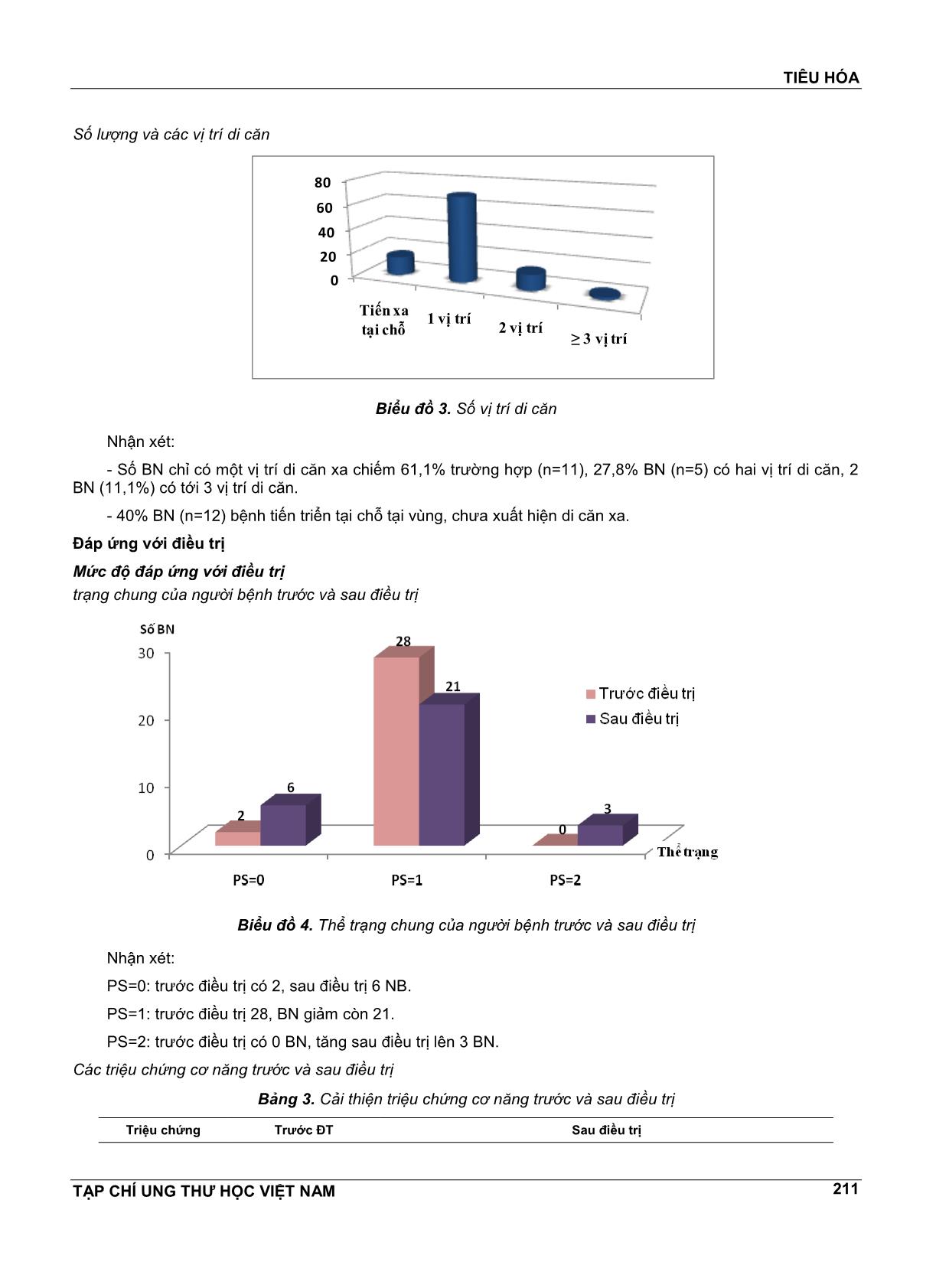
Trang 5
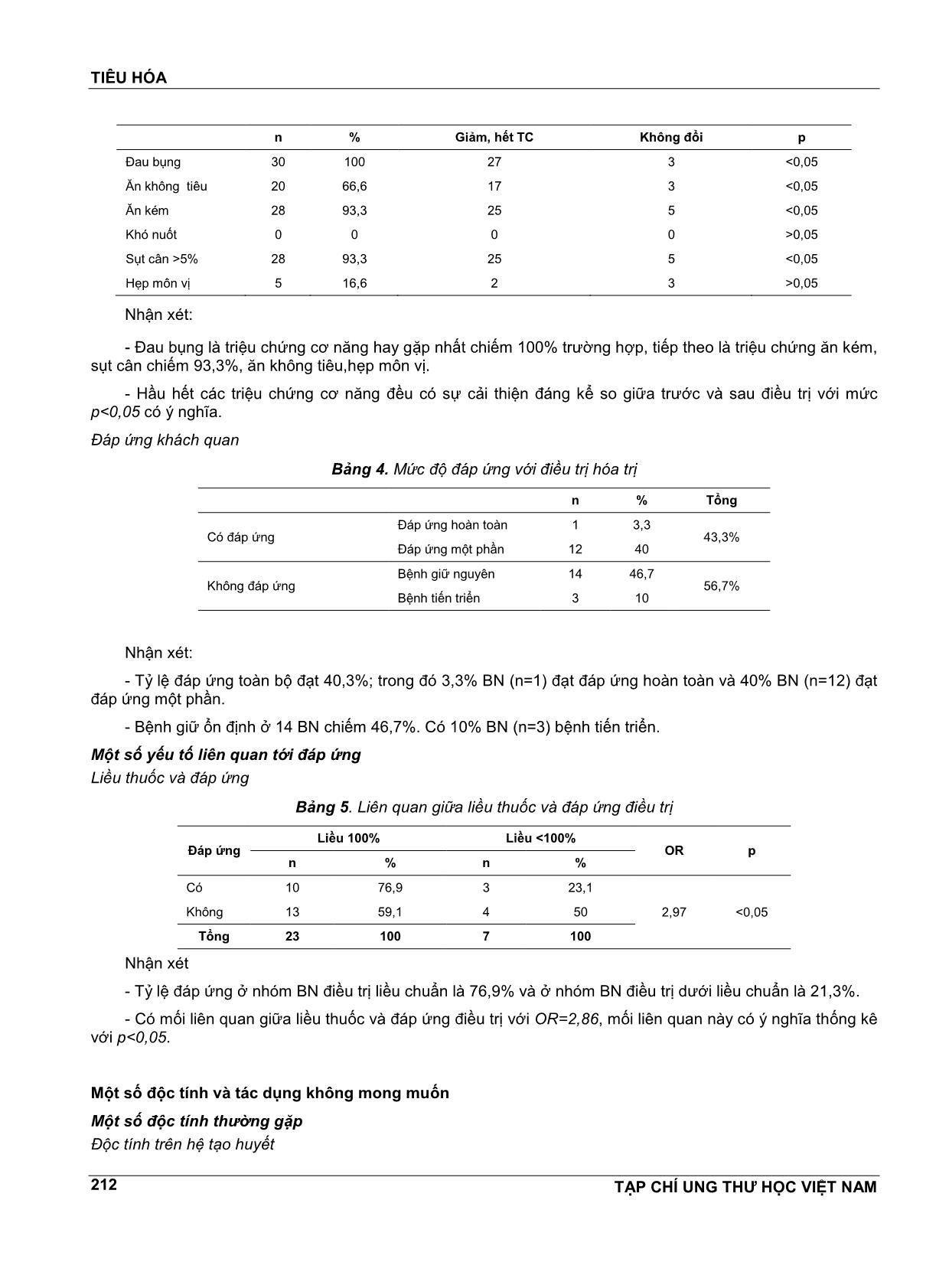
Trang 6
Trang 7

Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Tóm tắt nội dung tài liệu: Đánh giá kết quả điều trị phác đồ tcx trên bệnh nhân ung thư dạ dày giai đoạn tiến xa và di căn tại bệnh viện ung bướu Hà nội (2015 - 2016)

TIÊU HÓA TẠP CHÍ UNG THƯ HỌC VIỆT NAM 207 ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ PHÁC ĐỒ TCX TRÊN BỆNH NHÂN UNG THƯ DẠ DÀY GIAI ĐOẠN TIẾN XA VÀ DI CĔN TẠI BỆNH VIỆN UNG BƯỚU HÀ NỘI (2015-2016) ĐINH THỊ HẢI DUYÊN1, NGUYỄN TRỌNG HIẾU2, TRẦN ĐĔNG KHOA3 TÓM TẮT Mục tiêu: Đánh giá đáp ứng điều trị và một số độc tính của phác đồ TCX trong điều trị ung thư dạ dày giai đoạn tiến xa và di cĕn tại Bệnh viện Ung Bướu Hà Nội nĕm 2015-2016. Bệnh nhân và phương pháp nghiên cứu: Nghiên cứu thử nghiệm lâm sàng không đối chứng. Từ T 10/2015 đến tháng 10/2016 có 30 bệnh nhân ung thư dạ dày giai đoạn tiến xa và di cĕn được điều trị hóa trị phác đồ TCX tại Bệnh viện Ung bướu Hà Nội; bệnh nhân được đánh giá mức độ đáp ứng theo “Tiêu chuẩn đánh giá đáp ứng cho u đặc“ (RECIST), độc tính theo tiêu chuẩn NCI 2.0. Kết quả: Đặc điểm lâm sàng: Tuổi trung bình 55,57 hay gặp từ 56-65 tuổi (53,3%),tỷ lệ nam/nữ 4/1.Thể trạng bệnh nhân trước điều trị chủ yếu PS=1 (93,3%). Giai đoạn di cĕn xa chiếm 56,7%, giai đoạn lan rộng chiếm 43,3%. Kết quả điều trị: Tỷ lệ đáp ứng là 43,3%, đáp ứng hoàn toàn 3,3%, đáp ứng một phần 40%, tỷ lệ kiểm soát bệnh đạt 90%. Ung thư biểu mô tuyến kém biệt hóa và tế bào nhẫn có tỷ lệ đáp ứng thấp nhất. Ung thư biểu mô tuyến biệt hóa cao có tỷ lệ đáp ứng cao nhất.Với liều điều trị 100% có tỷ lệ đáp ứng là 76,9%; liều dưới 100% có tỷ lệ đáp ứng 21,3%. Bệnh nhân dung nạp thuốc tốt, tác dụng phụ của thuốc thường gặp nhất là hạ bạch cầu chủ yếu độ 2,3. Còn lại các tác dụng phụ khác chủ yếu gặp ở độ 1,2. Kết luận: Phác đồ hóa trị TCX mang lại kết quả tốt trên lâm sàng với những bệnh nhân ung thư dạ dày giai đoạn tiến xa và di cĕn ABSTRACT Purpose: Evaluate the response and toxicities of TCX therapy in the treatment of advanced and metastatic gastric cancer at the Hanoi Oncology Hospital between 2015 and 2016. Materials and methods: This is an uncontrolled clinical trial. From 10/2015 to 10/2016, 30 patients with advanced and metastatic gastric cancer were treated for chemotherapy with TCX at the Hanoi Oncology Hospital; patients were evaluated for their response to the "Response Evaluation Criteria in Solid Tumours" (RECIST), toxicity criteria NCI 2.0. Results: Patient Characteristics: The average age was 55.57, or between 56 and 65 years old (53.3%), male/female ratio was 4/1. Patient pre-treatment status PS=1 (93.3%). The metastasis stage accounted for 56.7%, the spreading stage accounted for 43.3%. Treatment outcomes: The response rate was 43.3%, complete response rate was 3.3%, the partial response rate was 40%, and the control rate was 90%. Poorly differentiated adenocarcinoma and ring cell carcinoma had the lowest and well differentiated adenocarrcinoma had the highest response rate. With a 100% therapeutic dose, the response rate was 76.9%; lower than 100% had a response rate of 21.3%. Patients had good drug tolarance, the most common side effect of drug was leucocytosis, mainly in grade 2 or 3. And the other side effects were mainly encountered at grade 1 or 2. Conclusion: TCX chemotherapy regimen has been shown to be clinically effective in patients with 1 BS. Khoa Nội 2 - Bệnh viện Ung Bướu Hà Nội 2 ThS. Trưởng Khoa Nội 2 - Bệnh viện Ung Bướu Hà Nội 3 PGS.TS. Giám Đốc - Bệnh viện Ung Bướu Hà Nội. TIÊU HÓA TẠP CHÍ UNG THƯ HỌC VIỆT NAM 208 advanced and metastatic gastric cancer. ĐẶT VẤN ĐỀ Ung thư dạ dày là loại ung thư thường gặp trên thế giới cũng như ở Việt Nam. Theo thống kê Globocan nĕm 2012, hàng nĕm trên thế giới có khoảng 989,600 ca mới mắc và 738,000 ca tử vong do UTDD[1]. Tại Việt Nam theo ghi nhận ung thư Hà Nội nĕm 2011 cho tỉ lệ mắc là 23,4/100.000 dân và UTDD đứng hàng thứ 2 các loại ung thư trong cả hai giới[1]. Trong điều trị UTDD, phẫu thuật là phương pháp điều trị chính. Bệnh nhân UTDD giai đoạn sớm được điều trị triệt cĕn bằng phẫu thuật. Hóa trị đóng vai trò bổ trợ hoặc tân bổ trợ trong những trường hợp bệnh nhân giai đoạn phẫu thuật khó có thể phẫu thuật triệt cĕn. Ở Việt Nam, tỷ lệ bệnh nhân đến ở giai đoạn muộn, bệnh nhân tái phát, di cĕn sau phẫu thuật còn cao,bên cạnh đó có tới 2/3 các trường hợp khi phát hiện thì bệnh đã ở giai đoạn muộn, không còn khả nĕng phẫu thuật triệt cĕn[2]. Hóa trị trong các giai đoạn này có vai trò chủ đạo, giúp cải thiện triệu chứng và kéo dài thời gian sống thêm cho người bệnh. Đã có những nghiên cứu đối với bệnh nhân giai đoạn muộn, hóa trị có vai trò rõ rệt hơn việc chỉ điều trị chĕm sóc nâng đỡ cho bệnh nhân[2,3]. Hiện nay,có nhiều phác đồ được nghiên cứu và sử dụng trong điều trị UTDD giai đoạn muộn. Bên cạnh các thuốc, hóa chất đã được sử dụng từ những nĕm 90 như: cisplatin, 5-FU,nhóm anthracycline Trong những nĕm gần đây, ngày càng có nhiều thuốc mới đã được nghiên cứu và được chỉ định điều trị như: Các thuốc nhóm Taxan gồm có Docetaxel và Paclitaxel, thuốc Oxaliplatin, capecitabine, irinotecan ...trong đó phác đồ DCF với sự phối hợp của Docetaxel, Cisplatin, 5FU đã được chứng minh có có hiệu quả tốt đối với UTDD giai đoạn tiến xa, di cĕn trong nghiên cứu pha III, ngẫu nhiên đa trung tâm V325, kết quả tỷ lệ đáp ứng toàn bộ trong nghiên cứu 37%, chỉ có 17% bệnh nhân bệnh tiến triển. Thời gian sống thêm không bệnh 5,6 tháng so với phác đồ CF 3,7 tháng. Thời gian sống thêm toàn bộ 9,2 tháng ở phác đồ DCF so với 8,6 tháng ở phác đồ CF[4]. Phác đồ DCF là phác đồ có hiệu quả trong điều trị UTDD giai đoạn muộn, tuy nhiên phác đồ này độc tính khá cao, tác dụng ngoại ý nhiều, ảnh hưởng đến thể trạng bệnh nhân UTDD giai đoạn muộn, do đó đã có nhiều nghiên cứu và hướng dẫn thực hành lâm sàng trên thế giới đã sử dụng điều trị các phác đồ Paclitaxel kết hợp nhóm Platinum và Capecitabin (TCX) điều trị cho bệnh nhân, ngoài cho những kết quả khả quan trong điều trị, tính dung nạp của phác đồ cũng tốt hơn, thể hiện số chu kỳ hóa trị bệnh n ... g nghiên cứu Điểm chung Tuổi và giới Qua nghiên cứu trên 30 BN UTDD giai đoạn muộn được chẩn đoán và điều trị tại bệnh viện UBHN, chúng tôi nhận thấy lứa tuổi mắc UTDD phân bố đều trên diện tuổi người trưởng thành, trẻ nhất là 28 tuổi, cao tuổi nhất là 70 tuổi, tuổi mắc bệnh hay gặp là tư 46 tuổi đến 65 tuổi. Kết quả này cho thấy rất phù hợp với khuyến cáo về UTDD đã được đưa ra trước đây “nếu một người trên 40 tuổi có triệu chứng sút cân và kém ĕn kéo dài nên đi nội soi để phát hiện ung thư dạ dày”. Nam giới mắc bệnh nhiều hơn nữ giới, trong nghiên cứu của chúng tôi tỷ lệ nam/nữ là 4/1. Theo Nguyễn Bá Đức và cộng sự (2006), đánh giá tình hình UT ở Việt Nam giai đoạn 2001-2004 cho thấy UTDD có thể gặp ở nhiều lứa tuổi, tuy nhiên có sự gia tĕng nhanh chóng từ sau tuổi 40 ở nữ giới, tuổi 45 ở nam giới và tiếp tục tĕng nhanh sau 70 tuổi. Nam mắc bệnh nhiều hơn nữ, tỷ lệ mắc bệnh nam/nữ là 1,8/1 [2]. Nghiên cứu của Nguyễn Xuân Kiên (2005) trên 144 BN UTDD được phẫu thuật cho thấy độ tuổi trung bình mắc bệnh là 55,5 với tỷ lệ nam/nữ là 1,72/1[10]. Theo globocan 2012 hiện tại tỷ lệ Nam/ Nữ trong ung thư dạ dày là 1.96/1. Như vậy so với các tác giả trong nước, tỷ lệ giới trong nghiên cứu của chúng tôi cao hơn vói các tác giả trên nguyên nhân có thể do nghiên cứu của chúng tôi sử dụng phác đồ tương đối mạnh là phác đồ TCX nên nhóm bệnh nhân được chúng tôi lựa chọn hầu như là các bệnh nhân có thể trạng tốt PS 1, còn những bệnh nhân nữ giai đoạn muộn thể trạng kém hơn thì loại khỏi nghiên cứu. Thể trạng chung Đa số BN trong nghiên cứu có thể trạng chung khá tốt, tỷ lệ BN có chỉ số đánh giá thể trạng theo ECOG PS=0-1 là 100%, phù hợp với tiêu chuẩn lựa chọn của chúng tôi, lựa chọn những bệnh nhân có thể trạng tốt để tham gia nghiên cứu. Đặc điểm bệnh học Số lượng và vị trí di cĕn Trong nghiên cứu, có 60% BN xuất hiện di cĕn xa ngay tại thời điểm chẩn đoán. Số vị trí di cĕn có thể gặp từ 1-3 vị trí, 11 BN có một vị trí di cĕn chiếm 61,1% trường hợp, 5 BN có hai vị trí di cĕn chiếm 27,8%, chỉ có 2 BN có 3 vị trí di cĕn 11,1%. Nghiên của Yoshida trên 497 BN UTDD giai đoạn muộn tại Nhật Bản, cũng nhận thấy tỷ lệ BN di cĕn một vị trí là 63%, di cĕn hai vị trí là 30% và di cĕn 3 vị trí là 7%. Đáp ứng điều trị Mức độ đáp ứng Toàn trạng và các triệu chứng cơ nĕng Chỉ trừ một số ít BN phát hiện bệnh tình cờ, đa phần BN trong nghiên cứu đều có những triệu chứng cơ nĕng gây ảnh hưởng một mức độ nào đó tới cuộc sống lao động và sinh hoạt thường ngày. Sau điều trị, hầu hết BN đều thấy có sự cải thiện rõ rệt về mặt chức nĕng, mang lại lợi ích thực sự cho người bệnh. Cụ thể, tỷ lệ giảm, hết triệu chứng cao hơn so với giữ nguyên triệu chứng hoặc tiến triển nặng hơn. Các triệu chứng cơ nĕng đều có đáp ứng với điều trị, tuy nhiên mức độ đáp ứng và thời gian duy trì hiệu quả của điều trị khác nhau tùy thuộc mức độ tiến triển cũng như những biến chứng do bệnh gây ra. Những tổn thương có mức độ nhẹ, chức nĕng cơ quan còn chưa bị ảnh hưởng nhiều thì triệu chứng thuyên giảm nhanh sau điều trị và thời gian duy trì hiệu quả kéo dài. Nếu tổn thương sâu rộng và ảnh hưởng tới nhiều cơ quan trong cơ thể thì mức độ giảm triệu chứng chỉ ở mức tương đối và thời gian duy trì hiệu quả không lâu. Như vậy mức độ đáp ứng tỷ lệ nghịch với mức độ lan tràn của bệnh. Tỷ lệ BN được cải thiện triệu chứng trong nghiên cứu của chúng tôi cao là do sự phối hợp giữa các biện pháp trong một mô hình điều trị đa mô thức, gồm cả phẫu-hóa-xạ và chĕm TIÊU HÓA TẠP CHÍ UNG THƯ HỌC VIỆT NAM 215 sóc triệu chứng, bởi vậy ngay cả trong những trường hợp BN có biến chứng của UTDD cũng sẽ được điều trị một cách tối đa. Nhờ sự cải thiện rõ rệt của các triệu chứng cơ nĕng, thể trạng chung của người bệnh cũng có những tiến triển tốt. Tỷ lệ BN có PS=0 tĕng lên từ 2 BN lên 6 BN, 3 bệnh nhân bệnh tiến triển PS giảm còn 2, những bệnh nhân còn lại vẫn giữ được thể trạng tốt khi điều trị với phác đồ TCX . Chỉ số toàn trạng không phải là một chỉ tiêu đánh giá một dấu hiệu đáp ứng cụ thể, nhưng nó giúp cho việc đánh giá một cách tổng thể sức khỏe của BN có thay đổi hay không sau điều trị, có thể coi là một phép tính nhanh ảnh hưởng của việc điều trị đến với người bệnh. Việc cải thiện chỉ số toàn trạng và triệu chứng cơ nĕng giúp cho BN cải thiện chất lượng cuộc sống, có thể tái hòa nhập lại cộng đồng và xã hội. Đáp ứng khách quan với điều trị Bảng 9. Một số phác đồ được nghiên cứu trong UTDD Nghiên cứu Phác đồ Số bệnh nhân Tỷ lệ đáp ứng Trung bình (TTP) OS trung bình SPRITS SP 305 54 6 13 Kang et al XP 160 41 5.6 10.5 V325 CF 224 25 3.7 8.6 V325 DCF 221 37 5.6 9.2 Webb et al ECF 126 45 7.4 8.9 Al-Batran et al FLO 102 35 5.8 10.7 Dank et al ILF 170 32 5.0 9.0 Những thuốc mới và phác đồ phối hợp mới cho tỷ lệ đáp ứng toàn bộ trên dưới 50%. Nghiên cứu của chúng tôi, tỷ lệ đáp ứng đạt 43,3% trong đó có 1 BN chiếm 3,3% đạt đáp ứng hoàn toàn. Bệnh giữ nguyên chiếm 46,7% (14 BN), chỉ có 10% (n=3) BN bệnh tiến triển trong quá trình điều trị. Kết quả này của chúng tôi tương tự với kết quả nghiên cứu V325 với đáp ứng của phác đồ DCF là 37%. Vai trò của hóa chất toàn thân ở BN UTDD được đánh giá lần đầu vào những nĕm 1960, các thuốc được thử nghiệm đầu tiên là 5-FU, mitomycin, doxorubicin. Đánh giá đáp ứng trong những thử nghiệm này bị hạn chế bởi không có những phương tiện hình ảnh có độ nhạy cao như như CT-scan hay MRI. Các thử nghiệm đánh giá hiệu quả của hóa chất toàn thân so với chĕm sóc hỗ trợ đơn thuần, cho thấy hiệu quả rõ rệt của hóa chất với tỷ lệ đáp ứng đạt từ 33% đến 50%, từ đó hóa chất được chỉ định thường quy cho những BN có thể trạng chung đảm bảo. Đa hóa trị liệu đem lại kết quả cao hơn so với đơn trị liệu, có những phối hợp đạt tỷ lệ đáp ứng trên 70% và nhiều thử nghiệm lâm sàng ngẫu nhiên có đối chứng đã được tiến hành trong những thập kỷ qua với nỗ lực tìm kiếm một phác độ đầu tay tối ưu[16]. Ngược lại với những nỗ lực và kỳ vọng này, cho đến nay chưa một phác đồ hóa trị nào được chấp nhận toàn cầu là điều trị chuẩn cho UTDD tiến triển. Một số yếu tố liên quan tới đáp ứng Liều điều trị và đáp ứng điều trị Trong nghiên cứu của chúng tôi, không có BN nào điều trị liều dưới 90%, tỷ lệ đáp ứng ở nhóm điều trị với liều 100% là 76,9% so với ở nhóm điều trị liều dưới 100% là 21,3%. Có mối liên quan giữa liều điều trị với đáp ứng điều trị với OR=2,97 và mối liên quan này có ý nghĩa thống kê với p<0,05. Điều này một lần nữa khẳng định quan điểm về liều hóa trị so với liều chuẩn trong thực hành điều trị. Một số độc tính và tác dụng không mong muốn Một số độc tính thường gặp Độc tính trên hệ tạo huyết Độc tính trên hệ tạo huyết của hóa chất là ức chế tủy xương gây giảm các dòng tế bào trong máu ngoại vi. Hạ BC là độc tính gặp nhiều nhất ở 93,3% trường hợp (n=28), BN hạ bạch cầu độ 3,4 chiếm tỷ lệ (63,3%), trong nghiên cứu V325 tỷ lệ hạ bạch cầu độ 3,4 là 82%, có thể do chúng tôi dùng Paclitaxel còn nghiên cứu V325 dùng Docetaxel. Đây là dấu hiệu cần lưu ý vì hạ BCTT nặng có thể gây ra sốt hạ bạch cầu, là một biến chứng nặng với tỷ lệ tử vong cao nếu không được phát hiện và điều trị kịp thời. Thiếu máu gặpvới tỷ lệ 40% (n=12), chủ yếu thiếu máu độ 1,2(26,7%), có 1 BN thiếu máu độ 3.. Hạ tiểu cầu ít gặp,chỉ có 1 bệnh nhân hạ độ 1 chiếm 3,3% các trường hợp, khối . Nghiên cứu của Nguyễn Lam Hòa với phác đồ có 5-FU, tỷ lệ hạ bạch cầu độ 3-4 là 31,6%[3]. Hạ bạch cầu độ 3-4 với phác đồ ECF là 21%, trong đó có 6% BN xuất hiện sốt hạ bạch cầu[17]. Trong nghiên cứu V325 phác đồ TCX tỉ lệ thiếu máu độ 3,4 là 18%. Như vậy so với nghiên cứu TIÊU HÓA TẠP CHÍ UNG THƯ HỌC VIỆT NAM 216 phác DCF thì tỷ lệ BN bị độc tính của chúng tôi có ít hơn. Độc tính ngoài hệ tạo huyết Độc tính ngoài hệ tạo huyết thường gặp là các độc tính trên gan, thận. Độc tính trên thận trong nghiên cứu chủa chúng không có bệnh nhân nào. Kết quả này có thể do trong nghiên cứu của chúng tôi sử dụng Carboplatin thay vì cisplatin với mức độ gây độc cho thận thấp hơn đáng kể. Độc tính trên gan thường gặp hơn, trong nghiên cứu của chúng tôi tỷ lệ tĕng men gan biểu hiện tĕng AST và ALT chiếm tỷ lệ 10%, chỉ 1 trường hợp xuất hiện tĕng men gan độ 2.Tuy nhiên đa phần BN độc tế bào gan đều ở mức độ nhẹ và dễ dàng điều chỉnh bằng các thuốc bổ gan, hạ men gan và không ảnh hưởng đến liệu trình điều trị. Một số tác dụng không mong muốn khác Trong nghiên cứu của chúng tôi, nôn và buồn nôn vẫn là một tác dụng phụ hay gặp chiếm 50,2% trường hợp (n=13), chủ yếu là nôn nhẹ và vừa 36,6% (n=11), chỉ có 2 bệnh nhân nôn độ 2nhưng không phải ngừng điều trị. Viêm niêm mạc miệng và tiêu chảy chiếm lần lượt 6,7% và 13,4%; không có bệnh nhân viêm niêm mạc miệng nặng. Độc tính thần kinh ngoại vi gặp ở 16,7% BN, đây là độc tính chủ yếu của thuốc Carboplatin, đa phần biểu hiện dị cảm, tê bì đầu chi, tuy nhiên hầu hết ở mức độ nhẹ,không cần can thiệp nội khoa. Các độc tính khác như viêm niêm mạc miệng, tiêu chảy thấp hơn nhiều so với nghiên cứu của chúng tôi, điều này một lần nữa cho thấy độc tính trên niêm mạc đường tiêu hóa của capecitabine là cao hơn so với 5-FU truyền[3] Nghiên cứu của chúng tôi cho thấy HFS là một độc tính thường gặp ở những BN được điều trị với capecitabine, chiếm 60% các trường hợp (n=18), nói chung ở mức độ nhẹ và vừa, không có bệnh nhân nào có dấu hiệu nặng mà cần phải giảm liều hoặc kéo dài liệu trình điều trị. KẾT LUẬN Qua nghiên cứu 30 BN UTDD giai đoạn tiến xa và di cĕn được điều trị hóa trị bằng phác đồ TCX tại Bệnh viện Ung bướu Hà Nội trong khoảng thời gian từ tháng 10/2015 đến hết tháng 10/2016, chúng tôi rút ra một số kết luận sau. Đáp ứng điều trị với phác đồ hóa trị Đáp ứng chủ quan - Chỉ số toàn trạng có sự thay đổi rõ rệt trước và sau điều trị, tĕng tỷ lệ BN có PS=0 từ 21,7% lên 58,7%. - Các triệu chứng cơ nĕng trước và sau điều trị hóa chất được cải thiện đáng kể, có nhiều triệu chứng hết hoàn toàn sau khi kết thúc điều trị. Đáp ứng khách quan Đáp ứng toàn bộ đạt 43,3%; trong đó đáp ứng hoàn toàn là 3,3%(n=1 BN); đáp ứng một phần 40%(n=12). Bệnh giữ nguyên ở 46,7% trường hợp chỉ có 10% BN bệnh tiến triển. Các yếu tố liên quan đến đáp ứng với điều trị Liều điều trị so với liều chuẩn có liên quan đến tình trạng đáp ứng. Sự khác biệt có ý nghĩa thống kê với p < 0,05. Độc tính và tác dụng phụ không mong muốn Độc tính trên hệ tạo huyết đa phần ở mức độ nhẹ và vừa. Giảm bạch cầu hạt là 93,3% trong đó giảm nặng ở độ 3-4 chiếm 63,3%. Thiếu máu 40%, hạ tiểu cầu 3,3%, không có tình trạng xuất huyết do giảm tiểu cầu. Độc tính trên thận không gặp (4,3%).Độc tính trên gan chủ yếu là tĕng AST/ ALT chiếm 10% trường hợp và chủ yếu là độ 1. Tác dụng không mong muốn chủ yếu là nôn, viêm miệng và tiêu chảy, chủ yếu ở mức độ nhẹ và vừa. Hội chứng bàn tay-bàn chân xuất hiện ở 60% BN chủ yếu là độ1, không có BN xuất hiện độc tính nặng cần giảm liều và kéo dài liệu trình điều trị. TÀI LIỆU THAM KHẢO 1. Bùi Diệu, Nguyễn Bá Đức và cs (2012). Gánh nặng bệnh ung thư và chiến lược phòng chống ung thư quốc gia đến nĕm 2020, Tạp chí ung thư học Việt Nam, 13-19. 2. Đoàn Lực (2002), Đánh giá hiệu quả điều trị triệu chứng cho bệnh nhân ung thư dạ dày giai đoạn muộn, Luận vĕn thạc sỹ y học, Đại học Y Hà Nội. 3. Nguyễn Lam Hòa (2008). Nghiên cứu kết quả điều trị phẫu thuật kết hợp hóa chất bổ trợ ung thư dạ dày tại Hải Phòng giai đoạn 2001-2007, Tạp chí ung thư học Việt Nam, số 1/ 2008, 165- 170. 4. Van Cutsem E, Moiseyenko VM, Tjulandin S et al (2006). Phase III study of docetaxel and cisplatin plus fluorouracil compared with cisplatin and fluorouracil as first-line therapy for advanced gastric cancer: a report of the V325 Study Group, J Clin oncol. 5. Ruoff CA, Hong B, Barry H et al (2013). Single - center experience with paclitaxel (T), carboplatin TIÊU HÓA TẠP CHÍ UNG THƯ HỌC VIỆT NAM 217 (C), and capecitabine (X) in the treatment of advanced esophagogastric cancer, J Clin oncol. 6. Ajani JA, Moiseyenko VM, Tjulandin S et al (2007). Clinical benefit with docetaxel plus fluorouracil and cisplatin compared with cisplatin and fluorouracil in a phase III trial of advanced gastric or gastroesophageal cancer adenocarcinoma: the V-325 Study Group, J Clin oncol. 7. Ajani JA, Moiseyenko VM, Tjulandin S et al (2007).Quality of life with docetaxel plus cisplatin and fluorouracil compared with cisplatin and fluorouracil from a phase III trial for advanced gastric or gastroesophageal adenocarcinoma: the V-325 Study Group, J Clin oncol. 8. Fazio N, Biffi R, Maibach R et al (2016). Preoperative versus postoperative docetaxel- cisplatin-fluorouracil (TCF) chemotherapy in locally advanced resectable gastric carcinoma: 10-year follow-up of the SAKK 43/99 phase III trial, Ann Oncol. 9. Hanawa K, Yamada S, Suzuki H et al (1980), Effects of sodium chloride on gastric cancer induction by N-methyl-N-Nitro-N- nitrogoguanidine (MNNG) in rats, Proceedings of the Thirty-ninth Annual Meeting of the Japanese Cancer Association, Cancer Association, Tokyo: Japanese. 10. Nguyễn Xuân Kiên (2005),Nghiên cứu một số yếu tố giải phẫu bệnh liên quan đến thời gian sống thêm sau phẫu thuật ung thư dạ dày. Luận án tiến sỹ y học, ĐH Quân Y, tr. 58-67. 11. Wagner AD, Grothe W, Haerting J, Kleber G, Grothey A, Fleig WE (2006).Chemotherapy in advanced gastric cancer: a systematic review and meta-analysis based on aggregate data.J Clin Oncol. Jun 20;24(18):2903-9. 12. Findlay M, Cunningham D, Norman A, et al (1994). A phase II study in advanced gastro- esophageal cancer using epirubicin and cisplatin in combination with continuous infusion 5- fluorouracil (ECF). Ann Oncol 1994; 5:609.
File đính kèm:
 danh_gia_ket_qua_dieu_tri_phac_do_tcx_tren_benh_nhan_ung_thu.pdf
danh_gia_ket_qua_dieu_tri_phac_do_tcx_tren_benh_nhan_ung_thu.pdf

