Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị ung thư đại trực tràng tiến xa
ục tiêu: Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị ung thư đại trực tràng tiến
xa trên các yếu tố: tỷ lệ đáp ứng, sống còn không bệnh tiến triển.
Đối tượng và phương pháp nghiên cứu: Đây là nghiên cứu hồi cứu mô tả cắt ngang trên 89 hồ sơ bệnh
án ung thư đại trực tràng tiến xa đã được hóa trị kết hợp với bevacizumab tại Bệnh viện Ung Bướu từ năm
2013-2017.
Kết quả: Trung vị thời gian theo dõi là 25,9 tháng. Tỷ lệ đáp ứng là 34,8%. Trung vị thời gian đến khi bệnh
tiến triển là 12,1 ± 0,5 tháng.
Kết luận: Bevacizumab kết hợp với hóa trị trong ung thư đại trực tràng tiến xa cải thiện thời gian PFS

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Bạn đang xem tài liệu "Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị ung thư đại trực tràng tiến xa", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị ung thư đại trực tràng tiến xa

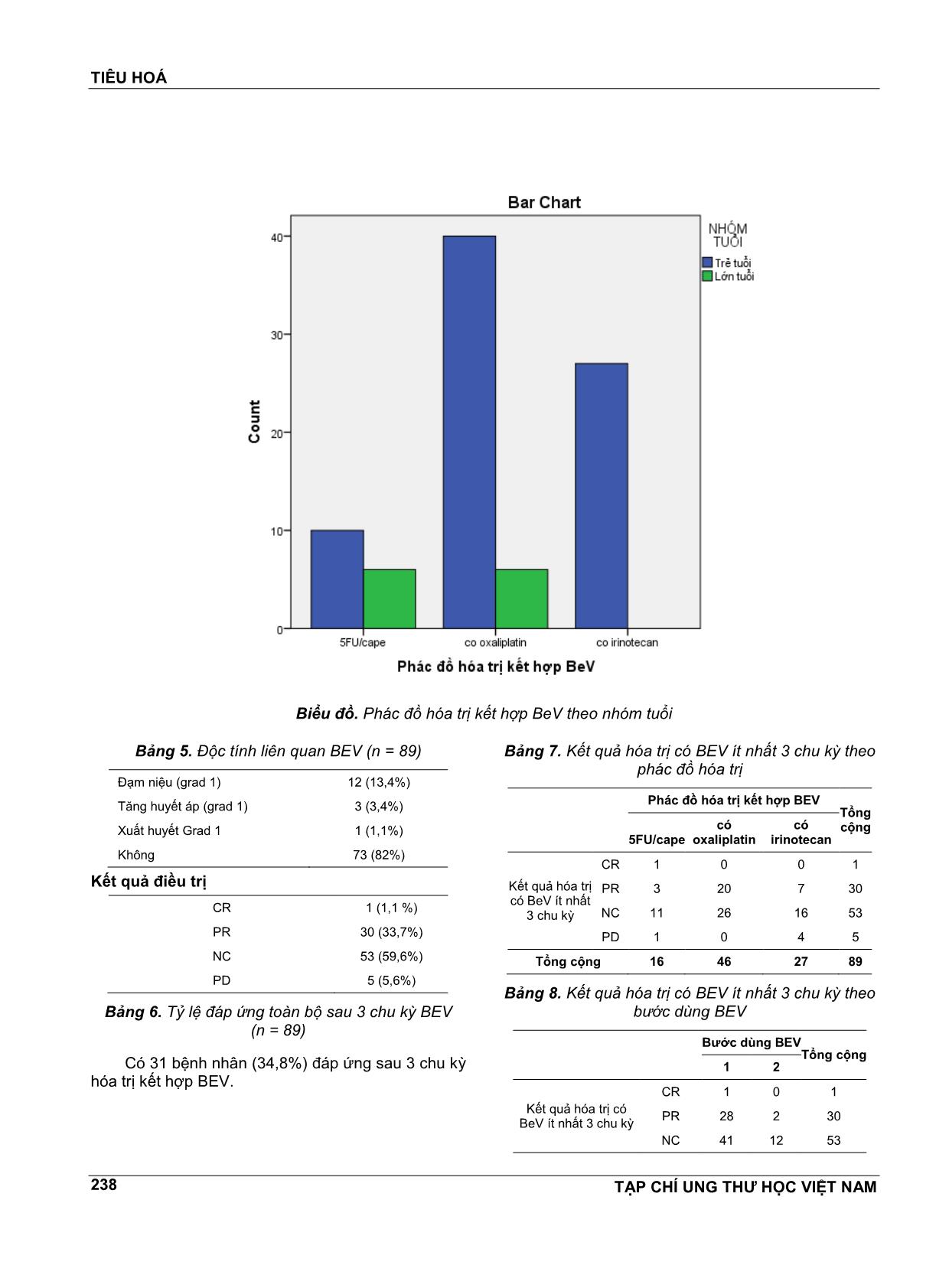
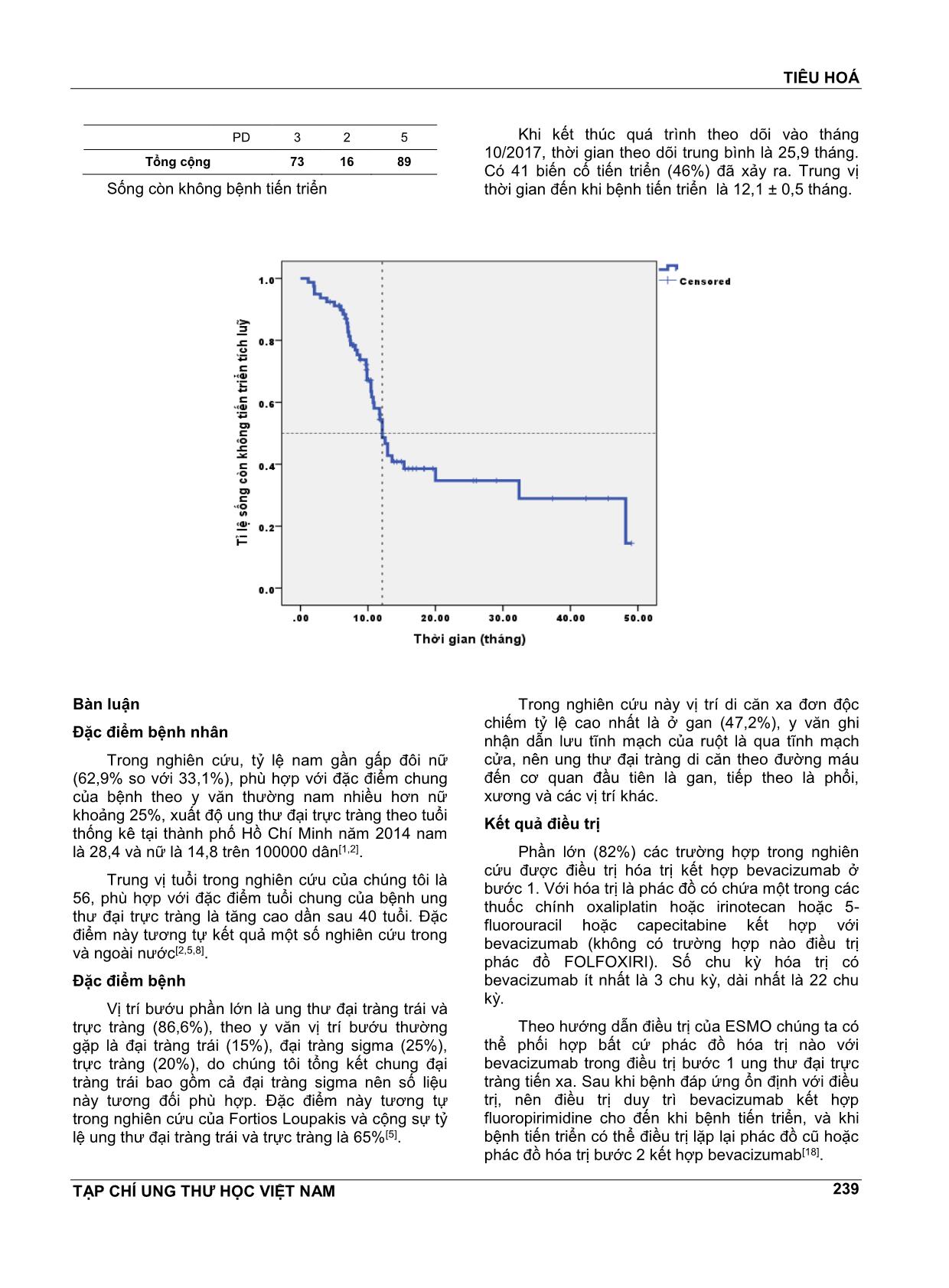
TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 235 ĐÁNH GIÁ HIỆU QUẢ CỦA HÓA TRỊ KẾT HỢP VỚI BEVACIZUMAB TRONG ĐIỀU TRỊ UNG THƯ ĐẠI TRỰC TRÀNG TIẾN XA TRẦN NGUYÊN HÀ1, VÕ NGỌC ĐỨC2, HOÀNG THỊ MAI HIỀN2, TRẦN THỊ THIÊN HƯƠNG3, PHAN TẤN THUẬN4, LÊ THỊ HỒNG VÂN5 TÓM TẮT Mục tiêu: Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị ung thư đại trực tràng tiến xa trên các yếu tố: tỷ lệ đáp ứng, sống còn không bệnh tiến triển. Đối tượng và phương pháp nghiên cứu: Đây là nghiên cứu hồi cứu mô tả cắt ngang trên 89 hồ sơ bệnh án ung thư đại trực tràng tiến xa đã được hóa trị kết hợp với bevacizumab tại Bệnh viện Ung Bướu từ nĕm 2013-2017. Kết quả: Trung vị thời gian theo dõi là 25,9 tháng. Tỷ lệ đáp ứng là 34,8%. Trung vị thời gian đến khi bệnh tiến triển là 12,1 ± 0,5 tháng. Kết luận: Bevacizumab kết hợp với hóa trị trong ung thư đại trực tràng tiến xa cải thiện thời gian PFS. Từ khóa: Bevacizumab, ung thư đại trực tràng tiến xa. ABSTRACT Background: To evaluate the efficacy of bevacizumab-based chemotherapy for metastatic colorectal cancer. The primary end point was response rates, progression-free survival. Patients and methods: In this retrospective nonrandomized study, the authors reviewed the medical records of 89 patients who received Bevacizumab-based chemotherapy. Results: Medium follow-up was 25,9 months. Response rates was 34,8%. Median PFS was 12,1 ± 0,5 months. Conclusion: Bevacizumab-based chemotherapies were effective regimen and improvement in survival among patients with metastatic colorectal cancer. 1 BSCKII. Trưởng Khoa Nội 4 - Bệnh viện Ung Bướu TP.HCM 2 BSCKII. Phó Trưởng Khoa Nội 4 - Bệnh viện Ung Bướu TP.HCM 3 BSCKII. Bác sĩ điều trị Khoa Nội 4 - Bệnh viện Ung Bướu TP.HCM 4 ThS. BSCKII. Phòng Chỉ đạo tuyến - KHCN & ĐT - Bệnh viện Ung Bướu TP.HCM 5 BSCKI. Bác sĩ điều trị Khoa Nội 4 - Bệnh viện Ung Bướu TP.HCM ĐẶT VẤN ĐỀ Ung thư đại trực tràng là ung thư phổ biến đứng hàng thứ hai ở nữ và hàng thứ ba ở nam[11]. Nĕm 2012, gần 1,4 triệu ca mới mắc, gần 700.000 ca tử vong[11]. Ung thư đại trực tràng chiếm 8,5% trường hợp tử vong, là nguyên nhân gây tử vong đứng hàng thứ 4 trong các ung thư trên toàn thế giới[11]. Theo số liệu của ghi nhận ung thư quần thể tại TP.HCM từ 2006 - 2010, ung thư đại trực tràng là ung thư phổ biến đều đứng hàng thứ ba ở cả nữ và nam[1]. Tỷ lệ mắc bệnh tĕng dần theo tuổi, ở các nước phát triển, độ tuổi trung bình tại thời điểm chẩn đoán vào khoảng 70 tuổi[4]. Nếu được chẩn đoán ở giai đoạn sớm, ung thư đại trực tràng có tiên lượng tốt[14]. Tuy nhiên, 20 - 25% bệnh nhân di cĕn tại thời điểm chẩn đoán, khoảng 50% bệnh nhân ung thư đại trực tràng giai đoạn sớm sẽ tiến triển thành giai đoạn di cĕn[14,17]. TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 236 Ung thư đại trực tràng giai đoạn di cĕn có tiên lượng xấu, tại Mỹ, sống còn 5 nĕm ở giai đoạn di cĕn chỉ khoảng 13,5%[14]. Điều trị ung thư đại trực tràng di cĕn đã có nhiều tiến bộ trong vòng 20 nĕm vừa qua. Kể từ khi Fluoropyrimidine được phát hiện có hiệu quả trong điều trị ung thư đại trực tràng di cĕn, đến nay đã có thêm nhiều thuốc: hóa trị độc tế bào (Oxaliplatin, Irinotecan, Capecitabine) và tác nhân nhắm trúng đích (Bevacizumab (BEV), Cetuximab, Panitumumab, Regorafenib, Aflibercept) góp phần làm tĕng thời gian sống còn cho bệnh nhân. Hiện nay, sống còn toàn bộ trung bình của bệnh nhân ung thư đại trực tràng di cĕn là 30 tháng, tĕng gấp đôi so với hai thập kỷ trước[18]. Bevacizumab là một kháng thể đơn dòng nhân hóa tái tổ hợp gắn chọn lọc với và trung hoà hoạt tính sinh học của yếu tố tĕng trưởng nội mạc mạch máu người (VEGF), dùng trong điều trị ung thư đại trực tràng, ung thư vú, ung thư phổi, ung thư thận, u nguyên bào thần kinh đệm - u tế bào thần kinh đệm ác tính. BEV ngĕn không cho VEGF gắn với các thụ thể của nó, Flt-1 và KDR, trên bề mặt tế bào nội mạc mạch máu. Sự trung hoaf hoạt tính sinh học của VEGF làm giảm sinh mạch của khối u, vì vậy ức chế sự tĕng trưởng của khối u. Thuốc ngĕn chặn diễn tiến bệnh di cĕn và làm giảm tính thấm vi mạch[6,15]. BEV cải thiện sống còn không bệnh tiến triển (PFS) và sống còn toàn bộ (OS) ở bệnh nhân ung thư đại trực tràng di cĕn khi kết hợp với hóa trị[3, 7, 10]. Thuốc đã được FDA chấp thuận trong điều trị ung thư đại trực tràng tiến xa từ nĕm 2004 và vào thị trường Việt Nam từ nĕm 2008. Bệnh viện Ung Bướu Thành Phố Hồ Chí Minh đã bắt đầu điều trị bevacizumab từ nĕm 2008. Ngày nay thuốc đã được bảo hiểm chi trả một phần chi phí và một số bệnh nhân đã có thể sử dụng được thuốc bevacizumab trong điều trị ung thư đại trực tràng tiến xa. Để thấy được hiệu quả khi sử dụng thuốc BEV chúng tôi tiến hành nghiên cứu “Đánh giá hiệu quả của hóa trị kết hợp với bevacizumab trong điều trị Ung thư đại trực tràng tiến xa” trên bệnh nhân Ung thư đại trực tràng tiến xa tại bệnh viện Ung Bướu Thành Phố Hồ Chí Minh, từ 1/1/2013-1/6/2017. Mục tiêu nghiên cứu 1. Xác định tỷ lệ đáp ứng với phác đồ hóa trị có kết hợp BEV trong ung thư đại trực tràng tiến xa. 2. Xác định thời gian sống còn không bệnh tiến triển khi điều trị với phác đồ hóa trị có kết hợp BEV trong ung thư đại trực tràng tiến xa. Tiêu chẩn chọn bệnh trong nghiên cứu Bệnh nhân trên 18 tuổi. Chẩn đoán xác định ung thư đại trực tràng trên giải phẫu bệnh: carcinôm tuyến. Giai đoạn IV theo AJCC 7 (2010) và các trường hợp bệnh giai đoạn I, II, III tái phát, tiến triển di cĕn. Hóa trị bước 1 hoặc 2 kết hợp bevacizumab trong ung thư đại trực tràng di cĕn. Chỉ số ECOG 0-2. Đối tượng nghiên cứu Chúng tôi thu nhận được 89 trường hợp thỏa các điều kiện từ 01/01/ 2013-01/6/2017 để tiến hành ghi nhận hồ sơ, phân tích. Phương pháp nghiên cứu Nghiên cứu được tiến hành theo phương pháp hồi cứu mô tả loạt ca theo mẫu ghi nhận số liệu soạn sẵn, trong đó chúng tôi có ghi nhận các đặc điểm của bệnh nhân, bệnh lý, các phương pháp điều trị, phác đồ và liều thuốc, những độc tính của phác đồ. Đánh giá đáp ứng được đánh giá theo RECIST 1.1. Dữ liệu được xử lý bằng phần mềm SPSS 20, tỷ lệ sống còn không bệnh tiến triển được tính bằng phương pháp Kaplan Meier. Độc tính điều trị được đánh giá theo NCI CTCAE 4.0. KẾT QUẢ NGHIÊN CỨU Một số đặc điểm của nhóm nghiên cứu. Có tổng cộng 89 bệnh nhân đủ tiêu chuẩn được đưa vào nghiên cứu từ 1/1/2013-1/6/2017. Bảng 1. Một số đặc điểm dịch tễ học (n = 89) Giới Nam 56 (62,9%) Nữ 33 (33,1%) Độ tuổi Trung vị tuổi (khoảng tuổi) 56,3 (20-80) < 70 tuổi 77 (86,5%) ≥ 70 tuổi 12 (13,5%) ECOG 0 18 (19,8%) 1 55 (60,4%) 2 16 (17,6%) Địa chỉ TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 237 TPHCM 49 (55,1%) Miền Nam 24 (27%) Miền Trung 14 (15,7%) Miền Bắc 2 (2,2%) Bảng 2. Một số đặc điểm liên quan bướu (n = 89) Giai đoạn ban đầu IIA 1 (1,1%) IIB 1 (1,1%) IIC 5 (5,6%) IIIA 13 (14,6%) IIIB 15 (16,9%) IIIC 10 (11,2%) IVA 40 (44,9%) IVB 4 (4,5%) Vị trí bướu Đại tràng trái và trực tràng 76 (86,6%) Đại tràng phải 12 (13,4%) Tình huống nhập viện (khi dùng BEV) Di cĕn xa ngay từ đầu 44 (49,4%) Tái phát 45 (50,6%) Vị trí di cĕn Gan 42 (47,2%) Phổi 14 (15,7%) Hạch 13 (14,6%) Ổ bụng 10 (11,2%) Gan + phổi 4 (4,5%) Gan + hạch 3 (3,4%) Phổi + buồng trứng 1 (1,1%) Gan + phổi + xương 1 (1,1%) Loại giải phẫu bệnh: 100% carcinôm tuyến. Bảng 3. Một số đặc điểm phẫu thuật và xạ trị (n=89) Loại phẫu thuật ban đầu (chưa di cĕn) Cắt đoạn đại tràng 33 (37,1%) Cắt trước thấp 18 (20,2%) Mở hậu môn nhân tạo 9 (10,1%) Phẫu thuật Miles 6 (6,7%) Phẫu thuật Hartmann 3 (3,4%) Không 20 (22,5%) Loại phẫu thuật khi di cĕn Cắt trước thấp 7 (7,9%) Cắt đoạn đại tràng + cắt một 4 (4,5%) phần tổn thương di cĕn Cắt nốt di cĕn 2 (2,2%) Mở hậu môn nhân tạo 1 (1,1%) Xạ trị Xạ trị trước mổ 16 (18%) Xạ trị sau mổ 4 (4,5%) Bảng 4. Một số đặc điểm hóa trị, BEV (n=89) Hóa trị hỗ trợ trước đó Có 30 (33,7%) Không 59 (66,3%) Bước hóa trị kết hợp BEV Bước 1 73 (82%) Bước 2 16 (18%) Phác đồ hóa trị kết hợp BEV Có Oxaliplatin 46 (51,7%) Có Irinotecan 27 (30,3%) 5FU/Cape 16 (18%) Số chu kỳ BEV được dùng 3 - 5 15 (16,9%) 6 - 8 35 (39,3%) 9 - 12 22 (24,7%) 13 - 22 17 (19,1%) Tiến triển khi đang điều trị BEV bước 1 Có 42 (47,2%) Không 38 (42,7%) Ngưng BEV Có 73 (82%) Không 16 (18%) Lý do ngưng BEV Tiến triển 27 (37%) Khác (kinh tế, độc tính hóa trị, xuất huyết, bỏ điều trị) 46 (63%) Tiếp tục BEV bước 2 sau thất bại bước 1 Có 5 (5,6%) Không 84 (94,4%) Thời gian điều trị trung bình là 8,8 tháng, số chu kỳ BEV trung bình là 7 chu kỳ. Có sự khác biệt trong lựa chọn phác đồ hóa trị kết hợp giữa nhóm bệnh nhân trẻ tuổi (<70 tuổi) và lớn tuổi (≥ 70 tuổi). Nhóm bệnh nhân lớn tuổi ưu tiên lựa chọn phác đồ 5FU/Cape và có Oxaliplatin, không có bệnh nhân nào được dùng phác đồ có Irinotecan. TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 238 Biểu đồ. Phác đồ hóa trị kết hợp BeV theo nhóm tuổi Bảng 5. Độc tính liên quan BEV (n = 89) Đạm niệu (grad 1) 12 (13,4%) Tĕng huyết áp (grad 1) 3 (3,4%) Xuất huyết Grad 1 1 (1,1%) Không 73 (82%) Kết quả điều trị CR 1 (1,1 %) PR 30 (33,7%) NC 53 (59,6%) PD 5 (5,6%) Bảng 6. Tỷ lệ đáp ứng toàn bộ sau 3 chu kỳ BEV (n = 89) Có 31 bệnh nhân (34,8%) đáp ứng sau 3 chu kỳ hóa trị kết hợp BEV. Bảng 7. Kết quả hóa trị có BEV ít nhất 3 chu kỳ theo phác đồ hóa trị Phác đồ hóa trị kết hợp BEV Tổng cộng 5FU/cape có oxaliplatin có irinotecan Kết quả hóa trị có BeV ít nhất 3 chu kỳ CR 1 0 0 1 PR 3 20 7 30 NC 11 26 16 53 PD 1 0 4 5 Tổng cộng 16 46 27 89 Bảng 8. Kết quả hóa trị có BEV ít nhất 3 chu kỳ theo bước dùng BEV Bước dùng BEV Tổng cộng 1 2 Kết quả hóa trị có BeV ít nhất 3 chu kỳ CR 1 0 1 PR 28 2 30 NC 41 12 53 TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 239 PD 3 2 5 Tổng cộng 73 16 89 Sống còn không bệnh tiến triển Khi kết thúc quá trình theo dõi vào tháng 10/2017, thời gian theo dõi trung bình là 25,9 tháng. Có 41 biến cố tiến triển (46%) đã xảy ra. Trung vị thời gian đến khi bệnh tiến triển là 12,1 ± 0,5 tháng. Bàn luận Đặc điểm bệnh nhân Trong nghiên cứu, tỷ lệ nam gần gấp đôi nữ (62,9% so với 33,1%), phù hợp với đặc điểm chung của bệnh theo y vĕn thường nam nhiều hơn nữ khoảng 25%, xuất độ ung thư đại trực tràng theo tuổi thống kê tại thành phố Hồ Chí Minh nĕm 2014 nam là 28,4 và nữ là 14,8 trên 100000 dân[1,2]. Trung vị tuổi trong nghiên cứu của chúng tôi là 56, phù hợp với đặc điểm tuổi chung của bệnh ung thư đại trực tràng là tĕng cao dần sau 40 tuổi. Đặc điểm này tương tự kết quả một số nghiên cứu trong và ngoài nước[2,5,8]. Đặc điểm bệnh Vị trí bướu phần lớn là ung thư đại tràng trái và trực tràng (86,6%), theo y vĕn vị trí bướu thường gặp là đại tràng trái (15%), đại tràng sigma (25%), trực tràng (20%), do chúng tôi tổng kết chung đại tràng trái bao gồm cả đại tràng sigma nên số liệu này tương đối phù hợp. Đặc điểm này tương tự trong nghiên cứu của Fortios Loupakis và cộng sự tỷ lệ ung thư đại tràng trái và trực tràng là 65%[5]. Trong nghiên cứu này vị trí di cĕn xa đơn độc chiếm tỷ lệ cao nhất là ở gan (47,2%), y vĕn ghi nhận dẫn lưu tĩnh mạch của ruột là qua tĩnh mạch cửa, nên ung thư đại tràng di cĕn theo đường máu đến cơ quan đầu tiên là gan, tiếp theo là phổi, xương và các vị trí khác. Kết quả điều trị Phần lớn (82%) các trường hợp trong nghiên cứu được điều trị hóa trị kết hợp bevacizumab ở bước 1. Với hóa trị là phác đồ có chứa một trong các thuốc chính oxaliplatin hoặc irinotecan hoặc 5- fluorouracil hoặc capecitabine kết hợp với bevacizumab (không có trường hợp nào điều trị phác đồ FOLFOXIRI). Số chu kỳ hóa trị có bevacizumab ít nhất là 3 chu kỳ, dài nhất là 22 chu kỳ. Theo hướng dẫn điều trị của ESMO chúng ta có thể phối hợp bất cứ phác đồ hóa trị nào với bevacizumab trong điều trị bước 1 ung thư đại trực tràng tiến xa. Sau khi bệnh đáp ứng ổn định với điều trị, nên điều trị duy trì bevacizumab kết hợp fluoropirimidine cho đến khi bệnh tiến triển, và khi bệnh tiến triển có thể điều trị lặp lại phác đồ cũ hoặc phác đồ hóa trị bước 2 kết hợp bevacizumab[18]. TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 240 Kết quả đáp ứng hoàn toàn 01 trường hợp (1,1%), sang thương buồng trứng tan hoàn toàn, bệnh nhân ngưng điều trị, xuất viện và hiện còn sống. 94,4% trường hợp bệnh được kiểm soát tốt không tiến triển sau ít nhất 3 chu kỳ điều trị ; bệnh đáp ứng hoàn toàn và một phần là 34,8%. Tỷ lệ đáp ứng này nằm trong khoảng dao động tỷ lệ đáp ứng của một số phác đồ kết hợp bevacizumab theo các nghiên cứu như sau: Phác đồ kết hợp bevacizumab Tỷ lệ đáp ứng (CR + PR) 5FU/LV[12] 26% IFL[8] 44,8% FOLFIRI[5] 53% FOLFOX/ XELOX16] 38% FOLFOXIRI[5] 65% Nhưng do mẫu nghiên cứu của chúng tôi nhỏ, số lượng bệnh nhân sử dụng từng phác đồ hóa trị riêng lẻ kết hợp bevacizumab quá ít nên không thấy rõ được tỷ lệ đáp ứng hóa trị theo từng phác đồ hóa trị. Sau một thời gian điều trị thêm có tổng cộng 47,2% trường hợp bệnh tiến triển, với trung vị thời gian không bệnh tiến triển là 12,1 ± 0,5 tháng. Kết quả này gần giống với các nghiên cứu như sau: Phác đồ kết hợp bevacizumab Trung vị thời gian không bệnh tiến triển 5FU/LV[12] 9,2 tháng IFL[8] 10,6 tháng FOLFIRI[5] 9,7 tháng FOLFOX/XELOX[16] 9,4 tháng FOLFOXIRI[5] 12,1 tháng Từ kết quả này cho thấy khi sử dụng hóa trị kết hợp bevacizumab điều trị ung đại trực tràng tiến xa tại bệnh viện Ung bướu thành phố Hồ Chí Minh, chúng tôi cũng thu được hiệu quả tương tự như ghi nhận của các nghiên cứu khác; hiệu quả này trong các nghiên cứu cao hơn khi sử dụng hoá trị đơn thuần, với tỷ lệ đáp ứng cao hơn khoảng 10% và trung vị thời gian đến khi bệnh tiến triển dài hơn khoảng 3 tháng. Phác đồ Đáp ứng toàn bộ Thời gian đến khi bệnh tiến triển 5FU/LV 5FU/LV/BEV[12] 15,2% 26,0% 5,5 tháng 9,2 tháng IFL IFL/BEV[8] 34,8% 44,8% 6,2 tháng 10,0 tháng FOLFOX6/XELOX FOLFOX6/XELOX/BEV [12, 16] 41,0% 52,0% 8,0 tháng 9,4 tháng Tác dụng phụ do bevacizumab xảy ra trong 18% trường hợp, đa số là đạm niệu (13,4%) và chủ yếu là grad 1. Theo kết quả nghiên cứu của Herbert Hurwitz et al, tỷ lệ đạm niệu là 26,5%, với 22,4% là grad 1. Theo hướng dẫn thông tin kê toa của bevacizumab, tác dụng phụ đạm niệu các mức độ xảy ra trong 20% trường hợp sử dụng thuốc. Tác dụng phụ này trong nghiên cứu ở mức độ nhẹ không đe dọa tính mạng bệnh nhân và có thể hồi phục. Các tác dụng phụ khác được ghi nhận trong nghiên cứu là cao huyết áp (3,4%) và xuất huyết (1,1%) cũng ở mức độ nhẹ nhất. Như vậy chúng ta có thể yên tâm sử dụng bevacizumab cho bệnh nhân ung thư đại trực tràng tiến xa vì mức độ tác dụng phụ tương đối thấp. Tuy nhiên có thể do mẫu nghiên cứu của chúng tôi nhỏ nên chưa ghi nhận hết được các tác dụng phụ, do đó chúng ta vẫn phải theo dõi sát bệnh nhân khi sử dụng thuốc để có thể kịp thời phát hiện và xử trí các tác dụng phụ nghiêm trọng. KẾT LUẬN Qua nghiên cứu chúng tội thu thập được 89 trường hợp bệnh ung thư đại trực tràng tiến xa điều trị hóa trị kết hợp bevacizumab, mẫu nghiên cứu tương đối nhỏ nhưng cũng đã cho thấy hiệu quả khá khả quan với tỷ lệ đáp ứng bệnh sau ít nhất 3 chu kỳ điều trị hóa trị có bevacizumab là 34,8%, trung vị thời gian đến khi bệnh tiến triển là 12,1 ± 0,5 tháng. Như vậy hóa trị kết hợp bevacizumab có hiệu quả cao đối với các bệnh nhân ung thư đại trực tràng tiến xa. TÀI LIỆU THAM KHẢO 1. Lê Hoàng Minh và cộng sự (2013): "Xuất độ ung thư TP.Hồ Chí Minh: kết quả ghi nhận ung thư quần thể 2007-2011". Tạp chí Ung thư học Việt Nam, số 42013, tr. 19-27. 2. Lê Vĕn Quang và cs, (2016), Đánh giá kết quả trị liệu ung thư đại trực tràng giai đoạn tiến triển tại trung tâm ung bướu bệnh viện 19-8, Tạp chí ung thư học Việt Nam, số 3, trang 325-335. 3. Bennouna J, Sastre J, Arnold D, et al, (2013), Continuation of bevacizumab after first progression in metastatic colorectal cancer (ML18147): a randomised phase 3 trial. Lancet Oncol. 14(1), pp 29-37. 4. Brenner H et al, (2014). Colorectal cancer. Lancet. 383, pp 1490-502. 5. Fortios Loupakis et al, (2014), Initial therapy with FOLFOXIRI and bevacizumab for metastatic TIÊU HOÁ TẠP CHÍ UNG THƯ HỌC VIỆT NAM 241 colorectal cancer, New England J of medicine, Vol 371, pp 1609-1918. 6. Genentech Inc. Avastin® (bevacizumab) prescribing information. 2004 (last update 2016). https://www.accessdata.fda.gov/drugsatfda_docs /label/2016/125085s317lbl.pdf Accessed 16 May 2017. 7. Giantonio BJ et al (2007), Bevacizumab in com- bination with oxaliplatin, fluorouracil, and leucovorin (FOLFOX4) for previously treated metastatic colorectal cancer: results from the Eastern Cooperative Oncology Group Study E3200. J Clin Oncol. 25(12), pp 1539-1544. 8. Herbert Hurwitz et al, (2004), Bevacizumab plus irinotecan, fluorouracil and leucovorin for metastatic colon cancer, New England J of medicine, Vol 350, No 23, pp 2335-2341. 9. Hochster HS et al, (2008), Safety and efficacy of oxaliplatin and fluoropyrimidine regimens with or without bevacizumab as first-line treatment of metastatic colorectal cancer: results of the TREE Study, J Clin Oncol. 26(21), pp 3523. 10. Hurwitz H et al, (2004), Bevacizumab plus iri- notecan, fluorouracil, and leucovorin for metastatic colorectal cancer. N Engl J Med. 350(23), pp 2335–2342. 11. International Agency for Research on Cancer, World Health Organization. GLOBOCAN 2012: estimated cancer incidence,mortality and prevalence worldwide in 2012. World fact sheet. 2012 (last update 2012). 12. population.aspx Accessed 8 Sept 2016 13. Kabbinavar FF et al, (2005), Addition of bevacizumab to bolus fluorouracil and leucovorin in first-line metastatic colorectal cancer: results of a randomized phase II trial. J Clin Oncol, 23(16), pp 3697. 14. Kasi PM, Hubbard JM, Grothey A. Selection of biologics for patients with metastatic colorectal cancer: the role of predictive markers. Expert Rev Gastroenterol Hepatol. 2015;9:273-6. doi:10.1586/17474124.2015.1001743. 15. National Cancer Institute. SEER cancer statistics factsheets: colon and rectum cancer. 2016 (last update 2016). Accessed 23 Aug 2016 16. Roche Registration Limited. Avastin (bevacizumab) summary of product characteristics. 2009 (last update 10/19/2016). 17. nt_library/EPAR__Product_Information/human/0 00582/WC500029271.pdf. Accessed 21 Oct 2016. 18. Saltz LB et al, (2008), Bevacizumab in combination with oxaliplatin-based chemotherapy as first-line therapy in metastatic colorectal cancer: a randomized phase III study, J Clin Oncol; 26(12), pp 2013. 19. Van Cutsem E et al, (2014), Metastatic colorectal cancer: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol.25, pp 1-9. 20. Van Cutsem E et al, (2016), ESMO consensus guidelines for the management of patients with metastatic colorectal cancer. Ann Oncol.;27, pp 1386-422.
File đính kèm:
 danh_gia_hieu_qua_cua_hoa_tri_ket_hop_voi_bevacizumab_trong.pdf
danh_gia_hieu_qua_cua_hoa_tri_ket_hop_voi_bevacizumab_trong.pdf

