Cắt cổ tử cung tận gốc bảo tồn chức năng sinh sản trong ung thư cổ tử cung giai đoạn xâm lấn sớm: Báo cáo 12 trường hợp và tổng quan y văn
Mục tiêu: Cắt cổ tử cung tận gốc hiện nay đã trở thành phương pháp phẫu thuật được lựa chọn nhằm
bảo tồn chức năng sinh sản cho những bệnh nhân ung thư cổ tử cung giai đoạn sớm. Mục tiêu của báo
cáo này là nhằm miêu tả kỹ thuật cắt cổ tử cung tận gốc bảo tồn chức năng sinh sản cho những bệnh
nhân ung thư cổ tử cung giai đoạn sớm của chúng tôi và tra cứu Y văn về kỹ thuật này.
Đối tượng và phương pháp nghiên cứu: Chúng tôi báo cáo 12 trường hợp được cắt cổ tử cung tận
gốc tại Khoa Ngoại phụ khoa, bệnh viện Ung Bướu TP. HCM từ tháng 7/2018 đến tháng 9/2020.
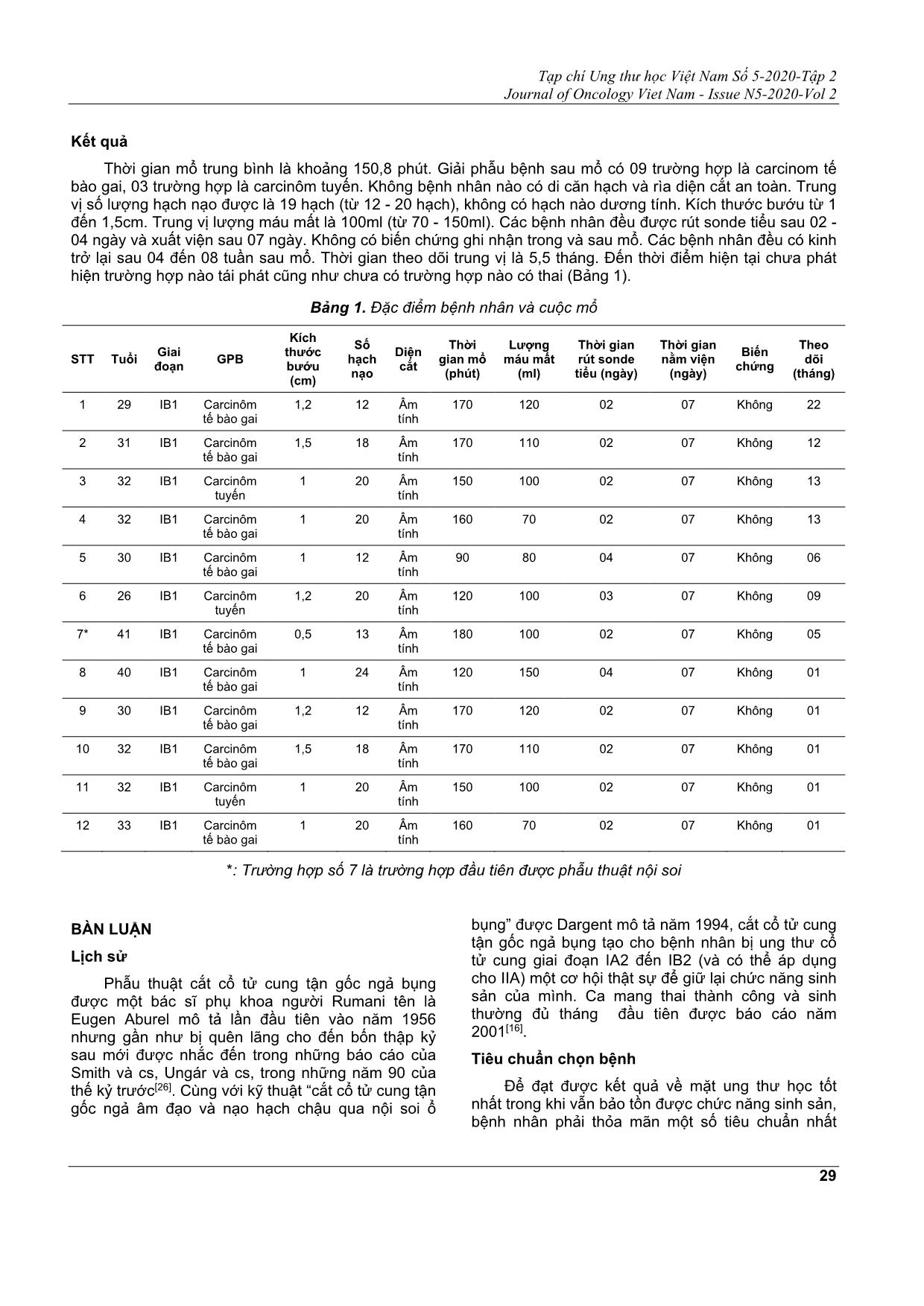
Kết quả: Mười hai trường hợp đều ở giai đoạn IB1, tuổi trung bình là 32 tuổi (29 - 41) và trung vị
lượng máu mất là khoảng 100ml (70 - 150ml). Trong đó, có một trường hợp được phẫu thuật nội soi.
Cả 12 bệnh nhân đều không cần điều trị bổ túc sau mổ, và đều đã có kinh lại sau đó. Tất cả bệnh nhân
đều không phát hiện bệnh tái phát đến thời điểm báo cáo. Ở tất cả trường hợp, động mạch duy nhất nuôi
tử cung là động mạch tử cung buồng trứng. Không có biến chứng hậu phẫu và tất cả bệnh nhân đều được
rút thông tiểu sau 02 - 04 ngày.
Tổng kết: Cắt cổ tử cung tận gốc và nạo hạch chậu là phương pháp phẫu thuật thích hợp cho những
bệnh nhân ung thư cổ tử cung giai đoạn xâm lấn sớm được chọn lựa kỹ mong muốn bảo tồn chức năng
sinh sản. Kinh nguyệt và chức năng sinh sản có thể được bảo tồn sau khi cắt động mạch tử cung tận gốc.

Trang 1

Trang 2
Trang 3

Trang 4

Trang 5

Trang 6

Trang 7

Trang 8

Trang 9
Tóm tắt nội dung tài liệu: Cắt cổ tử cung tận gốc bảo tồn chức năng sinh sản trong ung thư cổ tử cung giai đoạn xâm lấn sớm: Báo cáo 12 trường hợp và tổng quan y văn

Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 27 CẮT CỔ TỬ CUNG TẬN GỐC BẢO TỒN CHỨC NĂNG SINH SẢN TRONG UNG THƯ CỔ TỬ CUNG GIAI ĐOẠN XÂM LẤN SỚM: BÁO CÁO 12 TRƯỜNG HỢP VÀ TỔNG QUAN Y VĂN NGUYỄN VĂN TIẾN1, TẠ THANH LIÊU1, VÕ TIẾN TÂN NHI1, NGUYỄN DUY THƯ1, ĐOÀN TRỌNG NGHĨA2, LƯƠNG CHẤN LẬP1, PHAN XUÂN MINH THỊNH1, NGUYỄN HOÀNG DUY THANH1, TRẦN VÕ VĨNH PHÚC1, PHAN VIẾT VIỆT BẢO1, PHẠM NGỌC TRUNG1, NGUYỄN HỒNG HẠNH1, NGUYỄN THỊ NGỌC YẾN1, TRẦN QUANG KIÊN1, Địa chỉ liên hệ: Nguyễn Văn Tiến Email: tiennguyenub999@gmail.com Ngày nhận bài: 01/10/2020 Ngày phản biện: 03/11/2020 Ngày chấp nhận đăng: 05/11/2020 1 Bác sĩ Khoa Ngoại phụ khoa, Bệnh viện Ung Bướu TP. HCM 2 Bác sĩ Khoa Ngoại phụ khoa Bệnh viện Ung Bướu TP. HCM, Bộ môn Ung thư, Đại học Y Dược TP. HCM MỞ ĐẦU Ung thư cổ tử cung là một trong những bệnh lý ác tính phổ biến nhất ở phụ nữ trên toàn thế giới. Tại Việt Nam, ung thư cổ tử cung là ung thư phụ khoa thường gặp nhất với mỗi năm có khoảng 319,523 trường hợp mới mắc và 170,831 ca tử vong (Theo Globocan 2018). Ung thư cổ tử cung thường được chẩn đoán ở phụ nữ trong độ tuổi sinh sản và việc điều trị tiêu chuẩn đối với ung thư cổ tử cung hiện nay bao gồm phẫu thuật cắt tử cung, hóa - xạ trị triệt để đều dẫn đến hậu quả cuối cùng là bệnh nhân sau khi khỏi bệnh sẽ không còn khả năng sinh con được nữa. Rất nhiều bệnh nhân ung thư trẻ tuổi có mong muốn một lần được làm cha mẹ. Do đó, việc xem xét điều trị bảo tồn chức năng sinh sản là một vấn đề quan trọng phụ nữ trẻ bị ung thư cổ tử cung có thể phù hợp cho việc điều trị bảo tồn chức năng sinh sản, như cắt cổ tử cung tận gốc, khi mà hầu hết được chẩn đoán ở giai đoạn sớm với tỷ lệ sống còn trên 90%. Những nghiên cứu quan sát được công bố trong một thập kỷ qua cho thấy dự hậu tốt về ung thư và sản khoa sau cắt cổ tử cung tận gốc. TÓM TẮT Mục tiêu: Cắt cổ tử cung tận gốc hiện nay đã trở thành phương pháp phẫu thuật được lựa chọn nhằm bảo tồn chức năng sinh sản cho những bệnh nhân ung thư cổ tử cung giai đoạn sớm. Mục tiêu của báo cáo này là nhằm miêu tả kỹ thuật cắt cổ tử cung tận gốc bảo tồn chức năng sinh sản cho những bệnh nhân ung thư cổ tử cung giai đoạn sớm của chúng tôi và tra cứu Y văn về kỹ thuật này. Đối tượng và phương pháp nghiên cứu: Chúng tôi báo cáo 12 trường hợp được cắt cổ tử cung tận gốc tại Khoa Ngoại phụ khoa, bệnh viện Ung Bướu TP. HCM từ tháng 7/2018 đến tháng 9/2020. Kết quả: Mười hai trường hợp đều ở giai đoạn IB1, tuổi trung bình là 32 tuổi (29 - 41) và trung vị lượng máu mất là khoảng 100ml (70 - 150ml). Trong đó, có một trường hợp được phẫu thuật nội soi. Cả 12 bệnh nhân đều không cần điều trị bổ túc sau mổ, và đều đã có kinh lại sau đó. Tất cả bệnh nhân đều không phát hiện bệnh tái phát đến thời điểm báo cáo. Ở tất cả trường hợp, động mạch duy nhất nuôi tử cung là động mạch tử cung buồng trứng. Không có biến chứng hậu phẫu và tất cả bệnh nhân đều được rút thông tiểu sau 02 - 04 ngày. Tổng kết: Cắt cổ tử cung tận gốc và nạo hạch chậu là phương pháp phẫu thuật thích hợp cho những bệnh nhân ung thư cổ tử cung giai đoạn xâm lấn sớm được chọn lựa kỹ mong muốn bảo tồn chức năng sinh sản. Kinh nguyệt và chức năng sinh sản có thể được bảo tồn sau khi cắt động mạch tử cung tận gốc. Từ khóa: Ung thư cổ tử cung, cắt cổ tử cung tận gốc, bảo tồn sinh sản. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 28 Trong khuôn khổ bài viết này, chúng tôi báo cáo một loạt ca cắt cổ tử cung tận gốc ngả bụng tại bệnh viện chúng tôi và qua đó nhìn lại Y văn về hiệu quả phương pháp điều trị này. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Đối tượng nghiên cứu Từ 7/2018 đến 9/2020, 12 phụ nữ trẻ được chẩn đoán ung thư cổ tử cung giai đoạn sớm được phẫu thuật cắt cổ tử cung tận gốc tại Khoa Ngoại phụ khoa, bệnh viện Ung Bướu TP. HCM. Tất cả bệnh nhân đều được chụp MRI bụng chậu nhằm xếp giai đoạn chính xác trước mổ. Tiêu chuẩn lựa chọn bệnh nhân của chúng tôi là: (1) có giải phẫu bệnh là ung thư cổ tử cung và xếp giai đoạn trước mổ dựa vào lâm sàng và hình ảnh học là từ IA2-IB1 (Theo Figo 2018); (2) tuổi dưới 45; (3) có mong muốn bảo tồn chức năng sinh sản; (4) không có bằng chứng bướu lan vào cổ trong cổ tử cung; (5) không có bằng chứng di căn hạch chậu và hạch cạnh động mạch chủ bụng; (6) Loại mô học: carcinôm tế bào gai hoặc cacrcinôm tuyến. Tất cả bệnh nhân đều được tư vấn kỹ lưỡng về phương pháp phẫu thuật và ký tên đồng ý phẫu thuật. Chúng tôi báo cáo các đặc điểm về bệnh lý của các bệnh nhân, kỹ thuật mổ và biến chứng sau mổ. Các bệnh nhân được tái khám định kỳ theo lịch hẹn và phỏng vấn qua điện thoại nhằm phát hiện các biến chứng sau khi xuất viện, tái phát ung thư, thời gian có kinh trở lại cũng như khả năng có thai. Kỹ thuật mổ Kỹ thuật cắt cổ tử cung tận gốc ngả bụng cũng tương tự như cắt tử cung tận gốc. Có thể sử dụng đường mổ dọc hoặc ngang trên xương mu. Nạo hạch chậu hai bên được thực hiện trước khi cắt cổ tử cung. Hạch nào nghi ngờ di căn sẽ được gửi cắt lạnh, nếu kết quả dương tính sẽ chuyển sang cắt tử cung tận gốc. Nếu không có hạch di căn sẽ tiếp tục tiến hành các bước tiếp theo, theo tuần tự: 1. Cắt dây chằng tròn hai bên. 2. Bộc lộ khoang cạnh bàng quang và khoang cạnh trực tràng. Bộc lộ niệu quản. 3. Kẹp, cắt và cột động mạch tử cung tại gốc. 4. Cắt nếp phúc mạc bàng quang – âm đạo, tách bàng quang ra khỏi cổ tử cung. 5. Cắt nếp phúc mạc trực tràng – âm đạo, tách trực tràng ra khỏi âm đạo. 6. Cắt ngang cổ tử cung ở mức khoảng 1cm dưới chỗ nối thân tử cung và cổ tử cung. Lấy mô diện cắt gửi cắt lạnh. Nếu diện cắt an toàn thì tiếp tục bước 7, nếu không chuyển cắt tử cung tận gốc. 7. Lật thân tử cung lên phía trên. 8. Cắt dây chằng tử cung – cùng hai bên. 9. Tiếp tục đẩy bàng quang ra khỏi âm đạo khoảng 3cm. ... 3 - 5 năm một lần. Khâu thắt cổ tử cung hay không? Một báo cáo của Ma và cộng sự năm 2014 trên 46 bệnh nhân, đưa ra đề nghị không cần khâu thắt cổ tử cung trước hoặc trong thai kỳ sau khi cắt cổ tử cung tận gốc ngả âm đạo[13]. Tuy nhiên, theo khuyến cáo mới nhất của ESGO năm 2017, nên khâu thắt cổ tử cung khi cắt cổ tử cung tận gốc. Một khảo sát được thực hiện trên tất cả thành viên Hội ung thư phụ khoa Hoa Kỳ (SGO) được thực hiện năm 2016. Kết quả cho thấy 66% có khâu thắt cổ tử cung trong lúc cắt cổ tử cung tận gốc; trong đó 47% sử dụng chỉ prolene, 10,5% sử dụng goretex, 33% sử dụng mersilene, 9% sử dụng ethibond hoặc nylon[4]. Cắt lạnh diện cắt trong lúc mổ Để bảo đảm bờ an toàn tối thiểu 0,5cm thì nhà giải phẫu bệnh phải trả lời hai câu hỏi, đó là: Có tế bào ung thư ở diện cắt hay không? Và nếu không thì khoảng cách từ chỗ cao nhất của bướu đến diện cắt có đủ ít nhất 0,5cm hay không? Để trả lời câu hỏi thứ hai nhà giải phẫu bệnh phải cắt bệnh phẩm theo cả chiều ngang lẫn chiều dọc. Mặt khác, để trả lời chính xác những tổn thương tuyến khó chẩn đoán trên mẫu cắt lạnh không phải là điều dễ dàng nếu không muốn nói là không thể[18],[27]. Chăm sóc thai kỳ Chăm sóc thai kỳ ở bệnh nhân cắt cổ tử cung tận gốc là một thách thức lớn dành cho các nhà sản khoa, đòi hỏi phải có sự phối hợp của bác sĩ ung thư phụ khoa, bác sĩ sản khoa và bác sĩ sơ sinh. Những nguy cơ có thể xảy ra là sảy thai ở tam cá nguyệt thứ hai, vỡ ối non, và sinh non. Sinh non là biến chứng quan trọng và hay gặp nhất sau mổ cắt cổ tử cung tận gốc (25 - 39%)[8],[19],[2],[16]. Sinh non sau vỡ ối non một phần là do nhiễm trùng ngược dòng. Đa số tác giả khuyên nên khâu thắt cổ tử cung khi cắt cổ tử cung; tuy nhiên khi đó bệnh nhân sẽ có nguy cơ bị chít hẹp cổ lỗ cổ tử cung và bục chỉ khâu cổ tử cung. Một phương pháp khác để phòng ngừa biến chứng do cổ tử cung yếu là khâu bít hoàn toàn lỗ cổ tử cung khi bắt đầu bước sang tam cá nguyệt thứ hai. Cần phải siêu âm kiểm tra chiều dài của cổ tử cung mỗi hai tuần, bắt đầu từ tam cá nguyệt thứ hai trở đi[11]. Viêm âm đạo ngược dòng có thể gây ra viêm màng ối. Plante ghi nhận tỷ lệ sẩy thai ở tam ca nguyệt thứ hai ở bệnh nhân đã cắt cổ tử cung tận gốc cao gấp đôi phụ nữ bình thường (8,6% so với 4%), phần lớn là do nhiễm trùng ngược dòng và vỡ ối non[18]. Không có nút nhầy cổ tử cung bảo vệ là yếu tố góp phần gây ra tình trạng nhiễm trùng ngược dòng[24]. Shepherd đưa ra khuyến cáo nên sử dụng kháng sinh dự phòng vào những thời điểm nhạy cảm (tuần lễ thứ 16 và 24) để loại bỏ vi khuẩn trong âm đạo hoặc thực hiện tầm soát mỗi hai tháng một lần bắt đầu từ tuần lễ thứ 16 và điều trị bằng kháng sinh nếu cần thiết[7]. Một số tác giả khác đề nghị sử dụng povidone-iodine để vệ sinh âm đạo và đặt ulinastatin âm đạo mỗi ngày để phòng ngừa nhiễm khuẩn[7]. Nhiều phân tích hậu kiểm cho thấy hiệu quả của progesterone trong việc bảo vệ bệnh nhân khỏi sinh non tái diễn. Có thể dự phòng với 17-alpha- hydroxy-progesterone caproate tiêm bắp mỗi tuần[14] hoặc đặt âm đạo mỗi ngày với progesterone[3]. Sử dụng corticosteroid tiêm bắp khi bệnh nhân có dấu hiệu dọa sinh non. Steroid đã được chứng minh có hiệu quả trong phòng ngừa suy hô hấp nếu được sử dụng trước sinh trên 24 giờ và không quá 7 ngày trước khi sinh[1]. Thời điểm mổ lấy thai cũng là vấn đề còn tranh cãi. Một số tác giả khuyên nên mổ sớm khi thai được 34 tuần để tránh cơn gò tử cung[11], trong khi các tác giả khác khuyên mổ lúc 37 tuần[13]. Xuất hiện cơn gò tử cung trên những bệnh nhân này có thể dẫn đến nguy cơ vỡ tử cung và xuất huyết[10]. Một số tác giả khuyên nên sử dụng đường mổ dọc thân tử cung kinh điển để tránh nguy cơ đường mổ mở rộng sang bên quá mức làm tổn thương mạch máu tử cung và gây chảy máu sau mổ[7]. Tuy nhiên, đường mổ này lại làm tăng nguy cơ chảy máu trong lúc mổ nhiều hơn đường mổ ngang đoạn dưới tử cung. Mặt khác, một số tác giả cũng chứng minh được rằng đường mổ ngang vẫn an toàn cho bệnh nhân đã cắt cổ tử cung tận gốc[13],[7]. KẾT LUẬN Cắt cổ tử cung tận gốc là một giải pháp an toàn về mặt ung thư cho bệnh nhân ung thư cổ tử cung giai đoạn sớm và thỏa mãn một số điều kiện nhất định. Nó giúp cho bệnh nhân có cơ hội giữ lại chức năng sinh sản sau khi khỏi bệnh mặc dù tỷ lệ sinh Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 33 con thành công còn khiêm tốn và đòi hỏi quá trình chăm sóc thai kỳ thật sát sao. TÀI LIỆU THAM KHẢO 1. Brownfoot F.C, Gagliardi D.J. Different corticosteroids and regimens for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database Syst. 2013: Rev.8, CD006764. 2. Cibula D, Slama J. Update on abdominal radical trachelectomy. Gynecol Oncol 2008; 111(2): 111-115. 3. Da Fonseca E.B, Bittar R.E. Prophylactic administration of progesterone by vaginal suppository to reduce the incidence of spontaneous preterm birth in women at increased risk: a randomized placebo-controlled double-blind study. Am. J. Obstet. Gynecol. 2003; 188(2): 419-424. 4. Davenport S.M, Jackson A.L, Herzog T.J. Cerclage during trachelectomy for early-stage cervical cancer. Gynecol Oncol 2016; 141 (1): 76-77. 5. Delia Nicolaiciuc, Gabriela Simionescu, B. Doroftei. Abdominal radical trachelectomy as a method of preserving fertility in patients with cervical cancer. Rev. Med. Chir. Soc. Med. Nat. 2018; 122: 96:101. 6. Diaz JP, Sonoda Y, Leitao MM. Oncologic outcome of fertility-sparing radical trachelectomy versus radical hysterectomy for stage IB1 cervical carcinoma. Gynecol Oncol 2008; 111(2):255-60. 7. Ishioka S, Endo T. Pregnancy-related complications after vaginal radical trachelectomy for early stage invasive uterine cevical cancer. Int. J. Clin. Oncol. 2007; 12(5): 350-355. 8. Jolley J.A, Wing D.A. Pregnancy management after cervical cervical surgery. Curr. Opin. Obstet. Gynecol. 2008; 20(6): 528-533. 9. Kaoru Okugawa, Hiroaki Kobayashi. Oncologic and obstetric outcomes and complications during pregnancy after fertility-sparing abdominal trachelectomy for cervical cancer: a retrospective review. Int J. Clin Oncol 2016. 10. Kay T.A, Renninson J.N. Successful pregnancy following radical trachelectomy and in vitro fertilisation with ovum donation. BJOG 2006; 113(8): 965-966. 11. Knight L.J, Acheson N. Obstetric management following fertility-sparing radical vaginal trachelectomy for cervical cancer. Obstet Gynecol 2010: 30(8): 784-789. 12. Laszlo Ungar, Laszlo Palfalvi, Deborah C. M. Boyle, Giuseppe Del Priore, and J. Richard Smith. Radical abdominal trachelectomy. Atlas of gynecologic Oncology, third edition - Investigation and Surgery. Informa Healthcare. 2011. 13. Ma LK, Cao D.Y. Pregnancy outcome and obstetric management after vaginal radical trachelectomy. Eur. Rev. Med. Pharmacol. Sci. 2014; 18(20): 3019-24. 14. Meis P.J, Klebanoff M. Prevention of preterm delivery by 17 alpha-hydroxyprogesterone capronate. N. Engl. J. Med. 2003; 348(24): 2379- 2385. 15. Mihai Emil Capilna, Nicolae Ioanid. Abdominal radical trachelectomy:a Romanian seies. International Journal of Gynecological Cancer 2014; 24(3): 615-9. 16. Palfalvi L, Ungar L, Boyle DC, et al. Announcement of healthy baby boy following abdominal radical trachelectomy. Int J Gynecol Cancer. 2003; 13:249. 17. Pareja R, Rendon GJ, Sanz – Lomana. Surgical, oncological, and obstetrical outcomes after abdominal radical trachelectomy – A systematic literature review. Gynecologic Oncology. 2013; 131: 77-82. 18. Park KJ, Soslow RA, Sonada Y. Frozen-section evaluation of cervical adenocarcinoma at time of radical trachelectomy: pathologic pitfalls and the application of an objective scoring system. Gynecol Oncol 2008; 110(3): 316-23. 19. Plante M. Evolution in fertility-preserving options for early-stage cervical cancer: radical trachelectomy, simple trachelectomy, neoadjuvant chemotherapy. Int . Gynecol. Cancer 2013; 23(6): 982-9. 20. Plante M. Vaginal radical trachelectomy: an update. Gynecol Oncol 2008; 111(2): 105-110. 21. Quing Zang, Wenhui Li, Margaux J. Kanis. Oncologic and obstetrical outcomes with fertility – sparing treatment of cervical cancer: a systematic review and meta-analysis. Oncotarget. 2017; 8(28): 46580-92. 22. Ramirez P, Schmeler K, Soliman P, et al. Fertility presentation in patients with early cervical Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 34 cancer: radical trachelectomy. Gynecol Oncol 2008; 110: S25-8. 23. Rob L, Skapa P, Robova H. Fertility-sparing surgery in patients with cervical cancer. Lancet Oncol 2011 Feb;12(2):192-200. 24. Shepherd J.H, Miliken D.A. Conservative surgery for carcinoma of the cervix. Clin. Oncol (R. Coll. Radiol.) 2008; 20(6): 395-400. 25. Shepherd J.H, Mould T, Oram D.H. Radical trachelectomy in early stage carcinoma of the cervix: outcome as judged by recurrence and fertility rates. BJOG 2001; 108(8): 882-5. 26. Smith JR, Boyle DC, Corless DJ et al. Abdominal radical trachelectomy: a new surgical technique for the conservative management of cervical carcinoma. Br J Obste Gynaecol 1997; 104: 1196-1200. 27. Tanguay C, Plante M, Renaud MC, Roy M. Vaginal radical trachelectomy in the treatment of cervical cancer: the role of frozen section. Int J Gynecol Pathol 2004; 23(2): 170-5. 28. Yong Kuei Lim, Sze Min Lek, Seow Heong Yeo. Obstetric care after radical abdominal trachelectomy in a patient with stage IB1 cervical cancer: A case report and a review of medical literature. Gynecol Oncol Reports 2016; 17:86- 88. 29. Bentivegna E, Gouy S, Maulard A, et al. Oncological outcomes after fertility-sparing surgery for cervical cancer: a systematic review. Lancet Oncol 2016; 17:e240. 30. Kasuga Y, Nishio H, Miyakoshi K, et al. Pregnancy Outcomes After Abdominal Radical Trachelectomy for Early-Stage Cervical Cancer: A 13-Year Experience in a Single Tertiary-Care Center. Int J Gynecol Cancer 2016; 26:163. 31. Wethington SL, Cibula D, Duska LR, et al. An international series on abdominal radical trachelectomy: 101 patients and 28 pregnancies. Int J Gynecol Cancer 2012; 22:1251. 32. Kim CH, Abu-Rustum NR, Chi DS, et al. Reproductive outcomes of patients undergoing radical trachelectomy for early-stage cervical cancer. Gynecol Oncol 2012; 125:585. 33. Li J, Li Z, Wang H, et al. Radical abdominal trachelectomy for cervical malignancies: surgical, oncological and fertility outcomes in 62 patients. Gynecol Oncol 2011; 121:565. 34. Nishio H, Fujii T, Sugiyama J, et al. Reproductive and obstetric outcomes after radical abdominal trachelectomy for early-stage cervical cancer in a series of 31 pregnancies. Hum Reprod 2013; 28:1793. 35. Okugawa K, Kobayashi H, Sonoda K, et al. Oncologic and obstetric outcomes and complications during pregnancy after fertility- sparing abdominal trachelectomy for cervical cancer: a retrospective review. Int J Clin Oncol 2017; 22:340. 36. Egashira K, Hiasa K, Yokota N, et al. Infertility after abdominal trachelectomy. Acta Obstet Gynecol Scand 2018; 97:1358. 37. Plante M, Roy M. Fertility-preserving options for cervical cancer. Oncology (Williston Park) 2006; 20:479. 38. Wan XP, Yan Q, Xi XW, Cai B. Abdominal radical trachelectomy: two new surgical techniques for the conservation of uterine arteries. Int J Gynecol Cancer 2006; 16:1698. 39. Cibula D, Slama J, Fischerova D. Update on abdominal radical trachelectomy. Gynecol Oncol 2008; 111:S111. 40. Tang J, Li J, Wang S, et al. On what scale does it benefit the patients if uterine arteries were preserved during ART? Gynecol Oncol 2014; 134:154. 41. Vieira MA, Rendón GJ, Munsell M, et al. Radical trachelectomy in early-stage cervical cancer: A comparison of laparotomy and minimally invasive surgery. Gynecol Oncol 2015; 138:585. Tạp chí Ung thư học Việt Nam Số 5-2020-Tập 2 Journal of Oncology Viet Nam - Issue N5-2020-Vol 2 35 ABSTRACT Fertility - sparing radical trachelectomy for early stage cervical cancer: 12 cases series and literature review Objectives: Radical trachelectomy is an alternative treatment for preserving fertility in selected patients with early stage cervical cancer. The purpose of this report is to describe our technique of abdominal radical trachelectomy and review the current literature on this procedure. Materials and methods: We reported 12 cases of radical trachelectomy with pelvic lymphadenectomy in The Oncology Hospital of Ho Chi Minh city between 7/2018 and 9/2020. Results: The characteristics of the 12 adult patients who underwent radical trachelectomy included stage IB1 disease in all cases, a mean age of 31 years (range, 29 - 41), and a median estimated blood loss of 100ml (range, 70 - 150). Among of them, one case was performed by laparoscopic approach. No one need adjuvant treatment after sugery and all patients resumed normal menstruation postoperatively. All patients remain disease-free at the time of this report. The only remaining uterine blood supply in these patients are the utero- ovarian vessels. There were no postoperative complications, and transurethral Foley catheters were removed in all cases at postoperative days 02 - 04 . Conclusions: Radical trachelectomy with pelvic lymphadenectomy is a feasible operation for selected women with early stage cervical cancer who desire to preserve reproductive function. Menstruation and reproductive function may be preserved after bilateral uterine vessel ligation. Keyword: Cervical cancer, radical trachelectomy, preserve fertility.
File đính kèm:
 cat_co_tu_cung_tan_goc_bao_ton_chuc_nang_sinh_san_trong_ung.pdf
cat_co_tu_cung_tan_goc_bao_ton_chuc_nang_sinh_san_trong_ung.pdf

