Biện pháp phát hiện ca bệnh chủ động và thụ động trong phòng chống sốt rét: thực tế và nhu cầu tiến tới loại trừ sốt rét tại một cộng đồng sốt rét lưu hành
Đặt vấn đề: Trong công tác phòng chống sốt rét, ngoài các hoạt động giám sát, chẩn đoán, điều trị, phòng
bệnh còn có việc phát hiện và quản lý ca bệnh, ổ bệnh. Đối với hoạt động phát hiện ca bệnh sốt rét, có 2 biện pháp
là phát hiện ca bệnh chủ động (ACD: Active Case Detection) và phát hiện ca bệnh thụ động (PCD: Passive Case
Detection). Hiện nay, do vấn đề tổ chức, nhân lực, do đầu tư kinh phí và vấn đề quy định sử dụng ngân sách tại
đa số các địa phương chỉ thực hiện biện pháp PCD, còn biện pháp ACD chủ yếu thực hiện khi có biến động đe
dọa dịch, nghiên cứu khoa học hay vì lý do khác. Qua đó để đánh giá hiệu quả, tình trạng nhiễm bệnh thực tế và
cảnh báo tình hình, Viện Sốt rét – KST – CT TP. HCM đã thực hiện cuộc điều tra tại bệnh viện huyện Bù Gia
Mập, các trạm y tế xã và tại cộng đồng của các xã Đăk Ơ, Phú Nghĩa và xã Bù Gia Mập, huyện Bù Gia Mập,
tỉnh Bình Phước.
Mục tiêu nghiên cứu: Đánh giá thực trạng sốt rét tại xã Đăk Ơ, Phú Nghĩa và Bù Gia Mập, huyện Bù Gia
Mập, tỉnh Bình Phước.
Phương pháp nghiên cứu: Nghiên cứu cắt ngang mô tả.
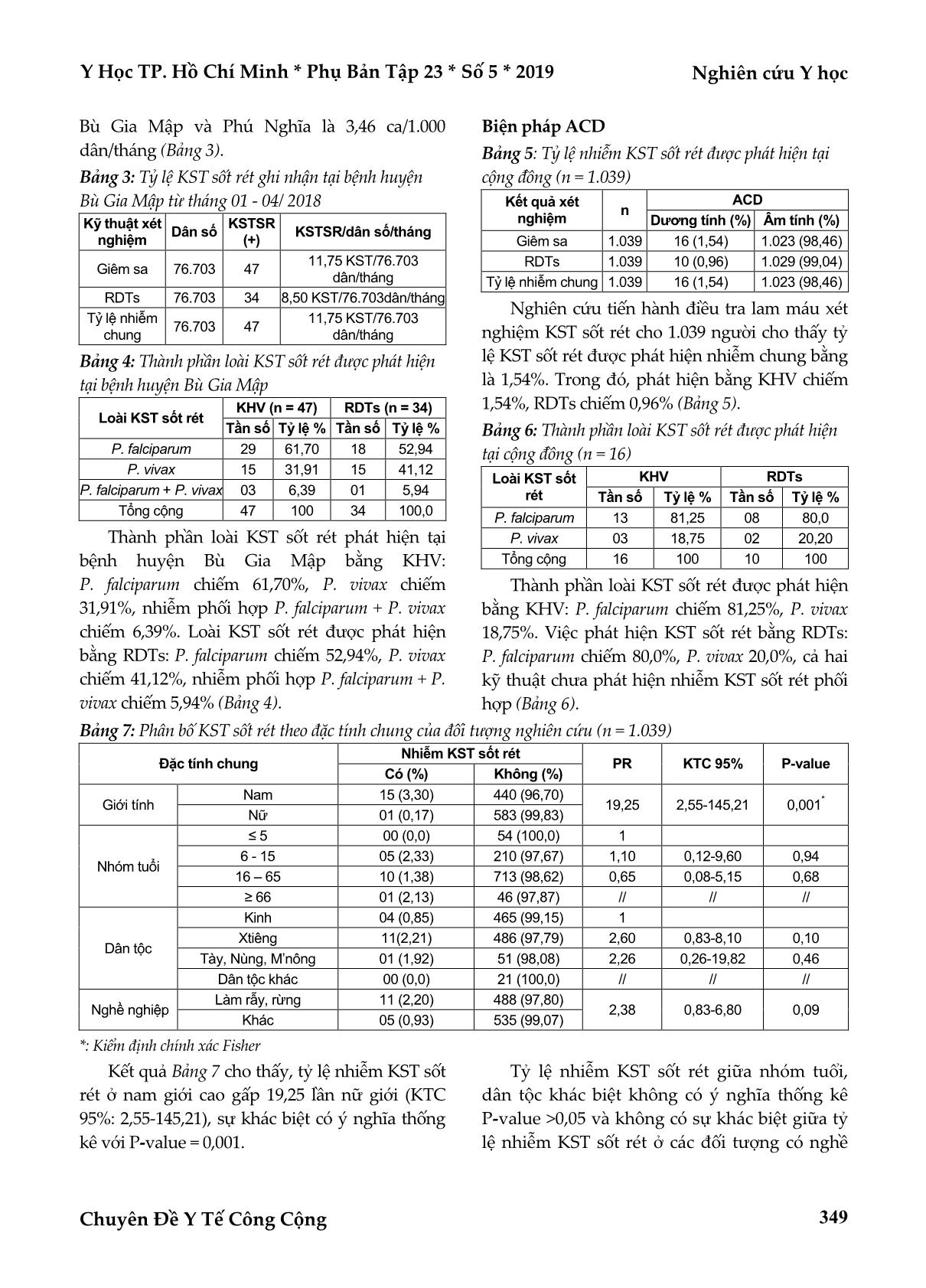
Kết quả nghiên cứu: Tỷ lệ người dân mắc sốt rét được phát hiện tại trạm y tế bằng kính hiển vi là 3,46
ca/1.000 dân/tháng, RDTs là 3,10 ca/1.000 dân/tháng. Tại bệnh viện huyện Bù Gia Mập, người dân mắc sốt rét
được phát hiện bằng kính hiển vi 0,61 ca/1.000 dân/tháng, RDTs là 0,44 ca/1.000 dân/tháng. Kết quả điều tra tại
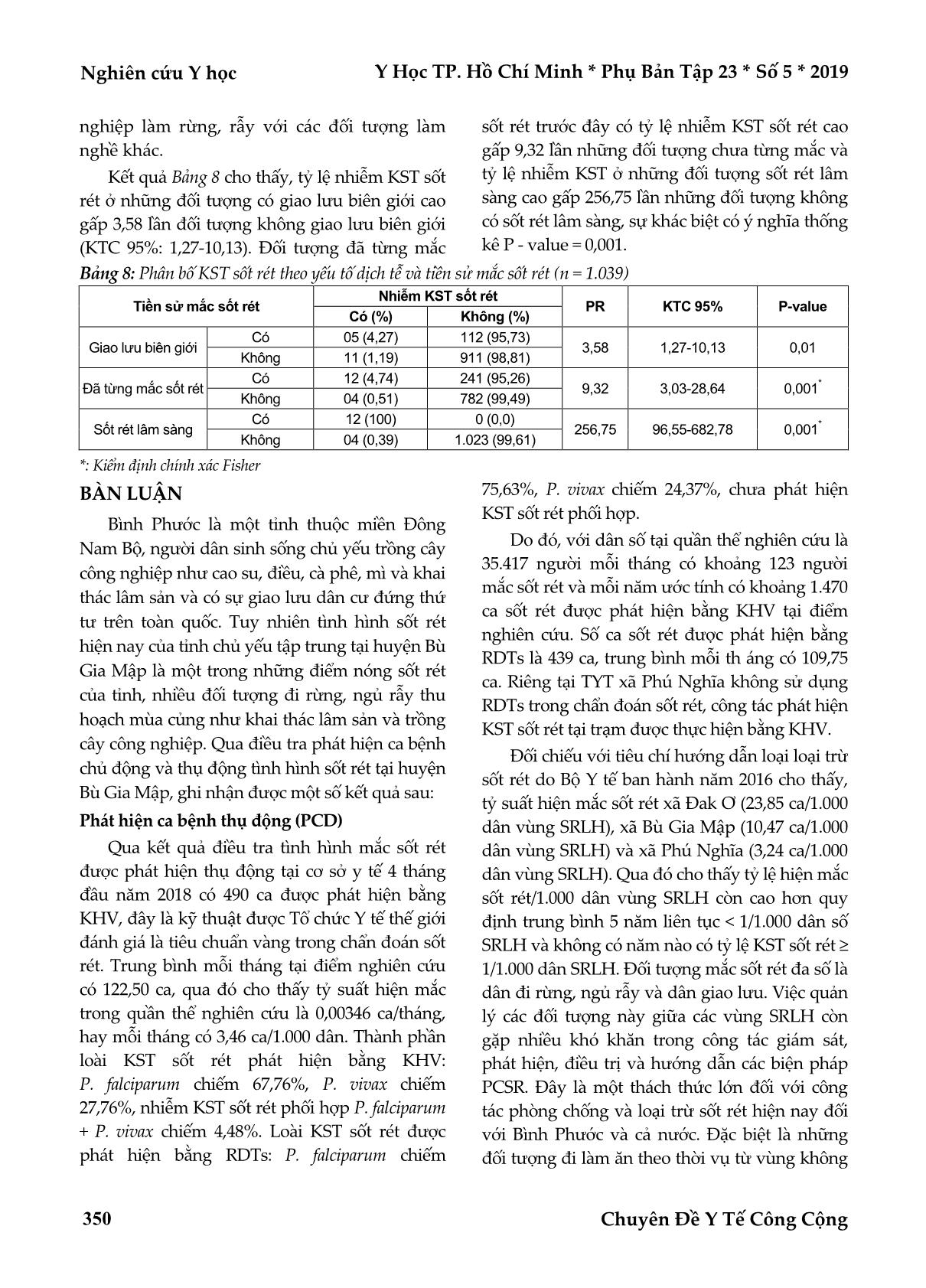
cộng đồng, tỷ lệ nhiễm KST sốt rét được phát hiện bằng kính hiển vi (1,54%), RDTs (0,96%). Có mối liên quan
giữa nhiễm KST sốt rét được phát hiện ACD với giới tính, giao lưu biên giới, tiền sử đã từng mắc sốt rét, sốt rét
lâm sàng.
Kết luận: Tăng cường công tác giám sát dịch tễ, quản lý đối tượng nguy cơ cao và dân di biến động. Chủ
động phát hiện ca bệnh, quản lý, điều trị sớm theo quy định.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Tóm tắt nội dung tài liệu: Biện pháp phát hiện ca bệnh chủ động và thụ động trong phòng chống sốt rét: thực tế và nhu cầu tiến tới loại trừ sốt rét tại một cộng đồng sốt rét lưu hành

Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Chuyên Đề Y Tế Công Cộng 346 BIỆN PHÁP PHÁT HIỆN CA BỆNH CHỦ ĐỘNG VÀ THỤ ĐỘNG TRONG PHÒNG CHỐNG SỐT RÉT: THỰC TẾ VÀ NHU CẦU TIẾN TỚI LOẠI TRỪ SỐT RÉT TẠI MỘT CỘNG ĐỒNG SỐT RÉT LƯU HÀNH Phạm Nguyễn Thúy Vy*, Lê Thành Đồng*, Nguyễn Văn Khởi* TÓM TẮT Đặt vấn đề: Trong công tác phòng chống sốt rét, ngoài các hoạt động giám sát, chẩn đoán, điều trị, phòng bệnh còn có việc phát hiện và quản lý ca bệnh, ổ bệnh. Đối với hoạt động phát hiện ca bệnh sốt rét, có 2 biện pháp là phát hiện ca bệnh chủ động (ACD: Active Case Detection) và phát hiện ca bệnh thụ động (PCD: Passive Case Detection). Hiện nay, do vấn đề tổ chức, nhân lực, do đầu tư kinh phí và vấn đề quy định sử dụng ngân sách tại đa số các địa phương chỉ thực hiện biện pháp PCD, còn biện pháp ACD chủ yếu thực hiện khi có biến động đe dọa dịch, nghiên cứu khoa học hay vì lý do khác. Qua đó để đánh giá hiệu quả, tình trạng nhiễm bệnh thực tế và cảnh báo tình hình, Viện Sốt rét – KST – CT TP. HCM đã thực hiện cuộc điều tra tại bệnh viện huyện Bù Gia Mập, các trạm y tế xã và tại cộng đồng của các xã Đăk Ơ, Phú Nghĩa và xã Bù Gia Mập, huyện Bù Gia Mập, tỉnh Bình Phước. Mục tiêu nghiên cứu: Đánh giá thực trạng sốt rét tại xã Đăk Ơ, Phú Nghĩa và Bù Gia Mập, huyện Bù Gia Mập, tỉnh Bình Phước. Phương pháp nghiên cứu: Nghiên cứu cắt ngang mô tả. Kết quả nghiên cứu: Tỷ lệ người dân mắc sốt rét được phát hiện tại trạm y tế bằng kính hiển vi là 3,46 ca/1.000 dân/tháng, RDTs là 3,10 ca/1.000 dân/tháng. Tại bệnh viện huyện Bù Gia Mập, người dân mắc sốt rét được phát hiện bằng kính hiển vi 0,61 ca/1.000 dân/tháng, RDTs là 0,44 ca/1.000 dân/tháng. Kết quả điều tra tại cộng đồng, tỷ lệ nhiễm KST sốt rét được phát hiện bằng kính hiển vi (1,54%), RDTs (0,96%). Có mối liên quan giữa nhiễm KST sốt rét được phát hiện ACD với giới tính, giao lưu biên giới, tiền sử đã từng mắc sốt rét, sốt rét lâm sàng. Kết luận: Tăng cường công tác giám sát dịch tễ, quản lý đối tượng nguy cơ cao và dân di biến động. Chủ động phát hiện ca bệnh, quản lý, điều trị sớm theo quy định. Từ khóa: ký sinh trùng sốt rét, ADC, PCD, Bù Gia Mập ABTRACTS MEASURES TO DETECT ACTIVE AND PASSIVE CASES FOR MALARIA PREVENTION: REALITY AND THE NEED TO ELIMINATE MALARIA IN A PERIODIC MALARIA COMMUNITY Pham Nguyen Thuy Vy, Le Thanh Dong, Nguyen Van Khoi * Ho Chi Minh City Journal of Medicine * Supplement of Vol. 23 – No. 5 - 2019: 345 – 352 Background: In addition to the activities of monitoring, diagnosis, treatment and prevention of malaria, there are also measures to detect and manage cases and diseases. For malaria detection, there are two measures: Active Case Detection (ACD) and Passive Case Detection (PCD). Currently, due to issues of organizational, human resources, investment funding and issues of budget used regularly in most localities, only PCD measure is implemented and ACD measure is mainly conducted when there is a threat of disease, scientific research or other reasons. To assess the actual detection of cases in a region of malaria endemic area, assessing the *Viện Sốt rét – KST – CT TP. Hồ Chí Minh Tác giả liên lạc: ThS. Nguyễn Văn Khởi ĐT: 0908.678.229 Email: nguyenvankhoi2004@gmail.com Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Nghiên cứu Y học Chuyên Đề Y Tế Công Cộng 347 effectiveness, actual infection status and warning of disease situation, HCMC Institute of Malaria - Parasitology - Insect conducted a survey at Bu Gia Map district hospital, Commune medical stations and communities of Dak O, Phu Nghia and Bu Gia Map communes, Bu Gia Map district, Binh Phuoc province. Objectives: To assess malaria situation in Dak O, Phu Nghia and Bu Gia Map communes, Bu Gia Map district, Binh Phuoc province. Method: Cross-sectional study was designed. Results: The survey results showed that the proportion of people with malaria detected at the medical station by microscopy was 3.46 cases/1,000 people/month, by RDTs was 3.10 cases/1.000 people/month. At Bu Gia Map district hospital, people with malaria detected by microscopy was 0.61 cases/1.000 people/month, by RDTs was 0.44 cases/1,000 people/month. On survey results in the community, the prevalences of malaria parasite detected by microscopy (1.54%) and by RDTs (0.96%) were detected. There were significant differences between the prevalence of malaria parasite detected by ACD and gender, border exchange, history of malaria, clinical malaria (p <0.05). Conclusion: Strengthening epidemiological surveillance, managing high-risk populations and mobile populations are important. Active case detection, management and early treatment as prescribed should be recommended. Key word: malaria parasite, ACD, PCD, Bu Gia Map ĐẶT VẤN ĐỀ Trong công tác phòng chống sốt rét, ngoài các hoạt động giám sát, chẩn đoán, điều trị, phòng bệnh còn có việc phát hiện và quản lý ca bệnh, ổ bệnh. Thực tế, tất cả các bệnh đều phải phát hiện và quản lý, tuy nhiên nhiều bệnh không được hoặc không cần thực hiện, cũng như không được quy định về các hoạt động đó. Đối với bệnh sốt rét, công tác quản lý và phát hiện ca bệnh, ổ bệnh vô cùng quan trọng, là khâu quyết định trong việc khống chế, giảm mắc và tử vong do sốt rét, đưa tới thành công của chương trình. Đối với hoạt động phát hiện ca bệnh sốt rét, có 2 biện pháp là phát hiện ca bệnh chủ động (ACD: Active Case Detection) và phát hiện ca bệnh thụ động (PCD: Passive Case Detection). Hiện nay, do vấn đề tổ chức, nhân lực, do đầu tư kinh phí và vấn đề quy định sử dụng ngân sách tại đa số các địa phương chỉ thực hiện biện pháp PCD, còn biện pháp ACD chủ yếu thực hiện khi có biến động đe dọa dịch, nghiên cứu khoa học hay vì lý do khác. Biện pháp PCD là khi người dân bị bệnh (có biểu hiện sốt rét) đến các cơ sở y tế (Trạm y tế xã, phòng khám, bệnh viện) để khám và điều trị. Thường ít có trư ... 91%, nhiễm phối hợp P. falciparum + P. vivax chiếm 6,39%. Loài KST sốt rét được phát hiện bằng RDTs: P. falciparum chiếm 52,94%, P. vivax chiếm 41,12%, nhiễm phối hợp P. falciparum + P. vivax chiếm 5,94% (Bảng 4). Biện pháp ACD Bảng 5: Tỷ lệ nhiễm KST sốt rét được phát hiện tại cộng đồng (n = 1.039) Kết quả xét nghiệm n ACD Dương tính (%) Âm tính (%) Giêm sa 1.039 16 (1,54) 1.023 (98,46) RDTs 1.039 10 (0,96) 1.029 (99,04) Tỷ lệ nhiễm chung 1.039 16 (1,54) 1.023 (98,46) Nghiên cứu tiến hành điều tra lam máu xét nghiệm KST sốt rét cho 1.039 người cho thấy tỷ lệ KST sốt rét được phát hiện nhiễm chung bằng là 1,54%. Trong đó, phát hiện bằng KHV chiếm 1,54%, RDTs chiếm 0,96% (Bảng 5). Bảng 6: Thành phần loài KST sốt rét được phát hiện tại cộng đồng (n = 16) Loài KST sốt rét KHV RDTs Tần số Tỷ lệ % Tần số Tỷ lệ % P. falciparum 13 81,25 08 80,0 P. vivax 03 18,75 02 20,20 Tổng cộng 16 100 10 100 Thành phần loài KST sốt rét được phát hiện bằng KHV: P. falciparum chiếm 81,25%, P. vivax 18,75%. Việc phát hiện KST sốt rét bằng RDTs: P. falciparum chiếm 80,0%, P. vivax 20,0%, cả hai kỹ thuật chưa phát hiện nhiễm KST sốt rét phối hợp (Bảng 6). Bảng 7: Phân bố KST sốt rét theo đặc tính chung của đối tượng nghiên cứu (n = 1.039) Đặc tính chung Nhiễm KST sốt rét PR KTC 95% P-value Có (%) Không (%) Giới tính Nam 15 (3,30) 440 (96,70) 19,25 2,55-145,21 0,001 * Nữ 01 (0,17) 583 (99,83) Nhóm tuổi ≤ 5 00 (0,0) 54 (100,0) 1 6 - 15 05 (2,33) 210 (97,67) 1,10 0,12-9,60 0,94 16 – 65 10 (1,38) 713 (98,62) 0,65 0,08-5,15 0,68 ≥ 66 01 (2,13) 46 (97,87) // // // Dân tộc Kinh 04 (0,85) 465 (99,15) 1 Xtiêng 11(2,21) 486 (97,79) 2,60 0,83-8,10 0,10 Tày, Nùng, M’nông 01 (1,92) 51 (98,08) 2,26 0,26-19,82 0,46 Dân tộc khác 00 (0,0) 21 (100,0) // // // Nghề nghiệp Làm rẫy, rừng 11 (2,20) 488 (97,80) 2,38 0,83-6,80 0,09 Khác 05 (0,93) 535 (99,07) *: Kiểm định chính xác Fisher Kết quả Bảng 7 cho thấy, tỷ lệ nhiễm KST sốt rét ở nam giới cao gấp 19,25 lần nữ giới (KTC 95%: 2,55-145,21), sự khác biệt có ý nghĩa thống kê với P-value = 0,001. Tỷ lệ nhiễm KST sốt rét giữa nhóm tuổi, dân tộc khác biệt không có ý nghĩa thống kê P-value >0,05 và không có sự khác biệt giữa tỷ lệ nhiễm KST sốt rét ở các đối tượng có nghề Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Chuyên Đề Y Tế Công Cộng 350 nghiệp làm rừng, rẫy với các đối tượng làm nghề khác. Kết quả Bảng 8 cho thấy, tỷ lệ nhiễm KST sốt rét ở những đối tượng có giao lưu biên giới cao gấp 3,58 lần đối tượng không giao lưu biên giới (KTC 95%: 1,27-10,13). Đối tượng đã từng mắc sốt rét trước đây có tỷ lệ nhiễm KST sốt rét cao gấp 9,32 lần những đối tượng chưa từng mắc và tỷ lệ nhiễm KST ở những đối tượng sốt rét lâm sàng cao gấp 256,75 lần những đối tượng không có sốt rét lâm sàng, sự khác biệt có ý nghĩa thống kê P - value = 0,001. Bảng 8: Phân bố KST sốt rét theo yếu tố dịch tễ và tiền sử mắc sốt rét (n = 1.039) Tiền sử mắc sốt rét Nhiễm KST sốt rét PR KTC 95% P-value Có (%) Không (%) Giao lưu biên giới Có 05 (4,27) 112 (95,73) 3,58 1,27-10,13 0,01 Không 11 (1,19) 911 (98,81) Đã từng mắc sốt rét Có 12 (4,74) 241 (95,26) 9,32 3,03-28,64 0,001 * Không 04 (0,51) 782 (99,49) Sốt rét lâm sàng Có 12 (100) 0 (0,0) 256,75 96,55-682,78 0,001 * Không 04 (0,39) 1.023 (99,61) *: Kiểm định chính xác Fisher BÀN LUẬN Bình Phước là một tỉnh thuộc miền Đông Nam Bộ, người dân sinh sống chủ yếu trồng cây công nghiệp như cao su, điều, cà phê, mì và khai thác lâm sản và có sự giao lưu dân cư đứng thứ tư trên toàn quốc. Tuy nhiên tình hình sốt rét hiện nay của tỉnh chủ yếu tập trung tại huyện Bù Gia Mập là một trong những điểm nóng sốt rét của tỉnh, nhiều đối tượng đi rừng, ngủ rẫy thu hoạch mùa củng như khai thác lâm sản và trồng cây công nghiệp. Qua điều tra phát hiện ca bệnh chủ động và thụ động tình hình sốt rét tại huyện Bù Gia Mập, ghi nhận được một số kết quả sau: Phát hiện ca bệnh thụ động (PCD) Qua kết quả điều tra tình hình mắc sốt rét được phát hiện thụ động tại cơ sở y tế 4 tháng đầu năm 2018 có 490 ca được phát hiện bằng KHV, đây là kỹ thuật được Tổ chức Y tế thế giới đánh giá là tiêu chuẩn vàng trong chẩn đoán sốt rét. Trung bình mỗi tháng tại điểm nghiên cứu có 122,50 ca, qua đó cho thấy tỷ suất hiện mắc trong quần thể nghiên cứu là 0,00346 ca/tháng, hay mỗi tháng có 3,46 ca/1.000 dân. Thành phần loài KST sốt rét phát hiện bằng KHV: P. falciparum chiếm 67,76%, P. vivax chiếm 27,76%, nhiễm KST sốt rét phối hợp P. falciparum + P. vivax chiếm 4,48%. Loài KST sốt rét được phát hiện bằng RDTs: P. falciparum chiếm 75,63%, P. vivax chiếm 24,37%, chưa phát hiện KST sốt rét phối hợp. Do đó, với dân số tại quần thể nghiên cứu là 35.417 người mỗi tháng có khoảng 123 người mắc sốt rét và mỗi năm ước tính có khoảng 1.470 ca sốt rét được phát hiện bằng KHV tại điểm nghiên cứu. Số ca sốt rét được phát hiện bằng RDTs là 439 ca, trung bình mỗi th áng có 109,75 ca. Riêng tại TYT xã Phú Nghĩa không sử dụng RDTs trong chẩn đoán sốt rét, công tác phát hiện KST sốt rét tại trạm được thực hiện bằng KHV. Đối chiếu với tiêu chí hướng dẫn loại loại trừ sốt rét do Bộ Y tế ban hành năm 2016 cho thấy, tỷ suất hiện mắc sốt rét xã Đak Ơ (23,85 ca/1.000 dân vùng SRLH), xã Bù Gia Mập (10,47 ca/1.000 dân vùng SRLH) và xã Phú Nghĩa (3,24 ca/1.000 dân vùng SRLH). Qua đó cho thấy tỷ lệ hiện mắc sốt rét/1.000 dân vùng SRLH còn cao hơn quy định trung bình 5 năm liên tục < 1/1.000 dân số SRLH và không có năm nào có tỷ lệ KST sốt rét ≥ 1/1.000 dân SRLH. Đối tượng mắc sốt rét đa số là dân đi rừng, ngủ rẫy và dân giao lưu. Việc quản lý các đối tượng này giữa các vùng SRLH còn gặp nhiều khó khăn trong công tác giám sát, phát hiện, điều trị và hướng dẫn các biện pháp PCSR. Đây là một thách thức lớn đối với công tác phòng chống và loại trừ sốt rét hiện nay đối với Bình Phước và cả nước. Đặc biệt là những đối tượng đi làm ăn theo thời vụ từ vùng không Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Nghiên cứu Y học Chuyên Đề Y Tế Công Cộng 351 có sốt rét và vùng SRLH nhẹ đến vùng SRLH vừa và nặng, dẫn đến nguy cơ bùng phát dịch. Tuy nhiên, trong thời gian tới nếu có thuốc để điều trị chống kháng, tuân thủ các hoạt động trong phòng chống và loại trừ sốt rét thì Bình Phước có thể sẽ đạt được mục tiêu loại trừ sốt rét vào năm 2030(1,10). Tại bệnh huyện Bù Gia Mập trong 4 tháng đầu năm 2018, số ca mắc sốt rét được phát hiện bằng KHV và RDTs là 47 ca, trung bình mỗi tháng có 11,75 ca. Tỷ suất mắc sốt rét trong quần thể là 0,15 ca/1.000 dân/tháng, tại các xã Đak Ơ, Bù Gia Mập và Phú Nghĩa là 3,46 ca/1.000 dân/tháng. Thành phần loài KST sốt rét được phát hiện bằng KHV là P. falciparum chiếm 61,70%, P. vivax chiếm 31,91%, nhiễm phối hợp P. falciparum + P. vivax chiếm 6,39%. Loài KST sốt rét được phát hiện bằng RDTs: P. falciparum chiếm 52,94%, P. vivax chiếm 41,12%, nhiễm phối hợp P. falciparum + P. vivax chiếm 5,94%. Qua đó cho thấy hiện nay còn một lượng lớn người dân mắc và có nguy cơ mắc sốt rét rất cao trong cộng đồng vùng SRLH nặng tại huyện Bù Gia Mập. Địa phương đã triển khai các hoạt động như truyền thông giáo dục sức khỏe nâng cao nhận thức người dân về phòng chống sốt rét, tác hại cũng như sự nguy hiểm của bệnh sốt rét. Đa số những người đến bệnh viện khám, xét nghiệm phát hiện KST sốt rét đều có triệu chứng của bệnh và được chẩn đoán, phát hiện điều trị theo quy định. Biện pháp phát hiện ca bệnh chủ động (ACD) Nghiên cứu tiến hành điều tra lam máu xét nghiệm KST sốt rét cho 1.039 người cho thấy tỷ lệ KST sốt rét được phát hiện nhiễm chung bằng là 1,54%. Trong đó, phát hiện bằng KHV chiếm 1,54%, RDTs chiếm 0,96%. Thành phần loài KST sốt rét được phát hiện bằng KHV: P. falciparum chiếm 81,25%, P. vivax 18,75%. Việc phát hiện KST sốt rét bằng RDTs: P. falciparum chiếm 80,0%, P. vivax 20,0%, cả hai kỹ thuật chưa phát hiện nhiễm KST sốt rét phối hợp. Tỷ lệ KST sốt rét được phát hiện bằng KHV trong nghiên cứu này thấp hơn kết quả nghiên cứu của Phạm Vĩnh Thanh (2015) ở huyện Nam Trà My, tỉnh Quảng Nam là 7,8%(9), nghiên cứu của Jung Mi Kang và cộng sự (2017) tại Myanmar là 23,20%(5), nghiên cứu của Lek D và cộng sự (2016) ở Campuchia 2,74%(7) và nghiên cứu của Nguyễn Hồng Vân ở Ninh Thuận là 14,40%(8). Biện pháp ACD có vai trò quan trọng trong công tác phòng chống và loại trừ sốt rét nhằm giúp phát hiện các trường hợp không được phát hiện bởi PCD tại các cơ sở y tế và các trường hợp nhiễm KST sốt rét không triệu chứng trong cộng đồng do ở các cộng đồng vùng SRLH nặng, nhiều người thường vẫn mang KST sốt rét trong máu, do có miễn dịch nên khi bị sốt rét các triệu chứng lâm sàng thường không rõ, họ vẫn đi làm việc, sinh hoạt như bình thường là nguồn lây cho người khác trong cộng đồng. Tỷ lệ nhiễm KST sốt rét ở nam giới cao gấp 19,25 lần nữ giới (KTC 95%: 2,55-145,21), sự khác biệt có ý nghĩa thống kê với P-value=0,001. Tỷ lệ nhiễm KST sốt rét giữa nhóm tuổi, dân tộc khác biệt không có ý nghĩa thống kê P-value >0,05 và không có sự khác biệt giữa tỷ lệ nhiễm KST sốt rét ở các đối tượng có nghề nghiệp làm rừng, rẫy với các đối tượng làm nghề khác. Kết quả này có sự khác biệt với nghiên cứu của Chế Ngọc Thạch, Nguyễn Văn Bình, Phan Trọng Lân tại Bình Thuận: Tỷ lệ nhiễm KST sốt rét ở những đối tượng đi rẫy, rừng cao gấp 5,03 lần so với những đối tượng không đi rừng, rẫy(2). Ở những đối tượng có giao lưu biên giới có tỷ lệ nhiễm KST sốt rét cao gấp 3,58 lần đối tượng không giao lưu biên giới (KTC 95%: 1,27- 10,13), kết quả nghiên cứu này thấp hơn nghiên cứu của Hồ Văn Hoàng và cộng sự ở huyện Hướng Hóa, tỉnh Quảng Trị những người giao lưu biên giới nhiễm KST sốt rét gấp 5,37 lần so với người không có giao lưu P-value=0,01. Ở những đối tượng đã từng mắc sốt rét trước đây có tỷ lệ nhiễm KST sốt rét cao gấp 9,32 lần những đối tượng chưa từng mắc sốt rét và tỷ lệ nhiễm ở những đối tượng sốt rét lâm sàng cao gấp 256,75 lần những đối tượng không có sốt rét lâm sàng, sự khác biệt có ý nghĩa thống kê Nghiên cứu Y học Y Học TP. Hồ Chí Minh * Phụ Bản Tập 23 * Số 5 * 2019 Chuyên Đề Y Tế Công Cộng 352 P-value = 0,001(3). KẾT LUẬN Biện pháp PCD Tỷ lệ người dân nhiễm KST sốt rét được phát hiện tại TYT bằng KHV là 3,46 ca/1.000 dân số/tháng, RDTs là 4,79 ca/1.000/tháng. Tại bệnh viện bằng KHV là 0,15 ca/1.000 dân/tháng, RDTs là 0,11 ca/1.000 dân/tháng. Biện pháp ACD Tỷ lệ nhiễm KST sốt rét phát hiện bằng KHV chiếm 1,54%, test chẩn đoán nhanh 0,96%. Sự khác biệt có ý nghĩa thống kê giữa tỷ lệ nhiễm KST sốt rét được phát hiện ACD với giới tính, giao lưu biên giới, tiền sử đã từng mắc sốt rét và sốt rét lâm sàng P – value <0,05. KIẾN NGHỊ Tăng cường công tác giám sát dịch tễ, quản lý đối tượng nguy cơ cao và dân di biến động đi vào vùng sốt rét lưu hành. Chủ động phát hiện ca bệnh, quản lý, điều trị sớm theo quy định. Tiếp tục thực hiện công tác phác hiện trường hợp bệnh sốt rét thụ động tại vùng SRLH nặng và đào tạo, đào tạo lại cho nhân viên y tế làm công tác phòng chống sốt rét tại các vùng SRLH nặng. Tăng cường công tác truyền thông giáo dục sức khỏe nâng cao nhận thức của người dân các biện pháp phòng chống sốt rét tại hộ gia đình và biện pháp tự bảo vệ khi đi rừng, rẫy, uống thuốc đủ liều lượng theo hướng dẫn của nhân viên y tế khi mắc bệnh sốt rét. Cần có sự phối hợp giữa các tỉnh có đường biên giới giữa Việt Nam – Campuchia và sự hỗ trợ của quân y biên phòng trong quản lý người dân giao lưu biên giới. TÀI LIỆU THAM KHẢO 1. Bộ y tế (2016). “Hướng dẫn giám sát và phòng chống bệnh sốt rét”". Quyết định 741/QĐ-BYT, pp.2-17. 2. Chế Ngọc Thạch, Nguyễn Văn Bình, Phan Trọng Lân (2010). "Thực trạng mắc sốt rét và các yếu tố liên quan đến bệnh sốt rét của người dân đi rừng ngủ rẫy tại huyện Bắc Bình, tỉnh Bình Thuận năm 2010". Tạp Chí Y Hoc Dự Phòng, 9(117):60 - 65. 3. Hồ Văn Hoàng, Nguyễn Duy Sơn (2012). "Thực trạng bệnh sốt rét và một số yếu tố ảnh hưởng đến phòng chống sốt rét tại vùng biên giới Việt - Lào huyện Hướng Hóa, tỉnh Quảng Trị năm 2010". Y học Thành Phố Hồ Chí Minh, 16(3):174-177. 4. Hoàng Thị Mai Anh, Trịnh Ngọc Hải, Phạm Nguyễn Thúy Vy (2013). "Mức độ đáp ứng miễn dịch đối với P. falciparum ở 2 xã vùng sốt rét lưu hành nặng tỉnh Bình Phước". Y học Thành phố Hồ Chí Minh, 17(1):42-45. 5. Kang JM, et al (2017). Comparison of the diagnostic performance of microscopic examination with nested polymerase chain reaction for optimum malaria diagnosis in Upper Myanmar. Malar J, pp.1765-1774. 6. Lê Thành Đồng, Nguyễn Văn Nam, Tạ Thị Tĩnh (1997). "Áp dụng kỹ thuật kháng thể huỳnh quang gián tiếp (IFA test) đánh giá dịch tễ sốt rét tại huyện Vân Canh". Phòng chống Bệnh sốt rét và Bệnh ký sinh trùng, 2:42-46. 7. Lek D, Popovici J, Ariey F, et al (2016). National Malaria Prevalence in Cambodia: Microscopy versus Polymerase Chain Reaction Estimates. Am J Trop Med Hyg, 95(3):588–594. 8. Nguyen Van Hon, van den Eede P, van Overmeir C, et al (2012). "Marked Age-Dependent Prevalence of Symptomatic and Patent Infections and Complexity of Distribution of Human Plasmodium Species in Central Vietnam". Am J Trop Med Hyg, 87(6):989-995. 9. Pham Vinh Thanh, et al (2015) "Epidemiology of forest malaria in Central Vietnam: the hidden parasite reservoir". Malar J, 14:1-11 10. Thủ tướng Chính phủ (2011). Chiến lược quốc gia phòng chống và loại trừ bệnh sốt rét ở Việt Nam giai đoạn 2011-2020 và định hướng 2030. Quyết định số 1920/QĐ-TTg, pp.1-4. Ngày nhận bài báo: 15/08/2019 Ngày phản biện nhận xét bài báo: 31/08/2019 Ngày bài báo được đăng: 15/10/2019
File đính kèm:
 bien_phap_phat_hien_ca_benh_chu_dong_va_thu_dong_trong_phong.pdf
bien_phap_phat_hien_ca_benh_chu_dong_va_thu_dong_trong_phong.pdf

