Triệt đốt thần kinh giao cảm động mạch thận bằng năng lượng sóng tần số radio điều trị tăng huyết áp kháng trị trên một trường hợp bệnh thận giai đoạn cuối
Tăng huyết áp kháng trị chiếm khoảng 20 - 30% số bệnh nhân tăng huyết áp, kiểm soát trong thực tiễn lâm sàng dựa vào các thuốc hạ áp đường uống gặp nhiều khó khăn: về số lượng, số loại thuốc, số lần uống, tác dụng phụ . khiến dung nạp điều trị kém và khó khống chế.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6

Trang 7

Trang 8

Trang 9

Trang 10
Bạn đang xem tài liệu "Triệt đốt thần kinh giao cảm động mạch thận bằng năng lượng sóng tần số radio điều trị tăng huyết áp kháng trị trên một trường hợp bệnh thận giai đoạn cuối", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Triệt đốt thần kinh giao cảm động mạch thận bằng năng lượng sóng tần số radio điều trị tăng huyết áp kháng trị trên một trường hợp bệnh thận giai đoạn cuối

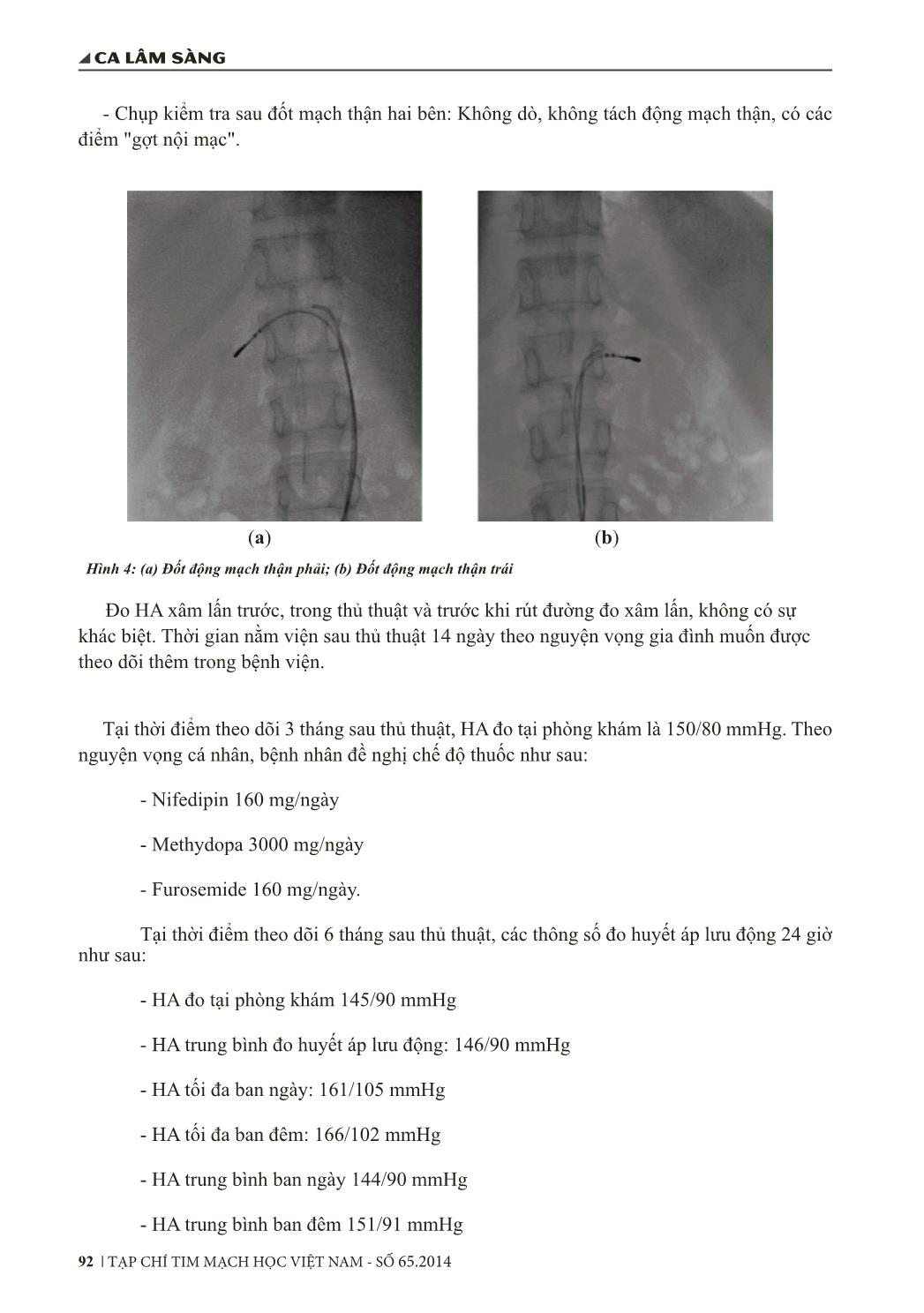
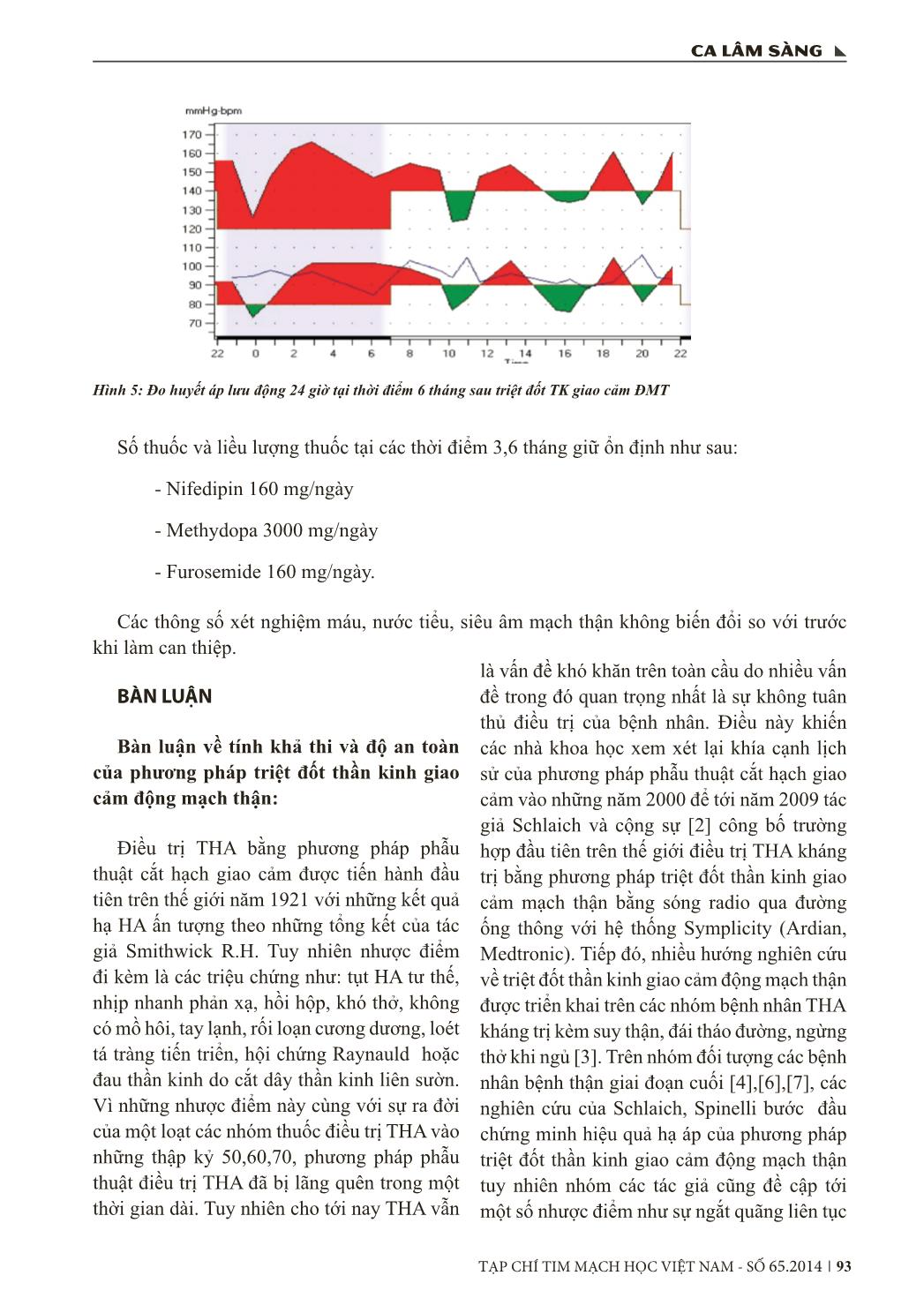
TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.2014 89 ca lâm sàng TRIỆT ĐỐT THẦN KINH GIAO CẢM ĐỘNG MẠCH THẬN BẰNG NĂNG LƯỢNG SÓNG TẦN SỐ RADIO ĐIỀU TRỊ TĂNG HUYẾT ÁP KHÁNG TRỊ TRÊN MỘT TRƯỜNG HỢP BỆNH THẬN GIAI ĐOẠN CUỐI Trần Bá Hiếu, Phạm Mạnh Hùng, Nguyễn Ngọc Quang, Phan Đình Phong, Đỗ Doãn Lợi Viện Tim mạch Việt Nam GIỚI THIỆU Tăng huyết áp kháng trị chiếm khoảng 20 - 30% số bệnh nhân tăng huyết áp, kiểm soát trong thực tiễn lâm sàng dựa vào các thuốc hạ áp đường uống gặp nhiều khó khăn: về số lượng, số loại thuốc, số lần uống, tác dụng phụ ... khiến dung nạp điều trị kém và khó khống chế. Tháng 8/2009, M. Schlaich và cộng sự lần đầu công bố trên tờ New England Journal of Medicine [1] trường hợp điều trị THA kháng trị thành công nhờ triệt phá thần kinh giao cảm của động mạch thận qua đường ống thông. Tại Hội nghị Tim mạch Châu Âu 2013, phương pháp triệt đốt thần kinh giao cảm động mạch thận được sự đồng thuận các chuyên gia khuyến nghị như một biện pháp điều trị ở bệnh nhân THA kháng trị, mở ra nhiều hướng mới kiểm soát THA kháng trị ở các nhóm bệnh nhân như bệnh thận giai đoạn cuối, đái tháo đường, suy tim, ngừng thở khi ngủ [3]. Trong đó, các tác giả trên thế giới đặc biệt lưu ý THA kháng trị ở nhóm bệnh nhân bệnh thận giai đoạn cuối như một thực thể lâm sàng nhiều thách thức. Tại Viện Tim mạch Việt Nam, tháng 5/2013, chúng tôi đã lần đầu tiên tiến hành triệt đốt thần kinh giao cảm động mạch thận qua đường ống thông điều trị THA kháng trị trên bệnh nhân bệnh thận giai đoạn cuối. Ca bệnh mô tả trong bài báo nhằm mục đích đánh giá bước đầu kết quả và một số vấn đề liên quan tới kỹ thuật mới này. Các thiết bị sử dụng trong triệt đốt thần kinh giao cẩm động mạch thận: Hệ thống máy chụp mạch kỹ thuật số: Do hãng Toshiba (Nhật Bản) sản xuất. Hệ thống cho phép chụp và ghi hình các giai đoạn của thủ thuật. Máy phát năng lượng sóng tần số radio HAT-300 Smart Máy do hãng Osypka sản xuất, có công suất phát năng lượng tối đa là 75W. Có khả năng kiểm soát năng lượng và nhiệt độ với nhiều chế độ điều trị khác nhau. ca lâm sàng TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.201490 Hình 1. Hệ thống đốt giao cảm mạch thận theo kỹ thuật điều trị RF thường quy Điện cực triệt đốt rối loạn nhịp (Ablation catheter) Ống thông có gắn điện cực đốt của Biotronik, chiều dài đầu điện cực: 4 mm, đường kính điện cực: 5 Fr. Điện cực đốt có cảm biến nhiệt độ, loại gập duỗi 1 hướng (unidirectional). Hình 2: Ống thông gắn điện cực điều trị rối loạn nhịp tim áp dụng trong triệt đốt thần kinh giao cảm động mạch thận điều trị THA kháng trị. Ca lâm sàng: Bệnh nhân nữ 44 tuổi vào viện tháng 5/2013, được hội chẩn chuyên khoa Thận tiết niệu chuyển xét can thiệp nội mạch điều trị THA. Tiền sử viêm cầu thận mạn tính - Bệnh thận giai đoạn cuối - Lọc màng bụng 3 năm. THA kháng trị hiện đang điều trị: Nifedipin 160 mg/ngày, Methydopa 3000 mg/ngày, Lisinopril 40 mg/ngày, Hypothiazide 25 mg/ngày, Valsartan 320 mg/ngày, Carvedilol 62,5 mg/ngày, Furosemide 160 mg/ngày, Nicardipin truyền tĩnh mạch 10 mg/giờ (bơm tiêm điện), duy trì trước can thiệp 2 tuần. TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.2014 91 ca lâm sàng Tình trạng bệnh nhân trước can thiệp: HA phòng khám 180/100 mmHg, nhịp tim 85 chu kỳ/ phút, BMI 17. Các thông số đo huyết áp lưu động 24 giờ trước can thiệp: HA tối đa ban ngày 215/99 mmHg, HA tối đa ban đêm 201/102 mmHg, HA ban ngày trung bình 162/88 mmHg, HA ban đêm trung bình 170/90 mmHg. Siêu âm tim không có rối loạn vận động vùng, thất trái dày, EF trong giới hạn bình thường. Thăm dò chức năng tuyến giáp, tuyến thượng thận bình thường. Xét nghiệm: Ure 14, Creatinin 707 Micromol/l, các mục tiêu điều trị bệnh thận giai đoạn cuối - Lọc màng bụng chu kỳ trong giới hạn. Siêu âm động mạch thận hai bên kích thước nhỏ, đường kính < 2,5 mm, tăng sức cản nhu mô thận. Bệnh nhân được tiến hành can thiệp triệt đốt thần kinh giao cảm động mạch thận theo các bước sau: - Đường vào: Động mạch đùi hai bên, một bên hệ thống mở đường (Sheath) 8 Fr để ống thông đốt 5 Fr, một đường hệ thống mở đường 5 Fr để ống thông chụp JR 4 chụp động mạch thận. - Thuốc sử dụng: Cản quang 60 ml, không pha loãng (Ultravist), Morphin tiêm tĩnh mạch chậm ngắt quãng, Heparin tiêm tĩnh mạch 5000 UI, Nitroglycerin tiêm tĩnh mạch tránh co thắt mạch thận. - Chụp kiểm tra động mạch thận kích thước nhỏ, đường kính < 2,5 mm, động mạch thận trái ngắn, ngoằn nghèo, động mạch thận phải thẳng, dài. không có động mạch thận phụ, nhu mô thận hai bên teo nhỏ. Hình 3: Hình ảnh chụp động mạch thận trước triệt đốt TK giao cảm động mạch thận - Tiến hành đưa ống thông đốt vào lần lượt từng bên động mạch thận: đốt 6 điểm bên động mạch thận phải, đốt 4 điểm bên động mạch thận trái, cách thức tiến hành đốt xoáy trôn ốc tương tự nghiên cứu trên hệ thống Ardian (Symplicity HTN 1 - 2). - Cài đặt hệ thống đốt: Thời gian 1 phút/điểm, Năng lượng đốt 8-10 Watts, Trở kháng dạo động dưới 20%. (a) Động mạch thận phải (b) Động mạch thận trái ca lâm sàng TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.201492 - Chụp kiểm tra sau đốt mạch thận hai bên: Không dò, không tách động mạch thận, có các điểm "gợt nội mạc". Hình 4: (a) Đốt động mạch thận phải; (b) Đốt động mạch thận trái Đo HA xâm lấn trước, trong thủ thuật và trước khi rút đường đo xâm lấn, không có sự khác biệt. Thời gian nằm viện sau thủ thuật 14 ngày theo nguyện vọng gia đình muốn được theo dõi thêm trong bệnh viện. Tại thời điểm theo dõi 3 tháng sau thủ thuật, HA đo tại phòng khám là 150/80 mmHg. Theo nguyện vọng cá nhân, bệnh nhân đề nghị chế độ thuốc như sau: - Nifedipin 160 mg/ngày - Methydopa 3000 mg/ngày - Furosemide 160 mg/ngày. Tại thời điểm theo dõi 6 tháng sau thủ thuật, các thông số đo huyết áp lưu động 24 giờ như sau: - HA đo tại phòng khám 145/90 mmHg - HA trung bình đo huyết áp lưu động: 146/90 mmHg - HA tối đa ban ngày: 161/105 mmHg - ... nh thận giai đoạn cuối, hệ thống dụng cụ Symplicity (Ardian, Medtronic) được chứng minh tính phù hợp trong một số nghiên cứu THA kháng trị ở bệnh nhân suy thận mạn. Cho tới năm 2012, các tác giả từ Đại học Jena (Đức) đã tiến hành triệt đốt thần kinh giao cảm bằng hệ thống đốt thông thường. Kết quả bước đầu cho thấy hiệu quả cải thiện rõ trên 12 bệnh nhân với tiêu chí chính là hạ HA đo tại phòng khám dù có sự khác biệt về đặc điểm điện cực đốt, về mức năng lượng, thời gian đốt, nhiệt độ [5]. Dựa trên cơ sở đó, chúng tôi đã tiến hành nghiên cứu can thiệp điều trị với hệ thống triệt đốt thông thường với các tiêu chí đáp ứng kỹ thuật tương tự hệ thống Symplicity. Trong ca lâm sàng này, chúng tôi không gặp phải các khó khăn trong quá trình thao tác lái điện cực do giải phẫu động mạch thận khó khăn, nhỏ, mảnh, một yếu tố dự đoán thất bại thủ thuật [7]. Thủ thuật trong nghiên cứu sử dụng 2 đường vào động mạch, một đường vào để đưa điện cực ống thông đốt, một đường vào để đưa ống thông chụp động mạch thận. Hệ thống này khác biệt so với hệ thống Symplicity sử dụng 1 đường vào; tuy nhiên, chúng tôi không ghi nhận sự khó khăn trong quá trình thao tác, cũng như xác định các vị trí đốt. Với giải phẫu động mạch thận nhỏ trong nghiên cứu đường kính nhỏ hơn 2,5 mm, chúng tôi có thể thao tác luồn ống thông đốt điều trị loạn nhịp tim loại 5 Fr thuận lợi vào hệ thống mạch và để chờ ống thông chụp động mạch vành phải cỡ 5 Fr ở “miệng” lỗ động mạch thận để chụp xác định trước mỗi điểm đốt. Chúng tôi cũng ghi nhận các thông số đốt được duy trì ổn định, trở kháng dao động dưới 30 ôm, thể hiện khả năng áp sát thành mạch tốt của điện cực đốt [7]. Điều này liên quan tới các đặc tính cố định, áp sát tốt của các ống thông đốt điều trị loạn nhịp tim trong cấu trúc tim chuyển động mạnh và khó định cố định hơn động mạch thận [5]. Về các thông số đốt cài đặt trong nghiên cứu, chúng tôi áp dụng các tiêu chuẩn các tác giả Đức khi sử dụng hệ thống đốt và ống thông đốt trong điều trị rối loạn nhịp tim. Thông số thời gian, nhiệt độ được cài đặt cố định, thông số năng lượng với từng điểm đốt được điều chỉnh theo nhận cảm bệnh nhân, với mức năng lượng lớn nhất áp dụng điểm đốt trong nghiên cứu là 9 Watts, thấp hơn so với nghiên cứu các tác giả Đức (tối đa 12 Watts). Liệu Hình 6: Các hệ thống triệt phá thần kinh giao cảm được áp dụng điều trị THA trên thế giới TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.2014 95 ca lâm sàng mức năng lượng hoặc các thông số cài đặt có sự khác biệt khi tiến hành can thiệp trên bệnh nhân bệnh thận giai đoạn cuối? Thành mạch mỏng, thay đổi mô học thành mạch có ảnh hưởng tới kết quả? Cho tới nay, các nghiên cứu trên nhóm bệnh nhân suy thận chỉ được tiến hành với dụng cụ Symplicity do kích thước nhỏ, thuận lợi cho thao tác, các khuyến nghị về thông số đốt đưa ra không có sự khác biệt với bệnh nhân thông thường. Theo các tác giả [1], [2], [4], về độ sâu "tổn thương" mô học tạo ra trong quá trình đốt dao động 0,5 - 1 mm do đó không ghi nhận trường hợp thủng mạch thận liên quan thủ thuật. Tuy nhiên trên nhóm bệnh nhân bệnh thận giai đoạn cuối, có nhiều sự kết hợp, đan xen của các cơ chế gây THA, do đó, tỷ lệ đáp ứng phương pháp điều trị này dao động theo các nghiên cứu [6], [7]. Triệt đốt thần kinh giao cảm mạch thận là thủ thuật gây cảm giác đau xuất hiện trong quá trình đốt, thường bệnh nhân xuất hiện cảm giác đau cùng bên với phía đốt, do đó cần thiết giảm đau và vô cảm thật tốt để đám bảo tuân thủ các thông số đốt. Theo Bertog [1], đây có thể là điểm ảnh hưởng tới kết quả can thiệp trong trường hợp không thể tiến hành cài đặt các mức năng lượng ở ngưỡng dưới. Một số trung tâm khắc phục hiện tượng này bằng phương pháp “gây ngủ” hoặc gây mê qua nội khí quả. Tuy nhiên bệnh nhân của chúng tôi khi tiến hành thủ thuật, phương pháp vô cảm gây tê tại chỗ kết hợp cùng các thuốc giảm đau đường tĩnh mạch nhóm opioids, các thông số được duy trì trong quá trình đốt. Chúng tôi không gặp các biến chứng nặng như thủng, tách động mạch thận, hoặc tách động mạch chủ cũng như co thắt động mạch thận. Điều này cũng tương tự với các nghiên cứu trên thế giới cho rằng thủ thuật triệt đốt an toàn và không gặp biến chứng lớn, đặc biệt với những trung tâm có kinh nghiệm với can thiệp nội mạch. Bàn luận về hiệu quả ngắn hạn kỹ thuật triệt đốt thần kinh giao cảm động mạch thận trong điều trị THA kháng trị ở bệnh nhân bệnh thận giai đoạn cuối: Ca lâm sàng trong nghiên cứu được sử dụng 8 thuốc (1 thuốc đường truyền tĩnh mạch) tuy nhiên không kiểm soát được con số huyết áp mục tiêu. Sau thủ thuật, nghiên cứu ghi nhận đáp ứng tại thời điểm 3 tháng, kết quả duy trì 6 tháng tiếp theo. Số thuốc tại thời điểm 3 tháng, 6 tháng chỉ duy trì 3 thuốc với huyết áp tại phòng khám 150/90 mmHg. Để đạt con số huyết áp mục tiêu, nghiên cứu ca lâm sàng ghi nhận cần 4 thuốc, tuy nhiên bệnh nhân "quan ngại" về thích nghi với huyết áp cao lâu ngày và con số huyết áp có thể giảm thêm nên từ chối sử dụng thuốc số 4. Với những thông số hạ huyết áp bệnh nhân trên, bước đầu cho thấy hiệu quả hạ huyết áp của phương pháp. Tuy nhiên, vấn đề quan trọng đặt ra trong lâm sàng là tiêu chí nào được áp dụng để đánh giá hiệu quả phương pháp. Theo Sapoval và cộng sự, hiện tại có 3 cách thức đánh giá khác nhau. Nghiên cứu Symplicity định nghĩa đáp ứng với tiêu chí là hạ HA tâm thu phòng khám > 10 mmHg và hạ huyết áp tâm trương > 5 mmHg. Cách thức hai là dựa vào đạt được con số huyết áp mục tiêu trong quá trình điều trị và cách thức thứ ba mới chỉ được đề ra trong một số nghiên cứu là dựa trên con số huyết áp đo lưu động 24 giờ. Vậy hiệu quả hạ huyết áp tâm thu/ tâm trương theo thời gian lần lượt 10/5 mmHg có thực sự là thuyết phục? Law và cộng sự đã phân tích 354 nghiên cứu ngẫu nhiên về giá trị kết hợp liều thuốc trong hạ áp và cho thấy huyết áp tâm thu hạ trung bình 9,1 mmHg (8,8-9,3 mmHg) với liều chuẩn và 10,9 mmHg (10,7 – 11,2 mmHg) với liều gấp đôi liều chuẩn (sự khác biệt giữa hai liều là 22%). Khi xét riêng hiệu quả hạ áp của từng nhóm với liều chuẩn ca lâm sàng TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.201496 theo thứ tự cao tới thấp là nhóm ức chế thụ thể Angiotensin II 10,3 mmHg (9,9 – 10,8), nhóm thuốc chẹn beta giao cảm 9,2 mmHg (8,6 – 9,9), nhóm chẹn kênh canxi, nhóm lợi tiểu 8,8 mmHg, nhóm thuốc ức chế men chuyển 8,5 mmHg (7,9 – 9,0) đối với con số huyết áp tâm thu. Kết quả nghiên cứu tương tự trên con số huyết áp tâm trương trung bình hạ được của 1 loại thuốc hạ huyết áp là 5,5 mmHg (5,4 – 5,7 mmHg). Hình 5: Hiệu quả hạ áp của các nhóm thuốc tim mạch Cũng theo Law và cộng sự, con số huyết áp tâm thu/ tâm trương giảm được khi kết hợp hai thuốc được kỳ vọng tương ứng 15,1/8,7 mmHg; tuy nhiên trên thực tế con số thấp hơn -0,5/-0,1 mmHg với độ tin cậy 95%. Kết quả cho thấy dù đạt được nhiều thành tựu với nhiều loại thuốc ra đời song con số huyết áp thực tế đạt được với một nhóm thuốc đơn độc hoặc kết hợp hai nhóm không phải là con số như các nhà lâm sàng mong muốn. Từ những dữ liệu như trên, khi so sánh thuần túy về kết quả đạt được với hệ thống triệt đốt thần kinh giao cảm mạch thận với con số huyết áp hạ được trung bình 10/5 mmHg sau thời gian trung bình 3-6 tháng thực sự là con số “đáng kể” Đánh giá về thời điểm xuất hiện tác dụng hạ huyết áp, nghiên cứu ghi nhận bệnh nhân xuất hiện tác dụng hạ huyết áp trong thời gian theo dõi ngắn hạn 3 tháng. Theo M. Schlaich [2], [6], với hệ thống Symplicity, thời điểm xuất hiện hiệu quả hạ huyết áp thông thường sau 6 tháng; tuy nhiên, cũng có ghi nhận một số trường hợp hạ huyết áp sớm hơn. Sự khác biệt này có liên quan tới khả năng áp sát mạch một cách tối đa, tránh mất năng lượng khác với hệ thống Symplicity ? Số điểm đốt trong báo cáo chúng tôi dao động từ 4-6 điểm đốt, tương tự hệ thống Symplicity; song liệu có sự tương quan giữa số điểm đốt và hiệu quả hạ áp và số lượng điểm đốt tối ưu? Theo Xiao Y và cộng sự, kết quả cho thấy có xu hướng con số hạ huyết áp hạ nhiều khi số điểm đốt càng nhiều, lên tới con số 12 điểm đốt/bên với hệ thống ống thông đốt tưới đầu điện cực; tuy nhiên, song hành với đó làm tăng khả năng làm hẹp động mạch thận [8]. Những nghiên cứu trên động vật thực nghiệm cũng như các thử nghiệm lâm sàng cho thấy số điểm đốt dao động 4 – 8 điểm/bên đã cho thấy hiệu quả về hạ con số HA. Dựa trên những số liệu công bố từ nghiên cứu EnligHTN 1 cho thấy, với hệ thống 8 điểm đốt/bên phân bố theo đúng không gian 3 chiều cho đáp ứng sớm hơn với mức độ tương TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.2014 97 ca lâm sàng tự. Do đó xu hướng trong các nghiên cứu chỉ ra rằng số lượng điểm đốt mỗi bên từ 4 – 8 điểm đốt đảm bảo khả năng loại trừ 80-90% số lượng thần kinh giao cảm động mạch thận, và cho thấy có hiệu quả hạ huyết áp theo thời gian. Một nghiên cứu của các tác giả Nga về hiệu quả hạ áp cho thấy khi kết quả hạ áp khi số lượng điểm đốt 6-8 điểm/bên tốt hơn khi đốt 4-6 điểm/bên. Vậy liệu có sự khác biệt về số điểm đốt, thời điểm tác dụng, tỷ lệ đáp ứng hay hiệu quả hạ áp khi tiến hành triệt đốt thần kinh giao cảm mạch thận ở bệnh nhân THA kháng trị - Bệnh thận giai đoạn cuối? Các nghiên cứu mới bước đầu trên nhóm nhỏ bệnh nhân, hoặc các ca lâm sàng ghi nhận cho thấy chỉ có sự khác biệt so với bệnh nhân THA kháng trị đơn thuần về tỷ lệ đáp ứng khi đánh giá trên nhóm bệnh nhân lớn do THA kháng trị ở bệnh nhân bệnh thận giai đoạn cuối có nhiều cơ chế phức tạp hơn, đan chéo [3]. Ca lâm sàng theo dõi không ghi nhận thấy tắc mạch, tai biến mạch máu não mới xuất hiện, cơn THA cấp tính trong thời gian theo dõi ngắn hạn, tương tự với kết quả ghi nhận biến cố trong thời gian theo dõi của các tác giả khác [1], [3]. Qua đó bước đầu cho thấy phương pháp điều trị THA bằng năng lượng sóng có tần số radio qua đường ống thông có tính khả thi, an toàn, hiệu quả hạ huyết áp đáng khích lệ, mở ra hướng nghiên cứu mới trên nhóm bệnh nhân THA kháng trị - Bệnh thận giai đoạn cuối. Tuy nhiên để kiểm chứng tính hiệu quả của phương pháp này cần phải có nghiên cứu trên số lượng bệnh nhân lớn hơn cũng như thời gian theo dõi lâu dài hơn. KẾT LUẬN - Kỹ thuật triệt đốt thần kinh giao cảm động mạch thận bằng năng lượng sóng có tần số radio qua đường ống thông với hệ thống triệt đốt loạn nhịp tim trên bệnh nhân bệnh thận giai đoạn cuối bước đầu cho thấy tính khả thi, an toàn, có thể tiến hành tại các trung tâm tim mạch can thiệp hiện đại nhiều kinh nghiệm. - Kết quả theo dõi ngắn hạn sau triệt đốt thần kinh giao cảm động mạch thận điều trị THA kháng trị bằng hệ thống triệt đốt loạn nhịp tim trên bệnh nhân bệnh thận giai đoạn cuối cho thấy kết quả hạ HA là rõ rệt và hướng cho chúng ta tới những nghiên cứu sâu, rộng hơn. ABSTRACT Renal denervation has been shown to be effective and safe in reducing blood pressure (BP) in patients with treatment- resistant hypertension; however, there are only case reports in hypertensive patients with ESRD and data are lacking about possibility of renal denervation in small renal arteries. In this paper we describe our first experience of a novel percutaneous treatment modality for drug resistant hypertension by using a standard conventional catheter (the catheter applied for treatment of cardiac arrythimias).A 44 y/o woman with uncontrolled treatment-resistant hypertension on CAPD underwent ca lâm sàng TẠP CHÍ TIM MẠCH HỌC VIỆT NAM - SỐ 65.201498 bilateral native kidney, catheter-based renal denervation. Both native renal arteries were <4 mm. After 6 months without any change hemodialysis parameters, a remarkable BP reduction of 30/20 mm Hg (from baseline 180/100 mmHg to 150/80 mm Hg) evaluated by Office blood pressure as well as 24-hour ambulatory BP monitoring and the reduction of medications are observed. It's reported that renal denervation seems to be effective in controlling hypertension in patient with ESRD, even in case of small renal arteries. TÀI LIỆU THAM KHẢO 1. Bertog S, Schultz JC, Franke J, Hoffman I, Sievert H (2012). Catheter -based renal denervation for refractory hypertension: a review of the literature, J Indian Med Assoc. 2012 May;110(5):292-6. 2. Esler MD, Krum H, Schlaich M, Schmieder RE, Böhm M, Sobotka PA (2012). Renal sympathetic denervation for treatment of drug-resistant hypertension: one-year results from the Symplicity HTN-2 randomized, controlled trial. Circulation. 2012 Dec 18;126(25):2976-82. 3. Infante de Oliveira E et al (2013). Endovascular treatment of resistant and uncontrolled hypertension: therapies on the horizon. JACC Cardiovasc Interv. 2013 Jan;6(1):1-9. 4. Ott C, Schmid A, Ditting T, Sobotka PA, et al (2012). Renal denervation in a hypertensive patient with end-stage renal disease and small arteries: a direction for future research . J Clin Hypertens 2012 Nov;14(11):799-801. 5. Prochnau D, Lucas N, Kuehnert H, Figulla HR, Surber R (2012). Catheter-based renal denervation for drug- resistant hypertension by using a standard electrophysiology catheter. EuroIntervention. 2012 Jan;7(9):1077-80. 6. Schlaich MP, Bart B, Hering D, Walton A et al (2013). Feasibility of catheter-based renal nerve ablation and effects on sympathetic nerve activity and blood pressure in patients with end-stage renal disease. Int J Cardiol. 2013 Oct 3;168(3):2214-20. 7. Spinelli A, Da Ros V, Morosetti D, D’Onofrio S, Rovella V et al (2013). Technical aspects of renal denervation in end-stage renal disease patients with challenging anatomy. Diagn Interv Radiol. 2013 Dec 24. 8. Xiao Y, Zhou S, Liu Q (2012). Ablation points of renal sympathetic denervation: the more, the better? Hypertension. 2012 Dec;60(6).
File đính kèm:
 triet_dot_than_kinh_giao_cam_dong_mach_than_bang_nang_luong.pdf
triet_dot_than_kinh_giao_cam_dong_mach_than_bang_nang_luong.pdf

