Phẫu thuật kết hợp trong tư thế nằm ngang: Lối trước giải ép, hàn xương và lối sau cố định ốc chân cung cho gãy lún nhiều mảnh ngực - thắt lưng không vững
Đánh giá nghiên cứu tiền cứu lâm sàng phẫu thuật kết hợp hai lối trong tư thế nằm ngang: lối trước giải ép,
hàn xương và lối sau cố định ốc chân cung cho gãy lún nhiều mảnh ngực- thắt không vững qua ba cột.

Trang 1

Trang 2

Trang 3

Trang 4

Trang 5

Trang 6

Trang 7
Trang 8
Trang 9
Trang 10
Bạn đang xem tài liệu "Phẫu thuật kết hợp trong tư thế nằm ngang: Lối trước giải ép, hàn xương và lối sau cố định ốc chân cung cho gãy lún nhiều mảnh ngực - thắt lưng không vững", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Phẫu thuật kết hợp trong tư thế nằm ngang: Lối trước giải ép, hàn xương và lối sau cố định ốc chân cung cho gãy lún nhiều mảnh ngực - thắt lưng không vững

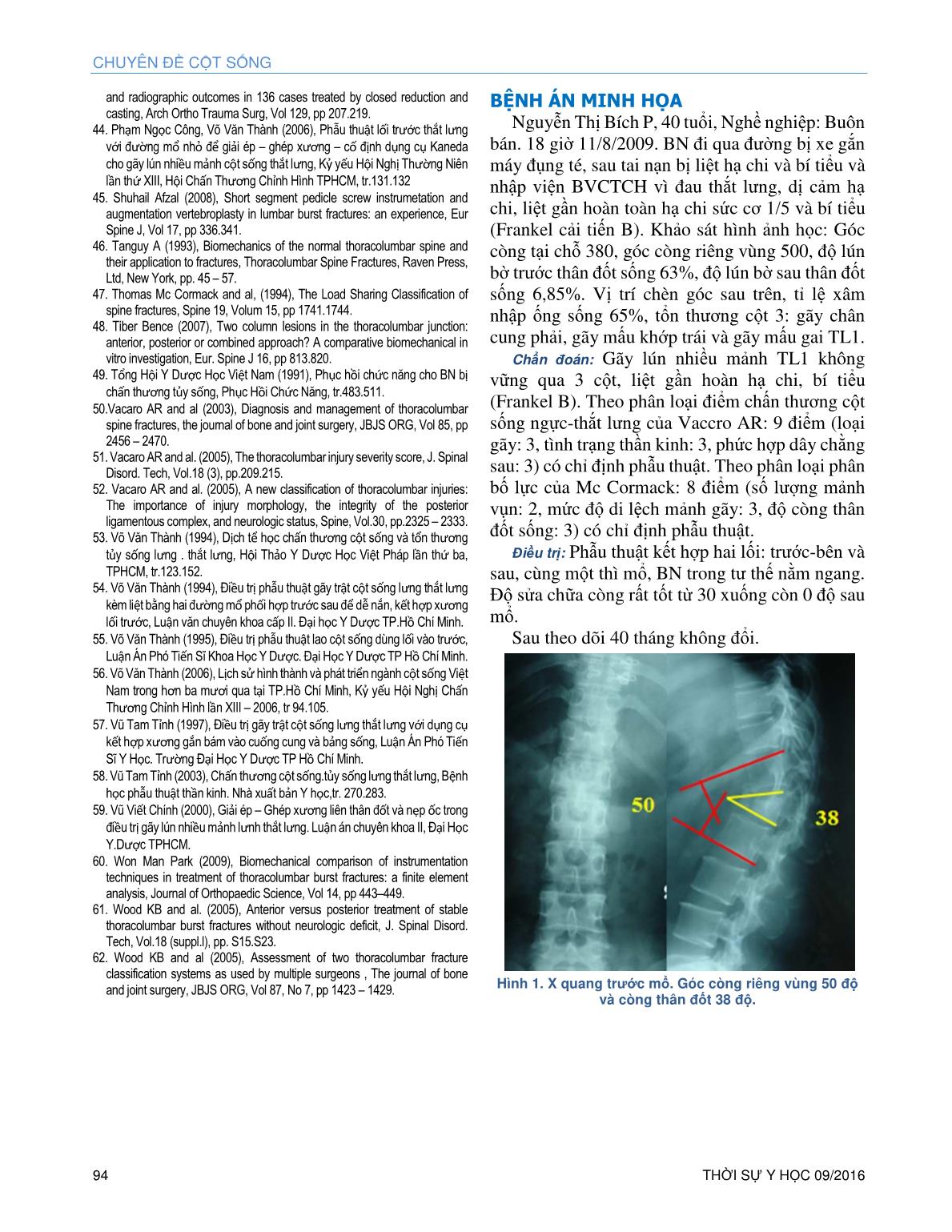
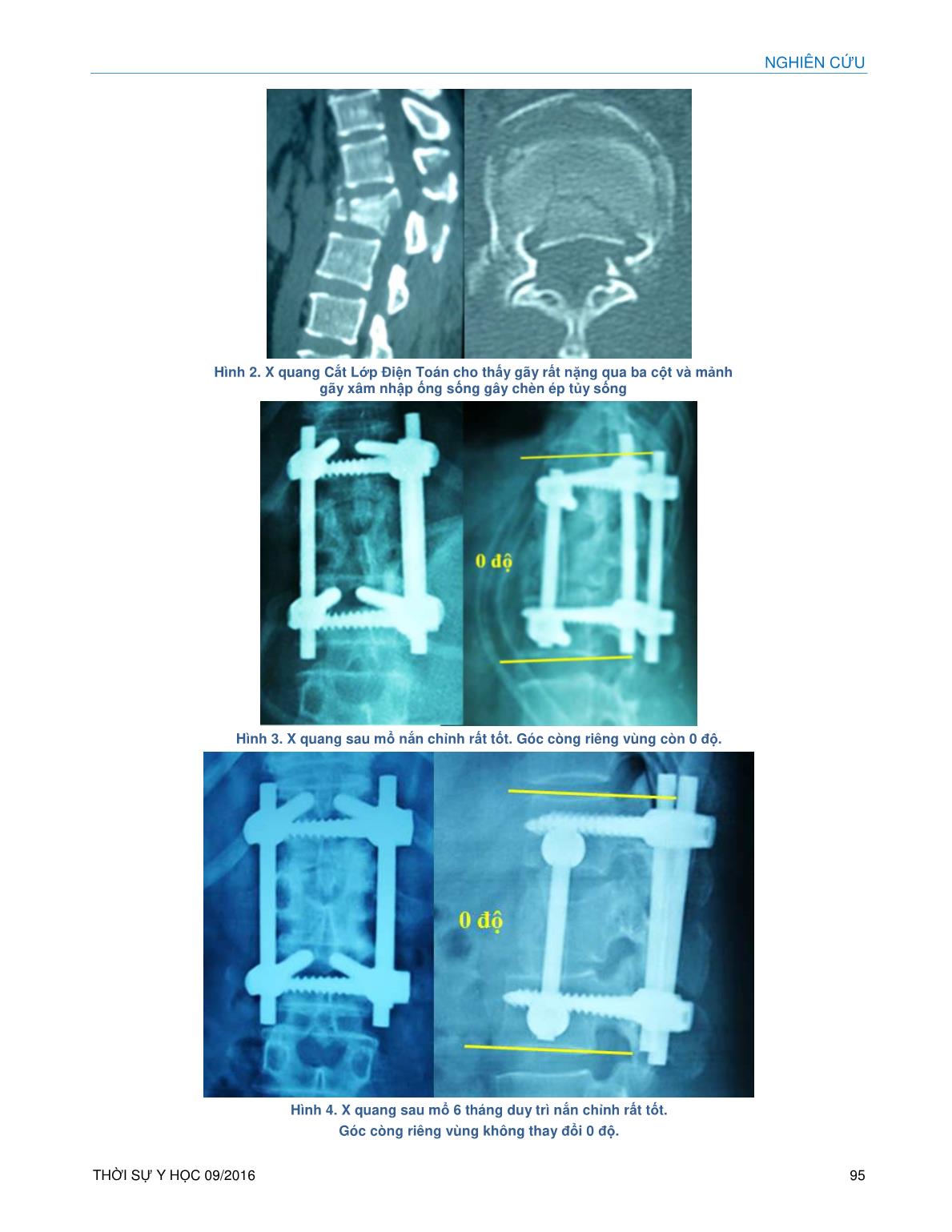
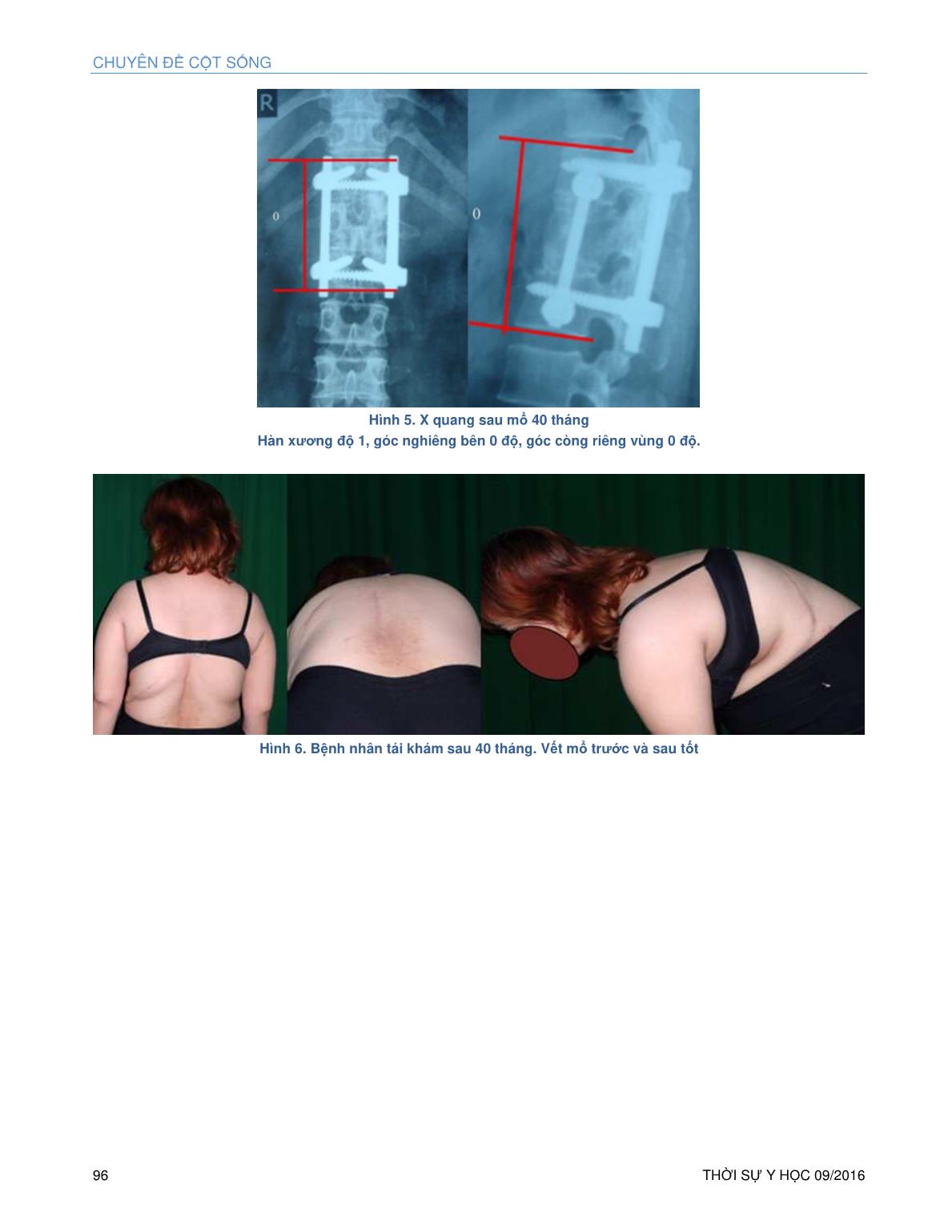
NGHIÊN CỨU THỜI SỰ Y HỌC 09/2016 87 PHẪU THUẬT KẾT HỢP TRONG TƯ THẾ NẰM NGANG: LỐI TRƯỚC GIẢI ÉP, HÀN XƯƠNG VÀ LỐI SAU CỐ ĐỊNH ỐC CHÂN CUNG CHO GÃY LÚN NHIỀU MẢNH NGỰC- THẮT LƯNG KHÔNG VỮNG Lê Minh Trí* Võ Văn Thành* TÓM TẮT Thiết kế nghiên cứu: Nghiên cứu tiền cứu lâm sàng Mục tiêu: Đánh giá nghiên cứu tiền cứu lâm sàng phẫu thuật kết hợp hai lối trong tư thế nằm ngang: lối trước giải ép, hàn xương và lối sau cố định ốc chân cung cho gãy lún nhiều mảnh ngực- thắt không vững qua ba cột. Phương pháp và tư liệu: Nhóm 34 BN (BN) được phẫu thuật áp dụng kết hợp hai lối trong tư thế nằm ngang với lối sau cố định ốc chân cung và lối trước giải ép- ghép liên thân đốt và cố định dụng cụ. Đây là cấu hình dụng cụ cực ngắn cho giải ép và nắn chỉnh cột sống. Nam: 17 ca. Nữ: 17 ca. Tuổi TB: 39. Loại trừ các ca gãy xương sống do loãng xương. Thời gian theo dõi TB: 40 tháng. Các kết quả về thời gian phẫu thuật, máu mất và sự dóng hàng theo mặt phẳng dọc được khảo sát. Đánh giá thần kinh được thực hiện theo hệ thống Frankel cải biên. Sự hàn xương đánh giá bằng phim X quang thường qui. Kết quả: Thời gian mổ TB: 237 phút. Máu mất khi mổ TB: 962 ml. Hầu hết BN đi lại ba ngày sau mổ. Trong số 28 BN có biến chứng thần kinh có 83% phục hồi vận động hoàn toàn và 17% phục hồi vận động một phần. Góc còng TB trước mổ là 29.2 độ. Độ sửa chữa góc còng TB là 23.2 độ. Góc còng mất sau thời gian theo dõi là 1.41 độ. Không biến chứng dụng cụ. Hàn xương sau theo dõi là 100%. Kết luận: Kết quả tốt trong phòng còng cột sống và sự hàn xương tốt đạt được trong phẫu thuật kết hợp hai lối trước và sau trong một thì mổ với tư thế nằm ngang và cố định- nắn chỉnh bằng ốc chân cung phía sau và đồng thời giải ép- ghép xương- cố định cột sống phía trước. Cấu hình cực ngắn cố định riêng tầng bệnh này có thể đóng góp thêm một chọn lựa điều trị phẫu thuật cho gãy lún nhiều mảnh ngực- thắt lưng không vững. Từ khóa: Phẫu thuật kết hợp hai lối trong tư thế nằm ngang, lối trước, giải ép, hàn xương, cố định- nắn chỉnh, ốc chân cung, cấu hình cực ngắn, gãy lún nhiều mảnh ngực- thắt lưng không vững. ABSTRACT THE ONE STAGE COMBINED APPROACHES IN LATERAL DECUBITUS IN USING THE ANTERIOR MINI- OPEN THORACOTOMY OR LUMBOTOMY FOR DECOMPRESSION- INTERBODY FUSION- FIXATION AND POSTERIOR PEDICLE SCREW FIXATION FOR UNSTABLE THORACOLUMBAR BURST FRACTURES. Study design: A prospective clinical study. *Khoa Cột Sống A, Bệnh Viện Chấn thương Chỉnh hình Email: Email: trilemi@gmail.com Công trình nghiên cứu của Khoa Cột Sống A- PGS TS BS Võ Văn Thành, BV Chấn thương Chỉnh hình, TP. HCM, Việt Nam Objective: The purpose of this study was to evaluate prospectively the one stage combined approaches in lateral decubitus in using the anterior mini-open thoracotomy or lumbotomy for decompression- interbody fusion- fixation and posterior pedicle screw fixation for unstable thoraco-lumbar burst fractures through three columns. Method and materials: A series of 34 consecutive patients were surgically managed in lateral decubitus position with posterior pedicle screws fixation combined with mini-open anterior decompression- interbody fusion and fixation. This is the most ultra-short construct. There were 17 males and 17 females; the mean age was 39 years. Patients with osteoporotic delayed vertebral body collapse were excluded. The mean follow-up period was 40 months. Surgical outcomes such as surgical time, blood loss and sagittal alignment were investigated. A neurological assessment was performed by a rating system based on the modified Frankel scale. An interbody fusion was judged using plain X-ray. Results: The mean operative time was 237 min and the mean operative bleeding was 962 ml. Most of the patients were ambulatory within 3 days after surgery. Of the 28 patients with neurological injury the good results were obtained with 83% complete recovery and 17% incomplete recovery. The mean local kyphosis angle was 29.2 kyphotic preoperatively. The mean correction angle was 23.2 and correction loss was 1.41. No instrumentation failure was observed and the postoperative fusion rate was 100%. Conclusions: Good results in preventing the kyphosis and good fusion were obtained with posterior/anterior combined surgery in one stage lateral decubitus with posterior pedicle screws fixation and reconstruction by simultaneous decompression- strut grafting- anterior fixation. This ultra short segmental fixation can be offered as excellent option for surgical management for unstable thoracolumbar burst fractures. ĐẶT VẤN ĐỀ Gãy lún nhiều mảnh là loại gãy thường gặp nhất ở vùng cột sống ngực-thắt lưng gây mất vững cột sống và tổn thương thần kinh với tỉ lệ khá cao 47%.16 Nếu không được điều trị tích cực kịp thời thì bệnh nhân (BN) bị tàn tật thậm chí tử vong do các biến chứng do nằm lâu như: loét thiêng, viêm phổi, nhiễm trùng đường tiểu Phẫu thuật có chỉ định trong khoảng 20-30% trong gãy cột sống lưng thắt lưng. Mục tiêu phẫu thuật là giúp BN phục hồi thần kinh, đủ vững để tập vận động sớm tránh được các biến chứng. CHUYÊN ĐỀ CỘT SỐNG 88 THỜI SỰ Y HỌC 09/2016 Đối với các trường hợp gãy lún nhiều mảnh lưng-thắt lưng không vững cả ba cột; phẫu thuật giải ép và cố định vũng rất quan trọng. Nghiên cứu phẫu thuật kết hợp hai lối giúp đồng thời kiểm soát hai phẫu trường không thay đổi tư thế: lối trước với đường mổ nhỏ ít xâm nhập giải ép- ghép xương và lối sau cố định dụng cụ đảm bảo sự hàn xương và cột sống đủ vững để BN ngồi lên tập phục hồi chức năng sớm. Đây là mục tiêu báo cáo này. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU Tiêu chuẩn chọn bệnh: Tất cả BN gãy lún nhiều mảnh ngực-thắt lưng (Ngực 12 đến thắt lưng 3) không vững qua 3 cột (theo phân loại của Denis) đến sớm có hay không có biến chứng thần kinh, cụ thể chỉ định phẫu thuật như sau: - Gãy ... imar 7 1,4 96 KẾT LUẬN Điều trị gãy lún nhiều mảnh cột sống ngực-thắt lưng không vững qua 3 cột bằng phẫu thuật kết hợp hai lối trước-bên và sau cùng một thì mổ trong tư thế nằm ngang rất hiệu quả: giúp BN phục hồi khiếm khuyết thần kinh và cố định vững để sớm tập luyện phục hồi, tái nhập sinh hoạt cộng đồng NGHIÊN CỨU THỜI SỰ Y HỌC 09/2016 93 xã hội. Đây là một phương pháp chọn lựa tốt trong tay người Phẫu Thuật Viên lành nghề. TÀI LIỆU THAM KHẢO 1. Acosta F. and al. (2008), Biomechenical comparision of three fixation techniques for unstable thoracolumbar burst fractures. Laboratory investigation, J Neurosurg Spine, 8(4), pp 341.346. 2. Argenson C. (1993), Classification of thoracolumbar spine fractures. Thoracolumbar spine fractures, Raven Press. pp.131.156. 3. Benjamin Ulmar (2010), Inter. and intra.observer reliability of the Cobb angle in the measurement of vertebral, local and segmental kyphosis of traumatic lumbar spine fractures in the lateral X –ray, Arch Ortho Trauma Surg, DOI 10.1007/ s00402.010.1104.5. 4. Benjamin Ulmar (2010), Inter. and intra.observer reliability of the vertebral, local and segmental kyphosis in 120 traumatic lumbar and thoracic burst fractures: evaluation in lateral X.rays and sagittal computed tomographies, European Spine Journal, Vol 19, pp 558.566. 5. Bộ Môn Giải Phẩu (1999), Giải phẫu người, Trường Đại Học Y.Dược TP. Hồ Chí Minh, Nhà xuất bản Y học. 6. Braford D. S, McBride G. G (1987), Surgical management of thoracolumbar fractures with incomplete neurologic deficit, Clinical Orthopaedics, 218, pp 201 .216. 7. Châu Văn Đính (2003), Điều trị gãy nhiều mảnh cột sống lưng.thắt lưng bằng phẫu thuật lối truớc bên với nẹp tự chế bằng thép sản xuất trong nước, Luận án chuyên khoa II. Đại Học Y.Dược TPHCM. 8. Christian Knop (2009), Combined posterior – anterior stabilisation thoracolumbar injuris utilising a vertebral body replacing implant, Eur. Spine J 18, pp 949 – 963. 9. D. Briem and al (2004), Factors influencing the quality of life after burst fractures of the thoracolumbar transition, Arch Orthop Trauma Surg,Vol 124, pp 461–468. 10. Denis F (1983), Spinal instability as defined by the three.column spine concept in acute spinal trauma, Clinical Orthopaedics. (189), pp 65.76. 11. Denis F. (1984). Acute thoracolumbar burst fracture in the absence of neurologic deficit, Clinical Orthopaedics. (189), pp.142.149. 12. Dimar JR 2nd and al, (1996), Thoracolumbar burst fractures treated with combined anterior and posterior sugery, Am J Orthop, pp 159 – 165. 13. Everard Munting (2010), Surgical treatment of post.traumatic kyphosis in the thoracolumbar spine: indications and technical aspects, European Spine Journal, Vol 19, pp S69–S73. 14. Ferguson R.L (1984), A mechanistic classification of thoracolumbar spine fractures, Clin.Orthop. (189), pp. 77.88 15. Gaines, Robert W., JR., MD (2000), The use of pedicle screw internal fixation for the operative treatment of spinal disorders,J. Bone joint Surg. (82A), pp 1458.76. 16. Gafin SR (1998), Thoracic and upper lumbar spine injuries, Skeletal Trauma, Vol.1.pp. 947.1034 17. Heiko Koller (2008), Long–term investigation of non surgical treatment for thoracolumbar and lumbar burst fractures: an outcome analysis in sight of spinepelvic balance, Eur.Spine J 17. pp 1073.1095 18. Helton L (2007), Low thoracic and lumbar burst fractures: radiographic and funtional outcomes, European Spine Journal, Vol 16, pp 1934 – 1943. 19. Hiroyuki Hashidate (2006), Pseudoarthrosis of vertebral fracture: radiographic and characteristic clinical features and natural history,. Journal of Orthopaedic Science, Vol 11, pp 28.33. 20. Hoàng Tiến Bảo, Võ Văn Thành, Vũ Tam Tỉnh (1980). Nhận xét 100 trường hợp mổ lao xương sống ở người lớn dùng lối vào trước. Tập san Y Học Việt Nam. Tập 98, Tr1.15. 21.Hoàng Tiến Bảo, Vũ Tam Tỉnh, Võ Văn Thành, Nguyễn Thành Hiệp (1976 – 1982), Cố định gãy cột sống bụng kèm liệt. Kỷ yếu công trình nghiên cứu khoa học Sở Y tế TPHCM Tập 2, trang 25.27. 22. Kaneda K and al. (1997), Anterior decompression and stabilization with the Kaneda device for thoracolumbar burst fractures associated with neurological deficits. The Journal of Bone and Joint Surgery. Vol. 79.A(l), pp.69.83. 23. Keith H. Bridwell, Anterior Fresh Frozen Structura Allografts in the Thoracic and Lumbar Spine, Spine Volume 20, Number 12, pp 1410 – 1418. 24. Kristen Radcliff, (2012), Does the load.sharing classification predict ligamentous injury, neurological injury, and the need for surgery in patients with thoracolumbarburst fractures?, J Neurosurg Spine, Vol 16, pp 534–538. 25. Joon Y.Lee, Vaccaro AR and al (2005), Thoracolumbar injury classification and severity score: a new paradigm for the treatment of thoracolumbar spine trauma, Journal Orthopaedic Science, Vol 10, pp 671.675. 26. J. S. Butler and al (2005), Functional outcome of burst fractures of the first lumbar vertebra managed surgically and conservatively, International Orthopaedics (SICOT), Vol 29, pp 51–54. 27. L.A Muller (2006), The phenomenon and efficiency of ligamentotaxis after dorsal stabilization of thoracolumbar burstfractures, Arch Ortho Trauma Surg 126, pp 364 – 368. 28. Li.Yang Dai, MD, PhD, (2008), Plain Radiography Versus Computed Tomography Scans in the Diagnosis and Management of Thoracolumbar Burst Fracture, Spine Volume 33, Number 16, pp E548 – E552. 29. M Machino and al, (2011), Posterior/ anterior combined surgery for thoracolumbar burst fractures – posterior instrumentation with pedicle screws and laminar hooks, anterior decompression and strut grafting, Spinal Cord, Volume 49, pp 573 – 579. 30. Magerl F. (1994), A comprehensive classification of thoracic and lumbar injuries, European Spine Journal, Vol 3, No 4, pp. 184 .201. 31. Marco Teli and al (2005), Radiographic outcome of vertebral bone bruise associated with fracture of the thracic and lumbar spine in adults, European Spine Journal, Vol 14, pp 541.545. 32. McDonough PW and al, (2004), The Management of Acute Thoracolumbar Burst Fractures with Anterior Corpectomy and Z – Plate Fixation, Spine, Vol 19 (17), pp 1741 – 1744. 33. M.Reinhold (2000), Operative treatment of 733 patients with acute thoracolumbar spinal injuries: comprehensive results from the second, prospective, internet.based multicenter study of the Spine Study Group of the German Association of Trauma Surgery, Eur Spine J (19), p.p 1657 .1676. 34. M.Tezer (2005), Surgical outcome of thoracolmbar burst fractures with flexion.distraction injury of the posterior elements, International Orthopaedics (SICOT) 29, pp 347 – 350. 35. Mukund M and al (2009), Thoracolumbar burst fracture with complete paraplegia: rationale for second.stage anterior decompression and fusion regarding functional outcome, Journal Orthopaedic Traumatology, Vol 10, pp 83–90. 36. Murat Altay (2007),Treatment of unstable thoracolumbar juntion burst fractures with short or long segment posterior fixation in Magerl type A fractures, Eur. Spine J 16. pp 1145 . 1155. 37. Nguyễn Trọng Tín (2003), Một số kích thước thân đốt sống ngực và thắt lưng đo trên xương khô người Việt Nam, Hình thái học, Tập 13, tr.37.40 38. Nguyễn Trọng Tín (2008), Tình hình chấn thương cột sống ngực thắt lưng tại Bệnh Viện Chấn Thương Chỉnh Hình, Hội Nghị Thường Niên Kết Hợp: Lần thứ XV Hội Chấn Thương Chỉnh Hình và lần thứ XIV Hội Chỉnh Hình Nhi, tr.269.275. 39. Nguyễn Trọng Tín (2010), Điều trị phẫu thuật gãy lún nhiều mảnh cột sống lưng thắt lưng bằng phương pháp giải ép tối thiểu. Luận Án Tiến Sĩ Y Học. Trường Đại Học Y Dược TP Hồ Chí Minh. 40. Nguyễn Văn Thạch (2007), Nghiên cứu điều trị phẫu thuật gãy cột sống ngực .thắt lưng không vững, không liệt tủy và liệt tủy không hoàn toàn bằng dụng cụ Moss Miami, Luận án Tiến Sĩ, Học viện Quận Y 41. Nicole vander Roer (2005), Management of traumatic thoracolumbar fractures: a systematic review of the literature, Eur.Spine J 14, pp 527.534. 42. Patrick W.Hitchon and al (2006), Comparison of anterolateral and posterior approaches in the management of thoracolumbar burst fractures, J Neurosurg Spine, Vol 5, pp 117–125. 43. Patrick Weninger and al (2009), Conservative management of thoracolumbar and lumbar spine compressionand burst fractures: funtional CHUYÊN ĐỀ CỘT SỐNG 94 THỜI SỰ Y HỌC 09/2016 and radiographic outcomes in 136 cases treated by closed reduction and casting, Arch Ortho Trauma Surg, Vol 129, pp 207.219. 44. Phạm Ngọc Công, Võ Văn Thành (2006), Phẫu thuật lối trước thắt lưng với đường mổ nhỏ để giải ép – ghép xương – cố định dụng cụ Kaneda cho gãy lún nhiều mảnh cột sống thắt lưng, Kỷ yếu Hội Nghị Thường Niên lần thứ XIII, Hội Chấn Thương Chỉnh Hình TPHCM, tr.131.132 45. Shuhail Afzal (2008), Short segment pedicle screw instrumetation and augmentation vertebroplasty in lumbar burst fractures: an experience, Eur Spine J, Vol 17, pp 336.341. 46. Tanguy A (1993), Biomechanics of the normal thoracolumbar spine and their application to fractures, Thoracolumbar Spine Fractures, Raven Press, Ltd, New York, pp. 45 – 57. 47. Thomas Mc Cormack and al, (1994), The Load Sharing Classification of spine fractures, Spine 19, Volum 15, pp 1741.1744. 48. Tiber Bence (2007), Two column lesions in the thoracolumbar junction: anterior, posterior or combined approach? A comparative biomechanical in vitro investigation, Eur. Spine J 16, pp 813.820. 49. Tổng Hội Y Dược Học Việt Nam (1991), Phục hồi chức năng cho BN bị chấn thương tủy sống, Phục Hồi Chức Năng, tr.483.511. 50.Vacaro AR and al (2003), Diagnosis and management of thoracolumbar spine fractures, the journal of bone and joint surgery, JBJS ORG, Vol 85, pp 2456 – 2470. 51. Vacaro AR and al. (2005), The thoracolumbar injury severity score, J. Spinal Disord. Tech, Vol.18 (3), pp.209.215. 52. Vacaro AR and al. (2005), A new classification of thoracolumbar injuries: The importance of injury morphology, the integrity of the posterior ligamentous complex, and neurologic status, Spine, Vol.30, pp.2325 – 2333. 53. Võ Văn Thành (1994), Dịch tể học chấn thương cột sống và tổn thương tủy sống lưng . thắt lưng, Hội Thảo Y Dược Học Việt Pháp lần thứ ba, TPHCM, tr.123.152. 54. Võ Văn Thành (1994), Điều trị phẫu thuật gãy trật cột sống lưng thắt lưng kèm liệt bằng hai đường mổ phối hợp trước sau để dễ nắn, kết hợp xương lối trước, Luận văn chuyên khoa cấp II. Đại học Y Dược TP.Hồ Chí Minh. 55. Võ Văn Thành (1995), Điều trị phẫu thuật lao cột sống dùng lối vào trước, Luận Án Phó Tiến Sĩ Khoa Học Y Dược. Đại Học Y Dược TP Hồ Chí Minh. 56. Võ Văn Thành (2006), Lịch sử hình thành và phát triển ngành cột sống Việt Nam trong hơn ba mươi qua tại TP.Hồ Chí Minh, Kỷ yếu Hội Nghị Chấn Thương Chỉnh Hình lần XIII – 2006, tr 94.105. 57. Vũ Tam Tỉnh (1997), Điều trị gãy trật cột sống lưng thắt lưng với dụng cụ kết hợp xương gắn bám vào cuống cung và bảng sống, Luận Án Phó Tiến Sĩ Y Học. Trường Đại Học Y Dược TP Hồ Chí Minh. 58. Vũ Tam Tỉnh (2003), Chấn thương cột sống.tủy sống lưng thắt lưng, Bệnh học phẫu thuật thần kinh. Nhà xuất bản Y học,tr. 270.283. 59. Vũ Viết Chính (2000), Giải ép – Ghép xương liên thân đốt và nẹp ốc trong điều trị gãy lún nhiều mảnh lưnh thắt lưng. Luận án chuyên khoa II, Đại Học Y.Dược TPHCM. 60. Won Man Park (2009), Biomechanical comparison of instrumentation techniques in treatment of thoracolumbar burst fractures: a finite element analysis, Journal of Orthopaedic Science, Vol 14, pp 443–449. 61. Wood KB and al. (2005), Anterior versus posterior treatment of stable thoracolumbar burst fractures without neurologic deficit, J. Spinal Disord. Tech, Vol.18 (suppl.l), pp. S15.S23. 62. Wood KB and al (2005), Assessment of two thoracolumbar fracture classification systems as used by multiple surgeons , The journal of bone and joint surgery, JBJS ORG, Vol 87, No 7, pp 1423 – 1429. BỆNH ÁN MINH HỌA Nguyễn Thị Bích P, 40 tuổi, Nghề nghiệp: Buôn bán. 18 giờ 11/8/2009. BN đi qua đường bị xe gắn máy đụng té, sau tai nạn bị liệt hạ chi và bí tiểu và nhập viện BVCTCH vì đau thắt lưng, dị cảm hạ chi, liệt gần hoàn toàn hạ chi sức cơ 1/5 và bí tiểu (Frankel cải tiến B). Khảo sát hình ảnh học: Góc còng tại chỗ 380, góc còng riêng vùng 500, độ lún bờ trước thân đốt sống 63%, độ lún bờ sau thân đốt sống 6,85%. Vị trí chèn góc sau trên, tỉ lệ xâm nhập ống sống 65%, tổn thương cột 3: gãy chân cung phải, gãy mấu khớp trái và gãy mấu gai TL1. Chẩn đoán: Gãy lún nhiều mảnh TL1 không vững qua 3 cột, liệt gần hoàn hạ chi, bí tiểu (Frankel B). Theo phân loại điểm chấn thương cột sống ngực-thắt lưng của Vaccro AR: 9 điểm (loại gãy: 3, tình trạng thần kinh: 3, phức hợp dây chằng sau: 3) có chỉ định phẫu thuật. Theo phân loại phân bố lực của Mc Cormack: 8 điểm (số lượng mảnh vụn: 2, mức độ di lệch mảnh gãy: 3, độ còng thân đốt sống: 3) có chỉ định phẫu thuật. Điều trị: Phẫu thuật kết hợp hai lối: trước-bên và sau, cùng một thì mổ, BN trong tư thế nằm ngang. Độ sửa chữa còng rất tốt từ 30 xuống còn 0 độ sau mổ. Sau theo dõi 40 tháng không đổi. Hình 1. X quang trước mổ. Góc còng riêng vùng 50 độ và còng thân đốt 38 độ. NGHIÊN CỨU THỜI SỰ Y HỌC 09/2016 95 Hình 2. X quang Cắt Lớp Điện Toán cho thấy gãy rất nặng qua ba cột và mảnh gãy xâm nhập ống sống gây chèn ép tủy sống Hình 3. X quang sau mổ nắn chỉnh rất tốt. Góc còng riêng vùng còn 0 độ. Hình 4. X quang sau mổ 6 tháng duy trì nắn chỉnh rất tốt. Góc còng riêng vùng không thay đổi 0 độ. CHUYÊN ĐỀ CỘT SỐNG 96 THỜI SỰ Y HỌC 09/2016 Hình 5. X quang sau mổ 40 tháng Hàn xương độ 1, góc nghiêng bên 0 độ, góc còng riêng vùng 0 độ. Hình 6. Bệnh nhân tái khám sau 40 tháng. Vết mổ trước và sau tốt
File đính kèm:
 phau_thuat_ket_hop_trong_tu_the_nam_ngang_loi_truoc_giai_ep.pdf
phau_thuat_ket_hop_trong_tu_the_nam_ngang_loi_truoc_giai_ep.pdf

