Pdf_2019m07d08_9_37_9_4543_535126_20200918_110118
Thai nhỏ so tuổi thai (SGA) và thai chậm tăng trưởng (FGR) khó định nghĩa chính xác. Nếu thai kỳ có các yếu tố gây ra suy chức năng bánh nhau dẫn đến bệnh lý này, thai nhi không thể đạt tới khả năng tăng trưởng bình thường. FGR có nguy cơ mắc bệnh và chết ở giai đoạn chu sinh cũng như những kết cục bất lợi về sau, như chậm phát triển và khả năng nhận thức kém của hệ thần kinh, các bệnh lý tim mạch – nội tiết ở tuổi trưởng thành.

Trang 1
Trang 2
Trang 3
Trang 4
Trang 5
Trang 6
Trang 7
Trang 8
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Pdf_2019m07d08_9_37_9_4543_535126_20200918_110118", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Pdf_2019m07d08_9_37_9_4543_535126_20200918_110118

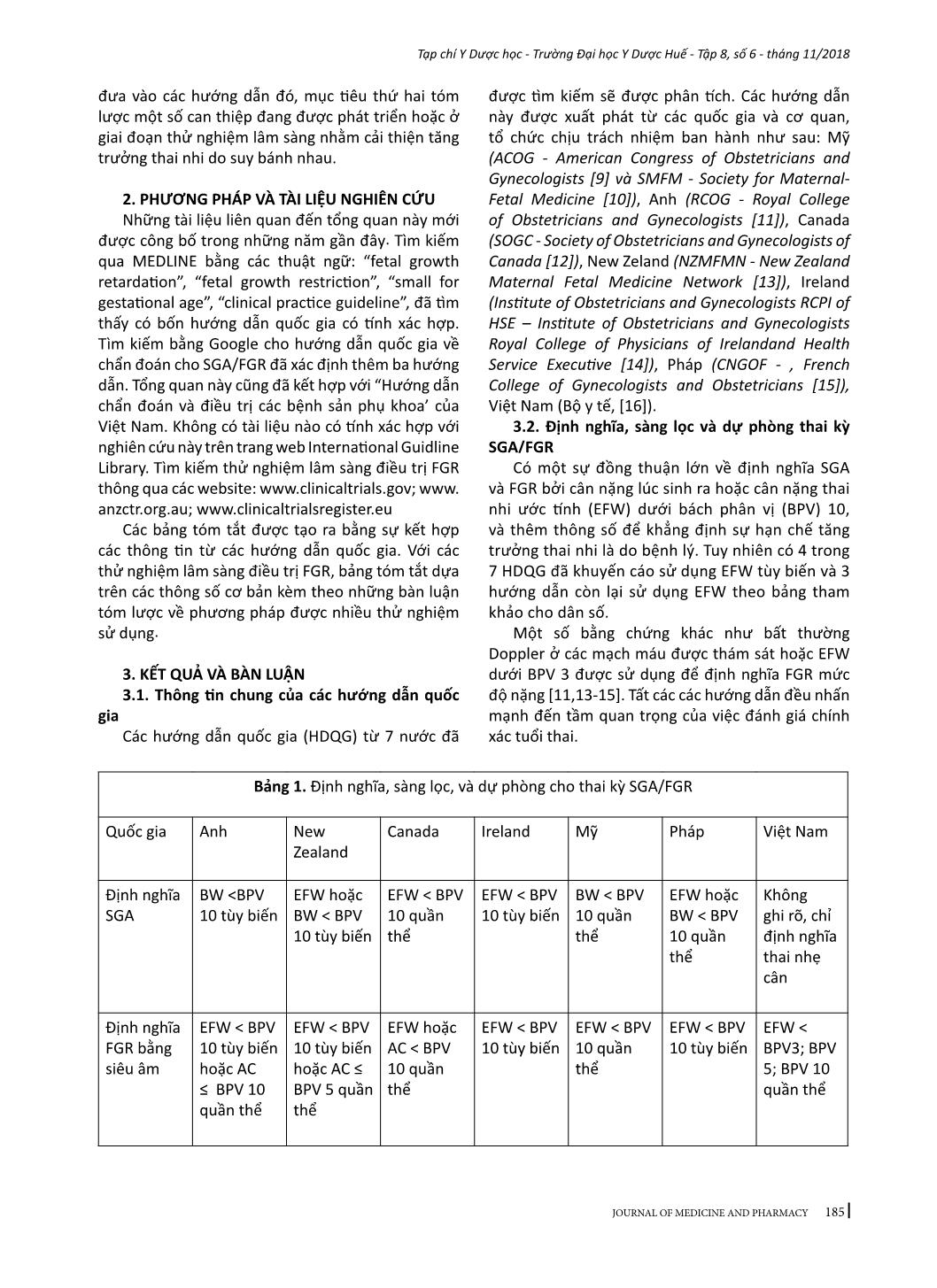
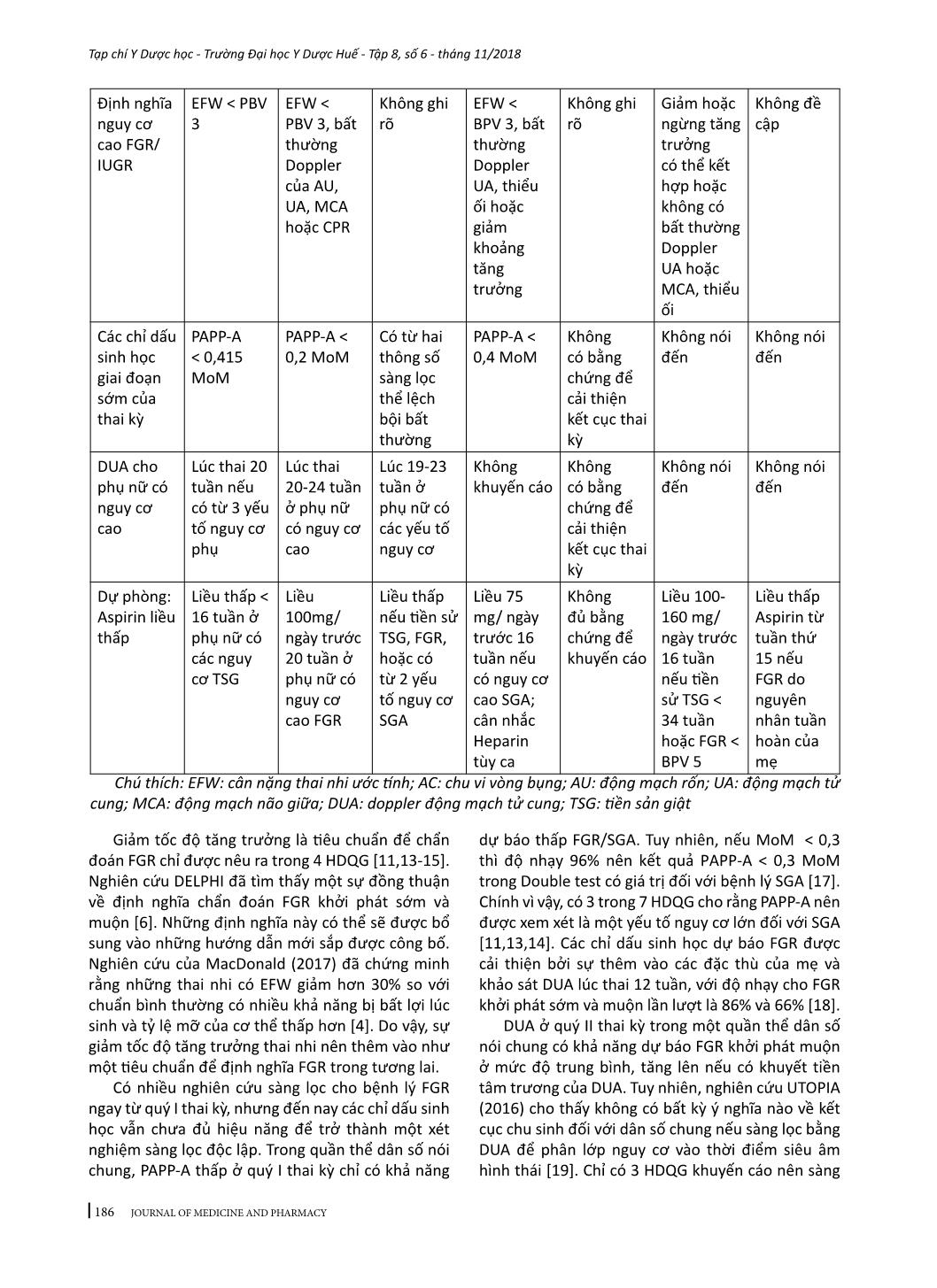
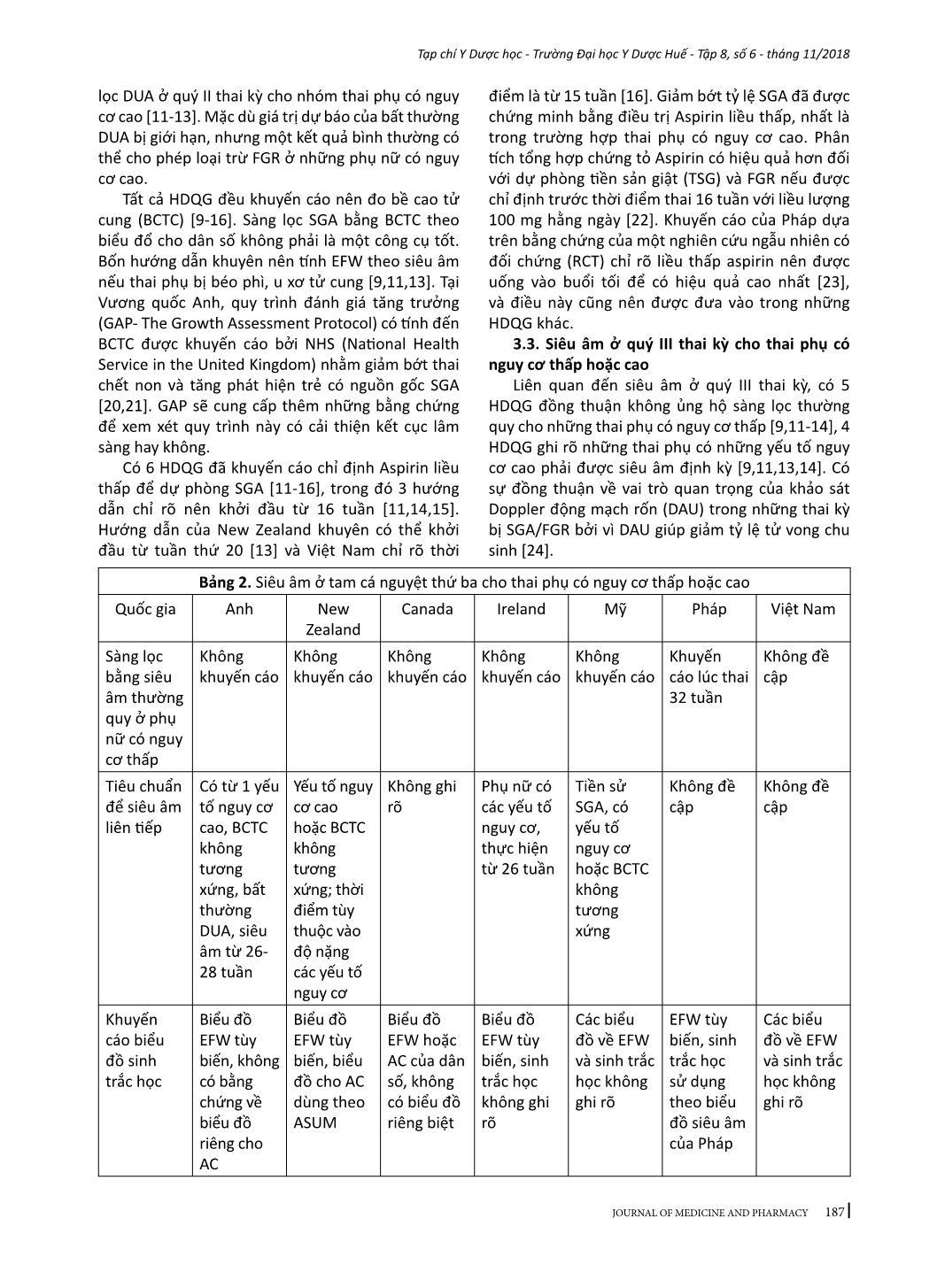
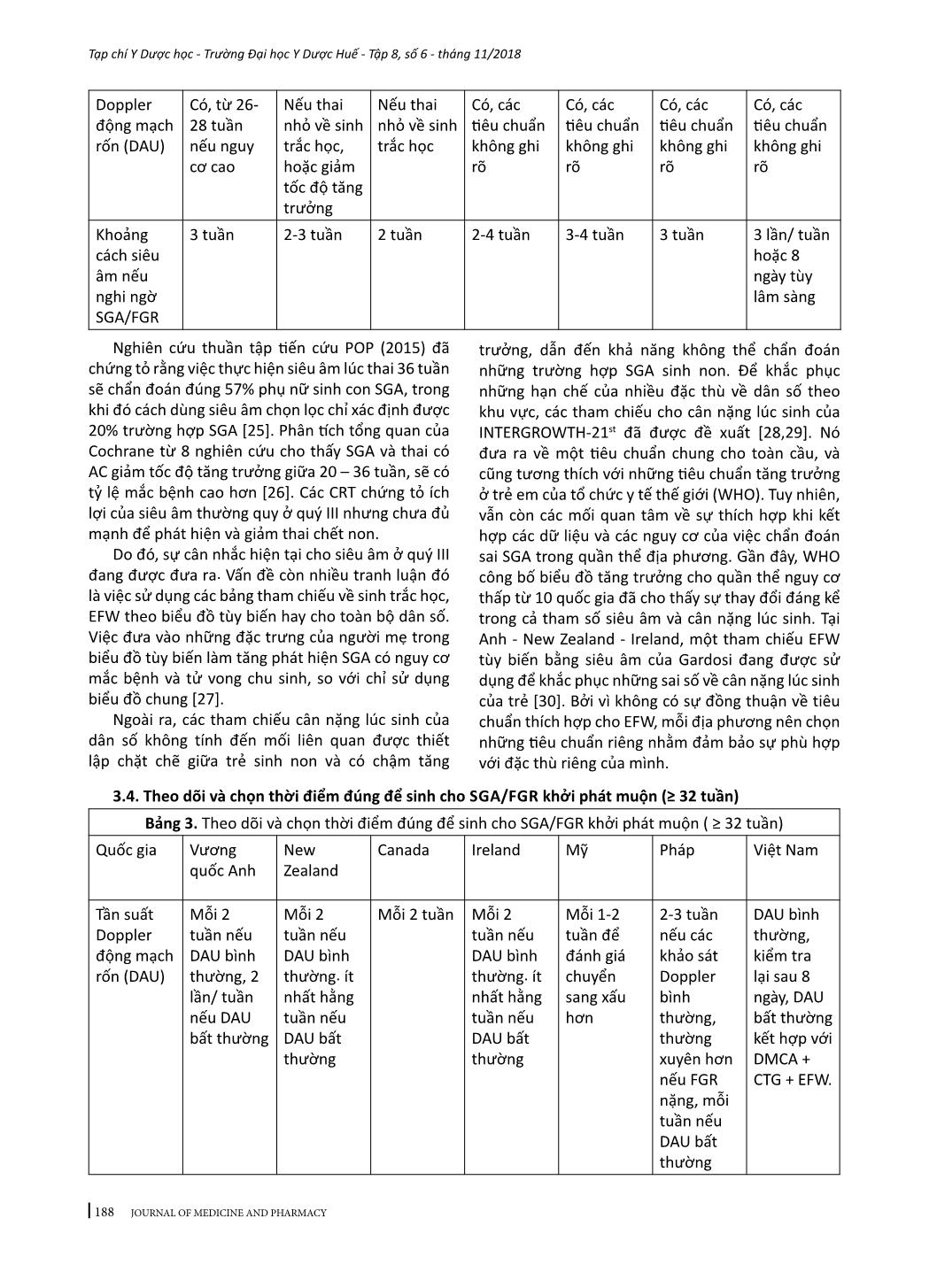
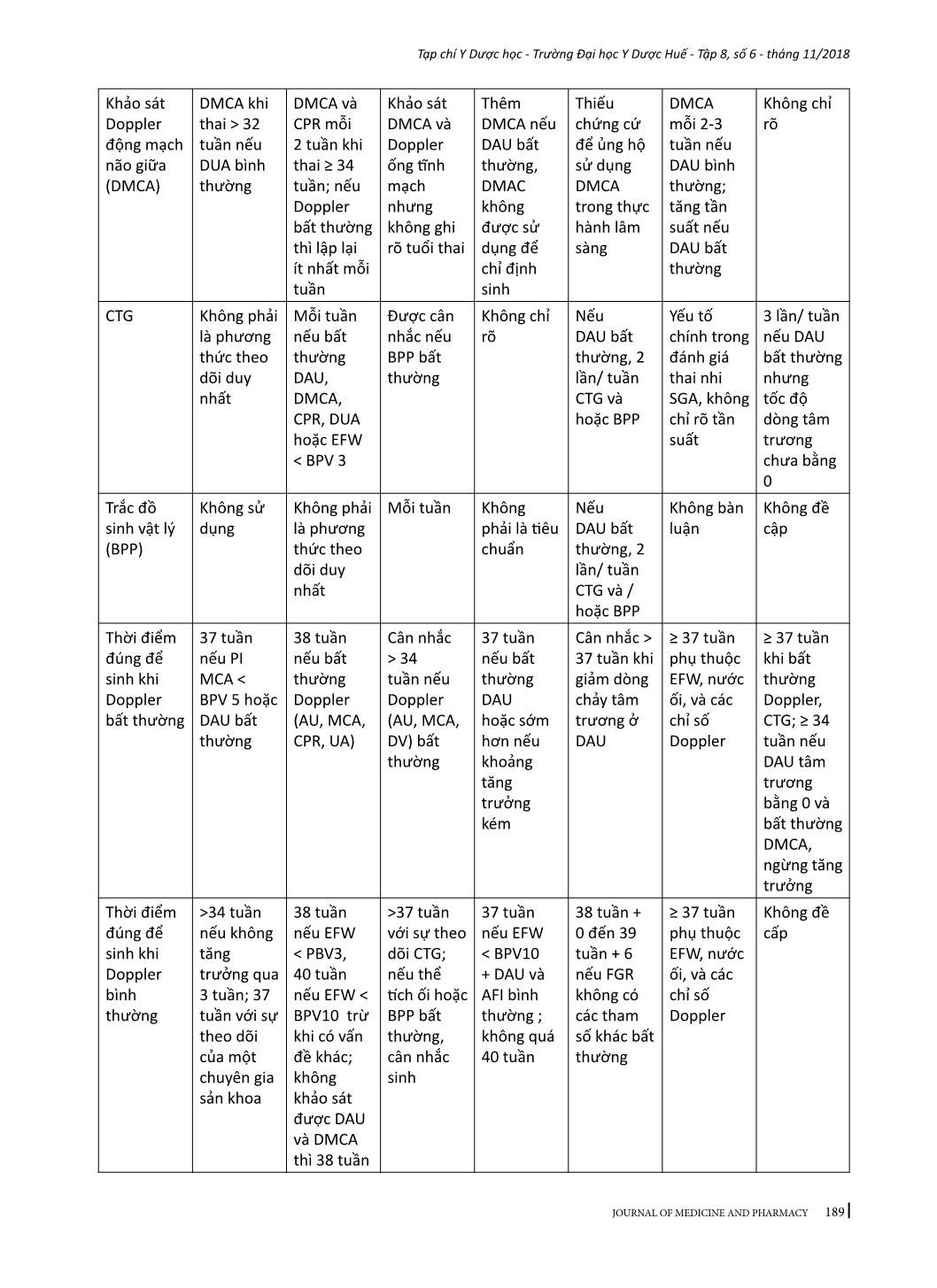
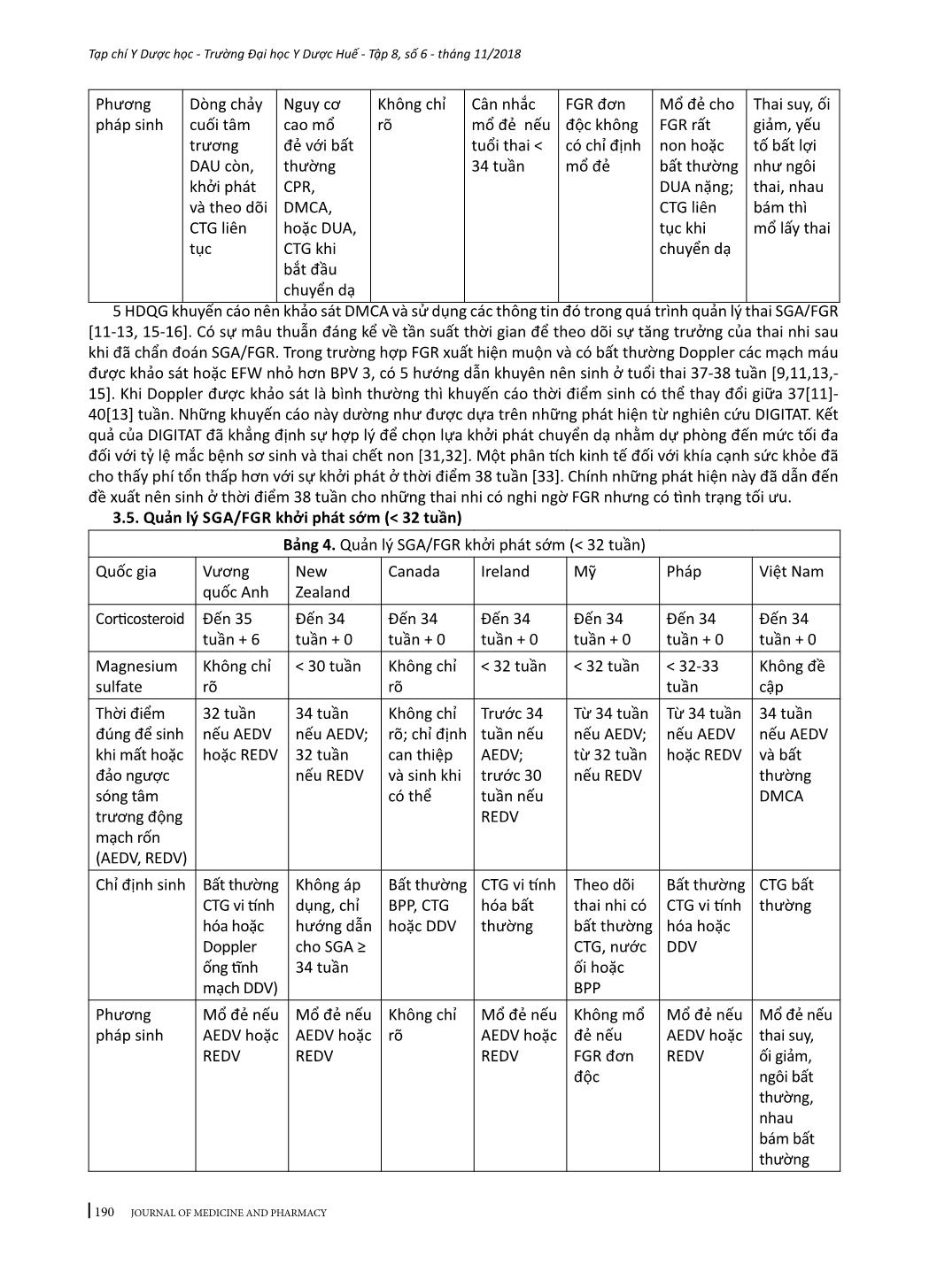
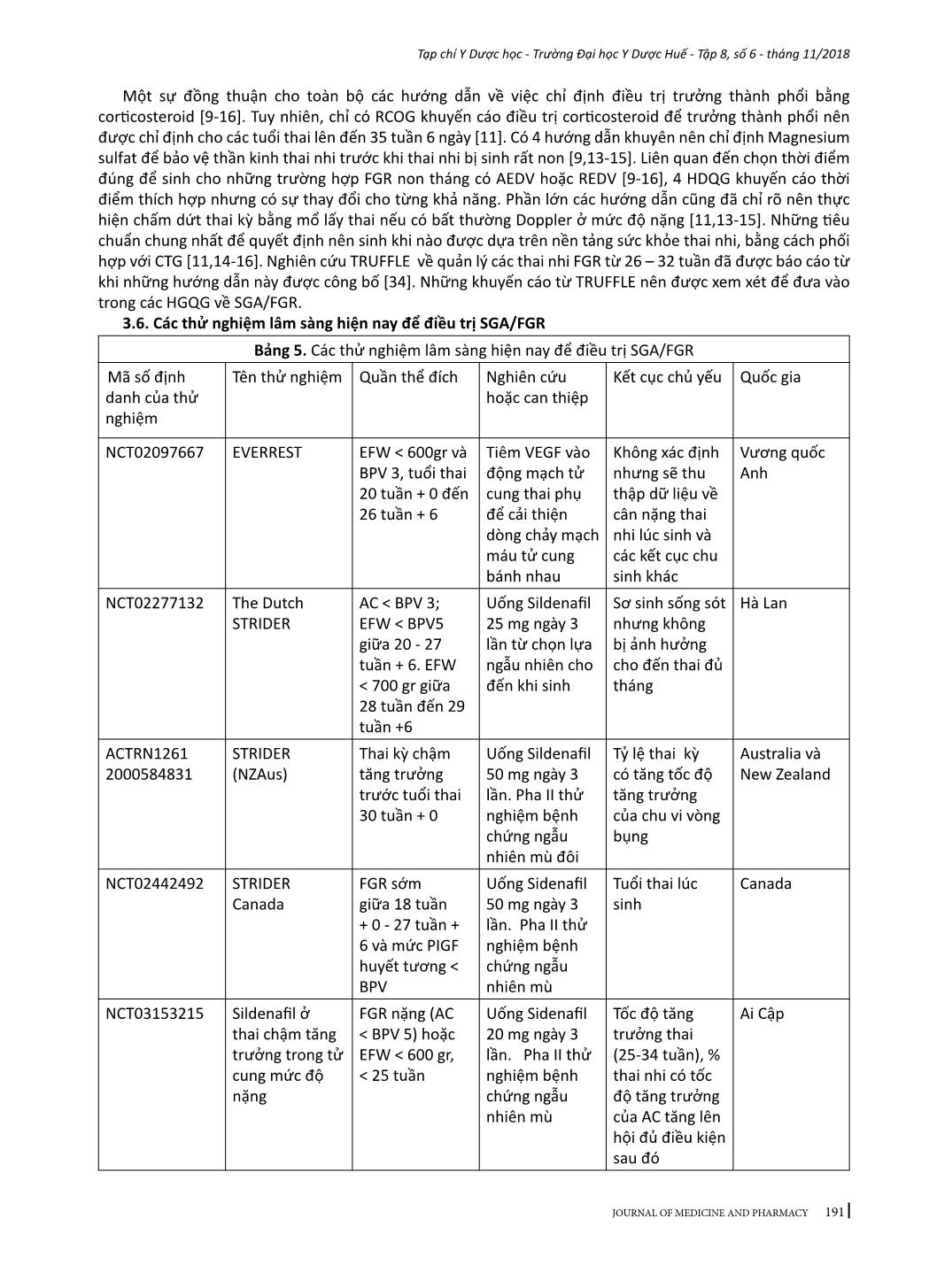
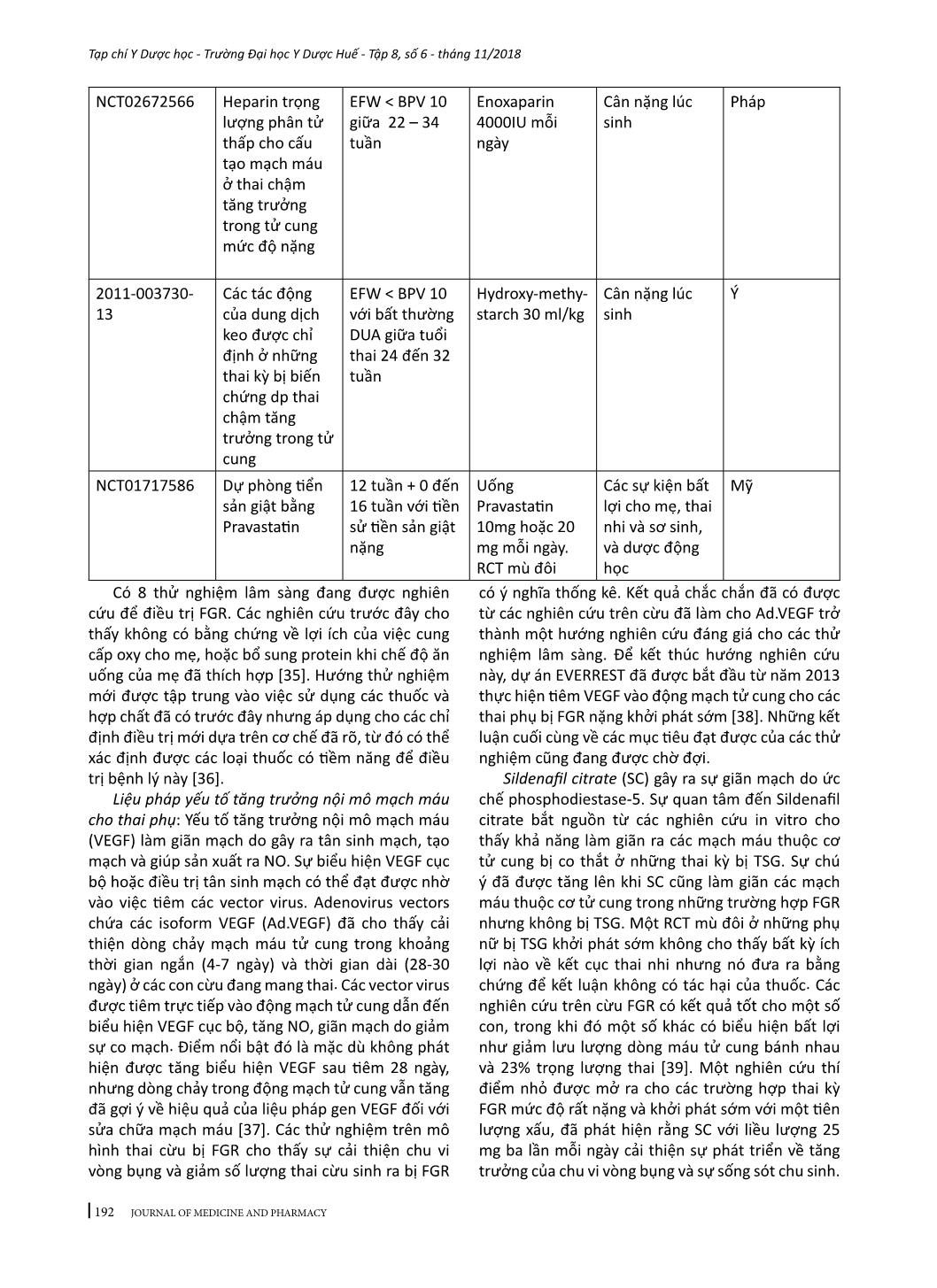
184 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY - Địa chỉ liên hệ: Phạm Minh Sơn, email: sonphaminh@gmail.com - Ngày nhận bài: 22/10/2018; Ngày đồng ý đăng: 8/11/2018, Ngày xuất bản: 17/11/2018 TỔNG QUAN VỀ XỬ TRÍ THAI CHẬM TĂNG TRƯỞNG TRONG TỬ CUNG Phạm Minh Sơn1,3, Nguyễn Vũ Quốc Huy2, Trần Đình Vinh3 (1) Nghiên cứu sinh Trường Đại học Y Dược Huế, Đại học Huế (2) Trường Đại học Y Dược Huế; (3) Bệnh viện Phụ sản Nhi Đà Nẵng Tóm tắt Thai nhỏ so tuổi thai (SGA) và thai chậm tăng trưởng (FGR) khó định nghĩa chính xác. Nếu thai kỳ có các yếu tố gây ra suy chức năng bánh nhau dẫn đến bệnh lý này, thai nhi không thể đạt tới khả năng tăng trưởng bình thường. FGR có nguy cơ mắc bệnh và chết ở giai đoạn chu sinh cũng như những kết cục bất lợi về sau, như chậm phát triển và khả năng nhận thức kém của hệ thần kinh, các bệnh lý tim mạch – nội tiết ở tuổi trưởng thành. Hiện nay chưa có tiêu chuẩn vàng để chẩn đoán SGA/FGR. Nghiên cứu này có hai mục tiêu: trước hết là tóm tắt những vấn đề đồng thuận cũng như còn tranh luận giữa các hướng dẫn quốc gia về SGA/ FGR mới được công bố gần đây và nhấn mạnh các bằng chứng y học đã được đưa vào các hướng dẫn đó, phần còn lại tóm lược một số can thiệp đang được phát triển hoặc ở giai đoạn thử nghiệm lâm sàng nhằm cải thiện tăng trưởng thai nhi do suy bánh nhau. Từ khóa: Thai chậm tăng trưởng, tử cung Summary INTRAUTERINE GROWTH RETARDATION - A REVIEW ARTICLE Pham Minh Son1,3, Nguyen Vu Quoc Huy2, Tran Dinh Vinh3 (1) PhD Students of Hue University of Medicine and Pharmacy, Hue University (2) Hue University of Medicine and Pharmacy; (3) Danang Hospital for Women and Children Small for gestational age (SGA) and fetal growth restriction (FGR) is difficult to define exactly. In this pregnancy condition, the fetus does not reach its biological growth potential as a consequence of impaired placental function, which may be because of a variety of factors. Fetuses with FGR are at risk for perinatal morbidity and mortality, and poor long-term health outcomes, such as impaired neurological and cognitive development, and cardiovascular and endocrine diseases in adulthood. At present no gold standard for the diagnosis of SGA/FGR exists. The first aim of this review is to: summarize areas of consensus and controversy between recently published national guidelines on small for gestational age or fetal growth restriction; highlight any recent evidence that should be incorporated into existing guidelines. Another aim to summary a number of interventions which are being developed or coming through to clinical trial in an attempt to improve fetal growth in placental insufficiency. Key words: fetal growth restriction (FGR), Small for gestational age (SGA) 1. ĐẶT VẤN ĐỀ Thai nhỏ so tuổi thai (SGA) thường được định nghĩa cho những trẻ mới sinh ra có cân nặng dưới bách phân vị thứ 10 theo tuổi thai. Thai chậm tăng trưởng (FGR) trong tử cung thông thường được sử dụng để định nghĩa sự tăng trưởng bất thường về mặt sinh trắc học thai nhi do suy bánh nhau [1]. FGR có sự chồng lấp đáng kể với SGA về mặt tỷ lệ nhưng rất khó xác định trên lâm sàng [2-4]. Trẻ sinh ra nhưng bị SGA chiếm tỷ lệ 28-45% những trường hợp trẻ chết non mà không có dị tật bẩm sinh [5]. Hơn nữa, trẻ em nguồn gốc SGA có tỷ lệ cao hơn về chậm phát triển trí tuệ, béo phì, cũng như mắc các bệnh lý về chuyển hóa [6]. Chăm sóc tiền sản trong giai đoạn hiện nay cho những thai kỳ SGA/FGR vẫn còn là một thách thức trong sản khoa. Bệnh lý này nếu được chẩn đoán sớm sẽ được theo dõi sát và chọn lựa thời điểm sinh đúng lúc, giúp giảm được 4-5 lần tỷ lệ trẻ sinh ra bị chết hoặc mắc các bệnh lý nặng [7]. Trên bình diện khu vực và quốc tế, sự tiếp cận về chẩn đoán và quản lý SGA/FGR vẫn còn những khác biệt đáng kể [8]. Nghiên cứu này có hai mục tiêu: mục tiêu đầu tiên là tóm tắt những vấn đề đồng thuận cũng như còn tranh luận giữa các hướng dẫn quốc gia về SGA/FGR mới được công bố gần đây và nhấn mạnh các bằng chứng y học đã được 185 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY đưa vào các hướng dẫn đó, mục tiêu thứ hai tóm lược một số can thiệp đang được phát triển hoặc ở giai đoạn thử nghiệm lâm sàng nhằm cải thiện tăng trưởng thai nhi do suy bánh nhau. 2. PHƯƠNG PHÁP VÀ TÀI LIỆU NGHIÊN CỨU Những tài liệu liên quan đến tổng quan này mới được công bố trong những năm gần đây. Tìm kiếm qua MEDLINE bằng các thuật ngữ: “fetal growth retardation”, “fetal growth restriction”, “small for gestational age”, “clinical practice guideline”, đã tìm thấy có bốn hướng dẫn quốc gia có tính xác hợp. Tìm kiếm bằng Google cho hướng dẫn quốc gia về chẩn đoán cho SGA/FGR đã xác định thêm ba hướng dẫn. Tổng quan này cũng đã kết hợp với “Hướng dẫn chẩn đoán và điều trị các bệnh sản phụ khoa’ của Việt Nam. Không có tài liệu nào có tính xác hợp với nghiên cứu này trên trang web International Guidline Library. Tìm kiếm thử nghiệm lâm sàng điều trị FGR thông qua các website: www.clinicaltrials.gov; www. anzctr.org.au; www.clinicaltrialsregister.eu Các bảng tóm tắt được tạo ra bằng sự kết hợp các thông tin từ các hướng dẫn quốc gia. Với các thử nghiệm lâm sàng điều trị FGR, bảng tóm tắt dựa trên các thông số cơ bản kèm theo những bàn luận tóm lược về phương pháp được nhiều thử nghiệm sử dụng. 3. KẾT QUẢ VÀ BÀN LUẬN 3.1. Thông tin chung của các hướng dẫn quốc gia Các hướng dẫn quốc gia (HDQG) từ 7 nước đã được tìm kiếm sẽ được phân tích. Các hướng dẫn này được xuất phát từ các quốc gia và cơ quan, tổ chức chịu trách nhiệm ban hành như sau: Mỹ (ACOG - American Congress of Obstetricians and Gynecologists [9] và SMFM - Society for Maternal- Fetal Medicine [10]), Anh (RCOG - Royal College of Obstetricians and Gynecologists [11]), Canada (SOGC - Society of Obs ... vi vòng bụng và giảm số lượng thai cừu sinh ra bị FGR có ý nghĩa thống kê. Kết quả chắc chắn đã có được từ các nghiên cứu trên cừu đã làm cho Ad.VEGF trở thành một hướng nghiên cứu đáng giá cho các thử nghiệm lâm sàng. Để kết thúc hướng nghiên cứu này, dự án EVERREST đã được bắt đầu từ năm 2013 thực hiện tiêm VEGF vào động mạch tử cung cho các thai phụ bị FGR nặng khởi phát sớm [38]. Những kết luận cuối cùng về các mục tiêu đạt được của các thử nghiệm cũng đang được chờ đợi. Sildenafil citrate (SC) gây ra sự giãn mạch do ức chế phosphodiestase-5. Sự quan tâm đến Sildenafil citrate bắt nguồn từ các nghiên cứu in vitro cho thấy khả năng làm giãn ra các mạch máu thuộc cơ tử cung bị co thắt ở những thai kỳ bị TSG. Sự chú ý đã được tăng lên khi SC cũng làm giãn các mạch máu thuộc cơ tử cung trong những trường hợp FGR nhưng không bị TSG. Một RCT mù đôi ở những phụ nữ bị TSG khởi phát sớm không cho thấy bất kỳ ích lợi nào về kết cục thai nhi nhưng nó đưa ra bằng chứng để kết luận không có tác hại của thuốc. Các nghiên cứu trên cừu FGR có kết quả tốt cho một số con, trong khi đó một số khác có biểu hiện bất lợi như giảm lưu lượng dòng máu tử cung bánh nhau và 23% trọng lượng thai [39]. Một nghiên cứu thí điểm nhỏ được mở ra cho các trường hợp thai kỳ FGR mức độ rất nặng và khởi phát sớm với một tiên lượng xấu, đã phát hiện rằng SC với liều lượng 25 mg ba lần mỗi ngày cải thiện sự phát triển về tăng trưởng của chu vi vòng bụng và sự sống sót chu sinh. 193 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY Do đó, những RCT lớn hơn là hết sức cần thiết trước khi xem xét đưa SC vào sử dụng trong lâm sàng. Thử nghiệm STRIDER đánh giá về lợi ích của SC đối với FGR nặng khởi phát sớm đang được chờ đợi [40,41]. Nghiên cứu tại Vương quốc Anh cho thấy uống SC không kéo dài thai kỳ hoặc không cải thiện được kết cục thai kỳ. Kết quả từ các thử nghiệm ở Úc, Hà Lan, Iceland và Canada đang được chờ đợi và sẽ đóng góp dữ liệu của các bệnh nhân cho việc chuẩn bị phân tích tổng hợp. Statin là thuốc hạ lidid máu và chống viêm, chống oxy hóa và có đặc tính tân sinh mạch. Trên các nghiên cứu ở chuột bị TSG được điều trị bằng pravastatin đã cải thiện huyết áp và tác động tốt lên cân nặng. Mặc dù các nghiên cứu đã cho thấy không tăng nguy cơ dị tật bẩm sinh với statin, nhưng vẫn có một số vấn đề liên quan đến sự chuyển hóa do tình trạng co mạch ở thai nhi để đáp ứng với sự giảm oxy do tăng NO, điều này có thể gây ra một số bất lợi [42]. Các kết quả của nghiên cứu StAmP về tác động của pravastin đối với những trường hợp TSG khởi phát sớm đang được chờ đợi. Một RCT khác đang được thực hiện để tìm hiểu những tác động của pravastin giữa 12 đến 16 tuần+6 ở những phụ nữ bị TSG trước đó [43]. Các thử nghiệm lớn hơn là cần thiết để đánh giá những tác động lên sự tăng trưởng của thai nhi và kết cục chu sinh. 4. KẾT LUẬN Tổng quan này đã cho thấy vị trí của những chứng cứ có chất lượng cao đã được sử dụng cho các hướng dẫn quốc gia về xử trí SGA/FGR. Có sự đồng thuận cao về việc sử dụng Doppler động mạch rốn và chỉ định corticosteroid. Những khuyến cáo từ các RCT về sự giới hạn đang tồn tại trong quản lý thai kỳ SGA/FGR cũng nên được hợp nhất trong các hướng dẫn trong tương lai. Hiện nay, kết quả từ các nghiên cứu RCT chưa có đủ bằng chứng để hướng dẫn quản lý tối ưu cho các thai kỳ SGA, vì vậy nên tham khảo thêm từ những nghiên cứu quan sát và các ý kiến của chuyên gia. Có lẽ cần phải thêm một khoảng thời gian dài để đủ cơ sở dữ liệu nhằm phân tích những kết cục của các thử nghiệm lâm sàng điều trị SGA/FGR. Tuy nhiên, những thử nghiệm trên động vật ở giai đoạn tiền lâm sàng cũng đã mang lại những phương pháp điều trị có tiềm năng cho bệnh lý này. Sự chuyển dịch các phương pháp đó sang con người đòi hỏi phải đánh giá một cách đầy đủ ở các khía cạnh, đặc biệt là giữa nguy cơ và lợi ích, tính đạo đức và tính kinh tế của phương pháp. Nếu những phương pháp điều trị mới thành công, chi phí cho điều trị sẽ không quá tốn kém do không cần phải mua bằng sáng chế vì các thuốc đã có sẵn. Do đó, nhiều thai kỳ SGA/FGR sẽ có nhiều hy vọng cải thiện được kết cục sản khoa. TÀI LIỆU THAM KHẢO 1. Gordijn SJ, Beune IM, Thilaganathan B, et al. Consensus definition of fetal growth restriction: a Delphi procedure. Ultrasound Obstet Gynecol 2016; 48:333-9. 2. Khalil A, Morales-Rosello J, Townsend R, et al. Value of third-trimester cerebroplacental ratio and uterine artery Doppler indices as predictors of stillbirth and perinatal loss. Ultrasound Obstet Gynecol 2016;47:74-80. 3. DeVore GR. The importance of the cerebroplacental ratio in the evaluation of fetal wellbeing in SGA and AGA fetuses. Am J Obstet Gynecol 2015; 213:5-15. 4. MacDonald TM, Hui L, Tong S, et al. Reduced growth velocity across the third trimester is associated with placental insufficiency in fetuses born at a normal birthweight: a prospective cohort study. BMC Med 2017;15:164. 5. McCowan LME, Thompson JMD, Cronin RS, et al. Going to sleep in the supine position is a modifiable risk factor for late pregnancy stillbirth; findings from the New Zealand multicenter still birth case-control study. PloS One 2017; 12:e0179396. 6. Baschat AA. Neurodevelopment following fetal growth restriction and its relationship with antepartum parameters of placental dysfunction. Ultrasound Obstet Gynecol 2011;37:501-14. 7. Sharma D, Farahbakhsh N, Shastri S, Sharma P. Intrauterine growth restriction - part 2. J Matern Fetal Neonatal Med 2016; 29:4037-48. 8. Katanoda K, Noda M, Goto A, Mizunuma H, Lee JS, Hayashi K. Impact of birth weight onadult onset diabetes mellitus in relation to current body mass index: the Japan Nurses’ Health Study. J Epidemiol 2017; 27:428-34. 9. American College of Obstetricians and Gynecologists. Fetal growth restriction. Practice bulletinno. 134. Obstet Gynecol 2013; 121:1122-33. 10. Society for Maternal-Fetal Medicine Publications Committee, Berkley E, Chauhan SP, Abuhamad A. Doppler assessment of the fetus with intrauterine growth restriction. Am J Obstet Gynecol 2012;206:300-8. 11. Royal College of Obstetricians and Gynecologists. The investigation and management of the small-for-gestational age fetus. Green top guideline no.31.2013.2nded. Available at :https:// www.rcog. org. uk/ globalassets/documents/ 12. Lausman A, Kingdom J. Intrauterine growth 194 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY restriction: screening, diagnosis and management. SOGC clinical practice guideline no.295. J Obstet Gynaecol Can 2013; 35:741-8. 13. New Zealand Maternal Fetal Medicine Network. Guideline for the management of suspected small for gestational age singleton pregnancies and infant safter 34 wk’gestation. New Zealand Maternal Fetal Medicine Network; 2014. 14. Institute of Obstetricians and Gynecologists Royal College of Physicians of Ireland. Fetal growth restriction recognition, diagnosis management. Clinicalpracticeguidelineno.28.2017.Version1.1.Available at: ie/ eng/services/publications/Clinical Strategy and Programmes/Fetal Growth Restriction. pdf. March 2014. Updated March 2017. Accessed September 10, 2017. 15. Vayssiere C, Sentilhes L, Ego A, et al. Fetal growth restriction and intra-uterine growth restriction: guidelines for clinical practice from the French College of Gynecologists and Obstetricians. Eur J Obstet Gynecol Reprod Biol 2015;193:10-8. 16. Bộ y tế. Thai chậm phát triển trong tử cung. Hướng dẫn chẩn đoán và điều trị các bệnh sản phụ khoa, 2015; trang 25-28. 17. Morris RK, Bilagi A, Devani P, Kilby MD. Association of serum PAPP-A levels in firsttrimester with small for gestational age and adverse pregnancy outcomes: systematic review and meta-analysis. Prenat Diagn 2017; 37:253 65. 18. Crovetto F, Triunfo S, Crispi F, et al. Firsttrimester screening with specific algorithms for early- and late-on set fetal growth restriction. Ultrasound Obstet Gynecol 2016; 48:340-8. 19. Garcia B, Llurba E, Valle L, et al. Do knowledge of uterine artery resistance in the second trimester and targeted surveillance improve maternal and perinatal outcome? UTOPIAstudy: a randomized controlled trial. Ultrasound Obstet Gynecol 2016; 47:680-9. 20. O’Connor D. Saving babies lives: care bundle for stillbirth prevention. Available at: https:// www.england. nhs. uk/ourwork/futurenhs/ mat-transformation/saving- babies/. Accessed Nov. 8, 2017. 21. Turner S, Butler E, Giddings S, Wood L. Saving babies in North England (SaBiNE) final report. United Kingdom: Perinatal Institute; 2016. 22. Roberge S, Nicolaides K, Demers S, Hyett J, Chaillet N, Bujold E. The role of aspirin dose on the prevention of preeclampsia and fetal growth restriction: systematic review and meta-analysis. Am J Obstet Gynecol 2017; 216: 110 -20.e116. 23. Rolnik DL, Wright D, Poon LCY, et al. ASPRE trial: performance of screening for preterm pre-eclampsia. Ultrasound Obstet Gynecol 2017;50:492-5. 24. Alfirevic Z, Stampalija T, Dowswell T. Fetal and umbilical Doppler ultrasound in high risk pregnancies. Cochrane Database Syst Rev 2017; 6:CD007529. 25. Sovio U, White IR, Dacey A, Pasupathy D, Smith GC. Screening for fetal growth restriction with universal third trimester ultrasonography in nulliparous women in the Pregnancy Outcome Prediction (POP) study: aprospective cohort study. Lancet 2015; 386:2089-97. 26. Roma E, Arnau A, Berdala R, Bergos C, Montesinos J, Figueras F. Ultrasound screening for fetal growth restriction at 36 vs 32 wk’gestation: a randomized trial (ROUTE). Ultrasound Obstet Gynecol 2015; 46:391-7. 27. O’Connor D. Saving babies lives: care bundle for stillbirth prevention. Available at: https:// www. england. nhs.uk/ourwork/futurenhs/mat-transformation/saving- babies/. Accessed Nov. 8, 2017 28. Anderson NH, Sadler LC, McKinlay CJ, McCowan LM. INTERGROWTH-21st vs customized birth weight standards for identification of perinatal mortality and morbidity. Am J Obstet Gynecol 2016; 214:509.e501-7. 29. Cheng Y, Leung TY, Lao T, Chan YM, Sahota DS. Impact of replacing Chinese ethnicity -specific fetal biometry charts with the INTERGROWTH-21(st) standard. BJOG 2016;123 (Suppl): 48-55. 30. Kiserud T, Piaggio G, Carroli G, et al. The World Health Organization fetal growth charts: a multinational longitudinal study of ultrasound biometric measurements and estimated fetal weight. PloS Med 2017; 14:e1002220. 31. Boers KE, van Wyk L, van der Post JA, et al. Neonatal morbidity after induction vs expectant monitoring in intrauterine growth restriction at term: a subanalysis of the DIGITAT RCT. Am J Obstet Gynecol 2012;206:344.e341 32. van Wyk L, Boers KE, van der Post JA, et al. Effects on (neuro)developmental and behavioral outcome at 2 years of age of induced labor compared with expectant management in intrauterine growth-restricted infants: long-term outcomes of the DIGITAT trial. Am J Obstet Gynecol 2012; 206:406.e401-7. 33. Vijgen SM, van der Ham DP, Bijlenga D, et al. Economic analysis comparing induction of labor and expectant management in women with preterm prelabor rupture of membranes between 34 and 37 wk (PPROMEXIL trial). Acta Obstet Gynecol Scand 2014; 93:374-81. 34. Lees CC, Marlow N et al. 2 year Neuro developmental and intermediate perinatal outcomes in infants with very preterm fetal growth restriction (TRUFFLE): a randomized trial. Lancet 2015; 385:2162-72. 35. Cottrell E, Tropea T, Ormesher L, Greenwood S, Wareing M, Johnstone E, et al. Dietary interventions for fetal growth restriction - therapeutic potential of dietary nitrate supplementation in pregnancy. J Physiol. 2017 Feb 16. 36. Sheppard M, Spencer RN et al. Ethics and social acceptability of a proposed clinical trial using maternal gene therapy to treat severe early-onset fetal growth restriction. Ultrasound Obstet Gynecol. 2016; 47(4):484– 91. 37. Laakkonen JP, Ylä-Herttuala S. Recent Advancements in Cardiovascular Gene Therapy and Vascular Biology. Hum Gene Ther. 2015;26(8):518–24. 38. Spencer R, Ambler G, Brodszki J, Diemert A, Figueras F, Gratacós E, et al. EVERREST prospective study: a 6-year prospective study to define the clinical and biological characteristics of pregnancies affected by severe early on set fetal growth restriction. BMC 195 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY Pregnancy Childbirth; 2017;17(1):43. 39. Oyston C, Stanley JL, Oliver MH, Bloomfield FH, Baker PN. Maternal administration of sildenafil citrate alters fetal and placental growth and fetal-placental vascular resistance in the growth-restricted ovine fetus. Hypertension. 2016; 68(3):760–7 40. Sharp A, Cornforth C, Jackson R, Harrold J, Turner MA, Kenny LC, et al. Articles Maternal sildenafil for severe fetal growth restriction (STRIDER): a multicentre, randomised, placebo controlled, double-blind trial. Lancet child Adolesc Heal. 2017. 41. Pels A, Kenny LC, Alfirevic Z, Baker PN, von Dadelszen P, Gluud C, et al. STRIDER (Sildenafil TheRapy in dismal prognosis early on set fetal growth restriction): An international consortium of randomised placebo-controlled trials. BMC Pregnancy Childbirth. 2017;17(1). 42. Bauer A, Banek C, Lillegard K, Regal J, Gilbert J. Pravastatin attenuates hypertension and angiogenic imbalance in placental ischemia induced hypertension in the rat. FASEB J. 2012;26. 43. Costantine MM, Cleary K. Pravastatin for the prevention of preeclampsia in high-risk pregnant women. Obstet Gynecol. 2013;121(2):349–53.
File đính kèm:
 pdf_2019m07d08_9_37_9_4543_535126.pdf
pdf_2019m07d08_9_37_9_4543_535126.pdf

