Nghiên cứu vai trò chất chỉ điểm sinh học NGAL huyết tương trong chẩn đoán hội chứng tim thận típ 1
Tổn thương thận cấp ở bệnh nhân suy tim cấp thường gặp và được gọi là hội chứng tim thận típ 1 (CRS1). Chúng tôi tiến hành nghiên cứu vai trò NGAL (Neutrophil Gelatinase-Associated Lipocalin) trong chẩn đoán hội chứng tim thận típ 1 với mục tiêu: (1) Mô tả đặc điểm lâm sàng, cận lâm sàng, tỉ lệ hội chứng tim thận típ 1; (2) Đánh giá khả năng chẩn đoán và tiên lượng của NGAL huyết tương trong hội chứng tim thận típ 1.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

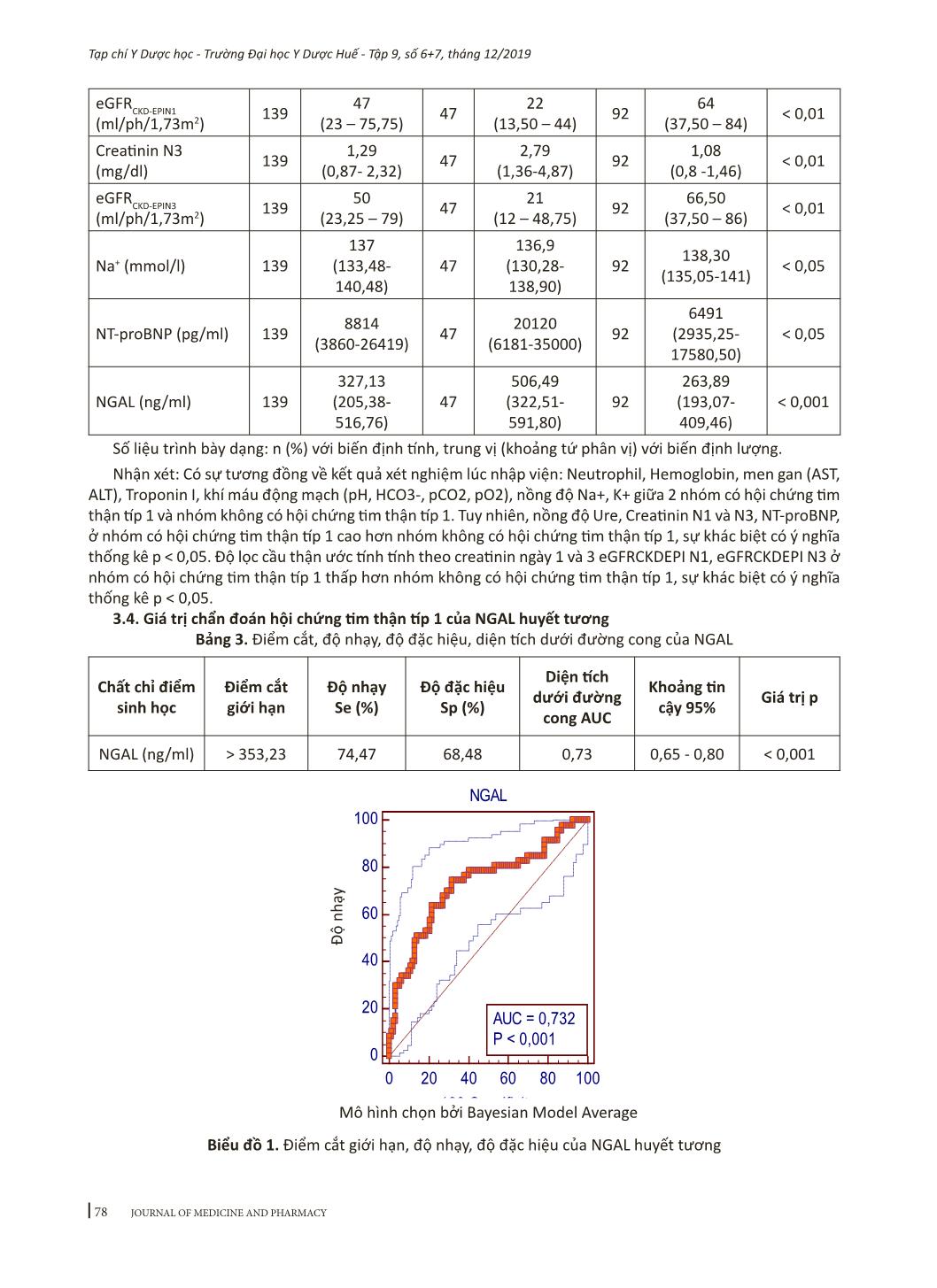
Trang 6

Trang 7

Trang 8
Bạn đang xem tài liệu "Nghiên cứu vai trò chất chỉ điểm sinh học NGAL huyết tương trong chẩn đoán hội chứng tim thận típ 1", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Nghiên cứu vai trò chất chỉ điểm sinh học NGAL huyết tương trong chẩn đoán hội chứng tim thận típ 1

74 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 Địa chỉ liên hệ:Phan Thái Hảo, email: phanthaihao@yahoo.com Ngày nhận bài: 10/10/2019; Ngày đồng ý đăng: 26/11/2019; Ngày xuất bản: 26/12/2019 Nghiên cứu vai trò chất chỉ điểm sinh học NGAL huyết tương trong chẩn đoán hội chứng tim thận típ 1 Phan Thái Hảo1, Huỳnh Văn Minh2, Hoàng Bùi Bảo2 (1) Nghiên cứu sinh Trường Đại học Y Dược, Đại học Huế, chuyên ngành Nội Tim mạch (2) Bộ Môn Nội, Trường Đại học Y Dược, Đại học Huế Tóm tắt Đặt vấn đề: Tổn thương thận cấp ở bệnh nhân suy tim cấp thường gặp và được gọi là hội chứng tim thận típ 1 (CRS1). Chúng tôi tiến hành nghiên cứu vai trò NGAL (Neutrophil Gelatinase-Associated Lipocalin) trong chẩn đoán hội chứng tim thận típ 1 với mục tiêu: (1) Mô tả đặc điểm lâm sàng, cận lâm sàng, tỉ lệ hội chứng tim thận típ 1; (2) Đánh giá khả năng chẩn đoán và tiên lượng của NGAL huyết tương trong hội chứng tim thận típ 1. Đối tượng và phương pháp nghiên cứu: Nghiên cứu đoàn hệ, tiến cứu 139 bệnh nhân suy tim cấp/phù phổi cấp/sốc tim (choáng tim, shock tim) hoặc đợt mất bù suy tim mạn nhập khoa Hồi sức tim mạch và Khoa Tim mạch can thiệp Bệnh viện Nhân dân 115 thành phố Hồ Chí Minh trong thời gian từ tháng 09/2018 đến 06/2019. Kết quả: Có 47 ca (tỉ lệ 33,8%) có hội chứng tim thận típ 1, tuổi trung bình 66,12 ± 15,77, nam giới chiếm tỉ lệ 50,4%. Không có khác biệt về dấu hiệu sinh tồn lúc nhập viện, chẩn đoán, loại suy tim theo EF giữa 2 nhóm có hội chứng tim thận típ 1 và nhóm không có hội chứng tim thận típ 1, p > 0,05. Nồng độ Ure, Creatinin N1 và N3, NT-proBNP, ở nhóm có hội chứng tim thận típ 1 cao hơn nhóm không có hội chứng tim thận típ 1, sự khác biệt có ý nghĩa thống kê p < 0,05. Điểm cắt tối ưu để chẩn đoán hội chứng tim thận típ 1 của NGAL là > 353,23 ng/ml, AUC là 0,732 (KTC 95% 0,65 - 0,80, p < 0,001), độ nhạy 74,47%, độ đặc hiệu 68,48%, giá trị dự đoán dương 54,7%, giá trị dự đoán âm 84%. Xây dựng mô hình hồi qui tối ưu bằng phương pháp BMA (Bayesian Model Average) được phương trình với 2 biến NGAL và nồng độ creatinin ngày 1: y = - 2,39 + 0,0037 x NGAL + 0,17 x CreatininN1. Toán đồ (nomogram) được xây dựng để dự báo khả năng mắc hội chứng tim thận típ 1 với AUC 0,79. Kết luận: NGAL huyết tương có giá trị khá tốt trong chẩn đoán hội chứng tim thận típ 1 ở bệnh nhân suy tim cấp hoặc đợt mất bù suy tim mạn. Từ khóa: Neutrophil Gelatinase-Associated Lipocalin (NGAL), Hội chứng tim thận típ 1, chất chỉ điểm sinh học Abstract The role of plasma NGAL in the diagnosis of cardiorenal syndrome type 1 Phan Thai Hao1, Huynh Van Minh2, Hoang Bui Bao2 (1) PhD student of Hue University of Medicine and Pharmacy, Hue University (2) Dept. of Internal Medicine, Hue University of Medicine and Pharmacy, Hue University Background: The presence of acute kidney injury in the setting of acute heart failure is very common occurrence and was termed cardiorenal syndrome 1 (CRS1). This study was aimed: (1) to decribe clinical, subclinical characteristics, prevalence of CRS1; (2) to evaluate the diagnostic efficacy of NGAL in diagnosis of CRS1. Materials and Method: A prospective cohort study. There were 139 patients with acute heart failure/ acute pulmonary edema/cardiogenic shock or acute decompensated heart failure (ADHF) in the Department of Cardiovascular Resuscitation and Interventional Cardiology at 115 Ho Chi Minh City People’s Hospital. from September 2018 to June 2019. Results: There were 47 cases (rate 33.8%) with CRS1, medium age 66.12 ± 15.77, men accounted for 50.4%. There were no significant differences of vital signs on admission, diagnosis, phenotype of heart failure between CRS1 and Non-CRS1 groups. The Urea, Creatinin N1 and N3, NT-proBNP levels were higher in the group with CRS1 than Non-CRS1, the difference was statistically significant p <0.05. The optimal cut-off for diagnosing NGAL CRS1 is > 353.23 ng/ml, AUC is 0.732 (95% CI 0.65-0.80, p < 0.001), sensitivity 74.47%, specificity 68.48%, positive predictive value 54.7%, negative predictive value 84%. Building the optimal regression model by the BMA (Bayesian Model Average) method with 2 variables NGAL and creatinin day 1: y = - 2.39 + 0.0037 x NGAL + 0.17 x CreatininD1. The nomogram is designed to predict the likelihood of CRS1 with AUC 0.79. Conclusions: Plasma NGAL is quite good value in the diagnosis of CRS1 in patients with acute heart failure or ADHF. Key words: Neutrophil Gelatinase-Associated Lipocalin (NGAL), Cardio-Renal Syndrome (CRS1) Type 1, biomarkers. DOI: 10.34071/jmp.2019.6_7.11 75 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 1. ĐẶT VẤN ĐỀ Tổn thương thận cấp ở bệnh nhân suy tim cấp thường gặp và được gọi là Hội chứng tim thận típ 1 (CRS1) [13]. Hội chứng tim thận là những rối loạn của tim và thận mà rối loạn chức năng cấp hoặc mạn của cơ quan này có thể gây rối loạn chức năng cơ quan kia. Hội chứng tim thận chia làm 5 típ, trong đó hội chứng tim thận típ 1 còn gọi là Hội chứng tim thận cấp là rối loạn chức năng tim cấp dẫn đến tổn thương và/hoặc rối loạn chức năng thận cấp. Tỷ lệ hội chứng tim thận típ 1 theo các nghiên cứu dao động từ 32% đến 40% ở các bệnh nhân nhập viện vì đợt mất bù suy tim mạn [10]. Ước tính tại Hoa Kỳ, sẽ có 320.000 đến 400.000 trường hợp nhập viện có hội chứng tim thận típ 1 hằng năm. Hơn nữa với số lượng bệnh nhân suy tim tiếp tục tăng thì tỉ lệ hội chứng tim thận típ 1 sẽ là vấn đề quan trọng trong tương lai. Trong hội chứng tim thận típ 1, việc chẩn đoán xác định tổn thương thận cấp thường chậm trễ là do dựa vào creatinin và lượng nước tiểu theo các tiêu chuẩn của KDIGO (Kidney Disease Improving Global Outcomes). Neutrophil gelatinase-associated lipocalin (NGAL) trong máu và nước tiểu là một trong những chỉ điểm sớm nhất chỉ điểm tổn thương thận cấp do thiếu máu hay độc thận. Một nghiên cứu c ... 1,31 (0,99 – 2,24) 47 2,44 (1,44 – 4,21) 92 1,09 (0,83 – 1,49) < 0,01 78 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 eGFR CKD-EPIN1 (ml/ph/1,73m2) 139 47 (23 – 75,75) 47 22 (13,50 – 44) 92 64 (37,50 – 84) < 0,01 Creatinin N3 (mg/dl) 139 1,29 (0,87- 2,32) 47 2,79 (1,36-4,87) 92 1,08 (0,8 -1,46) < 0,01 eGFR CKD-EPIN3 (ml/ph/1,73m2) 139 50 (23,25 – 79) 47 21 (12 – 48,75) 92 66,50 (37,50 – 86) < 0,01 Na+ (mmol/l) 139 137 (133,48- 140,48) 47 136,9 (130,28- 138,90) 92 138,30 (135,05-141) < 0,05 NT-proBNP (pg/ml) 139 8814 (3860-26419) 47 20120 (6181-35000) 92 6491 (2935,25- 17580,50) < 0,05 NGAL (ng/ml) 139 327,13 (205,38- 516,76) 47 506,49 (322,51- 591,80) 92 263,89 (193,07- 409,46) < 0,001 Số liệu trình bày dạng: n (%) với biến định tính, trung vị (khoảng tứ phân vị) với biến định lượng. Nhận xét: Có sự tương đồng về kết quả xét nghiệm lúc nhập viện: Neutrophil, Hemoglobin, men gan (AST, ALT), Troponin I, khí máu động mạch (pH, HCO3-, pCO2, pO2), nồng độ Na+, K+ giữa 2 nhóm có hội chứng tim thận típ 1 và nhóm không có hội chứng tim thận típ 1. Tuy nhiên, nồng độ Ure, Creatinin N1 và N3, NT-proBNP, ở nhóm có hội chứng tim thận típ 1 cao hơn nhóm không có hội chứng tim thận típ 1, sự khác biệt có ý nghĩa thống kê p < 0,05. Độ lọc cầu thận ước tính tính theo creatinin ngày 1 và 3 eGFRCKDEPI N1, eGFRCKDEPI N3 ở nhóm có hội chứng tim thận típ 1 thấp hơn nhóm không có hội chứng tim thận típ 1, sự khác biệt có ý nghĩa thống kê p < 0,05. 3.4. Giá trị chẩn đoán hội chứng tim thận típ 1 của NGAL huyết tương Bảng 3. Điểm cắt, độ nhạy, độ đặc hiệu, diện tích dưới đường cong của NGAL Chất chỉ điểm sinh học Điểm cắt giới hạn Độ nhạy Se (%) Độ đặc hiệu Sp (%) Diện tích dưới đường cong AUC Khoảng tin cậy 95% Giá trị p NGAL (ng/ml) > 353,23 74,47 68,48 0,73 0,65 - 0,80 < 0,001 0 20 40 60 80 100 NGAL 0 20 40 60 80 100 100-Specificity S en si tiv ity AUC = 0,732 P < 0,001 Biểu đồ 1. Điểm cắt giới hạn, độ nhạy, độ đặc hiệu của NGAL huyết tương 100- độ đặc hiệu Mô hình chọn bởi Bayesian Model Average Đ ộ nh ạy 79 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 3.5. Tìm mô hình đa biến tối ưu tương quan giữa hội chứng tim thận típ 1 và các yếu tố theo phương pháp BMA Theo lý thuyết thống kê hiện đại, để tìm mô hình tối ưu tương quan giữa hội chứng tim thận típ 1 và các yếu tố, chúng tôi sử dụng mô hình BMA (Bayes- ian Model Average) bằng phần mềm R để xử lý. Các biến số có khả năng dự báo hội chứng tim thận típ 1 gồm CreatininN1, Ure, NT-proBNP, bệnh thận mạn, NGAL được đưa vào phương trình hồi qui để xử lý. Vì eGFR CKDEPI và Creatinin tương quan rất chặt nên chúng tôi không đưa 2 biến này vào chung vì có thể có hiện tượng đa cộng tuyến. Sau khi xử lý, kết quả chọn được 4 mô hình tối ưu nhất với xác suất hậu định tích lũy (cumulative posterior probability) = 1: Biểu đồ 2. Số mô hình chọn theo các yếu tố tương quan với Hội chứng tim thận típ 1 CreatininN1mg Tiền căn bệnh thận mạn Số thứ tự mô hình Mô hình chọn bởi Bayesian Model Average Qua kết quả chọn mô hình hồi qui tối ưu theo phương pháp BMA được 4 mô hình, trong đó mô hình 1 với BIC nhỏ nhất (-4,97e+02 =-36,72) và post prob cao nhất (0,274=27,4%) được xem là mô hình tối ưu nhất gồm có 2 biến số: CreatininN1 và nồng độ NGAL huyết tương có tương quan với hội chứng tim thận típ 1 3.6. Xây dựng mô hình dự báo hội chứng tim thận típ 1 Để xây dựng mô hình dự báo hội chứng tim thận típ 1. Chúng tôi chia dữ liệu thành 2 bộ dữ liệu nhỏ: bộ huấn luyện “training set” (chiếm 60% dữ liệu) và bộ thử nghiệm “testing set” (chiếm 40% dữ liệu). Xây dựng mô hình dự báo trong “training set” được phương trình dự báo Hội chứng tim thận típ 1 như sau: y = - 2,39 + 0,0037 x NGAL + 0,17 x CreatininN1. Sau đó kiểm tra (validation) mô hình dự báo trên bộ thử nghiệm “testing set” bằng các phương pháp sau: - Sử dụng phương pháp lượng giá chéo 10 lần (10-fold cross-validation) để lượng giá mô hình trong bộ “testing set” được kết quả: Độ chính xác: 79,82%, Kappa=0,54. - Đánh giá diện tích dưới đường cong AUC bằng vẽ dường cong ROC: AUC = 0,79. - Độ chính xác, độ nhạy, độ đặc hiệu, giá trị tiên đoán dương, giá trị tiên đoán âm bằng ma trận nhầm lần (confusion matrix) Bảng 4. Ma trận nhầm lẫn (confusion matrix) trong mô hình dự báo hội chứng tim thận típ 1 Hội chứng tim thận típ 1 Thực tế Dự đoán Không Có Không 33 (Âm thật) 3 Có 10 8 (Dương thật) Độ chính xác: 75,93%; Độ nhạy: 76,74%; Độ đặc hiệu: 72,73%; Giá trị dự đoán dương: 91,67% Giá trị dự đoán âm: 44,44% Toán đồ (nomogram) dự báo hội chứng tim thận típ 1 với 2 biến số NGAL và creatinin N1 80 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 4. BÀN LUẬN 4.1. Đặc điểm dân số nghiên cứu Tuổi trung bình, tỉ lệ nữ của bệnh nhân bị suy tim cấp hoặc đợt mất bù suy tim mạn trong nghiên cứu chúng tôi là: 66,12 ± 15,77 và 49,6% thấp hơn nghiên cứu của tác giả Nguyễn Hoàng Minh Phương và cộng sự [2], tuổi trung bình là 74,1 ± 12,3, sự khác biệt có ý nghĩa thống kê (p < 0,05), còn tỉ lệ nữ thì khác biệt không có ý nghĩa thống kê (p > 0,05). Còn khi so sánh với các nghiên cứu nước ngoài thì kết quả của chúng tôi tương tự nghiên cứu của tác giả Belziti César A và cộng sự [14] về tỉ lệ nữ là 43%, tỉ lệ nam tương tự với nghiên cứu của tác giả Margarida và cộng sự [11] là 47,9%, của tác giả Nakada và cộng sự [12] tỉ lệ nam là 59,6%, của tác giả Alan S. Maisel và cộng sự [6] tỉ lệ nam 61% (p > 0,05); tuy nhiên tỉ lệ nam giới thấp hơn nghiên cứu của tác giả Aghel và cộng sự [5] tỉ lệ nam 68% (p < 0,05). Về tuổi trung bình, nghiên cứu của chúng tôi thấp hơn nghiên cứu của tác giả Belziti César A và cộng sự [14] 78 ± 14; nghiên cứu của tác giả Margarida và cộng sự tuổi trung bình: 75 ± 12 [11], nghiên cứu của tác giả Nakada và cộng sự tuổi trung bình 74,7 ± 11,3 [12], nghiên cứu của tác giả Alan S. Maisel tuổi trung bình 71 ± 13,8 [6], tuy nhiên cao hơn nghiên cứu của tác giả Aghel và cộng sự tuổi trung bình 61 ± 15 [5]. 4.2. Đặc điểm lâm sàng Nhịp tim nhanh lúc nhập viện với trung vị là 102 lần/phút và khoảng tứ phân vị là (88-114). Kết quả này cao hơn kết quả nghiên cứu của tác giả Margarida và cộng sự [11]. Huyết áp tâm thu 120 (90-140), huyết áp tâm trương 70 (60 - 80) thấp hơn kết quả nghiên cứu của tác giả Nakada và cộng sự huyết áp tâm thu 144,1 ± 34,5 và tâm trương 81,8 ± 19,4. Điều này được lý giải là do nghiên cứu của chúng tôi bao gồm tất cả bệnh nhân suy tim cấp và đợt mất bù suy tim mạn, trong khi nghiên cứu của tác giả Nakada và cộng sự chỉ ở bệnh nhân đợt mất bù suy tim mạn. Phù phổi cấp được chẩn đoán chiếm tỉ lệ 43,2%; 38,8% được chẩn đoán đợt mất bù suy tim mạn; sốc tim chiếm tỉ lệ 16,5%, có 56 bệnh nhân chiếm tỉ lệ 40,9% được chẩn đoán nhồi máu cơ tim cấp. Kết quả này khác nghiên cứu của tác giả Nguyễn Hoàng Minh Phương và cộng sự với tỉ lệ đợt mất bù suy tim mạn cao hơn 52,4%, nhưng tỉ lệ sốc tim thì thấp hơn 6,3%, bệnh mạch vành cấp thấp hơn 22,2% [2]. Có sự tương đồng về dấu hiệu sinh tồn lúc nhập viện, chẩn đoán giữa 2 nhóm có Hội chứng tim thận típ 1 và nhóm không có Hội chứng tim thận típ 1. Điều này cũng được lý giải là do cả 2 nhóm đều gồm những bệnh nhân suy tim cấp hoặc đợt mất bù suy tim mạn. 4.3. Đặc điểm cận lâm sàng Có sự tương đồng về đặc điểm cận lâm sàng lúc nhập viện: các dấu hiệu trên XQ ngực thẳng, nhịp tim, phân suất tống máu thất trái EF, Neutrophil, Hemoglobin giữa 2 nhóm có hội chứng tim thận típ 1 và nhóm không có hội chứng tim thận típ 1. Tuy nhiên, nồng độ Ure, Creatinin N1 và N3, NT-proBNP, ở nhóm có hội chứng tim thận típ 1 cao hơn nhóm không có hội chứng tim thận típ 1, sự khác biệt có ý nghĩa thống kê p < 0,05. Nồng độ Natri, độ lọc cầu thận ước tính eGFR CKDEPI N1 , eGFR CKDEPI N3 ở nhóm có Hội chứng tim thận típ 1 thấp hơn nhóm không có Hội chứng tim thận típ 1, sự khác biệt có ý nghĩa thống kê p < 0,05. Kết quả này cũng tương tự kết quả nghiên cứu cảu tác giả Nakada và cộng sự với Hb 11,6 ± 2,4 g/dl; Na 138,6 ± 4,3mEq/l; eGFR 45,9± 24,3ml/phút/1,73m2 [12]. 4.4. Nồng độ NGAL huyết tương và điểm cắt (cut-off) chẩn đoán hội chứng tim thận típ 1 Nồng độ NGAL huyết tương trong nhóm có Hội chứng tim thận típ 1 506,49 (322,51-591,80) ng/ ml cao hơn nhóm không có Hội chứng tim thận típ 1263,89 (193,07 - 409,46)ng/ml, sự khác biệt có ý nghĩa thống kê p 353,23 ng/ml, diện tích dưới đường cong AUC là 0,732 (KTC 95% 0,65-0,80, p < 0,001), độ nhạy 74,47%, độ đặc hiệu 68,48%, giá trị dự đoán dương 54,7%, giá trị dự đoán âm 84%. Nồng độ và điểm cắt NGAL huyết tương để chẩn đoán Hội chứng tim thận típ 1 của nghiên cứu Hình 1. Toán đồ (nomogram) dự báo hội chứng tim thận típ 1 Điểm Tổng điểm Nguy cơ CRS1 81 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019 chúng tôi cao hơn nghiên cứu của tác giả Margarida và cộng sự [11] trong nhóm có Hội chứng tim thận típ 1 là 212 (189-307) ng/ml và trong nhóm không có hội chứng tim thận típ 1 là 83 (60-136) ng/ml, với điểm cắt là > 170 ng/ml. Điều này có thể giải thích là do bộ xét nghiệm khác nhau nên kết quả sẽ khác nhau. 4.5. Mô hình dự báo hội chứng tim thận típ 1 Chúng tôi xây dựng mô hình dự báo Hội chứng tim thận típ 1 với 2 biến NGAL huyết tương và nồng độ creatinin N1 bằng phương trình: y = - 2,39 + 0,0037 x NGAL + 0,17 x Creatinin N1 và toán đồ (nomogram) như hình 1. Với nồng độ NGAL huyết tương ngày thứ 1 chiếu lên sẽ có số điểm tương ứng và nồng độ creatinin N1 chiếu lên sẽ có số điểm tương ứng và tổng điểm sẽ tương ứng với nguy cơ mắc hội chứng tim thận típ 1 bao nhiêu phần trăm. Kết quả này khác kết quả nghiên cứu của tác giả Zeyuan Fan và cộng sự nomogram gồm 6 biến: tuổi, đái tháo đường, hsCRP, eGFR, phân độ NYHA và tỉ số albumin/creatinin nước tiểu[4]. Lý do có sự khác biệt này là do trong nghiên cứu của chúng tôi khi xây dựng mô hình hồi qui tối ưu chỉ có 2 biến NGAL và creatinin là mô hình tốt nhất. 5. KẾT LUẬN VÀ KIẾN NGHỊ NGAL huyết tương có giá trị trong chẩn đoán Hội chứng tim thận típ 1 với điểm cắt > 353,23 ng/ml, diện tích dưới đường cong AUC là 0,732 (KTC 95% 0,65-0,80, p < 0,001), độ nhạy 74,47%, độ đặc hiệu 68,48%, giá trị dự đoán dương 54,7%, giá trị dự đoán âm 84%. Mô hình dự báo hội chứng tim thận típ 1 gồm 2 biến NGAL huyết tương và creatinin N1 có độ chính xác: 75,93%, độ nhạy: 76,74% độ đặc hiệu: 72,73%, giá trị dự đoán dương: 91,67%, giá trị dự đoán âm: 44,44%. Trong thực hành lâm sàng, nên xét nghiệm chất chỉ điểm sinh học NGAL để góp phần chẩn đoán và tiên lượng hội chứng tim thận típ 1. TÀI LIỆU THAM KHẢO 1. Nguyễn Văn Tuấn (2014), Phân tích dữ liệu với R, Nhà xuất bản Tổng hợp TPHCM, tr. 256-258. 2. Nguyễn Hoàng Minh Phương (2012), “Nghiên cứu rối loạn chức năng thận ở người bệnh suy tim cấp”, Y Học TP. Hồ Chí Minh. 16 (1), tr. 101-105. 3. Nguyễn Văn Tuấn (2015), “Y học Thực chứng”, NXB Y Học, tr. 151-152, 363-366. 4. Fan Z. et al. (2018), “Nomogram Model to Predict Cardiorenal Syndrome Type 1 in Patients with Acute Heart Failure”, Kidney Blood Press Res. 43 (6), pp. 1832-1841. 5. Aghel A Shrestha K, Mullens W, Et Al. (2010), “Serum neutrophil gelatinase-associated lipocalin (NGAL) in predicting worsening renal function in acute decompensated heart failure”, J Card Fail. 16, pp. 49-54. 6. Alan S. Maisel Et Al. (2011), “Prognostic utility of plasma neutrophil gelatinase associated lipocalin in patients with acute heart failure: The NGAL EvaLuation Along with B-type NaTriuretic Peptide in acutely decompensated heart failure (GALLANT) trial”, European Journal of Heart Failure. 13, pp. 846-851. 7. Anahita Izadi Et Al. (2016), “Value of Plasma/Serum Neutrophil Gelatinase-Associated Lipocalin in Detection of Pediatric Acute Kidney Injury; a Systematic Review and Meta-Analysis”, Int J Pediatr. 4 (11), pp. 3815-3836. 8. F. Fabbian (2011), “Clinical Features of Cardio-Renal Syndrome in a Cohort of Consecutive Patients Admitted to an Internal Medicine Ward”, The Open Cardiovascular Medicine Journal. 5, pp. 220-225. 9. Group Kidney Disease: Improving Global Outcomes (Kdigo) Acute Kidney Injury Work (2012), “KDIGO clinical practice guideline for acute kidney injury”, Kidney Int. 2 (1), pp. 138. 10. Lassus Jp Nieminen Ms, Peuhkurinen K, Et Al. (2010), “Markers of renal function and acute kidney injury in acute heart failure: definitions and impact on outcomes of the cardiorenal syndrome”, Eur Heart J. 31, pp. 2791- 2798. 11. Margarida Alvelos Et Al. (2011), “Neutrophil Gelatinase-Associated Lipocalin in the Diagnosis of Type 1 Cardio-Renal Syndrome in the General Ward”, Clin J Am Soc Nephrol. 6 (3), pp. 476-481. 12. Nakada Et Al. (2017), “Prognostic Value of Urinary Neutrophil Gelatinase-Associated Lipocalin on the First Day of Admission for Adverse Events in Patients With Acute Decompensated Heart Failure”, J Am Heart Assoc. 6, pp. e004582. 13. Prins Et Al. (2015), “Cardiorenal syndrome type 1: Renal Dysfunction in Acute Decompensated Heart Failure”, J Clin Outcomes Manag. 22 (10), pp. 443-454. 14. Belziti César A et al. (2010), “Worsening renal function in patients admitted with acute decompensated heart failure: incidence, risk factors and prognostic implications”, Revista Española de Cardiología (English Edition). 63 (3), pp. 294-302. 15. Ezekowitz Justin A et al. (2017), “2017 Comprehensive update of the Canadian Cardiovascular Society guidelines for the management of heart failure”, Canadian Journal of Cardiology. 33 (11), pp. 1342-1433.
File đính kèm:
 nghien_cuu_vai_tro_chat_chi_diem_sinh_hoc_ngal_huyet_tuong_t.pdf
nghien_cuu_vai_tro_chat_chi_diem_sinh_hoc_ngal_huyet_tuong_t.pdf

