Nghiên cứu kết quả điều trị ung thư vòm mũi họng bằng xạ trị điều biến liều phối hợp hóa trị đồng thời tại Bệnh viện Trung ương Huế
Đánh giá kết quả đáp ứng, độc tính cấp và muộn trong điều trị ung thư vòm mũi họng bằng phối hợp hóa xạ trị đồng thời với xạ trị điều biến liều.

Trang 1

Trang 2

Trang 3
Trang 4
Trang 5

Trang 6
Trang 7

Trang 8

Trang 9
Bạn đang xem tài liệu "Nghiên cứu kết quả điều trị ung thư vòm mũi họng bằng xạ trị điều biến liều phối hợp hóa trị đồng thời tại Bệnh viện Trung ương Huế", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Nghiên cứu kết quả điều trị ung thư vòm mũi họng bằng xạ trị điều biến liều phối hợp hóa trị đồng thời tại Bệnh viện Trung ương Huế

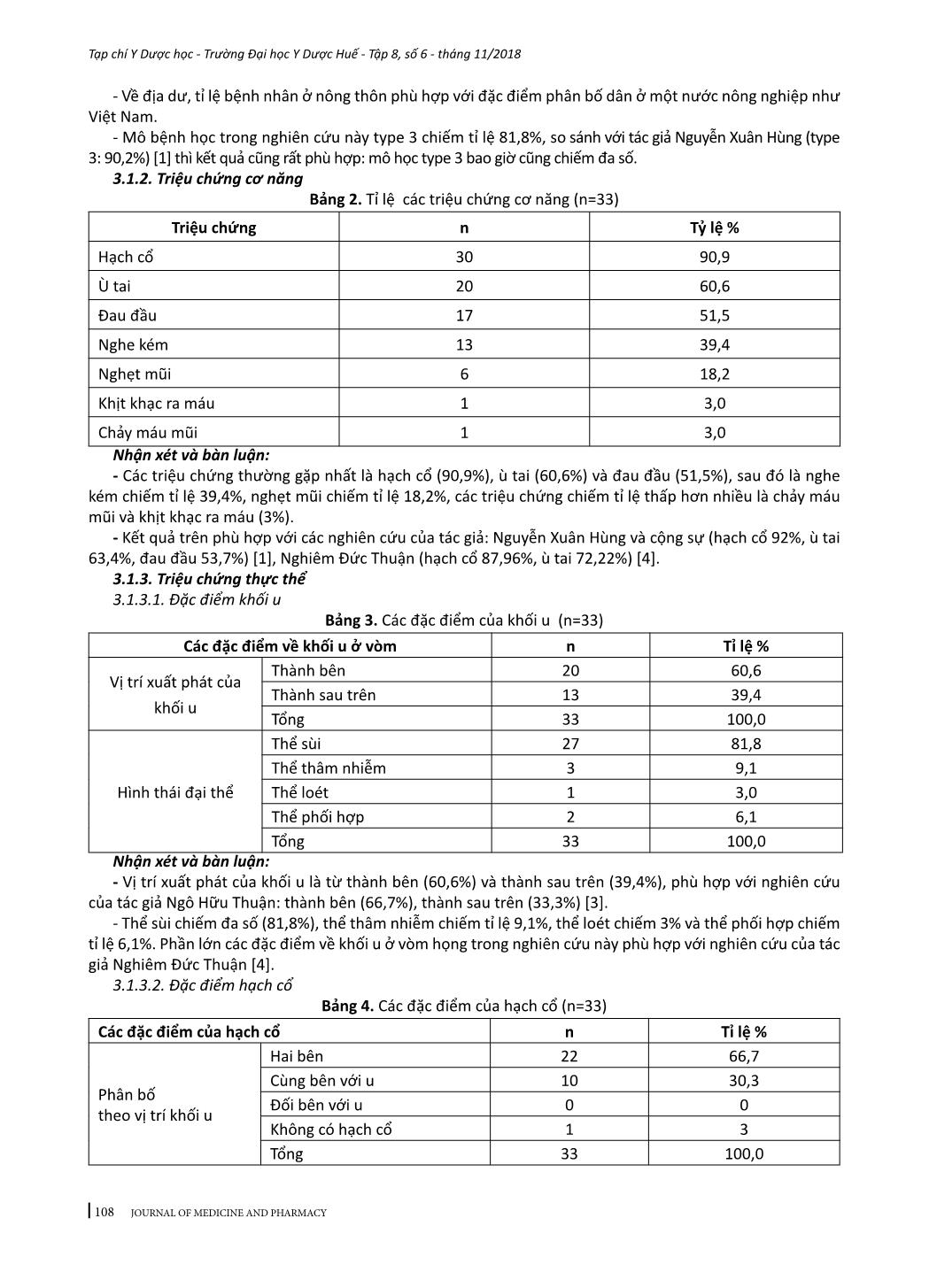
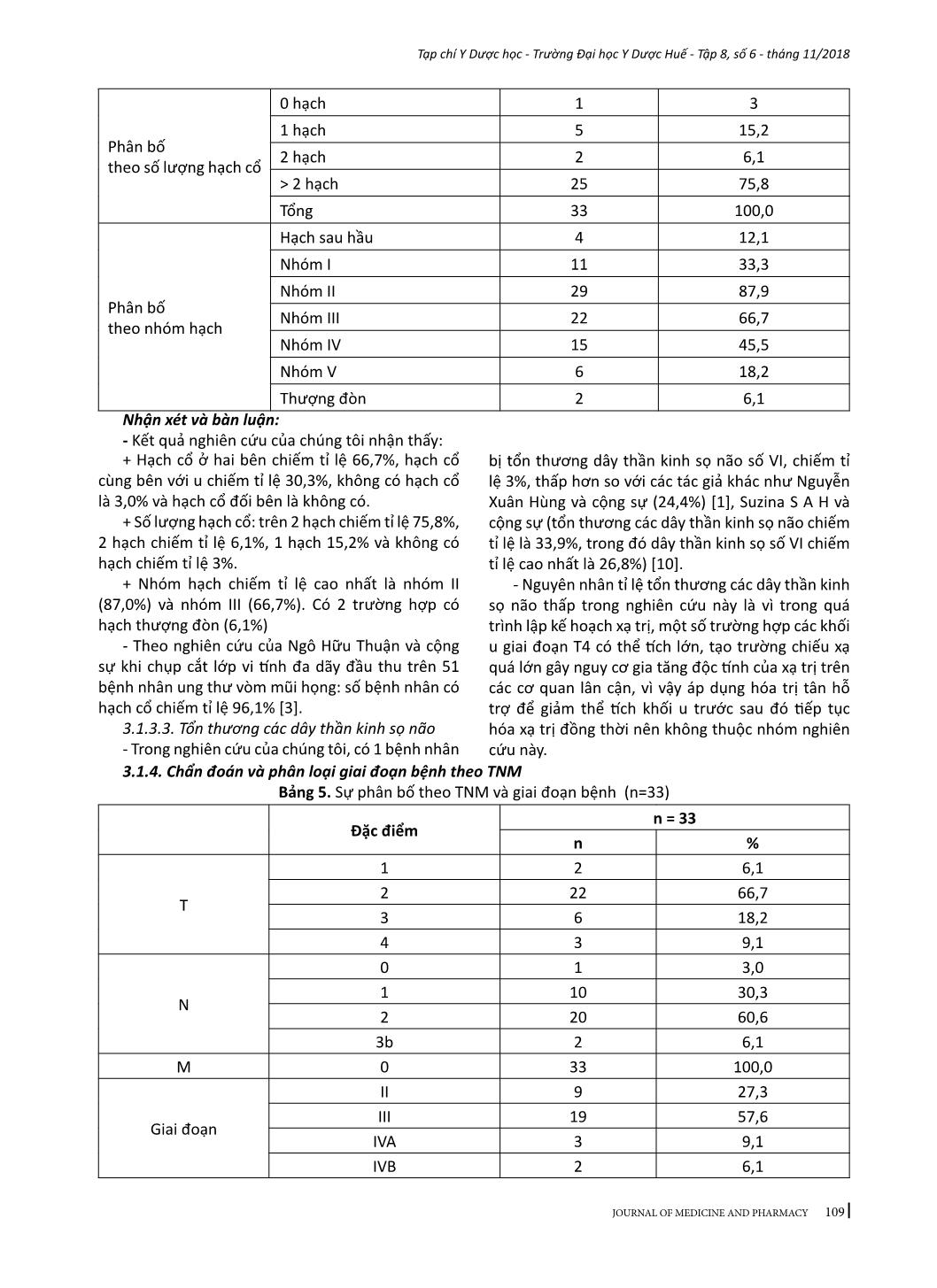
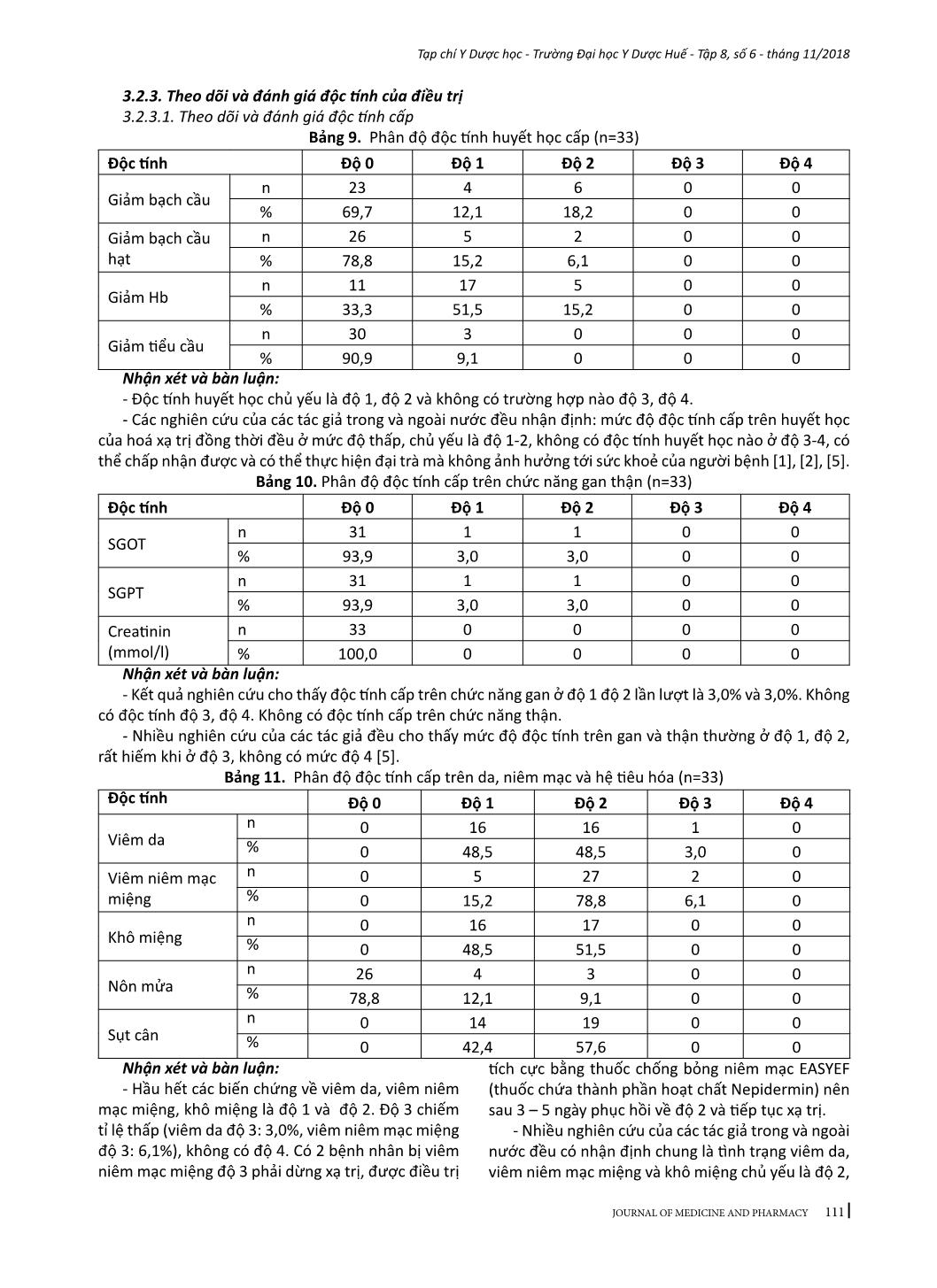
105 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY 7NGHIÊN CỨU KẾT QUẢ ĐIỀU TRỊ UNG THƯ VÒM MŨI HỌNG BẰNG XẠ TRỊ ĐIỀU BIẾN LIỀU PHỐI HỢP HÓA TRỊ ĐỒNG THỜI TẠI BỆNH VIỆN TRUNG ƯƠNG HUẾ Võ Nguyên Tín1, Phạm Nguyên Tường2, Đặng Thanh3 (1) Khoa Tai Mũi Họng, Bệnh viện C Đà Nẵng (2) Trung tâm Ung bướu, Bệnh viện Trung ương Huế (3) Bộ môn Tai Mũi Họng, Trường Đại học Y Dược Huế Tóm tắt Mục tiêu: Đánh giá kết quả đáp ứng, độc tính cấp và muộn trong điều trị ung thư vòm mũi họng bằng phối hợp hóa xạ trị đồng thời với xạ trị điều biến liều. Đối tượng và phương pháp nghiên cứu: Tiến cứu 33 bệnh nhân ung thư vòm mũi họng được điều trị bằng xạ trị điều biến liều phối hợp hóa trị đồng thời tại Trung tâm Ung bướu Bệnh viện Trung ương Huế từ tháng 5 năm 2016 đến tháng 7 năm 2018, xạ trị điều biến liều vào u và hạch 70 Gy, liều dự phòng hạch cổ 50 Gy, đồng thời dùng cisplatin 30mg/m2 da/tuần trong 4-6 tuần. Tất cả các bệnh nhân đều được đánh giá kết quả đáp ứng u và hạch theo tiêu chí RECIST, đánh giá độc tính cấp theo CTCAE v3.0 (criteria and toxicities according to common terminology criteria for adverse events) và độc tính muộn theo RTOG/EORTC (Toxicity criteria of the Radiation Therapy Oncology Group/the European Organization for Research and Treatment of Cancer). Kết quả: Đáp ứng chung tính cho cả u và hạch ở thời điểm 3 tháng sau điều trị là: đáp ứng hoàn toàn chiếm tỉ lệ 81,8%, đáp ứng một phần chiếm tỉ lệ 18,2%. Độc tính cấp: không có trường hợp nào độc tính cấp trên huyết học độ 3, độ 4; viêm niêm mạc miệng độ 3 chiếm tỉ lệ 6,1%, viêm da độ 3 chiếm tỉ lệ 3%. Độc tính muộn: khô miệng độ 3 chiếm tỉ lệ 6,1%, xơ hóa da cổ và khít hàm không có độc tính độ 3 độ 4, không ghi nhận trường hợp nào hoại tử xương hàm. Kết luận: Phác đồ hoá xạ trị đồng thời ung thư vòm mũi họng với xạ trị điều biến liều cho kết quả điều trị khá cao, các độc tính cấp và muộn đều ở mức độ thấp và có thể chấp nhận được. Từ khóa: Xạ trị điều biến liều, hóa xạ trị đồng thời, ung thư vòm mũi họng Abstract INTENSITY-MODULATED RADIATION THERAPY WITH CONCURRENT CHEMOTHERAPY FOR NASOPHARYNGEAL CARCINOMA Vo Nguyen Tin1, Pham Nguyen Tuong2, Dang Thanh3 (1) Danang C Hospital (2) Hue Central Hospital (3) Hue University of Medicine and Pharmacy Purpose: To evaluate tumour response, acute and late toxicity in nasopharyngeal cancer (NPC) patients treated with intensity modulated radiotherapy (IMRT) with cisplatin chemotherapy. Materials and Methods: 33 NPC patients, received IMRT concurrently with four to six cycles of cisplatin (30 mg/m2/day) every six weeks between May 2016 and July 2018, were evaluated prospectively. The doses to the planning target volumes of primary tumor and involved lymph nodes, uninvolved regional nodal areas were 70 Gy and 50 Gy respectively. All patients were evaluated for tumour and node response using response evaluation criteria in solid tumour (RECIST) criteri, acute and late toxicities according to CTCAE version 3.0 (common terminology criteria for adverse events), RTOG/EORTC (Toxicity criteria of the Radiation Therapy Oncology Group/the European Organization for Research and Treatment of Cancer). Results: At three months after chemoradiation, 81.8% and 18.2% of patients achieved complete and partial response, respectively. Grade 3 acute toxicities were oral mucositis (6.1%), dermatitis (3%). Grade 3 late toxicities were xerostomia 2/33(6.1%). There was no grade 3 to grade 4 neck fibrosis and trismus, none of the patients developed mandibular bone necrosis. Conclusion: - Địa chỉ liên hệ: Võ Nguyên Tín, email: tintmh@gmail.com - Ngày nhận bài:18/10/2018; Ngày đồng ý đăng: 10/11/2018, Ngày xuất bản: 17/11/2018 106 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY Cisplatin concurrently with IMRT provided excellent tumour response, manageable toxicities and good compliance. Keywords: intensity-modulated radiation therapy, Concurrent chemotherapy and radiation therapy, nasopharyngeal carcinoma. 1. ĐẶT VẤN ĐỀ Trong những năm gần đây, bệnh ung thư đã dần trở thành một mối đe dọa gây tử vong hàng đầu trên khắp thế giới. Hàng năm, có hơn 14 triệu ca mắc mới và 8,2 triệu ca tử vong do nguyên nhân ung thư (chưa tính đến các ung thư da không hắc tố), theo Globocan 2012. Trong số đó, ung thư của vùng đầu cổ chiếm tỉ lệ cao: 1.240.643 ca mắc mới và hơn 600.000 ca tử vong. Tại Việt Nam, số ca mắc mới của ung thư đầu - cổ là 15014 ca (chiếm 12% tổng số ca mắc mới ung thư) và có 8653 ca tử vong, theo Globocan 2012. Dựa trên các nghiên cứu ghi nhận ung thư ở từng vị trí cụ thể ở vùng đầu cổ cho thấy ung thư vòm mũi họng chiếm tỷ lệ cao nhất, tiếp đến là ung thư khoang miệng, ung thư thanh quản hạ họng... Ung thư vòm mũi họng là loại ung thư xuất phát từ lớp biểu mô của vòm mũi họng, có đặc điểm riêng về dịch tễ học, bệnh học và điều trị so với các nhóm ung thư vùng đầu cổ khác. Điều trị ung thư vòm họng chủ yếu bằng xạ trị và hóa trị, trong đó xạ trị đóng vai trò quan trọng hàng đầu, đặc biệt đối với những giai đoạn tiến triển tại chỗ tại vùng. Do đặc điểm nằm cạnh các cơ quan quan trọng của các ung thư đầu - cổ (nền sọ, mạch máu lớn vùng cổ, tuyến mang tai), phẫu thuật trong ung thư vòm mũi họng có vai trò hạn chế, chủ yếu là dùng để sinh thiết u hoặc vét hạch cổ triệt để do tồn dư sau điều trị. Hóa trị được chỉ định cho các ung thư giai đoạn muộn, tái phát sớm hoặc đề kháng với xạ trị. Phác đồ phối hợp hóa - xạ trị đồng thời làm tăng hiệu quả điều trị. Mục đích chính của phác đồ là làm tăng tính nhạy cảm của tế bào và tổ chức ung thư với tia bức xạ, đồng thời tiêu diệt những tế bào ung thư đã di căn vi thể. Ưu điểm của phương pháp này là làm tăng tỉ lệ kiểm soát tại chỗ - tại vùng, cải thiện sống thêm. Vùng chiếu xạ cho ung thư vùng vòm mũi họn ... hư Nguyễn Xuân Hùng và cộng sự (24,4%) [1], Suzina S A H và cộng sự (tổn thương các dây thần kinh sọ não chiếm tỉ lệ là 33,9%, trong đó dây thần kinh sọ số VI chiếm tỉ lệ cao nhất là 26,8%) [10]. - Nguyên nhân tỉ lệ tổn thương các dây thần kinh sọ não thấp trong nghiên cứu này là vì trong quá trình lập kế hoạch xạ trị, một số trường hợp các khối u giai đoạn T4 có thể tích lớn, tạo trường chiếu xạ quá lớn gây nguy cơ gia tăng độc tính của xạ trị trên các cơ quan lân cận, vì vậy áp dụng hóa trị tân hỗ trợ để giảm thể tích khối u trước sau đó tiếp tục hóa xạ trị đồng thời nên không thuộc nhóm nghiên cứu này. 3.1.4. Chẩn đoán và phân loại giai đoạn bệnh theo TNM Bảng 5. Sự phân bố theo TNM và giai đoạn bệnh (n=33) Đặc điểm n = 33 n % T 1 2 6,1 2 22 66,7 3 6 18,2 4 3 9,1 N 0 1 3,0 1 10 30,3 2 20 60,6 3b 2 6,1 M 0 33 100,0 Giai đoạn II 9 27,3 III 19 57,6 IVA 3 9,1 IVB 2 6,1 110 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY Nhận xét và bàn luận - U giai đoạn T2 chiếm đa số với tỉ lệ 66,7%. Kế đến là u giai đoạn T3, T4, T1 chiếm tỉ lệ lần lượt là 18,1%, 9,1% và 6,1%. So sánh với tác giả Đặng Huy Quốc Thịnh, u giai đoạn T3 và T4 có tỉ lệ lần lượt là 47,9%, 21,5%, u ở giai đoạn T2 có tỉ lệ là 24,8%, T1 chiếm tỉ lệ 5,8% [2]. - Đối với giai đoạn của hạch, N2 và N1 là cao nhất lần lượt chiếm tỉ lệ 60,6% và 30,3%, tiếp đến là N3b chiếm tỉ lệ 6,1% và N0 chiếm tỉ lệ 3,0%. Tỉ lệ hạch N2 trong nghiên cứu này tương đương với các tác giả Đặng Huy Quốc Thịnh (hạch N2 chiếm tỉ lệ 62,8%), Ngô Hữu Thuận và cộng sự (hạch N2 chiếm tỉ lệ 66,7%) [2], [3]. - Trong nghiên cứu này, chủ yếu các bệnh nhân thuộc giai đoạn III chiếm tỷ lệ 57,6%. Giai đoạn IIB, IVA, IVB chiếm tỉ lệ lần lượt là 27,3%, 9,1% và 6,1%. Đây là một đặc điểm của ung thư vòm mũi họng, hầu hết các bệnh nhân bước vào điều trị đã ở giai đoạn muộn. 3.2. Kết quả điều trị 3.2.1. Phác đồ điều trị 3.2.1.1. Đặc điểm xạ trị Bảng 6. Bảng phân bố liều xạ (n=33) Xạ trị IMRT Số bệnh nhân % Liều xạ 70Gy vào u, 50Gy vào hạch 33 100,0 Số buổi xạ trị 33 28 84,8 35 5 15,2 Nhận xét và bàn luận: - Toàn bộ số bệnh nhân đều nhận đủ liều 70Gy vào u và 50Gy vào hạch, tuy nhiên do kỹ thuật phân liều nên số bệnh nhân được xạ trị theo kỹ thuật phân liều SIB (simultaneous integrated boost: phát xạ bổ sung đồng thời) chiếm tỉ lệ 84,8% (33 buổi) so với kỹ thuật phân liều SEQ (Sequential: phát xạ liên tục) chiếm tỉ lệ 15,2% (35 buổi). - Theo tác giả Songthong, không có sự khác biệt về đáp ứng u, độc tính và thời gian sống còn giữa hai kỹ thuật phân liều SEQ-IMRT và SIB-IMRT [5]. 3.2.1.2. Đặc điểm hóa trị Bảng 7. Sự tuân thủ số chu kỳ Cisplatin (n=33) Số chu kỳ Cisplatin (30mg/m2 da/tuần) n Tỉ lệ % 4 9 27,3 5 6 18,2 6 18 54,5 Tổng 33 100,0 Nhận xét và bàn luận: - Chúng tôi ghi nhận số bệnh nhân hoàn tất đủ 6 chu kỳ Cisplatin là 18/33 trường hợp chiếm tỉ lệ 54,5%, có 6 bệnh nhân nhận 5 chu kỳ Cisplatin chiếm tỉ lệ 18,2% và 9 bệnh nhân nhận 4 chu kỳ Cisplatin chiếm tỉ lệ 27,3%. - Nguyên nhân chủ yếu khiến cho bệnh nhân không thể nhận đủ 6 chu kỳ Cisplatin là do độc tính cấp trên huyết học và độc tính cấp trên da, niêm mạc, hệ tiêu hóa 3.2.2. Đánh giá đáp ứng chung cho cả u và hạch Bảng 8. Mức độ đáp ứng chung cho cả u và hạch (n=33) Kết quả n % Đáp ứng hoàn toàn 27 81,8 Đáp ứng 1 phần 6 18,2 Tổng 33 100,0 Nhận xét và bàn luận: - Có 27 bệnh nhân đáp ứng hoàn toàn cả u và hạch (chiếm tỉ lệ 81,8%) và 6 bệnh nhân đáp ứng một phần (chiếm tỉ lệ 18,2%), tương tự như kết quả của Anussara Songthong (đáp ứng hoàn toàn và đáp ứng một phần chiếm tỉ lệ lần lượt là 82,2%, 17,8%) [5]. - Một số tác giả nghiên cứu nước ngoài khi so sánh giữa xạ trị 2D, 3D, IMRT thì nhận thấy rằng kết quả đáp ứng u và hạch cũng tương tự như nhau [9]. 111 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY 3.2.3. Theo dõi và đánh giá độc tính của điều trị 3.2.3.1. Theo dõi và đánh giá độc tính cấp Bảng 9. Phân độ độc tính huyết học cấp (n=33) Độc tính Độ 0 Độ 1 Độ 2 Độ 3 Độ 4 Giảm bạch cầu n 23 4 6 0 0 % 69,7 12,1 18,2 0 0 Giảm bạch cầu hạt n 26 5 2 0 0 % 78,8 15,2 6,1 0 0 Giảm Hb n 11 17 5 0 0 % 33,3 51,5 15,2 0 0 Giảm tiểu cầu n 30 3 0 0 0 % 90,9 9,1 0 0 0 Nhận xét và bàn luận: - Độc tính huyết học chủ yếu là độ 1, độ 2 và không có trường hợp nào độ 3, độ 4. - Các nghiên cứu của các tác giả trong và ngoài nước đều nhận định: mức độ độc tính cấp trên huyết học của hoá xạ trị đồng thời đều ở mức độ thấp, chủ yếu là độ 1-2, không có độc tính huyết học nào ở độ 3-4, có thể chấp nhận được và có thể thực hiện đại trà mà không ảnh hưởng tới sức khoẻ của người bệnh [1], [2], [5]. Bảng 10. Phân độ độc tính cấp trên chức năng gan thận (n=33) Độc tính Độ 0 Độ 1 Độ 2 Độ 3 Độ 4 SGOT n 31 1 1 0 0 % 93,9 3,0 3,0 0 0 SGPT n 31 1 1 0 0 % 93,9 3,0 3,0 0 0 Creatinin (mmol/l) n 33 0 0 0 0 % 100,0 0 0 0 0 Nhận xét và bàn luận: - Kết quả nghiên cứu cho thấy độc tính cấp trên chức năng gan ở độ 1 độ 2 lần lượt là 3,0% và 3,0%. Không có độc tính độ 3, độ 4. Không có độc tính cấp trên chức năng thận. - Nhiều nghiên cứu của các tác giả đều cho thấy mức độ độc tính trên gan và thận thường ở độ 1, độ 2, rất hiếm khi ở độ 3, không có mức độ 4 [5]. Bảng 11. Phân độ độc tính cấp trên da, niêm mạc và hệ tiêu hóa (n=33) Độc tính Độ 0 Độ 1 Độ 2 Độ 3 Độ 4 Viêm da n 0 16 16 1 0 % 0 48,5 48,5 3,0 0 Viêm niêm mạc miệng n 0 5 27 2 0 % 0 15,2 78,8 6,1 0 Khô miệng n 0 16 17 0 0 % 0 48,5 51,5 0 0 Nôn mửa n 26 4 3 0 0 % 78,8 12,1 9,1 0 0 Sụt cân n 0 14 19 0 0 % 0 42,4 57,6 0 0 Nhận xét và bàn luận: - Hầu hết các biến chứng về viêm da, viêm niêm mạc miệng, khô miệng là độ 1 và độ 2. Độ 3 chiếm tỉ lệ thấp (viêm da độ 3: 3,0%, viêm niêm mạc miệng độ 3: 6,1%), không có độ 4. Có 2 bệnh nhân bị viêm niêm mạc miệng độ 3 phải dừng xạ trị, được điều trị tích cực bằng thuốc chống bỏng niêm mạc EASYEF (thuốc chứa thành phần hoạt chất Nepidermin) nên sau 3 – 5 ngày phục hồi về độ 2 và tiếp tục xạ trị. - Nhiều nghiên cứu của các tác giả trong và ngoài nước đều có nhận định chung là tình trạng viêm da, viêm niêm mạc miệng và khô miệng chủ yếu là độ 2, 112 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY độ 3 chiếm tỉ lệ thấp, hầu như không có độ 4 [2], [5]. + Đối với triệu chứng nôn, trong nghiên cứu này chúng tôi ghi nhận tỉ lệ độ 1 và độ 2 là 21,2%, tương đương so với các tác giả khác như Nguyễn Xuân Hùng và cộng sự (22%) [1], Đặng Huy Quốc Thịnh (19%) [2]. Sự tương đồng này cũng dễ hiểu khi nhìn dưới khía cạnh lâm sàng, sử dụng hóa chất trị ung thư thì khả năng xảy ra nôn sẽ cao hơn so với không sử dụng. + Tình trạng khô miệng, viêm niêm mạc miệng, mệt mỏi chán ăn kết hợp với nôn làm tình trạng dinh dưỡng giảm sút dẫn đến sụt cân. Tỉ lệ sụt cân trong nghiên cứu của chúng tôi là độ 1, độ 2 chiếm tỉ lệ lần lượt là 42,4%, 51,3%. + Nhìn chung, tỉ lệ độc tính trên da, niêm mạc miệng, hệ tiêu hóa có thể chấp nhận được trong phác đồ điều trị bằng hóa xạ trị đồng thời với xạ trị điều biến liều. 3.2.3.2. Theo dõi và đánh giá độc tính muộn Bảng 10. Phân độ độc tính muộn (n=33) Độc tính Mức độ độc tính Độ 0 Số BN(%) Độ 1 Số BN(%) Độ 2 số BN(%) Độ 3 số BN(%) Độ 4 số BN(%) Khô miệng 0 25 (75,8) 6 (18,2) 2 (6,1) 0 Xơ hóa da cổ 0 26 (78,8) 7 (21,2) 0 0 Khít hàm 0 31 (93,9) 2 (6,1) 0 0 Hoại tử xương hàm 0 0 0 0 0 Nhận xét và bàn luận: - Độc tính muộn được chúng tôi đánh giá từ tháng thứ sáu sau điều trị, theo hệ thống phân loại biến chứng muộn do xạ trị của RTOG/ EORTC [6] và ghi nhận các độc tính muộn bao gồm: khô miệng, xơ hóa da, khít hàm và hoại tử xương hàm. Trong đó hai độc tính khô miệng và xơ hoá da hay gặp nhất kế đến là khít hàm. - Khô miệng trong nghiên cứu này chủ yếu gặp độ 1 (75,8%) và độ 2 (18,2%), độ 3 chiếm tỉ lệ thấp (6,1%). Nhiều nghiên cứu của các tác giả khác cho kết quả cũng tương tự như trong nghiên cứu của tác giả Wang Jianhua và cộng sự đánh giá độc tính muộn cho 138 bệnh nhân ung thư vòm mũi họng được điều trị bằng hóa xạ trị đồng thời với kỹ thuật xạ trị điều biến liều nhận thấy khô miệng độ 3 chiếm tỉ lệ 11,63% [11]. Hoặc trong nghiên cứu của tác giả Pan Xing Bin cho thấy khô miệng độ 1 là 71,83%, độ 2 là 18,31%, không có độ 3 và độ 4 [9]. - Tình trạng xơ hóa da vùng chiếu xạ tại cổ cũng thường gặp trên lâm sàng, đa số ở mức độ 1 và 2, nếu gặp độ 3 và độ 4 thì bệnh nhân bị ảnh hưởng đến vận động vùng cổ. Trong nghiên cứu của chúng tôi, xơ hóa da vùng cổ chủ yếu gặp độ 1 (78,8%) và độ 2 (21,2%), không gặp độ 3, độ 4. Trong nghiên cứu của các tác giả khác thì xơ hóa da vùng cổ chủ yếu là độ 1 và độ 2, độ 3 rất ít gặp, nếu có thì tỉ lệ rất thấp như trong nghiên cứu của Pan Xin Bin và cộng sự cho thấy xơ hóa da vùng cổ độ 1 chiếm tỉ lệ 77,46%, độ 2 chiếm tỉ lệ 14,08%, không có độ 3 và độ 4 [9]. - Trong quá trình xạ trị, vùng chiếu xạ bao gồm luôn cả khớp thái dương hàm nên ảnh hưởng đến sự vận động của khớp này, hậu quả là bệnh nhân há miệng khó khăn, trên lâm sàng chúng tôi hay gặp tình trạng há miệng khó khăn sau xạ trị, ảnh hưởng đến ăn uống của người bệnh. Tại thời điểm đánh giá sau 6 tháng điều trị, chúng tôi ghi nhận tình trạng khít hàm độ 1 chiếm tỉ lệ 93,9%, độ 2 chiếm tỉ lệ 6,1%, không có độ 3 độ 4. Kết quả nghiên cứu của chúng tôi cũng tương tự với tác giả Pan Xin Bin và cộng sự (độ 0: 11,26%, độ 1: 84,51%, độ 2: 4,23%) [9]. - Trong nghiên cứu của chúng tôi không ghi nhận trường hợp nào hoại tử xương hàm. Theo nhiều nghiên cứu của các tác giả thì tình trạng hoại tử xương hàm sau điều trị rất hiếm gặp, nếu gặp thì chiếm tỉ lệ rất thấp [5]. 4. KẾT LUẬN Qua kết quả nghiên cứu trên, chúng tôi rút ra một số kết luận sau: 4.1. Đặc điểm lâm sàng và cận lâm sàng của ung thư vòm họng - Tuổi nhỏ nhất là 19, cao nhất là 77, tuổi trung bình 48,09 ± 13,32. - Nam mắc bệnh nhiều hơn nữ với tỉ suất nam/ nữ là 2/1. - Tỉ lệ bệnh nhân ở nông thôn 78,8% cao hơn ở thành thị 21,2% - Về mô bệnh học: ung thư biểu mô không biệt hóa chiếm tỉ lệ 81,8%, ung thư biểu mô không sừng hóa chiếm tỉ lệ 12,1% và ung thư biểu mô vảy sừng hóa chiếm tỉ lệ 6,1%. - Các triệu chứng cơ năng thường gặp là: nổi hạch cổ 90,9%, ù tai 60,6%, đau đầu 51,5%, nghe 113 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 8, số 6 - tháng 11/2018 JOURNAL OF MEDICINE AND PHARMACY kém 39,4%, nghẹt mũi 18,2%, khịt khạc ra máu 3,0% và chảy máu mũi 3,0%. - Đặc điểm khối u vòm: Vị trí xuất phát của u chủ yếu là từ thành bên (60,6%) và thành sau trên (39,4%). Thể sùi chiếm đa số (81,8%), thể thâm nhiễm chiếm tỉ lệ 9,1%, thể phối hợp chiếm tỉ lệ 6,1% và thể loét chiếm tỉ lệ 3,0% - Đặc điểm hạch cổ: Chủ yếu là hạch cổ hai bên (66,7%), hạch cổ cùng bên với u (30,3%) - Bệnh giai đoạn III chiếm tỉ lệ 57,6%, giai đoạn II 27,3% và giai đoạn IV 15,2%. 4.2. Kết quả điều trị của ung thư vòm họng - Đáp ứng hoàn toàn cho cả u và hạch sau điều trị chiếm tỉ lệ 81,8%, đáp ứng một phần cho cả u và hạch chiếm tỉ lệ 18,2%. - Độc tính cấp huyết học: chủ yếu là độ 1 và độ 2, không có trường hợp nào độ 3 và độ 4. - Độc tính cấp trên chức năng gan thận: chức năng gan thận hầu như không bị ảnh hưởng. - Độc tính cấp trên da, niêm mạc và hệ tiêu hóa: hầu hết tập trung ở độ 1 và độ 2, chỉ có 2 trường hợp viêm niêm mạc miệng độ 3 (chiếm tỉ lệ 6,1%) và 1 trường hợp viêm da độ 3 (chiếm tỉ lệ 3,0%). - Độc tính muộn: ghi nhận có khô miệng, xơ hóa da cổ và khít hàm, không gặp trường hợp nào hoại tử xương hàm. Độc tính muộn chủ yếu là độ 1 và độ 2, độ 3 chỉ có khô miệng 2 trường hợp chiếm tỉ lệ 6,1%. TÀI LIỆU THAM KHẢO 1. Nguyễn Xuân Hùng, Phạm Nguyên Tường, Đặng Thanh, Võ Lâm Phước (2015), “Nghiên cứu kết quả điều trị ung thư vòm mũi họng bằng hóa xạ trị đồng thời tại bệnh viện Trung ương Huế”, Tạp chí Tai Mũi Họng Việt Nam, Số 1, tr. 37-43. 2. Đặng Huy Quốc Thịnh (2010), “Lợi ích và độc tính cấp của hóa – xạ trị đồng thời với cisplatin mỗi tuần trong ung thư vòm hầu giai đoạn tiến xa tại chổ tại vùng”, Tạp chí Y học TPHCM, Tập14, Số 4, tr 167-172. 3. Ngô Hữu Thuận và CS (2016), “Nghiên cứu đặc điểm hình ảnh cắt lớp vi tính đa dãy đầu thu trong chẩn đoán ung thư vòm họng”, Kỷ yếu hội nghị khoa học Tai Mũi Họng toàn quốc lần thứ XIX, tr. 27-34. 4. Nghiêm Đức Thuận (2013), “Đặc điểm lâm sàng ung thư vòm họng”, Tạp chí Y Học Thực Hành (866), tr.124-128 Tiếng Anh 5. Anussara Songthong (2015), “Efficacy of intensity- modulated radiotherapy with concurrent carboplatin in nasopharyngeal carcinoma”, Radiol Oncol 49(2), pp. 155- 162. 6. Cox James D et al (1995), “Toxicity criteria of the radiation therapy oncology group (rtog) and the european organization for research and Treatment of cancer (eortc)”, Radiation Oncology, Vol. 3, pp.1341 – 1346. 7. Common Terminology Criteria for Adverse Events v3.0 (CTCAE) Publish Date: August 9, 2006. 8. Eisenhauer E.A et al (2009), “New response evaluation criteria in solid tumours: Revised RECIST guideline (version 1.1)”, European journal of cancer, Vol 45, pp. 228 –247 9. Pan Xin-Bin, Chen Kai-Hua et al (2017), “Comparison of the efficacy between intensity-modulated radiotherapy and two-dimensional conventional radiotherapy in stage II nasopharyngeal carcinoma”, Oncotarget, Vol. 8, (No. 44), pp: 78096-78104. 10. Suzina S A H (2003), “Clinical Presentation of Patients with Nasopharyngeal Carcinoma”, Med J Malaysia Vol 58 No 4, pp. 539-545. 11. Wang Jianhua et al (2012), “Failure patterns and survival in patients with nasopharyngeal carcinoma treated with intensity modulated radiation in Northwest China: A pilot study”, Radiation Oncology, vol 7, pp. 1-7.
File đính kèm:
 nghien_cuu_ket_qua_dieu_tri_ung_thu_vom_mui_hong_bang_xa_tri.pdf
nghien_cuu_ket_qua_dieu_tri_ung_thu_vom_mui_hong_bang_xa_tri.pdf

