Kết quả điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em
Mục tiêu: đánh giá kết quả điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em. Đối tượng và phương pháp: mô tả tiến cứu không có nhóm chứng trên 30 BN trẻ em < 16 tuổi được chẩn đoán và điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu tại Bệnh viện Mắt Trung ương.

Trang 1

Trang 2

Trang 3

Trang 4
Trang 5

Trang 6

Trang 7
Bạn đang xem tài liệu "Kết quả điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Kết quả điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em

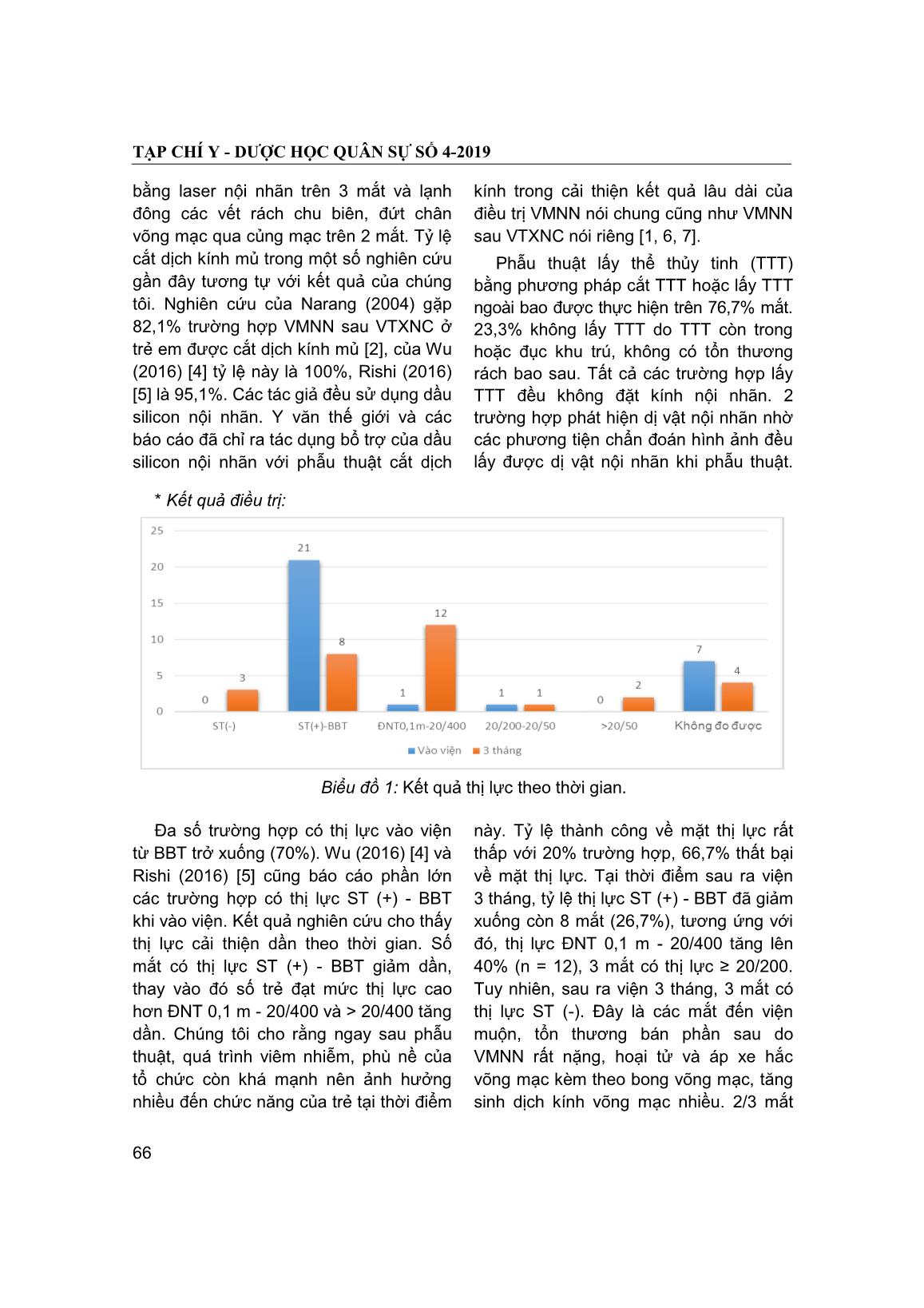
TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 62 KẾT QUẢ ĐIỀU TRỊ VIÊM MỦ NỘI NHÃN SAU VẾT THƢƠNG XUYÊN NHÃN CẦU Ở TRẺ EM Thẩm Trương Khánh Vân1; Nguyễn Thị Ngọc Ánh1; Đỗ Như Hơn2 TÓM TẮT Mục tiêu: đánh giá kết quả điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em. Đối tượng và phương pháp: mô tả tiến cứu không có nhóm chứng trên 30 BN trẻ em < 16 tuổi được chẩn đoán và điều trị viêm mủ nội nhãn sau vết thương xuyên nhãn cầu tại Bệnh viện Mắt Trung ương. Kết quả: tuổi trung bình 8,03 ± 3,99, nhóm 6 - 10 tuổi hay gặp nhất. Nguyên nhân gây chấn thương chủ yếu là tác nhân thực vật (n = 11) và tác nhân kim loại (n = 11). 27 mắt (90%) có vết thương xuyên giác mạc. 25 mắt (83,3%) đục dịch kính độ 5. Xét nghiệm vi sinh trực tiếp dương tính ở 93,3% trường hợp (n = 29), 63,3% vi khuẩn Gram (+). 29 mắt (96,7%) được cắt dịch kính mủ, 90% trường hợp có bơm dầu silicon nội nhãn, 1 mắt (3,3%) điều trị nội khoa. Tại thời điểm sau ra viện 3 tháng, 20% trường hợp (n = 6) có thị lực ≥ 20/400, 10% thị lực ST (-). Không có trường hợp nào tăng nhãn áp. 43,3% trường hợp (n = 13) có kết quả giải phẫu tốt. Kết quả thị lực phụ thuộc vào thị lực khi vào viện, mức độ hoại tử và áp xe hắc võng mạc. Tỷ lệ mắt điều trị thành công về cả chức năng và giải phẫu rất thấp (13,3%). Tình trạng bong võng mạc trước mổ ảnh hưởng đến kết quả giải phẫu. 9 mắt (30%) có tăng sinh dịch kính võng mạc, 3 mắt (10%) xuất hiện bong võng mạc co kéo, 3 mắt (10%) nhuyễn hóa dầu, 2 mắt (6,7%) bị teo nhãn cầu. Kết luận: viêm mủ nội nhãn sau vết thương xuyên nhãn cầu ở trẻ em thường gặp ở độ tuổi 6 - 10, chủ yếu do vật sắc nhọn kim loại và thực vật gây ra. Nguyên nhân gây bệnh chủ yếu do vi khuẩn Gram (+). Thành công về mặt giải phẫu và chức năng rất thấp, tỷ lệ biến chứng sau mổ cao, chủ yếu là tăng sinh dịch kính võng mạc và bong võng mạc co kéo. * Từ khóa: Viêm mủ nội nhãn; Vết thương xuyên nhãn cầu; Trẻ em. The Outcome of Endophthalmitis Treament after Open Globe Injuries in Children Summary Objectives: To evaluate the outcome of endophthalmitis treatment after open globe injuries in children. Subjects and method: Descriptive prospective study analysis on 30 patients under 16 years old who was diagnosed and treated endophthalmitis following open globe injuries in Vietnam National Institute of Ophthalmology. Results: The mean age was 8.03 ± 3.99, the 6 - 10 years was the most common age group. The cause of the injury was mainly the plant agent (n = 11) and the metal agent (n = 11). 27 eyes (90%) had corneal penetrating. 25 eyes (83.3%) had 5 level scale of vitreous haze. Direct microbiological testing positive in 93.3% of cases (n = 29), 1. Bệnh viện Mắt Trung ương 2. Hội Nhãn khoa Việt Nam Người phản hồi (Corresponding): Thẩm Trương Khánh Vân (vankhanhvnio@gmail.com) Ngày nhận bài: 10/07/2018; Ngày phản biện đánh giá bài báo: 06/09/2018 Ngày đăng bài báo: 09/04/2019 TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 63 63.3% was Gram (+) bacteria. 29 eyes (96.7%) were vitrectomy, 90% had intra-ocular silicone tamponate, 1 eye (3.3%) received medical treatment. At the time of 3 months follow-up, 20% of cases (n = 6) had vision ≥ 20/400, 10% NLP. There were no cases of glaucoma. 43.3% of cases (n = 13) had good anatomical results. Visual acuity results depended on visual acuity, chorioretinopathy necrosis. Retinal detachment before surgery effected to anatomical results. 9 eyes (30%) had proliferative, 3 eyes (10%) appeared retinal detachment, 3 eyes (10%) of emulsification of silicone oil, 2 (6.7%) phthisis eyes. Conclusion: Endophthalmitis post open globe injuries in children aged 6 to 10 years, mainly caused by sharp metal and plant disease. The main cause of the disease was Gram (+) bacteria. Success of anatomical and function were very poor, the rate of postoperative complications was mainly proliferative and retinal detachment. * Keywords: Endophthalmitis; Open globe injuries; Children. ĐẶT VẤN ĐỀ Viêm mủ nội nhãn (VMNN) là một biến chứng nặng của vết thương xuyên nhãn cầu (VTXNC) ở trẻ em. Theo nghiên cứu của Narang (2004), tỷ lệ VMNN sau chấn thương ở trẻ em khá cao, có thể lên tới 54,1% số mắt VTXNC [2]. Bệnh gây tổn thương nặng về giải phẫu và chức năng thị giác của trẻ. Điều trị VMNN sau VTXNC ở trẻ em rất khó khăn, tỷ lệ thành công thấp, tỷ lệ di chứng cao do tác nhân gây bệnh thường là vi khuẩn có độc lực cao, phối hợp nhiều tác nhân gây bệnh, trẻ đến viện muộn, không phối hợp trong thăm khám. Vì vậy, chúng tôi tiến hành nghiên cứu với mục tiêu: Đánh giá kết quả điều trị VMNN sau VTXNC ở trẻ em. ĐỐI TƢỢNG VÀ PHƢƠNG PHÁP NGHIÊN CỨU 1. Đối tƣợng nghiên cứu. * Tiêu chuẩn lựa chọn: - Trẻ em 16 tuổi được chẩn đoán xác định VMNN sau VTXNC. - Không mắc bệnh toàn thân nặng hay các bệnh mắt khác kèm theo. - Gia đình đồng ý tham gia vào nghiên cứu. * Tiêu chuẩn loại trừ: - Bệnh nhân (BN) có bệnh toàn thân nặng hoặc có bệnh phối hợp tại mắt. - BN bỏ theo dõi điều trị. 2. Phƣơng pháp nghiên cứu. * Thiết kế nghiên cứu: Đây là một nghiên cứu theo phương pháp mô tả tiến cứu không có nhóm chứng. * C mẫu nghiên cứu: n = Z21-α/2 p (1-p) (p.ε)2 Trong đó: p: Tỷ lệ VMNN sau VTXNC đến muộn sau 72 giờ ở trẻ em theo nghiên cứu của Narang S(2004) là 0,82 [1]. ε: Khoảng sai lệch tương đối được ấn định trong nghiên cứu, ε = 0,2. α: Mức ý nghĩa thống kê, lấy α = 0,05. Z: (hệ số tin cậy) = 1,96 khi α = 0,05. Từ công thức trên cỡ mẫu cần nghiên cứu n 21 mắt. Do đó, chúng tôi lấy cỡ mẫu nghiên cứu n = 30 mắt. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 64 * hương pháp chọn mẫu: Chọn mẫu toàn thể liên tục BN trẻ em được chẩn đoán VMNN sau VTXNC đáp ứng được các tiêu chuẩn lựa chọn. * Các chỉ số và tiêu chí đánh giá: BN được hỏi bệnh, thu thập thông tin về tuổi, giới, tác nhân và hoàn cảnh gây chấn thương, thời gian từ khi chấn thươ ... rước và bán phần sau, các tổn thương phối hợp. Ghi nhận các phương pháp điều trị, kết quả thị lực, nhãn áp, tình trạng dịch kính võng mạc, các biến chứng tại thời điểm ra viện, 1 tuần, 1 tháng và 3 tháng sau khi ra viện. - Tiêu chí đánh giá: kết quả điều trị bao gồm kết quả chức năng và kết quả giải phẫu. - Kết quả chức năng: bao gồm kết quả thị lực và kết quả nhãn áp tại thời điểm theo dõi ra viện, sau khi ra viện 1 tuần, 1 tháng và 3 tháng. + Kết quả thị lực: tốt khi thị lực ≥ 20/400, xấu khi thị lực < 20/400, không đo được. + Kết quả nhãn áp: tốt khi nhãn áp tự điều chỉnh hoặc điều chỉnh với thuốc tra, xấu khi nhãn áp không điều chỉnh (với thuốc hoặc phẫu thuật, nhãn áp thấp). - Kết quả giải phẫu: Phân theo độ trong suốt của môi trường dịch kính, tình trạng võng mạc trên lâm sàng và siêu âm gồm: Tốt: dịch kính trong, soi rõ đáy mắt từ trước xích đạo đến võng mạc trung tâm, võng mạc áp ở tất cả các hướng. Trên siêu âm (nếu được) thể hiện dịch kính trong, võng mạc áp. Xấu: dịch kính đục không soi rõ chi tiết đáy mắt hoặc bong võng mạc (toàn bộ hoặc khu trú). Siêu âm (nếu được) cho thấy dịch kính đục nhiều hoặc vẩn đục thành đám, bong võng mạc. - Kết quả điều trị chung: + Tốt: kết quả giải phẫu và chức năng tốt. + Trung bình: kết quả giải phẫu tốt và kết quả chức năng xấu. + Xấu: kết quả giải phẫu và chức năng xấu. Đối với những trẻ không phối hợp thử thị lực, kết quả điều trị chung được đánh giá theo kết quả giải phẫu. - Biến chứng trong quá trình điều trị: + Biến chứng trong phẫu thuật, trong thời gian nằm viện: xuất huyết tiền phòng, xuất huyết buồng dịch kính, chạm thủy tinh thể, rách võng mạc, bong võng mạc ngay trong khi phẫu thuật, viêm toàn nhãn. - Biến chứng trong thời gian hậu phẫu sớm ( 1 tháng): viêm màng bồ đào, đục thủy tinh thể, tăng sinh dịch kính võng mạc, bong võng mạc co kéo, hạ nhãn áp, teo nhãn cầu. + Biến chứng liên quan đến dầu silicon nội nhãn: tăng nhãn áp, dầu ra tiền phòng, nhuyễn dầu trong buồng dịch kính, thoái hóa giác mạc. Thu thập số liệu bằng mẫu bệnh án nghiên cứu, xử lý và phân tích theo phần mềm SPSS 20.0. TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 65 KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN 1. Đặc điểm nhóm BN nghiên cứu và các triệu chứng. Tuổi trung bình của BN nghiên cứu 8,03 ± 3,99 (từ 2 đến 15 tuổi), tương đồng với kết quả của Alfaro [2] và Rishi [3] với tuổi trung bình 8 và 9,2. Nhóm tiểu học từ 6 - 10 tuổi là nhóm tuổi hay gặp nhất trong nghiên cứu với 43,3% trường hợp, tương đồng với kết quả của một số nghiên cứu gần đây [3, 5]. Trẻ nam nhiều hơn trẻ nữ với tỷ số 6,5/1. Tỷ lệ VTXNC ở trẻ nam cao hơn trẻ nữ, do đó tỷ lệ trẻ nam bị VMNN sau VTXNC thường cao hơn ở trẻ nữ [1, 2, 3]. Bảng 1: Đặc điểm tổn thương lâm sàng của VMNN. Đặc điểm Số mắt (30) Tỷ lệ (100%) Giác mạc Phù 27 90 Áp xe vòng 3 10 Mủ tiền phòng 28 93,3 Độ đục dịch kính Độ 4 5 16,7 Độ 5 25 83,3 Hoại tử võng mạc Không 3 10 1 góc 1/4 26 86,7 > 1 góc 1/4 1 3,3 Áp xe hắc võng mạc Không 2 6,7 1 góc 1/4 12 40 > 1 góc 1/4 16 53,3 Bong võng mạc 6 20 Đa số trường hợp bị vết thương xuyên giác mạc (90%), vết thương xuyên củng mạc và giác củng mạc chiếm số ít, tương ứng 6,7% và 3,3%. Tác nhân gây chấn thương chủ yếu là vật sắc nhọn kim loại (36,7%) như dao, kéo, đinh và các tác nhân thực vật (36,7%) như que gỗ, cành cây Tổn thương lâm sàng của VMNN sau VTXNC ở trẻ em biểu hiện ở cả bán phần trước và sau của nhãn cầu với các mức độ khác nhau (bảng 1). Xét nghiệm vi sinh trực tiếp bệnh phẩm là thủy dịch và dịch kính nhận thấy 93,3% trường hợp dương tính (n = 29), 63,3% có vi khuẩn Gram ( ). Trong đó chỉ duy nhất 1 trường hợp nuôi cấy được vi khuẩn phế cầu. 2. Đánh giá kết quả điều trị. * Các phương pháp điều trị: 22/30 mắt được khâu vết thương xuyên tại Bệnh viện Mắt Trung ương, trong đó 1 trường hợp phải khâu lại vết thương do vết thương khâu tại cơ sở y tế tuyến dưới còn phòi kẹt tổ chức mống mắt tại mép rách. 60% trường hợp được tiêm kháng sinh nội nhãn 1 hoặc 2 loại kháng sinh phối hợp sớm có thể, ngay khi điều kiện cho phép gây mê tiêm nội nhãn. 50% mắt lấy bệnh phẩm thủy dịch làm xét nghiệm vi sinh khi xử trí cấp cứu. 26,7% ca được rửa mủ tiền phòng do mủ nhiều, xuất tiết dày đặc. Đặc biệt, 3/30 trẻ đến viện muộn, tình trạng VMNN rất nặng nên chúng tôi quyết định cắt dịch kính mủ cấp cứu, đồng thời khâu lại vết thương trong cùng một lần phẫu thuật. 1/30 BN được chỉ định điều trị nội khoa đơn thuần với 2 lần tiêm kháng sinh nội nhãn 2 loại thuốc phối hợp ceftazidime và vancomycin. Đa số BN được cắt dịch kính mủ (96,7%), trong đó 27/29 ca bơm dầu silicon nội nhãn do tình trạng viêm tại đáy mắt nặng nề, võng mạc hoại tử nhiều, kèm theo rách, bong võng mạc. Với mắt có rách võng mạc, chúng tôi hàn vết rách TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 66 bằng laser nội nhãn trên 3 mắt và lạnh đông các vết rách chu biên, đứt chân võng mạc qua củng mạc trên 2 mắt. Tỷ lệ cắt dịch kính mủ trong một số nghiên cứu gần đây tương tự với kết quả của chúng tôi. Nghiên cứu của Narang (2004) gặp 82,1% trường hợp VMNN sau VTXNC ở trẻ em được cắt dịch kính mủ [2], của Wu (2016) [4] tỷ lệ này là 100%, Rishi (2016) [5] là 95,1%. Các tác giả đều sử dụng dầu silicon nội nhãn. Y văn thế giới và các báo cáo đã chỉ ra tác dụng bổ trợ của dầu silicon nội nhãn với phẫu thuật cắt dịch kính trong cải thiện kết quả lâu dài của điều trị VMNN nói chung cũng như VMNN sau VTXNC nói riêng [1, 6, 7]. Phẫu thuật lấy thể thủy tinh (TTT) bằng phương pháp cắt TTT hoặc lấy TTT ngoài bao được thực hiện trên 76,7% mắt. 23,3% không lấy TTT do TTT còn trong hoặc đục khu trú, không có tổn thương rách bao sau. Tất cả các trường hợp lấy TTT đều không đặt kính nội nhãn. 2 trường hợp phát hiện dị vật nội nhãn nhờ các phương tiện chẩn đoán hình ảnh đều lấy được dị vật nội nhãn khi phẫu thuật. * Kết quả điều trị: Biểu đồ 1: Kết quả thị lực theo thời gian. Đa số trường hợp có thị lực vào viện từ BBT trở xuống (70%). Wu (2016) [4] và Rishi (2016) [5] cũng báo cáo phần lớn các trường hợp có thị lực ST (+) - BBT khi vào viện. Kết quả nghiên cứu cho thấy thị lực cải thiện dần theo thời gian. Số mắt có thị lực ST (+) - BBT giảm dần, thay vào đó số trẻ đạt mức thị lực cao hơn ĐNT 0,1 m - 20/400 và > 20/400 tăng dần. Chúng tôi cho rằng ngay sau phẫu thuật, quá trình viêm nhiễm, phù nề của tổ chức còn khá mạnh nên ảnh hưởng nhiều đến chức năng của trẻ tại thời điểm này. Tỷ lệ thành công về mặt thị lực rất thấp với 20% trường hợp, 66,7% thất bại về mặt thị lực. Tại thời điểm sau ra viện 3 tháng, tỷ lệ thị lực ST (+) - BBT đã giảm xuống còn 8 mắt (26,7%), tương ứng với đó, thị lực ĐNT 0,1 m - 20/400 tăng lên 40% (n = 12), 3 mắt có thị lực ≥ 20/200. Tuy nhiên, sau ra viện 3 tháng, 3 mắt có thị lực ST (-). Đây là các mắt đến viện muộn, tổn thương bán phần sau do VMNN rất nặng, hoại tử và áp xe hắc võng mạc kèm theo bong võng mạc, tăng sinh dịch kính võng mạc nhiều. 2/3 mắt TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 67 này xuất hiện biến chứng teo nhãn cầu tại cuối thời điểm theo dõi. 4 mắt không đánh giá được thị lực do trẻ nhỏ không phối hợp để đo thị lực. Kiểm định thống kê cho thấy vị trí, kích thước vết thương xuyên, tình trạng đục vỡ TTT không ảnh hưởng đến kết quả thị lực sau điều trị. Tuy nhiên, thị lực trước mổ ảnh hưởng đến kết quả thị lực sau điều trị. Với những mắt có thị lực trước mổ trên mức BBT, kết quả điều trị về mặt chức năng khả quan hơn những mắt có thị lực dưới mức BBT rất nhiều. Thị lực trước mổ kém làm giảm tỷ lệ điều trị thành công về mặt thị lực (p = 0,002). Mặt khác, kết quả thị lực rõ ràng phụ thuộc trực tiếp vào mức độ phục hồi của tổ chức đáy mắt (dịch kính, hắc võng mạc) sau quá trình nhiễm trùng. Khi phản ứng viêm nhiễm xảy ra càng mạnh, càng lan rộng, gây tắc mạch, hoại tử, áp xe hắc võng mạc càng nhiều thì chức năng thị giác càng bị tổn hại do võng mạc là một lớp màng thần kinh không có khả năng tái tạo. Mức độ hoại tử võng mạc và áp xe võng mạc càng nhiều, kết quả chức năng xấu càng cao (p = 0,008 và p = 0,001). Về mặt giải phẫu, tại cuối thời điểm theo dõi, 13 mắt (43,3%) đạt kết quả giải phẫu tốt: dịch kính trong, soi rõ đáy mắt, không bong võng mạc. Tuy nhiên, 17 mắt (56,7%) có kết quả giải phẫu xấu. Đây là những mắt trong quá trình theo dõi xuất hiện biến chứng tăng sinh dịch kính võng mạc khu trú hoặc gây bong võng mạc co kéo. Trong đó, 3 mắt (10%) có biến chứng bong võng mạc co kéo, 9 mắt (30%) xuất hiện tăng sinh dịch kính võng mạc, 2 mắt (6,7%) teo nhãn cầu do bong võng mạc co kéo toàn bộ. Phân tích thống kê chỉ ra tình trạng bong võng mạc trước mổ ảnh hưởng đến kết quả giải phẫu sau điều trị (p = 0,024). Tất cả 6 mắt có kèm theo bong võng mạc khi vào viện đều có kết quả điều trị thất bại về giải phẫu. Kết quả của chúng tôi tương đồng với báo cáo của Rishi (2016), tất cả BN bong võng mạc đều thất bại về mặt giải phẫu (p = 0,012) [5]. Một số nghiên cứu trước đây cho rằng đục vỡ TTT là yếu tố làm giảm tỷ lệ thành công về chức năng và giải phẫu [8, 9]. Tuy nhiên, báo cáo của chúng tôi và một số tác giả khác không thấy có mối liên quan giữa tình trạng đục vỡ TTT với kết quả thị lực cũng như kết quả giải phẫu [2, 5, 4]. Kết quả điều trị không phụ thuộc vào vị trí, kích thước vết thương xuyên và kết quả vi sinh (p > 0,05) [5]. Như vậy, sau 3 tháng theo dõi, kết quả điều trị thành công VMNN sau VTXNC ở trẻ em rất thấp. Phần lớn trẻ có kết quả điều trị chung xấu với 56,7%. 30% đạt mức trung bình và chỉ có 13,3% đạt kết quả điều trị tốt. Biến chứng trong phẫu thuật chúng tôi hay gặp nhất là xuất huyết tiền phòng (10%). Chạm võng mạc gây rách võng mạc trong phẫu thuật gặp ở 1 mắt. Nguyên nhân là do môi trường trong suốt bị mờ đục bởi tổn thương do chấn thương, dẫn đến khó quan sát, dễ gây tổn thương võng mạc. Mặt khác, võng mạc bị viêm hoại tử trở nên mủn, mỏng, hóa mủ, các lực co kéo trong quá trình cắt dịch kính dễ gây rách võng mạc. Trên mắt này, chúng tôi đã tiến hành laser nội nhãn hàn lại vết chạm võng mạc. Trong thời gian hậu phẫu, chúng tôi gặp nhiều nhất là biến chứng tăng sinh dịch kính võng mạc, chủ yếu là tăng sinh trước võng mạc với 10% trường hợp sau mổ trong vòng TẠP CHÍ Y - DƯỢC HỌC QUÂN SỰ SỐ 4-2019 68 1 tháng và 30% trường hợp tại thời điểm sau mổ > 1 tháng. Dầu nhuyễn hóa sớm trong vòng 1 tháng sau mổ xuất hiện ở 5 BN, sau 1 tháng ở 3 BN. Chúng tôi cho rằng phản ứng viêm dữ dội ở mắt trẻ em bị VMNN sau VTXNC đã thúc đẩy nhanh quá trình nhuyễn hóa của dầu. Chúng tôi không gặp trường hợp nào tăng nhãn áp do dầu trong quá trình theo dõi. Sau phẫu thuật 1 tháng, 3 mắt xuất hiện bong võng mạc. 1 mắt được phẫu thuật dầu nhuyễn hóa, phẫu thuật bong võng mạc, bóc màng tăng sinh và ấn độn nội nhãn bằng bơm dầu lần hai. 2 mắt còn lại xuất hiện biến chứng teo nhãn cầu với biểu hiện mắt nhỏ hơn bên mắt lành, nhãn áp thấp, siêu âm không đánh giá được trục nhãn cầu do có dầu silicon trong buồng dịch kính. Trong nghiên cứu của chúng tôi, không có trẻ nào phải bỏ nhãn cầu. Nghiên cứu của Rishi (2016) cũng gặp biến chứng bong võng mạc với tỷ lệ tương tự của chúng tôi (19%), nhưng tỷ lệ phải bỏ nhãn cầu cao hơn rất nhiều (21%) [5]. KẾT LUẬN Viêm mủ nội nhãn sau VTXNC ở trẻ em thường gặp ở trẻ nam ở lứa tuổi học tiểu học với nguyên nhân chủ yếu do tác nhân kim loại. Tác nhân gây bệnh thường gặp là vi khuẩn Gram (+). Do trẻ thường đến viện muộn, không phối hợp trong quá trình thăm khám, nên việc chẩn đoán và điều trị gặp rất nhiều khó khăn. Tỷ lệ điều trị thành công về mặt giải phẫu không cao (43,3%), với kết quả thị lực tốt rất thấp (20%). Biến chứng sau mổ cao thường gặp là tăng sinh dịch kính võng mạc (30%), bong võng mạc (10%), teo nhãn cầu (6,7%). Thị lực trước mổ và tình trạng bong võng mạc là yếu tố ảnh hưởng đến tỷ lệ điều trị thành công. Ngày nay, với sự phát triển vượt trội về kỹ thuật và phương tiện cho phẫu thuật cắt dịch kính, điều trị VMNN sau VTXNC ở trẻ em đạt được kết quả khả quan hơn. TÀI LIỆU THAM KHẢO 1. Đỗ Tấn. Đánh giá kết quả phẫu thuật cắt dịch kính bơm dầu silicon nội nhãn điều trị VMNN nội sinh do vi khuẩn. Luận án Tiến sỹ Y học. Trường Đại học Y Hà Nội. 2012. 2. Narang S, Gupta V, Simalandhi P et al. Paediatric open globe injuries. Visual outcome and risk factors for endophthalmitis. Indian J Ophthalmol. 2004, 52 (1), pp.29-34. 3. Alfaro D.V, Roth D.B, Laughlin R.M et al. Paediatric post-traumatic endophthalmitis. Br J Ophthalmol. 1995, 79 (10), pp.888-891. 4. Wu H, Ding X, Zhang M et al. Pediatric posttraumatic endophthalmitis. Graefes Arch Clin Exp Ophthalmol. 2016, 254 (10), pp.1919-1922. 5. Rishi E, Koundanya V.V, Sahu C et al. Post-traumatic endophthalmitis in 143 eyes of children and adolescents from India. Eye (Lond). 2016, 30 (4), pp.615-620. 6. Azad R, Ravi K, Talwar D et al. Pars plana vitrectomy with or without silicone oil endotamponade in post-traumatic endophthalmitis. Graefes Arch Clin Exp Ophthalmol. 2003, 241 (6), pp.478-483. 7. Ozdamar A, Aras C, Ozturk R et al. In vitro antimicrobial activity of silicone oil against endophthalmitis-causing agents. Retina. 1999, 19 (2), pp.122-126 8. Essex R.W, Yi Q, Charles P.G et al. Post-traumatic endophthalmitis. Ophthalmology. 2004, 111 (11), pp.2015-2022. 9. Faghihi Hooshang Mansouri Mohammadreza, Hajizadeh Fedra. Epidemiology of open-globe injuries in Iran: Analysis of 2,340 cases in 5 years (report No. 1). Retina. 2009, 29 (8), pp.1141-1149.
File đính kèm:
 ket_qua_dieu_tri_viem_mu_noi_nhan_sau_vet_thuong_xuyen_nhan.pdf
ket_qua_dieu_tri_viem_mu_noi_nhan_sau_vet_thuong_xuyen_nhan.pdf

