Cập nhật các thuốc giãn phế quản trong điều trị COPD
COPD là bệnh tiến triển nặng dần và là một trong những bệnh lý gây tử vong hàng đầu sau đột quỵ và nhồi máu cơ tim. Hiện nay chưa có thuốc nào được chứng minh có hiệu quả làm chậm sự giảm chức năng hô hấp, nhưng là bệnh có thể phòng ngừa và điều trị hiệu quả.
Trang 1

Trang 2

Trang 3

Trang 4

Trang 5

Trang 6

Trang 7

Trang 8
Bạn đang xem tài liệu "Cập nhật các thuốc giãn phế quản trong điều trị COPD", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Cập nhật các thuốc giãn phế quản trong điều trị COPD
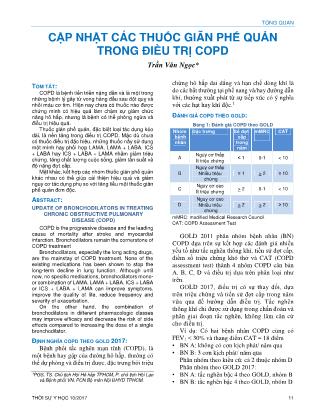
TỔNG QUAN THỜI SỰ Y HỌC 10/2017 11 CẬP NHẬT CÁC THUỐC GIÃN PHẾ QUẢN TRONG ĐIỀU TRỊ COPD Trần Văn Ngọc* TÓM TẮT: COPD là bệnh tiến triển nặng dần và là một trong những bệnh lý gây tử vong hàng đầu sau đột quỵ và nhồi máu cơ tim. Hiện nay chưa có thuốc nào được chứng minh có hiệu quả làm chậm sự giảm chức năng hô hấp, nhưng là bệnh có thể phòng ngừa và điều trị hiệu quả. Thuốc giãn phế quản, đặc biệt loại tác dụng kéo dài, là nền tảng trong điều trị COPD. Mặc dù chưa có thuốc điều trị đặc hiệu, những thuốc nầy sử dụng một mình hay phối hợp LAMA, LAMA + LABA, ICS + LABA hay ICS + LABA + LAMA nhằm giảm triệu chứng, tăng chất lượng cuộc sống, giảm tần suất và độ nặng đợt cấp. Mặt khác, kết hợp các nhóm thuốc giãn phế quản khác nhau có thể giúp cải thiện hiệu quả và giảm nguy cơ tác dụng phụ so với tăng liều một thuốc giãn phế quản đơn độc. ABSTRACT: UPDATE OF BRONCHODILATORS IN TREATING CHRONIC OBSTRUCTIVE PULMONARY DISEASE (COPD) COPD is the progressive disease and the leading cause of mortality after stroke and myocardial infarction. Bronchodilators remain the cornerstone of COPD treatment Bronchodilators, especially the long acting drugs, are the mainstay of COPD treatment. None of the existing medications has been shown to stop the long-term decline in lung function. Although until now, no specific medications, bronchodilators mono- or combination of LAMA, LAMA + LABA, ICS + LABA or ICS + LABA + LAMA can improve symptoms, improve the quality of life, reduce frequency and severity of exacerbation. On the other hand, the combination of bronchodilators in different pharmacologic classes may improve efficacy and decrease the risk of side effects compared to increasing the dose of a single bronchodilator. ĐỊNH NGHĨA COPD THEO GOLD 2017: Bệnh phổi tắc nghẽn mạn tính (COPD), là một bệnh hay gặp của đường hô hấp, thường có thể dự phòng và điều trị được, đặc trưng bởi triệu *PGS, TS. Chủ tịch Hội Hô hấp TPHCM, P. chủ tịch Hội Lao và Bệnh phổi VN, PCN Bộ môn Nội ĐHYD TPHCM. chứng hô hấp dai dẳng và hạn chế dòng khí là do các bất thường tại phế nang và/hay đường dẫn khí, thường xuất phát từ sự tiếp xúc có ý nghĩa với các hạt hay khí độc.1 ĐÁNH GIÁ COPD THEO GOLD: Bảng 1: Đánh giá COPD theo GOLD mMRC: modified Medical Research Council. CAT: COPD Assessment Test GOLD 2011 phân nhóm bệnh nhân (BN) COPD dựa trên sự kết hợp các đánh giá nhiều yếu tố như tắc nghẽn thông khí, tiền sử đợt cấp, điểm số triệu chứng khó thở và CAT (COPD assessment test) thành 4 nhóm COPD căn bản A, B, C, D và điều trị dựa trên phân loại như trên. GOLD 2017, điều trị có sự thay đổi, dựa trên triệu chứng và tiền sử đợt cấp trong năm vừa qua để hướng dẫn điều trị. Tắc nghẽn thông khí chỉ được sử dụng trong chẩn đoán và phân giai đoạn tắc nghẽn, không làm căn cứ cho điều trị. Ví dụ: Có hai bệnh nhân COPD cùng có FEV1 < 30% và thang điểm CAT = 18 điểm • BN A: không có cơn kịch phát/ năm qua • BN B: 3 cơn kịch phát/ năm qua Phân nhóm theo kiểu cũ: cả 2 thuộc nhóm D Phân nhóm theo GOLD 2017: • BN A: tắc nghẽn bậc 4 theo GOLD, nhóm B • BN B: tắc nghẽn bậc 4 theo GOLD, nhóm D Nhóm bệnh nhân Đặc trưng Số đợt cấp trong năm mMRC CAT A Nguy cơ thấp Ít triệu chứng ≤ 1 0-1 < 10 B Nguy cơ thấp Nhiều triệu chứng ≤ 1 > 2 ≥ 10 C Nguy cơ cao Ít triệu chứng > 2 0-1 < 10 D Nguy cơ cao Nhiều triệu chứng > 2 > 2 ≥ 10 CHUYÊN ĐỀ HÔ HẤP THỰC HÀNH 12 THỜI SỰ Y HỌC 10/2017 ĐIỀU TRỊ THEO GOLD: 1- Biện pháp không dùng thuốc: • Giáo dục BN và tự xử trí • Cai thuốc lá • Chích ngừa cảm cúm và viêm phổi • Phục hồi chức năng • Tập thể dục • Dinh dưỡng • Cận tử và chăm sóc giảm nhẹ • Oxy liệu pháp • Thở máy • Nội soi phế quản can thiệp và phẫu thuật. 2- Biện pháp dùng thuốc: có 2 mục đích - Giảm các triệu chứng • Giảm các triệu chứng • Cải thiện tình trạng sức khỏe - Giảm nguy cơ • Ngăn chặn tiến triển của bệnh • Ngăn chặn và điều trị đợt kịch phát • Giảm tỷ lệ tử vong Theo hướng dẫn GOLD trước 2011: điều trị COPD dựa trên mức độ tắc nghẽn đường thở qua chỉ số FEV1. Theo GOLD 2011-2017: • Xác định và giảm tiếp xúc với các yếu tố nguy cơ là những bước quan trọng trong việc ngăn ngừa và điều trị COPD. • Thuốc giãn phế quản được dùng khi cần thiết, hoặc thường xuyên để ngăn ngừa đợt cấp hoặc làm giảm triệu chứng, cải thiện chất lượng cuốc sống. • Kết hợp các thuốc giãn phế quản nhóm khác nhau có thể cải thiện hiệu quả và làm giảm nguy cơ các tác dụng phụ so với tăng liều của một thuốc giãn phế quản.1 CÁC THUỐC GIÃN PHẾ QUẢN TRONG ĐIỀU TRỊ COPD: Thuốc kích thích β2 tác dụng kéo dài (LABA) đã được sử dụng những năm 1990, gồm formoterol và salmeterol, giúp cải thiện chức năng phổi, các triệu chứng khó thở và gắng sức, chất lượng cuộc sống, và có thể giảm tỷ lệ đợt cấp và ít tác dụng phụ.1 Formoterol và salmeterol có thời gian tác dụng kéo dài 12 giờ sử dụng đơn độc hay phối hợp với TỔNG QUAN THỜI SỰ Y HỌC 10/2017 13 ICS đã trở thành thường qui trong điều trị duy trì COPD giai đoạn ổn định. Tuy nhiên hiện nay, một số LABA tác dụng 24 giờ và hiệu quả hơn đã được nghiên cứu là lần lượt được cấp phép sử dụng. Indacaterol, một LABA có thời gian tác dụng 24 giờ. Kết quả sơ bộ từ các thử nghiệm lâm sàng lớn cho thấy indacaterol cải thiện chức năng phổi so với giả dược và thuốc giãn phế quản tác dụng kéo dài khác. LABA khác gồm carmoterol, vilanterol trifenatate và oldaterol cũng có tác dụng kéo dài 24 giờ tương tự và hiệu quả.1 LABA mỗi ngày một lần, dùng đơn độc hay phối hợp sẽ trở thành hiện thực trong tương lai rất gần nhằm tìm một hiệu quả tối ưu trong giãn phế quản và giảm đợt cấp COPD, rất thuận lợi cho COPD thông qua việc đơn giản hóa phác đồ điều trị cũng như cải tiến về hiệu quả. LABA một mình hay kết hợp với đối khán ... dài hạn, các thông số hô hấp ký và khí máu động mạch trong một nghiên cứu đoàn hệ 304 người đàn ông với COPD theo dõi trong 5 năm. Chỉ số tuổi tác, tăng CO2, và đợt cấp COPD là các chỉ số tiên lượng xấu. Bệnh nhân có nguy cơ tử vong lớn nhất là những người có ba hoặc nhiều hơn các đợt cấp COPD.17 Trong nghiên cứu ECLIPSE,18 có 2.138 bệnh nhân tham gia trong đánh giá đợt cấp trong 3 năm. Các đợt cấp trở thành thường xuyên hơn (và nặng hơn) cũng như mức độ nghiêm trọng của COPD gia tăng, tỷ lệ trầm trọng trong năm đầu tiên theo dõi là 0,85 mỗi người cho các bệnh nhân COPD giai đoạn 2; 1,34 cho bệnh nhân với giai đoạn 3, và 2,00 cho bệnh nhân giai đoạn 4. Nhìn chung, 22% bệnh nhân bị bệnh giai đoạn 2, 33% với giai đoạn 3, và 47% với giai đoạn 4 vẫn còn có đợt cấp thường xuyên (hai hoặc nhiều trong năm đầu tiên theo dõi) mặc dù các phương tiện điều trị có sẵn.18 Các nghiên cứu gần đây đã chỉ ra rằng những bệnh nhân bị ho mạn tính và có đờm có đợt cấp nhiều hơn hai lần so với bệnh nhân không có những triệu chứng. Trong số 2.500 bệnh nhân trong nghiên cứu COPD Gene những người có các triệu chứng của viêm phế quản mạn tính có đợt cấp đáng kể thường xuyên hơn và nghiêm trọng hơn so với bệnh nhân không có những triệu chứng này, mặc dù cả hai nhóm đều có FEV1 như nhau. Các triệu chứng của ho mạn tính và có đờm cũng liên quan với giảm chức năng phổi và tăng tỉ lệ tử vong.19-22 Nghiên cứu của Bourbeau J và cs23 về hiệu quả của salmeterol/fluticasone (SFP), tiotro- pium/fluticasone (Tio+FP) and tiotropium (Tio) đơn độc trên các tế bào viêm ở đường thở của bệnh nhân COPD. Kết quả cho thấy giảm có ý nghĩa thống kê số CD8+ (P <0,001) và CD68 + (P = 0.008) sau khi điều trị với SFC nhưng không phải với FP một mình, sự khác biệt trung bình CD8 + và CD68 + giữa SFC và giả dược có ý nghĩa thống kê (P <0,001 và P = 0,03, tương ứng). Sự khác biệt CD8 + và CD68 + giữa FP và CHUYÊN ĐỀ HÔ HẤP THỰC HÀNH 16 THỜI SỰ Y HỌC 10/2017 giả dược không có ý nghĩa thống kê. Sự khác biệt có nghĩa là CD8 + và CD68 + giữa SFC và FP là có ý nghĩa thống kê (P = 0,01 và P = 0,04 cho các tế bào CD8 + và CD68 +, tương ứng).23 ICS/LABA VÀ ICS/ LAMA: Tác dụng chống viêm của salmeterol/ fluticasone (SFP), tiotropium /fluticasone (Tio + FP) và tiotropium (Tio) một mình đã được Perng DW24 nghiên cứu trên các tế bào viêm và các chất trung gian trong đờm từ bệnh nhân COPD. Các đối tượng được hoặc mới được chẩn đoán hoặc đã không dùng bất kỳ loại thuốc trong vòng 3 tháng trước khi nghiên cứu. Đối tượng (n = 99) được chọn ngẫu nhiên, hoặc SFP (100/1000 µg hàng ngày), Tio + FP (18/1, 000 µg hàng ngày) hoặc Tio (18 µg hàng ngày) trong 12 tuần. Kết quả cho thấy rằng điều trị với SFP làm giảm đáng kể IL-8 và MMP-9 trong đờm, so với Tio một mình. Không có khác biệt điều trị giữa các SFP và Tio + FP trong giảm IL-8 và MMP-9. Tất cả các nhóm điều trị không làm giảm đáng kể tổng số tế bào, bạch cầu trung tính, đại thực bào và bạch cầu ái toan trong đờm. Ngoài ra, không có sự khác biệt CRP huyết tương.24 Một nghiên cứu đa trung tâm, ngẫu nhiên, mù đôi, song song được tiến hành ở bệnh nhân COPD để so sánh cải thiện chức năng phổi của tiotropium (18 µg qd) cộng với formoterol (12 µg) so với salmeterol (50 µg) cộng với fluticasone (500 µg). Sau 6 tuần, chức năng hô hấp 12-giờ nhóm tiotropium cộng với formoterol đã vượt trội so với nhóm salmeterol cộng với fluticasone (P = 0.0006). Sự khác biệt giữa hai phương pháp điều trị cũng có ý nghĩa tại mỗi điểm thời gian sau khi dùng thuốc (P <0,05).25 Nghiên cứu hiệu quả và khả năng dung nạp của budesonide/formoterol được thêm vào tiotropium ở những bệnh nhân hội đủ điều kiện để điều trị kết hợp ICS/LABA. Trong nghiên cứu 12 tuần ngẫu nhiên, mù đôi, song song, đa trung tâm, sau 2 tuần run-in, 660 nhận tiotropium (18 µg mỗi ngày một lần) cộng với hoặc budesonide/formoterol (320/9 µg) hoặc giả dược hai lần mỗi ngày. Budesonide/ formoterol cộng với tiotropium làm tăng lên đáng kể FEV1 predose 6% và postdose 11%, so với tiotropium một mình (cả P <0,001).26 Nghiên cứu OPTIMAL được thực hiện để xác định xem việc kết hợp tiotropium với salmeterol hay fluticasone-salmeterol cải thiện kết cục lâm sàng ở người lớn với COPD trung bình đến nặng so với tiotropium một mình. Nghiên cứu ngẫu nhiên, mù đôi, dùng giả dược được tiến hành trên 449 bệnh nhân COPD trung bình hoặc nặng nhận được 1 năm điều trị với tiotropium cộng với giả dược, salmeterol tiotropium, hoặc tiotropium cộng với fluticasone salmeterol. Kết quả chỉ ra rằng tiotropium cộng với fluticasone salmeterol cải thiện hơn đáng kể so với tiotropium một mình để tăng FEV1 (P = 0,049).27 CHẤT ỨC CHẾ PDE4 (phosphodiesterase inhibitors): Ngược lại với hen phế quản, các tế bào viêm chính tham gia trong COPD là TB T CD8 +, bạch cầu trung tính và đại thực bào, tất cả đều là mục tiêu cho PDE4 inhibitors. Những tế bào này sản xuất các chất oxid hóa, chemokine (IL-8), các cytokine (TNF-a) và protease (elastase và metalloproteinase matrix) gây viêm mạn tính. Quá trình viêm dẫn đến phá hủy nhu mô phổi, mất tính đàn hồi và tắc nghẽn đường hô hấp nhỏ. Chuyển sản biểu mô và tăng tiết chất nhầy là tính năng nổi bật của COPD.28,29 Trong nghiên cứu chéo 4-tuần của Grootendorst DC,30 các mẫu đờm của bệnh nhân dùng roflumilast thấp hơn đáng kể về số lượng bạch cầu, bao gồm cả bạch cầu ái toan (P = 0,0005) và bạch cầu trung tính (P = 0,0017), so với các mẫu lấy từ bệnh nhân được điều trị với giả dược. Ngoài ra, chất trung gian gây viêm giảm đáng kể, bao gồm IL-8 và elastase của Neutro trong đờm từ các bệnh nhân được điều trị roflumilast, so với bệnh nhân được điều trị bằng giả dược.30 Trong một nghiên cứu gộp 12-tháng hai nghiên cứu lâm sàng (M2-145 và M2-125), roflumilast làm giảm đáng kể tỷ lệ đợt cấp trung bình hoặc nặng 17% so với giả dược (P = 0,0003). Ngoài ra tỷ lệ thấp hơn đáng kể đợt cấp trầm trọng sau điều trị roflumilast, thời gian khởi phát đợt kịch phát lâu hơn đáng kể ở những bệnh nhân nhận được roflumilast hơn so với bệnh nhân dùng giả dược (HR = 0,89, P = 0,0185).31 Dữ liệu gộp từ 14 nghiên cứu kiểm soát giả dược, mù đôi giai đoạn II/III roflumilast 500 µg hoặc 250 µg mỗi ngày một lần so với giả dược TỔNG QUAN THỜI SỰ Y HỌC 10/2017 17 trong COPD trung bình-rất nặng. Tám trong số 14 nghiên cứu đã được công bố trước đó (5766 bệnh nhân trong tổng số điều trị bằng roflumilast và 5491 với giả dược). Các tác dụng phụ thường gặp nhất xảy ra phổ biến hơn với roflumilast so với giả dược là tiêu chảy (12,2% so với 2,9%), giảm trọng lượng (7,0% so với 1,8%), buồn nôn (6,0% so với 1,5%), nhức đầu (5,1% so với 2,3%). Ngoài thể trọng giảm, phần lớn của những tác dụng phụ hồi phục trong vòng 3 tuần.32 Nhóm D: bệnh nhân có nhiều triệu chứng và nguy cơ cao của các đợt. - Khởi đầu với LABA/LAMA > đơn trị: • Nếu chọn khởi đầu với một thuốc, ưu tiên LAMA trong ngừa đợt cấp • LABA/LAMA > ICS/LABA • Nhóm D có nguy cơ cao hơn bị viêm phổi khi dùng ICS - Một số bệnh nhân: ICS/LABA có thể là chọn lựa ưu tiên: ACOS, Eo tăng, - Nếu BN còn nhiều đợt cấp: • LAMA/LABA/ICS • Chuyển sang ICS/LABA - Nếu BN vẫn còn bị kịch phát trên nền LABA/LAMA/ICS có 3 chọn lựa khác: • Thêm roflumilast: nếu BN có FEV1 < 50%, viêm phế quản mạn, có ít nhất 1 đợt kịch phát/ năm qua • Thêm macrolide: azithromycin có chứng cứ tốt nhất ; cân nhắc việc phát sinh chủng vi trùng kháng thuốc • Ngưng ICS: do thiếu hiệu quả, tăng nguy cơ tác dụng phụ (viêm phổi) và không nguy hiểm nếu hít ICS TÀI LIỆU THAM KHẢO 1. From the Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2011-2017. Available from: 2. COMBIVENT Inhalation Aerosol Study Group. In chronic obstructive pulmonary disease, a combination of ipratropium and albuterol is more effective than either agent alone. An 85-day multicenter trial. Chest. 1994;105:1411-1419. 3. Tashkin DP, Celli B, Senn S, Burkhart D, Kesten S, Menjoge S, Decramer M, for the UPLIFT study investigators: A 4-year trial of tiotropium in chronic obstructive pulmonary disease. N Engl J Med 2008;359:1543–54. 4. Brusasco V, Hodder R, Miravitlles M, Korducki L, Towse L, Kesten S. Health outcomes following treatment for six months with once daily tiotropium compared with twice daily salmeterol in patients with COPD. Thorax. 2003;58:399-404. 5. Casaburi R, Kukafka D, Cooper CB, Witek TJ Jr, Kesten S. Improvement in exercise tolerance with the combination of tiotropium and pulmonary rehabilitation in patients with COPD. Chest. 2005;127:809-817. 6. Tashkin DP, Celli B, Senn S, et al. A 4-year trial of tiotropium in chronic obstructive pulmonary disease. N Engl J Med. 2008;359:1543-1554. 7. Anzueto A, Miravitlles M. Efficacy of tiotropium in the prevention of exacerbations of COPD. Ther Adv Respir Dis. 2009;3:103-111. 8. Rodrigo GJ, Castro-Rodriguez JA, Nannini LJ, Plaza Moral V, Schiavi EA. Tiotropium and risk for fatal and nonfatal cardiovascular events in patients with chronic obstructive pulmonary disease: systematic review with meta-analysis. Respir Med. 2009;103:1421-1429. 9. Jones PW, Rennard SI, Agusti A, et al. Efficacy and safety of once-daily aclidinium in chronic obstructive pulmonary disease. Respir Res. 2011;12:55 10. 10. Beeh KM, Singh D, Di Scala L, Drollmann A. Once- daily NVA237 improves exercise tolerance from the first dose in patients with COPD: the GLOW3 trial. Int J Chron Obstruct Pulmon Dis. 2012;7:503-513. 11. 11. D'Urzo A, Ferguson GT, van Noord JA, et al. Efficacy and safety of once-daily NVA237 in patients with moderate-to-severe COPD: the GLOW1 trial. Respir Res. 2011;12:156. 12. Kornmann O, Dahl R, Centanni S, et al. Once-daily indacaterol vs twice-daily salmeterol for COPD: a placebo- controlled comparison. Eur Respir J. 2011;37:273-279. 13. Dahl R, Chung KF, Buhl R, et al. Efficacy of a new once- daily long-acting inhaled beta2-agonist indacaterol versus twice-daily formoterol in COPD. Thorax. 2010;65:473-479. 14. Van Noord JA, Buhl R, Laforce C, et al. QVA149 demonstrates superior bronchodilation compared with indacaterol or placebo in patients with chronic obstructive pulmonary disease. Thorax. 2010;65:1086-1091. 15. 15. Van Noord JA, Aumann JL, Janssens E, et al. Comparison of tiotropium once daily, formoterol twice daily and both combined once daily in patients with COPD. Eur Respir J. 2005;26:214-222. 16. Wedzicha JA, Seemungal TA. COPD exacerbations: defining their cause and prevention. Lancet. 2007;370:786-796. 17. Soler-Cataluña JJ, Martínez-García MA, Román Sánchez P, Salcedo E, Navarro M, Ochando R. Severe acute exacerbations and mortality in patients with chronic obstructive pulmonary disease. Thorax. 2005;60:925-931. 18. 18. Hurst JR, Vestbo J, Anzueto A, et al. Susceptibility to exacerbation in chronic obstructive pulmonary disease. N Engl J Med. 2010;363:1128-1138. 19. Burgel PR et al. Cough and sputum production are associated with frequent exacerbations and hospitalizations in COPD subjects. Chest 2009;135:975– 982. CHUYÊN ĐỀ HÔ HẤP THỰC HÀNH 18 THỜI SỰ Y HỌC 10/2017 20. Kim V et al. Chronic bronchitic symptoms are associated with worse symptoms and greater exacerbation frequency in COPD. Am J Respir Crit Care Med 2010;181:A1533. 21. Vestbo J, Prescott E and Lange P. Association of chronic mucus hypersecretion with FEV1 decline and chronic obstructive pulmonary disease morbidity. Am J Respir Crit Care Med 1996;153:1530–1535. 22. Guerra S, Sherrill DL, Venker C, et al. Chronic bronchitis before age 50 years predicts incident airflow limitation and mortality risk. Thorax 2009;64:894–900. 23. Bourbeau J, Christodoulopoulos P, Maltais F, et al. Effect of salmeterol/fluticasone propionate on airway inflammation in COPD: a randomised controlled trial. Thorax. 2007;62:938-943. 24. Perng DW, Tao CW, Su KC, Tsai CC, Liu LY, Lee YC. Anti- inflammatory effects of salmeterol/fluticasone, tiotropium/fluticasone or tiotropium in COPD. Eur Respir J. 2009;33:778-784. 25. Rabe KF, Timmer W, Sagkriotis A, Viel K. Comparison of a combination of tiotropium plus formoterol to salmeterol plus fluticasone in moderate COPD. Chest. 2008;134:255- 62. 26. Welte T, Miravitlles M, Hernandez P, et al. Efficacy and tolerability of budesonide/formoterol added to tiotropium in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;180:741-750. 27. Aaron SD, Vandemheen KL, Fergusson D, et al. Tiotropium in combination with placebo, salmeterol, or fluticasone-salmeterol for treatment of chronic obstructive pulmonary disease: a randomized trial. Ann Intern Med. 2007;146:545-555. 28. Barnette MS, Underwood D. New PDE inhibitors as therapeutics for the treatment of chronic lung disease. Curr Opin Pulm Med 2000; 6: 164–169. 29. Barnes PJ. Mechanisms of COPD. Differences from asthma. Chest 2000; 117 (Suppl 2): 10S–14S. 30. Grootendorst DC, Gauw SA, Verhoosel RM, et al. Reduction in sputum neutrophils and eosinophil numbers by the PDE4 inhibitor roflumilast in patients with COPD. Thorax. 2007;62;1081-1087. 31. Calverley PMA, Rabe KF, Goehring UM, et al. Roflumilast in symptomatic chronic obstructive disease: two randomized clinical trials. Lancet. 2009;374:685-694. 32. Calverley PM, Martinez FJ, Fabbri L et al. Does roflumilast decrease exacerbations in severe COPD patients not controlled by inhaled combination therapy? the REACT study protocol. Int J Chron Obstruct Pulmon Dis. 2012;7:375-82.
File đính kèm:
 cap_nhat_cac_thuoc_gian_phe_quan_trong_dieu_tri_copd.pdf
cap_nhat_cac_thuoc_gian_phe_quan_trong_dieu_tri_copd.pdf

