Bệnh thần kinh ngoại biên và các yếu tố liên quan ở bệnh nhân hóa trị
Ngày nay, tỷ lệ bệnh nhân ung thư trên thế giới cũng như ở Việt Nam không ngừng gia tăng. Việc điều trị bằng hóa chất là một trong những phương thức được lựa chọn. Trong đó biến chứng thần kinh ngoại biên là một trong những biến chứng rất hay gặp nhưng ít được quan tâm.

Trang 1

Trang 2
Trang 3
Trang 4
Trang 5

Trang 6

Trang 7
Bạn đang xem tài liệu "Bệnh thần kinh ngoại biên và các yếu tố liên quan ở bệnh nhân hóa trị", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Bệnh thần kinh ngoại biên và các yếu tố liên quan ở bệnh nhân hóa trị

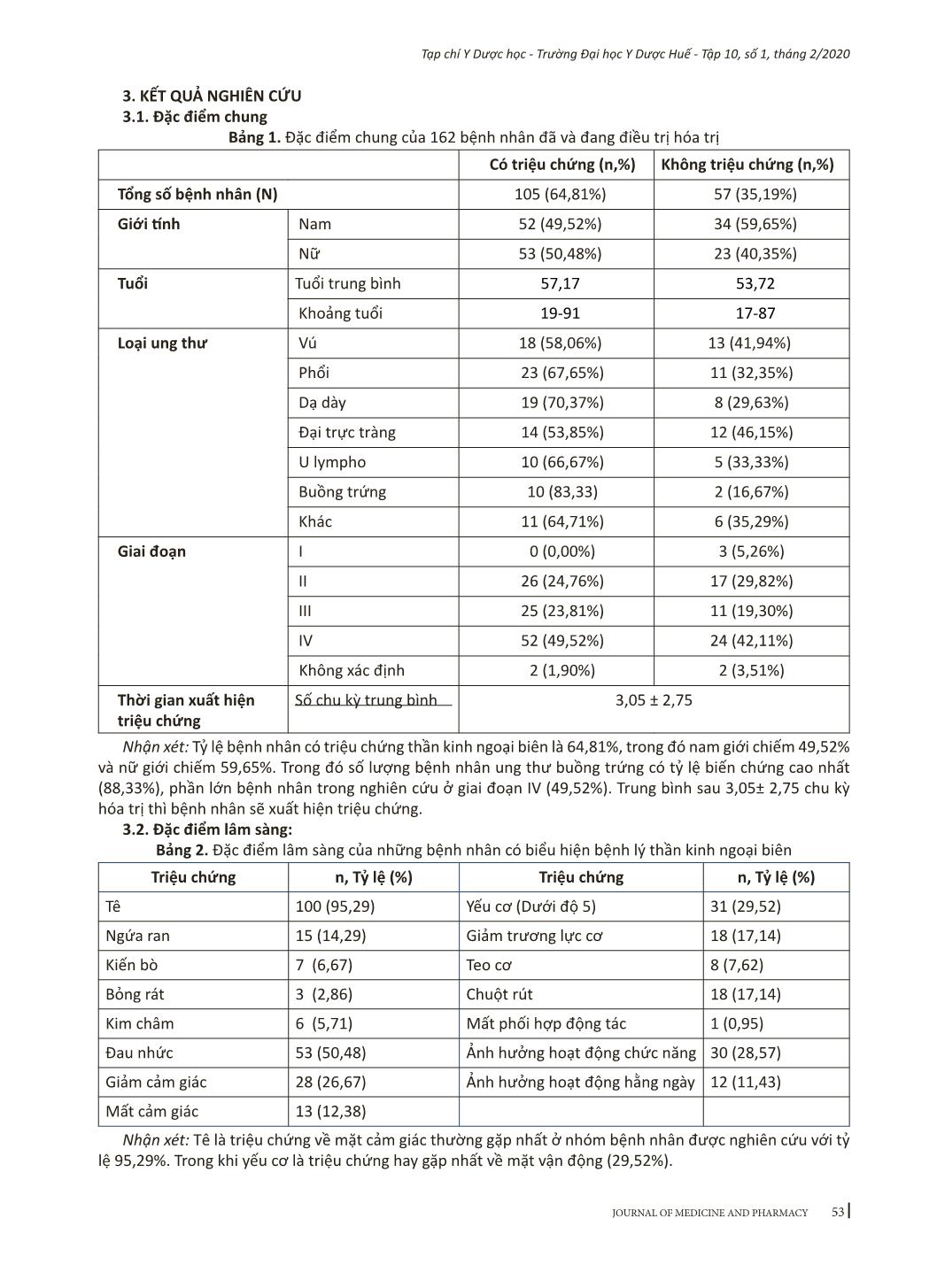
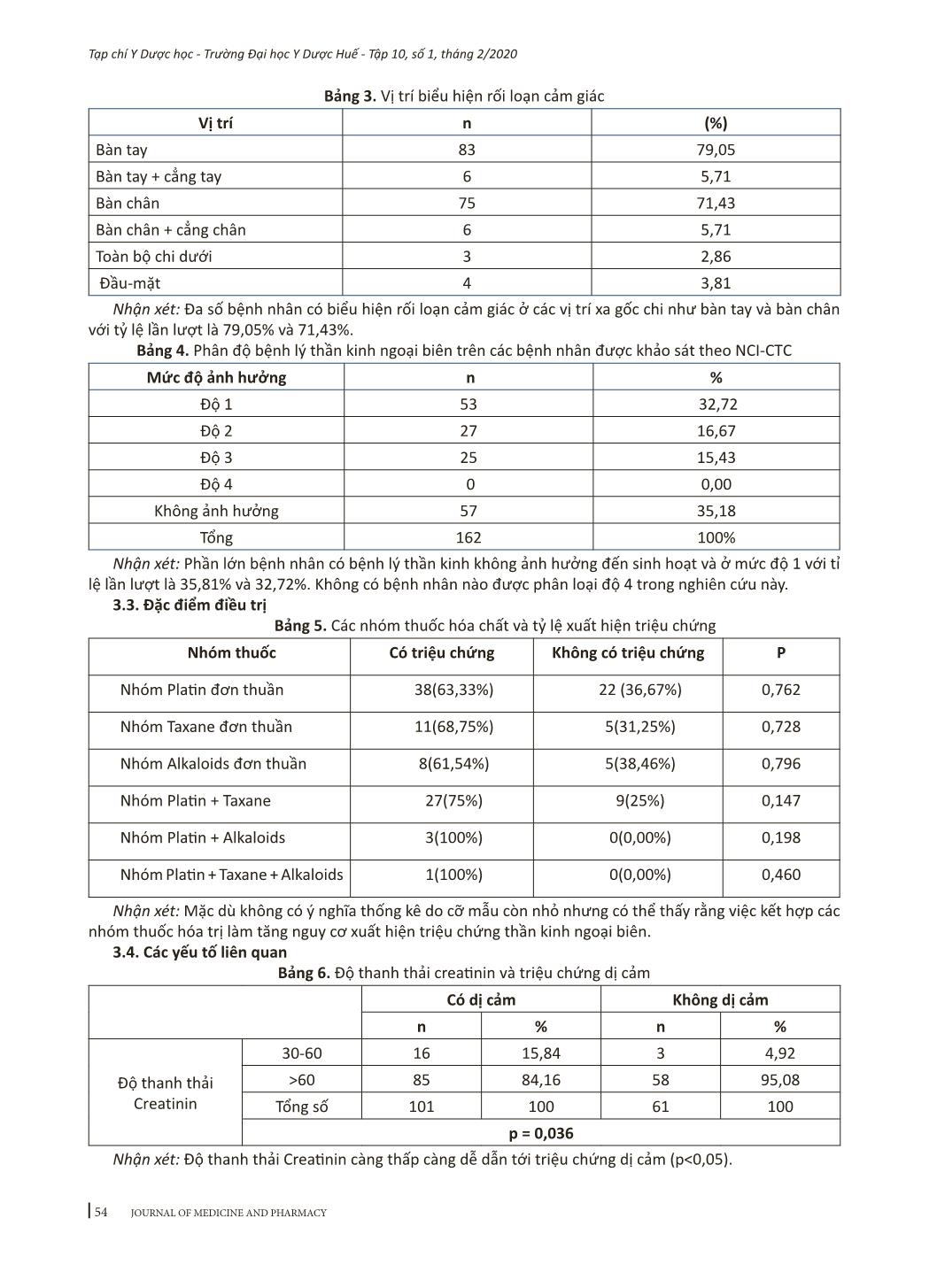
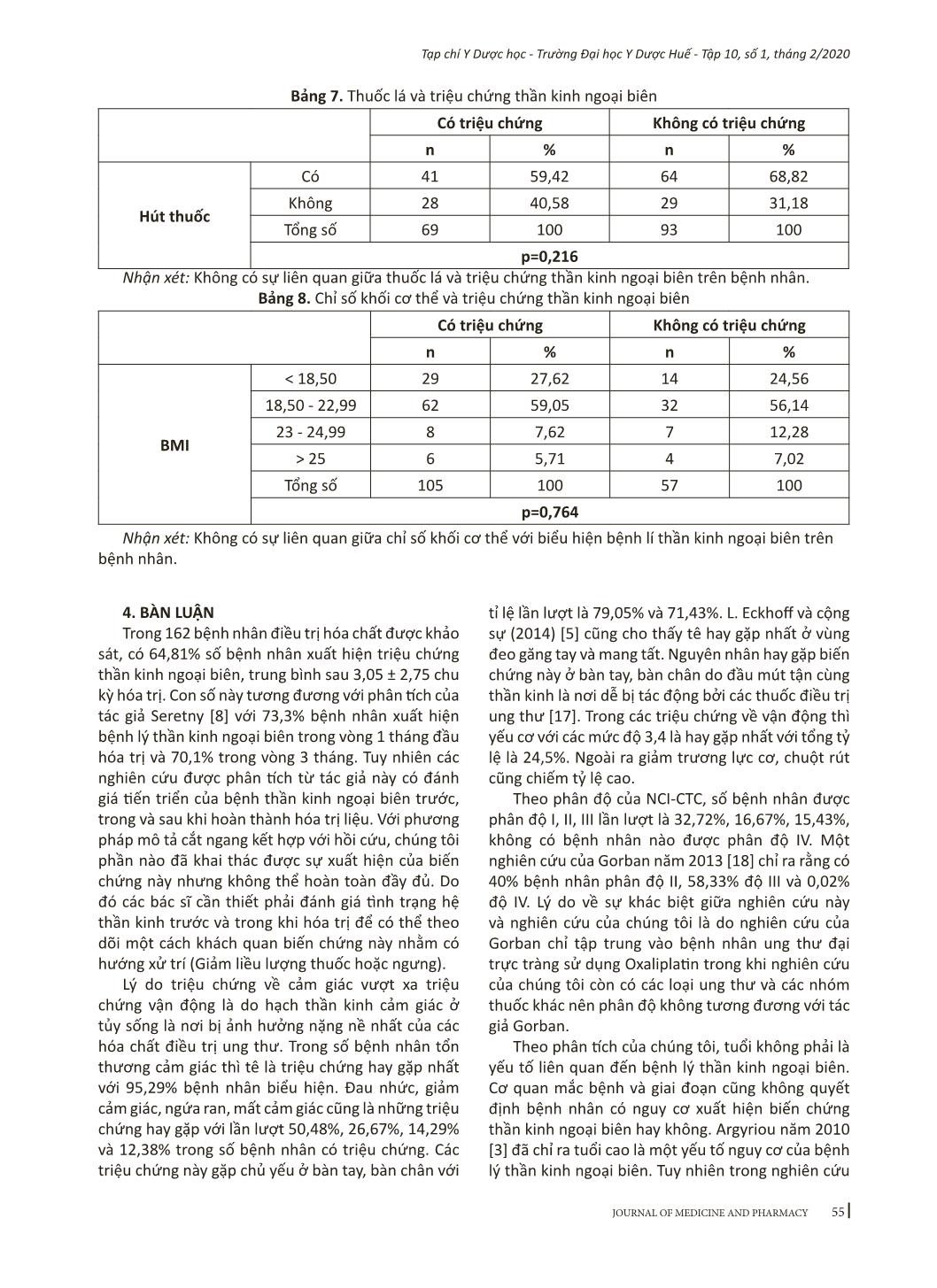
51 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 Địa chỉ liên hệ: Nguyễn Thị Thuỷ, email: thuynguyenthi0909@gmail.com Ngày nhận bài: 18/1/2020; Ngày đồng ý đăng: 18/2/2020; Ngày xuất bản: 26/2/2020 Bệnh thần kinh ngoại biên và các yếu tố liên quan ở bệnh nhân hóa trị Bùi Hứa Như Trọng, Lê Xuân Thuận, Nguyễn Tấn Long, Trần Hồ Nguyệt Minh, Trương Minh Lộc, Lê Nhả Duyên, Nguyễn Thị Thủy Trường Đại học Y Dược, Đại học Huế Tóm tắt Đặt vấn đề: Ngày nay, tỷ lệ bệnh nhân ung thư trên thế giới cũng như ở Việt Nam không ngừng gia tăng. Việc điều trị bằng hóa chất là một trong những phương thức được lựa chọn. Trong đó biến chứng thần kinh ngoại biên là một trong những biến chứng rất hay gặp nhưng ít được quan tâm. Vì vậy chúng tôi thực hiện đề tài nghiên cứu này với mục tiêu sau: 1) Khảo sát một số đặc điểm lâm sàng của biến chứng thần kinh ngoại biên trên bệnh nhân ung thư điều trị hóa chất; 2) Tìm hiểu các yếu tố liên quan đến biến chứng thần kinh ngoại biên ở bệnh nhân ung thư điều trị hóa chất. Đối tượng và phương pháp nghiên cứu: Nghiên cứu tiến cứu kết hợp hồi cứu, mô tả, theo dõi dọc. Đối tượng gồm 162 bệnh nhân ung thư đã và đang hóa trị ở Bệnh viện Trường Đại học Y Dược Huế. Kết quả: Tỷ lệ bệnh nhân có triệu chứng thần kinh ngoại biên là 64,81%, trong đó nam giới chiếm 49,52% và nữ giới chiếm 50,48%. Tuổi trung bình của những bệnh nhân có triệu chứng là 57,17. Tỷ lệ xuất hiện triệu chứng thần kinh ngoại biên ở các loại ung thư buồng trứng, dạ dày, phổi, vú, u lympho, đại trực tràng lần lượt là 83,33%, 70,37%, 67,65%, 58,06%, 66,67%, 53,85%. Tỷ lệ triệu chứng tăng tỷ lệ thuận với giai đoạn ung thư, nhiều nhất ở giai đoạn 4 (49,52%). Triệu chứng cảm giác chủ yếu là tê (95,29%) chủ yếu ở bàn tay (79,05%) và bàn chân (71,43%). Có sự liên quan giữa giảm độ thanh thải Creatinin với triệu chứng dị cảm. Kết luận: Trong nghiên cứu của chúng tôi có 64,81% bệnh nhân xuất hiện triệu chứng thần kinh ngoại biên và có sự liên quan giữa độ thanh thải Creatinin đến các triệu chứng của bệnh. Chúng tôi không tìm thấy sự liên quan giữa tuổi, hút thuốc lá, loại ung thư, béo phì cũng như nhóm thuốc hóa trị với sự xuất hiện triệu chứng thần kinh ngoại biên. Tuy nhiên cỡ mẫu của chúng tôi còn nhỏ nên cần nghiên cứu với cỡ mẫu lớn hơn. Từ khóa: Bệnh thần kinh ngoại biên, hóa trị. Abstract Chemotherapy-induced peripheral neuropathy and its factors in chemotherapy cancer patients Bui Hua Nhu Trong, Le Xuan Thuan, Nguyen Tan Long, Tran Ho Nguyet Minh, Truong Minh Loc, Le Nha Duyen, Nguyen Thi Thuy Hue University of Medicine and Pharmacy, Hue University Background: Nowadays, more and more people are getting cancer all over the world including Vietnam. Chemotherapy is a common treatment for cancer. Although peripheral neuropathy caused by chemotherapy is frequently seen in cancer patients, it has not been cared seriously. Therefore, we carry out this research for the following purposes: Objectives: Define some clinical characteristics as well as peripheral neuropathy rate on patients treated by chemotherapy and find out factors involved in peripheral neuropathy in patients treated with chemotherapy. Materials and methods: Combined prospective and retrospective descriptive study. The study includes 162 cancer patients who have been treating with chemotherapy at Hue University Hospital. Results: The rate of patients with peripheral neuropathy is 64,81%, this rate in male patients is 49.52% while female’s is 50.48%. The average age of patients with peripheral neuropathy is 57.17. Rate of patients having peripheral neuropathy in ovarian cancer, gastric cancer, lung cancer, breast cancer, lymphoma, colorectal cancer was 83.33%, 70.37%, 67.65%, 58.06%, 66.67%, 53.85% respectively. Peripheral neuropathy increases and is directly proportional to cancer phases, especially IV phase (49.52%). The most common peripheral sensory neuropathy is numbness (95.29%), especially in hands (79.05%) and feet (71.43%). The paraesthesia symptom has a significant correlation with reduction in creatinine clearance. Conclusions: 64.81% of researched patients have peripheral neuropathy’s symptoms. There is a relative between creatinine clearance and symptoms of patients. There is no relative between age, smoking, cancer DOI: 10.34071/jmp.2020.1.8 52 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 1. ĐẶT VẤN ĐỀ Theo thống kê đưa ra mới nhất của cơ quan nghiên cứu ung thư quốc tế (International Agency for Research on Cancer, IARC) [1] vào năm 2012, tại Việt Nam, số người mắc bệnh ung thư đang có xu hướng ngày một gia tăng. Các phương pháp điều trị như phẫu thuật, xạ trị, hóa trị và điều trị trúng đích ngày càng chứng tỏ vai trò của mình trong điều trị bệnh ung thư. Trong đó, hóa trị là một mô thức chủ lực trong điều trị ung thư có thể dùng đơn độc hay phối hợp với các phương pháp khác. Bên cạnh lợi ích không thể chối cãi, hóa trị cũng có nhiều tác dụng phụ như buồn nôn, nôn, mệt mỏi, suy tủy Trong đó biến chứng bệnh lý thần kinh ngoại biên là một trong những tác dụng phụ của hóa trị ít được quan tâm trong quá trình điều trị bệnh nhân. Biểu hiện của bệnh lý này chủ yếu là tổn thương về mặt cảm giác, có thể đi kèm tổn thương vận động và hệ thần kinh tự động [2],[3]. Tác dụng không mong muốn này xảy ra cả trong và sau khi sử dụng hóa trị liệu thậm chí về lâu dài với các triệu chứng lâm sàng thường gặp gồm: dị cảm (châm chích, tê), đau nhức, chuột rút, hoa mắt chóng mặt, yếu cơ, liệt gây ảnh hưởng đến hoạt động trong cuộc sống [4],[5]. Việc điều trị bệnh lý thần kinh ngoại biên này không có hiệu quả đáng kể với các thuốc giảm đau thần kinh như Nortriptyline, Gabapentin hay Pregabalin [6],[7]. Theo phân tích tổng hợp của tác giả Seretny năm 2014 [8] dựa trên 30 nghiên cứu có báo cáo về tỉ lệ xuất hiện biến chứng thần kinh ngoại biên cho thấy rằn ... tin, không đồng ý tham gia. Công cụ: SPSS, Excel, phần mềm tính độ thanh thải Creatinin dựa theo Cockroft-Gault. 53 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 3. KẾT QUẢ NGHIÊN CỨU 3.1. Đặc điểm chung Bảng 1. Đặc điểm chung của 162 bệnh nhân đã và đang điều trị hóa trị Có triệu chứng (n,%) Không triệu chứng (n,%) Tổng số bệnh nhân (N) 105 (64,81%) 57 (35,19%) Giới tính Nam 52 (49,52%) 34 (59,65%) Nữ 53 (50,48%) 23 (40,35%) Tuổi Tuổi trung bình 57,17 53,72 Khoảng tuổi 19-91 17-87 Loại ung thư Vú 18 (58,06%) 13 (41,94%) Phổi 23 (67,65%) 11 (32,35%) Dạ dày 19 (70,37%) 8 (29,63%) Đại trực tràng 14 (53,85%) 12 (46,15%) U lympho 10 (66,67%) 5 (33,33%) Buồng trứng 10 (83,33) 2 (16,67%) Khác 11 (64,71%) 6 (35,29%) Giai đoạn I 0 (0,00%) 3 (5,26%) II 26 (24,76%) 17 (29,82%) III 25 (23,81%) 11 (19,30%) IV 52 (49,52%) 24 (42,11%) Không xác định 2 (1,90%) 2 (3,51%) Thời gian xuất hiện triệu chứng Số chu kỳ trung bình 3,05 ± 2,75 Nhận xét: Tỷ lệ bệnh nhân có triệu chứng thần kinh ngoại biên là 64,81%, trong đó nam giới chiếm 49,52% và nữ giới chiếm 59,65%. Trong đó số lượng bệnh nhân ung thư buồng trứng có tỷ lệ biến chứng cao nhất (88,33%), phần lớn bệnh nhân trong nghiên cứu ở giai đoạn IV (49,52%). Trung bình sau 3,05± 2,75 chu kỳ hóa trị thì bệnh nhân sẽ xuất hiện triệu chứng. 3.2. Đặc điểm lâm sàng: Bảng 2. Đặc điểm lâm sàng của những bệnh nhân có biểu hiện bệnh lý thần kinh ngoại biên Triệu chứng n, Tỷ lệ (%) Triệu chứng n, Tỷ lệ (%) Tê 100 (95,29) Yếu cơ (Dưới độ 5) 31 (29,52) Ngứa ran 15 (14,29) Giảm trương lực cơ 18 (17,14) Kiến bò 7 (6,67) Teo cơ 8 (7,62) Bỏng rát 3 (2,86) Chuột rút 18 (17,14) Kim châm 6 (5,71) Mất phối hợp động tác 1 (0,95) Đau nhức 53 (50,48) Ảnh hưởng hoạt động chức năng 30 (28,57) Giảm cảm giác 28 (26,67) Ảnh hưởng hoạt động hằng ngày 12 (11,43) Mất cảm giác 13 (12,38) Nhận xét: Tê là triệu chứng về mặt cảm giác thường gặp nhất ở nhóm bệnh nhân được nghiên cứu với tỷ lệ 95,29%. Trong khi yếu cơ là triệu chứng hay gặp nhất về mặt vận động (29,52%). 54 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 Bảng 3. Vị trí biểu hiện rối loạn cảm giác Vị trí n (%) Bàn tay 83 79,05 Bàn tay + cẳng tay 6 5,71 Bàn chân 75 71,43 Bàn chân + cẳng chân 6 5,71 Toàn bộ chi dưới 3 2,86 Đầu-mặt 4 3,81 Nhận xét: Đa số bệnh nhân có biểu hiện rối loạn cảm giác ở các vị trí xa gốc chi như bàn tay và bàn chân với tỷ lệ lần lượt là 79,05% và 71,43%. Bảng 4. Phân độ bệnh lý thần kinh ngoại biên trên các bệnh nhân được khảo sát theo NCI-CTC Mức độ ảnh hưởng n % Độ 1 53 32,72 Độ 2 27 16,67 Độ 3 25 15,43 Độ 4 0 0,00 Không ảnh hưởng 57 35,18 Tổng 162 100% Nhận xét: Phần lớn bệnh nhân có bệnh lý thần kinh không ảnh hưởng đến sinh hoạt và ở mức độ 1 với tỉ lệ lần lượt là 35,81% và 32,72%. Không có bệnh nhân nào được phân loại độ 4 trong nghiên cứu này. 3.3. Đặc điểm điều trị Bảng 5. Các nhóm thuốc hóa chất và tỷ lệ xuất hiện triệu chứng Nhóm thuốc Có triệu chứng Không có triệu chứng P Nhóm Platin đơn thuần 38(63,33%) 22 (36,67%) 0,762 Nhóm Taxane đơn thuần 11(68,75%) 5(31,25%) 0,728 Nhóm Alkaloids đơn thuần 8(61,54%) 5(38,46%) 0,796 Nhóm Platin + Taxane 27(75%) 9(25%) 0,147 Nhóm Platin + Alkaloids 3(100%) 0(0,00%) 0,198 Nhóm Platin + Taxane + Alkaloids 1(100%) 0(0,00%) 0,460 Nhận xét: Mặc dù không có ý nghĩa thống kê do cỡ mẫu còn nhỏ nhưng có thể thấy rằng việc kết hợp các nhóm thuốc hóa trị làm tăng nguy cơ xuất hiện triệu chứng thần kinh ngoại biên. 3.4. Các yếu tố liên quan Bảng 6. Độ thanh thải creatinin và triệu chứng dị cảm Có dị cảm Không dị cảm n % n % Độ thanh thải Creatinin 30-60 16 15,84 3 4,92 >60 85 84,16 58 95,08 Tổng số 101 100 61 100 p = 0,036 Nhận xét: Độ thanh thải Creatinin càng thấp càng dễ dẫn tới triệu chứng dị cảm (p<0,05). 55 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 Bảng 7. Thuốc lá và triệu chứng thần kinh ngoại biên Có triệu chứng Không có triệu chứng n % n % Hút thuốc Có 41 59,42 64 68,82 Không 28 40,58 29 31,18 Tổng số 69 100 93 100 p=0,216 Nhận xét: Không có sự liên quan giữa thuốc lá và triệu chứng thần kinh ngoại biên trên bệnh nhân. Bảng 8. Chỉ số khối cơ thể và triệu chứng thần kinh ngoại biên Có triệu chứng Không có triệu chứng n % n % BMI < 18,50 29 27,62 14 24,56 18,50 - 22,99 62 59,05 32 56,14 23 - 24,99 8 7,62 7 12,28 > 25 6 5,71 4 7,02 Tổng số 105 100 57 100 p=0,764 Nhận xét: Không có sự liên quan giữa chỉ số khối cơ thể với biểu hiện bệnh lí thần kinh ngoại biên trên bệnh nhân. 4. BÀN LUẬN Trong 162 bệnh nhân điều trị hóa chất được khảo sát, có 64,81% số bệnh nhân xuất hiện triệu chứng thần kinh ngoại biên, trung bình sau 3,05 ± 2,75 chu kỳ hóa trị. Con số này tương đương với phân tích của tác giả Seretny [8] với 73,3% bệnh nhân xuất hiện bệnh lý thần kinh ngoại biên trong vòng 1 tháng đầu hóa trị và 70,1% trong vòng 3 tháng. Tuy nhiên các nghiên cứu được phân tích từ tác giả này có đánh giá tiến triển của bệnh thần kinh ngoại biên trước, trong và sau khi hoàn thành hóa trị liệu. Với phương pháp mô tả cắt ngang kết hợp với hồi cứu, chúng tôi phần nào đã khai thác được sự xuất hiện của biến chứng này nhưng không thể hoàn toàn đầy đủ. Do đó các bác sĩ cần thiết phải đánh giá tình trạng hệ thần kinh trước và trong khi hóa trị để có thể theo dõi một cách khách quan biến chứng này nhằm có hướng xử trí (Giảm liều lượng thuốc hoặc ngưng). Lý do triệu chứng về cảm giác vượt xa triệu chứng vận động là do hạch thần kinh cảm giác ở tủy sống là nơi bị ảnh hưởng nặng nề nhất của các hóa chất điều trị ung thư. Trong số bệnh nhân tổn thương cảm giác thì tê là triệu chứng hay gặp nhất với 95,29% bệnh nhân biểu hiện. Đau nhức, giảm cảm giác, ngứa ran, mất cảm giác cũng là những triệu chứng hay gặp với lần lượt 50,48%, 26,67%, 14,29% và 12,38% trong số bệnh nhân có triệu chứng. Các triệu chứng này gặp chủ yếu ở bàn tay, bàn chân với tỉ lệ lần lượt là 79,05% và 71,43%. L. Eckhoff và cộng sự (2014) [5] cũng cho thấy tê hay gặp nhất ở vùng đeo găng tay và mang tất. Nguyên nhân hay gặp biến chứng này ở bàn tay, bàn chân do đầu mút tận cùng thần kinh là nơi dễ bị tác động bởi các thuốc điều trị ung thư [17]. Trong các triệu chứng về vận động thì yếu cơ với các mức độ 3,4 là hay gặp nhất với tổng tỷ lệ là 24,5%. Ngoài ra giảm trương lực cơ, chuột rút cũng chiếm tỷ lệ cao. Theo phân độ của NCI-CTC, số bệnh nhân được phân độ I, II, III lần lượt là 32,72%, 16,67%, 15,43%, không có bệnh nhân nào được phân độ IV. Một nghiên cứu của Gorban năm 2013 [18] chỉ ra rằng có 40% bệnh nhân phân độ II, 58,33% độ III và 0,02% độ IV. Lý do về sự khác biệt giữa nghiên cứu này và nghiên cứu của chúng tôi là do nghiên cứu của Gorban chỉ tập trung vào bệnh nhân ung thư đại trực tràng sử dụng Oxaliplatin trong khi nghiên cứu của chúng tôi còn có các loại ung thư và các nhóm thuốc khác nên phân độ không tương đương với tác giả Gorban. Theo phân tích của chúng tôi, tuổi không phải là yếu tố liên quan đến bệnh lý thần kinh ngoại biên. Cơ quan mắc bệnh và giai đoạn cũng không quyết định bệnh nhân có nguy cơ xuất hiện biến chứng thần kinh ngoại biên hay không. Argyriou năm 2010 [3] đã chỉ ra tuổi cao là một yếu tố nguy cơ của bệnh lý thần kinh ngoại biên. Tuy nhiên trong nghiên cứu 56 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 của chúng tôi không tìm thấy sự liên quan này do cỡ mẫu của chúng tôi còn nhỏ. Kawakami và cộng sự còn đưa ra rằng mức độ hút thuốc lá cũng là một yếu tố nguy cơ [15], dù vậy chúng tôi không tìm thấy sự liên quan giữa hút thuốc lá và sự xuất hiện biến chứng thần kinh ngoại biên. Bên cạnh đó, béo phì cũng là một yếu tố nguy cơ đối với biến chứng này [16], nhưng do nghiên cứu trên người Việt Nam có tỉ lệ béo phì thấp nên chúng tôi không tìm ra được sự liên quan. Kawakami và cộng sự [15] chứng minh độ thanh thải Creatinin là yếu tố nguy cơ của bệnh thần kinh ngoại biên. Ở nghiên cứu này, có tới 11,73% bệnh nhân có độ thanh thải creatinin giảm dưới 60ml/phút, tỷ lệ này ở nhóm có triệu chứng dị cảm là 15,84% và có ý nghĩa thống kê với p = 0,036. Phác đồ điều trị có nhóm Platin, Taxane và Alkaloids là những yếu tố quan trọng quyết định bệnh nhân có biến chứng thần kinh ngoại biên hay không [9]–[11], [13]. Trong nghiên cứu của chúng tôi, kết quả đưa ra việc sử dụng các nhóm thuốc đơn lẻ hoặc kết hợp không có liên quan đến những triệu chứng thần kinh ngoại biên trên bệnh nhân. Theo Gorban và cộng sự bệnh thần kinh ngoại biên bộc phát nhiều hơn khi lạnh [18] nên giữ ấm cho bệnh nhân là điều cần thiết khi điều trị hóa chất. Bên cạnh đó cần sử dụng găng tay và tất khi hóa trị nhằm giảm triệu chứng của bệnh lý thần kinh ngoại biên. Hiện nay không có thuốc nào được chỉ ra có tác dụng cụ thể điều trị biến chứng thần kinh ngoại biên do hóa trị ngoại trừ một nghiên cứu chỉ ra Duloxetine có thể giảm triệu chứng có ý nghĩa về mặt thống kê [19]. 5. KẾT LUẬN Qua nghiên cứu chúng tôi rút ra một số kết luận sau: 5.1. Tỷ lệ bệnh nhân xuất hiện triệu chứng thần kinh ngoại biên khi hóa trị là 64,81%, trung bình sau 3,05 chu kỳ hóa trị. Triệu chứng về mặt cảm giác nổi trội so với triệu chứng vận động. 5.2. Có liên quan giữa giảm độ thanh thải Creatinin với triệu chứng dị cảm. 5.3. Không có sự liên quan giữa tuổi, hút thuốc lá, loại ung thư, béo phì cũng như nhóm thuốc hóa trị với sự xuất hiện triệu chứng thần kinh ngoại biên tuy nhiên cần phải nghiên cứu với cỡ mẫu lớn hơn và thời gian dài hơn. 6. KIẾN NGHỊ Đánh giá tình trạng thần kinh về mặt cảm giác, vận động của bệnh nhân trước, trong và sau khi hóa trị. Theo dõi độ thanh thải Creatinin để đánh giá nguy cơ xuất hiện triệu chứng trên bệnh nhân. Giữ ấm và đeo găng tay, tất trong quá trình hóa trị cho bệnh nhân, xem xét sử dụng Duloxetine để điều trị triệu chứng cho bệnh nhân. TÀI LIỆU THAM KHẢO 1. F. Ferlay J, Soerjomataram I, Ervik M, Dikshit R, Eser S, Mathers C, Rebelo M, Parkin DM, Forman D, Bray, “GLOBOCAN 2012 v1.0, Cancer Incidence and Mortality Worldwide: IARC CancerBase No. 11 [Internet].” . 2. C. A. von Hehn, R. Baron, and C. J. Woolf, “Deconstructing the Neuropathic Pain Phenotype to Reveal Neural Mechanisms,” Neuron, vol. 73, no. 4, pp. 638–652, Feb. 2012. 3. A. A. Argyriou, V. Zolota, O. Kyriakopoulou, and H. P. Kalofonos, “Toxic peripheral neuropathy associated with commonly used chemotherapeutic agents,” J. BUON., vol. 15, no. 3, p. 435—446, 2010. 4. R. Pazdur, A. P. Kudelka, J. J. Kavanagh, P. R. Cohen, and M. N. Raber, “The taxoids: paclitaxel (Taxol®) and docetaxel (Taxotere®),” Cancer Treat. Rev., vol. 19, no. 4, pp. 351–386, Oct. 1993. 5. L. Eckhoff, A. Knoop, M. Jensen, and M. Ewertz, “Persistence of docetaxel-induced neuropathy and impact on quality of life among breast cancer survivors,” Eur. J. Cancer, vol. 51, no. 3, pp. 292–300, Feb. 2015. 6. J. E. Hammack et al., “Phase III evaluation of nortriptyline for alleviation of symptoms of cis-platinum- induced peripheral neuropathy,” Pain, vol. 98, no. 1, pp. 195–203, 2002. 7. P. L. Mitchell et al., “Addition of Gabapentin to a Modified FOLFOX Regimen Does Not Reduce Oxaliplatin- Induced Neurotoxicity,” Clin. Colorectal Cancer, vol. 6, no. 2, pp. 146–151, 2006. 8. M. Seretny et al., “Incidence, prevalence, and predictors of chemotherapy-induced peripheral neuropathy: A systematic review and meta-analysis,” Pain, vol. 155, no. 12, pp. 2461–2470, 2014. 9. S. Quasthoff and H. P. Hartung, “Chemotherapy- induced peripheral neuropathy,” J. Neurol., vol. 249, no. 1, pp. 9–17, Jan. 2002. 10. S. J. Thompson SW, Davis LE, Kornfeld M, Hilgers RD, “Cisplatin neuropathy. Clinical, electrophysiologic, morphologic, and toxicologic studies,” 1984. 57 Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 10, số 1, tháng 2/2020 11. P. H. E. Hilkens, J. Verweij, C. J. Vecht, G. Stoter, and M. J. van den Bent, “Clinical characteristics of severe peripheral neuropathy induced by docetaxel (Taxotere),” Ann. Oncol., vol. 8, no. 2, pp. 187–190, Feb. 1997. 12. S. M. Grunberg, S. Sonka, L. L. Stevenson, and F. M. Muggia, “Progressive paresthesias after cessation of therapy with very high-dose cisplatin,” Cancer Chemother. Pharmacol., vol. 25, no. 1, pp. 62–64, 1989. 13. A. A. Argyriou, J. Bruna, P. Marmiroli, and G. Cavaletti, “Chemotherapy-induced peripheral neurotoxicity (CIPN): An update,” Crit. Rev. Oncol. Hematol., vol. 82, no. 1, pp. 51–77, Apr. 2012. 14. T. Kus et al., “Taxane-induced peripheral sensorial neuropathy in cancer patients is associated with duration of diabetes mellitus: a single-center retrospective study,” Support. Care Cancer, vol. 24, no. 3, pp. 1175–1179, Mar. 2016. 15. K. Kawakami et al., “Factors exacerbating peripheral neuropathy induced by paclitaxel plus carboplatin in non- small cell lung cancer,” Oncol. Res., vol. 20, no. 4, pp. 179–185, 2012. 16. T. Bao, C. Basal, C. Seluzicki, S. Q. Li, A. D. Seidman, and J. J. Mao, “Long-term chemotherapy-induced peripheral neuropathy among breast cancer survivors: prevalence, risk factors, and fall risk,” Breast Cancer Res. Treat., vol. 159, no. 2, pp. 327–333, Sep. 2016. 17. A. A. Argyriou, A. P. Kyritsis, T. Makatsoris, and H. P. Kalofonos, “Chemotherapy-induced peripheral neuropathy in adults: A comprehensive update of the literature,” Cancer Manag. Res., vol. 6, no. 1, pp. 135–147, 2014. 18. N. S. Gobran, “Role of calcium and magnesium infusion in prevention of oxaliplatin neurotoxicity. A phase III trial,” Chinese-German J. Clin. Oncol., vol. 12, no. 5, pp. 232–236, 2013. 19. Jennifer Piccolo and Jill M. Kolesar , “Prevention and treatment of chemotherapy-induced,” vol. 71, pp. 19–25, 2014.
File đính kèm:
 benh_than_kinh_ngoai_bien_va_cac_yeu_to_lien_quan_o_benh_nha.pdf
benh_than_kinh_ngoai_bien_va_cac_yeu_to_lien_quan_o_benh_nha.pdf

